Praksisveilederes refleksjoner om akademisering av spesialutdanningene
Praksisveilederne ser på akademisering av spesialutdanningene som en naturlig følge av samfunnsutviklingen.
Bakgrunn: I Norge tilbyr halvparten av utdanningsstedene spesialutdanning på masternivå i anestesi- og intensivsykepleie (AI), noen få i operasjonssykepleie (O), ingen i kreftsykepleie (K). Diskusjonen i Norge preges av argumenter for og imot akademisering av spesialutdanningene. Det er lite forskning på hva akademisering medfører.
Hensikt: Få innsikt i hvordan spesialsykepleiere med veiledningsansvar for studenter i AIO- og kreftsykepleierutdanning betrakter akademisering av profesjonene og tilrettelegging for masterutviklingen i praksisfeltet.
Metode: Kvalitativt design med innholdsanalyse av tekster fra praksisveiledere i AIOK-utdanningene og gruppediskusjon basert på temaer fra tekstanalysen.
Resultat: Akademisering av videreutdanningene betraktes som en naturlig utvikling i samfunnet og forutsetning for rekruttering at all høyere utdanning må være i stigen bachelor, master og ph.d. Noen er bekymret for at masterutdanning gir lavere handlingskompetanse og at korte videreutdanningstilbud forsvinner.
Konklusjon: For praksisveilederne er akademisering av videreutdanning nødvendig for fag, tjeneste og rekruttering. Korte videreutdanningstilbud bør bestå, men gi uttelling i mastermoduloppbygging. Utdannings- og praksisfelt må samarbeide tett, misoppfatninger om masterutdanning må oppklares og masteroppgaver må være nyttige for fag og tjeneste.
Introduksjon
En undersøkelse om mastergradsutviklingen i intensivsykepleie i Norge (1) beskriver noen utfordringer utdanningsinstitusjonene har i å imøtekomme både spesialisthelsetjenestens behov for handlingskompetente intensivsykepleiere, og en akademisering slik mastergradsforskriften og kvalifikasjonsrammeverket stiller krav om (2–4). Det samme kan gjelde for videreutdanninger i anestesi- og operasjonssykepleie da disse har en mangeårig samarbeidstradisjon med parallell utvikling. Erfaringsmessig er det kun et fåtall spesialsykepleiere med masterutdanning i klinikken og det foreligger ingen publisert kartlegging av praksisveilederes kompetanse til å ta imot de nye masterstudentene. Intensjonen med denne undersøkelsen har vært å få innblikk i hva erfarne praksisveiledere for studenter i anestesi-, intensiv-, operasjon- og kreftsykepleie (AIOK) ved Høgskolen i Vestfold og Buskerud mener om mastergradsutviklingen: Om akademiseringens betydning for fag og tjeneste og hva som bør reflekteres i samarbeidet mellom utdannings- og praksisfeltet for å få en god masterutvikling videre.
Bakgrunn
Den pågående samfunnsdebatten om akademisering av spesialutdanningene i sykepleie kan beskrives som ambivalent (1). Innstillingene til mastergrad er generelt positive, i det man mener mastergrad vil bidra til økt kompetanse og er en reell karrierevei. Mange betrakter mastergradskompetanse som nødvendig for å møte kompetanseutfordringer som følge av medisinskteknologisk utvikling, helsetjenesteutvikling, endringer i demografiske forhold i samfunnet, befolkningens sykdomsbilde og organisering av helsetjenester (5–7). Men man er også bekymret for at masterutviklingen vil føre til færre utdannete spesialsykepleiere, at gode praktikere ikke blir tatt opp, og at utdanningen tar for lang tid og blir for dyrt for samfunnet (1). Det er rimelig å anta at praksisveiledere som mastergradsstudenter møter i kliniske studier har en tilsvarende holdning. Med dette som bakteppe startet Høgskolen i Buskerud og Vestfold et kompetansehevingsprogram for praksisveiledere i spesialisthelsetjenesten knyttet til fagområdene AIOK for å forberede og videreutvikle samarbeidet (8).
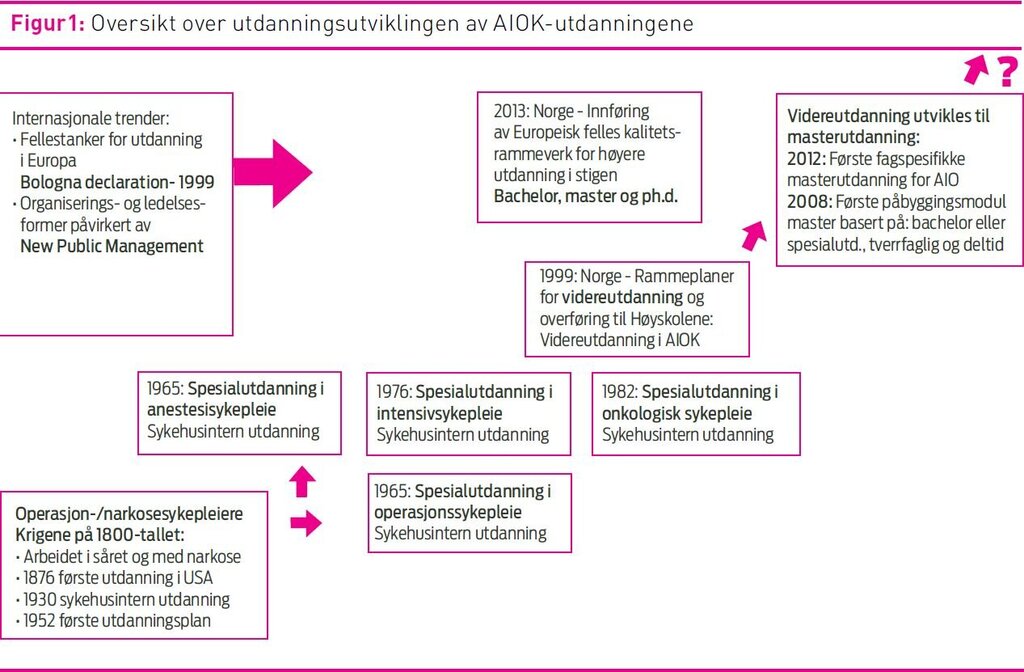
Utvikling av spesialutdanningene AIOK (se figur 1) har gått fra å være sykehusintern utdanning til videreutdanning ved høgskoler eller universiteter (9–12). AIO-utdanningene har tradisjonelt vært heltidsstudier med 90 studiepoeng, mens utdanning i kreftsykepleie gjerne har vært organisert som deltidsstudium med 60 studiepoeng. Fra høsten 2015 vil sju av totalt 15 utdanningsinstitusjoner for spesialutdanninger i sykepleie tilby fagspesifikk mastergradsutdanning i intensiv- og anestesisykepleie i Norge (1). Med fagspesifikk menes monofaglig og skreddersydde emner tilpasset fagområdet. Tre utdanningsinstitusjoner tilbyr masterutdanning i operasjonssykepleie. Det foreligger ikke masterutdanning i kreftsykepleie, og det er ikke kjent om det planlegges oppstart i nær fremtid.
Samtidig med masterutviklingen pågår en utvikling som knyttes til samme nivå under betegnelsen «advanced practice nurse» (APN) med utvidet selvstendighet (1,13,14). I Norden er grunnutdanning i sykepleie etablert på bachelornivå (syklus 1), mens flere land i Europa har et stykke å gå (15–19). Med store variasjoner i studiepoeng og læringsutbytte er utdanningene lite sammenliknbare slik Bolognadeklarasjonen har som intensjon (18). Bolognaprosessen omtales som en stille revolusjon i sykepleierutdanningens tre nivåer, særlig master og ph.d. (syklus 2 og 3) med langsom utvikling og få vitenskapelige studier (17,18). Omlegging av videreutdanningene AIO til mastergrad med 120 studiepoeng er muligens den som har kommet lengst i Norge (1, 15). Island har etablert spesialutdanning i anestesisykepleie som kan innpasses og bygges videre til masterstudium (20). Sverige har en lignende modell hvor spesialutdanning med 60 studiepoeng kan utgjøre en del av eller en vei mot mastergrad (20,21). Akademisering av spesialsykepleierutdanning i Sverige beskrives som mangelfullt tilrettelagt for meningsfull akademisk læring både i utdannings- og praksisfeltet (21). Med det menes at metodekunnskapen er lite tilpasset fagfeltets egenart, manglende konsensus om pedagogisk plattform hos lærerne og ledere i praksisfeltet nyttiggjør seg lite av den akademiske kompetansen (21). Vi har funnet lite annen forskning nasjonalt og internasjonalt, om hva akademisering innebærer over tid for AIOK-utdanning, -fag og -tjeneste.
Metode
Artikkelen har et kvalitativt design med tekstanalyse og gruppediskusjon. Data er innsamlet februar 2015 i tilknytning til kompetansehevingsprogram for praksisveiledere til studenter i AIOK-videreutdanningene ved Høgskolen i Buskerud og Vestfold med 18 deltakere: sju operasjonssykepleiere, to anestesisykepleiere, fem intensivsykepleiere og fire kreftsykepleiere. Praksisveilederne har mange års erfaring og arbeider hovedsakelig i spesialisthelsetjenesten i Vestfold og Telemark. En har masterutdanning, en annen er i ferd med å ta det.
Ett av arbeidskravene i kompetansehevingsprogrammet har vært å skrive en tekst (600 ord) i smågrupper (faglig inndelt i seks grupper). Ett av tre temaer har vært «akademiseringens betydning for fag og tjeneste» og er innlevert som kortfattete, punktvise tekster. Tekstmaterialet er lite, men fungerer godt som grunnlag for gruppediskusjon. I en tekstanalyse (22) er det utledet tre hovedkategorier i form av spørsmål som er presentert anonymt for deltakerne:
- Trenger tjenesten spesialsykepleiere med vitenskapelig kompetanse?
- Vil en mastergrad endre rolle og funksjoner i praksis?
- Hva er forutsetninger for en god masterutvikling for spesialutdanningene videre?
Gruppediskusjonen ble gjennomført over 60 minutter med lydopptak og artikkelforfatteren som fasilitator. Deltakelsen har vært frivillig, informert og med skriftlig samtykke. Det ble presisert for gruppen at ulikheter mellom faggruppene ikke var vektlagt i et så lite materiale, men at det var åpenhet for ulike betraktninger. Intensjonen med gruppediskusjonen har som ved fokusgruppesamtaler vært å få frem meningsforskjeller, ulikheter og utdypende oppfatninger (23,24). I endringsprosesser generelt er det vesentlig at motforestillinger og ambivalens blir uttrykt eller kommer opp. Dette ble også tilstrebet i fasiliteringen av gruppediskusjonen. Å betrakte ambivalens som bekymring og ikke kun som motstand mot endring kan bidra til å avdekke aspekter som kan være avgjørende for gode og produktive prosesser (25).
Gruppesamtalen er transkribert uten koder for fonetikk og atferd (26). Informantenes språkbruk er vektlagt og småord er utelatt der det ikke endrer mening. Pauser, smålyder og stemmeleie er utelatt. Ytringer er i noen få sammenhenger fremhevet med fet skrift for å få frem informantens egen vektlegging. Ytringer med påfølgende nikking eller hoderisting som viser til enighet eller uenighet er inkludert.
Å være forsker og fasilitator i en sammenheng der jeg også inngår som underviser, men ikke fagansvarlig, har krevd ekstra oppmerksomhet på egen innstilling og språkbruk. Jeg har tilstrebet å være mest mulig nøytral og saklig og tilrettelegge for en åpen og fri utveksling av meninger med vekt på informantenes språkbruk. I forkant av diskusjonen fremførte jeg en forelesning om internasjonale styringstrender bak mastergradsutviklingen (se figur 1).
Resultat
Tekstanalysen av informantenes oppgavetekster ledet ut i tre hovedkategorier: Vitenskapelig kompetanse, roller eller funksjoner og forutsetninger for god masterutvikling videre. Dette blir sammen med gruppesamtaledata kategorisert og presentert under to hovedtemaer:
- Meningslikhet/ulikhet presenteres som: «Argumentasjon for og imot masterkompetanse» (se tabell 1).
- Refleksjoner om utviklingen presenteres som: «Forutsetninger for å få til god masterutvikling videre».
- Tekstutvalg fra informantenes oppgavetekster presenteres punktvis, mens sitater fra diskusjonen presenteres i anførselstegn.
Argumenter for og imot masterkompetanse
Det er klar overvekt av argumenter for masterkompetanse. I fem av de sju gruppetekstene kom et behov for vitenskapelig kompetanse eksplisitt til uttrykk:
- Klinisk akademisering er nødvendig i en avansert hverdag med stadige nyvinninger.
- Master gir trening i kritisk og analytisk tenkning for å ivareta pasienten på en best mulig måte. Kunnskap er i dag ferskvare med begrenset holdbarhet.
- Det er stadig vanskeligere dilemmaer som krever kritisk refleksjon og tenkning.
Dette ble utdypet i diskusjonen på flere måter: «Vi utøver en
veldig avansert sykepleie. Utdanningen har vært på halvannet år
lenge og det puttes stadig inn flere ting i utdanningen. Det i seg
sjøl tilsier at det bør være to år og da bør det være master ved
avslutningen. Utviklingen gjør at det vokser stadig. Ikke bare det
praktiske blir mer krevende, men også det med refleksjon. Det
kommer stadig flere krevende situasjoner: Den aldrende befolkningen
og hva vi kan behandle er det nærmest ikke stopp for lenger. Det
stiller høye krav til kritisk og etisk refleksjon, delta og
diskutere!»
Informantene sidestiller økt kompetansebehov i helsetjenesten
med krav til utøvelse av en vitenskapelig fundert praksis: «Vi
jobber i et helseteknologisk fag som utvikler seg veldig, veldig
mye hele tiden. Det er klart at vi også må argumentere for valgene
vi gjør; at de hjelper pasienten og kanskje må vi også ta større
del av pasientbehandling. Da trenger vi å heve nivået i måten vi
tenker på, heve bevisstheten om hvor vi har kunnskapen vår fra,
hvor vi søker den, at den er vitenskapelig og at vi gjør det på
riktig måte».
Mange nikker samtykkende til behovet for å bruke vitenskapelig fundert kunnskap i argumentasjon og beskriver samarbeidspartnere som sterke fagfeller; at det er viktig med et felles språk. Det samme med følgende argument: «Hverdagen vil være mer spennende om det er flere med master der. At de er med som døråpnere og trekker kunnskaper inn i hverdagen og den daglige refleksjonen».
Langt de fleste uttrykte at det er en naturlig del av
utviklingen i samfunnet at utdanningsveien er i en stige: «Tror det
er en naturlig del av samfunnet vårt at du tar en bachelor i dag og
så gå videre til en master. Det er sånn i andre fag – og hvorfor
skal ikke spesialsykepleie også være master? Jeg skjønner det i
forhold til det siste halve året med økonomi og sånt, men det er
viktig for faget vårt videre».
Og som en annen uttrykte: «Andre faggrupper, for eksempel
sivilingeniører, de har master, og det er helt naturlig innenfor
deres utdanningssystem. De går jo også ut i praksis etterpå – har
med seg i bagasjen at de kan analytisk tenkning, hente inn og
bearbeide informasjon. Det er ikke noen grunn til at ikke vi skal
kunne gjøre det samme!
Stigen bachelor, master og ph.d. betraktes også som viktig med
tanke på fremtidig rekruttering: «Masterforløp er viktig med tanke
på det å rekruttere. Mine barn, som vokser opp nå, de tenker
utdanning og masterløp: Først bachelor og så inn og ta en master.
Det tror jeg også er viktig for dem som skal velge sykepleie».
Samtidig med argumenter for masterkompetanse er det særlig to
av de sju gruppetekstene som uttrykte motforestillinger,
betenkeligheter, bekymringer og antakelser, og som ble presentert
som diskusjonsgrunnlag:
- Kanskje er det ikke nødvendig at alle videreutdanninger skal bli mastere?
- Går læring av praktiske ferdigheter på bekostning av det nye omfanget med teori?
- Blir de med master værende, trives i praksisfeltet? Vil de gå fem år for så å jobbe i tredelt turnus med travle hverdager?
- Hva med rollefordelingen fremover?
Det er visse betenkeligheter til mastergradsutviklingen hos noen få, men da knyttet til lengden på utdanningen: «Det er viktig med master, men det må ikke bli slik at man tar bort videreutdanningene helt». Men som en sier: «Hadde kreftsykepleierutdanningen vært på 90 studiepoeng, som videreutdanningene AIO, så ville jeg kanskje ikke tenkt at det var så mye mer ekstra med master».
Med temaet lengde på utdanning på banen beskrev jeg, som fasilitator, hvordan masterutdanningen i anestesi- og intensivsykepleie ved to høyskoler i Norge er organisert slik at studenten kan avslutte etter tre semestre som ved en videreutdanning. Til dette ble det blant annet ytret følgende: «Slik jeg tenker så vil en spesialsykepleier i fremtiden være en master – det finnes ikke noe annet. Og så er spørsmålet om ville utdanningsinstitusjonene valgt to løp om de kunne valgt sjøl?» Jeg svarte at det er ut fra et overordnet signal i samfunnet om å sikre rekruttering. Samme informant sier: «Ja, utdanningsinstitusjonene kan ikke leve helt sine egne liv, men må sørge for at arbeidsgiver får det de trenger. Jeg håper og tror at dette ikke vil være et spørsmål om noen år. Det er på en måte ingen annen riktigere vei å gå enn å si: Ja vi trenger master!»
Noen få stilte spørsmål som viser behov for kunnskap om hva
masterutdanning innebærer. For eksempel: «Vil læring av praktiske
ferdigheter gå på bekostning av det nye omfanget med teori». Og:
«Det er viktig med god kommunikasjon og mellommenneskelige
relasjoner. Er redd dette blir borte med masterutdanning».
Tekstutsagnet om at en mastersykepleier kanskje ikke vil bli
værende i eller trives i en vanlig hverdagsjobb blir kommentert:
«Sånn fram til nå så er hverdagen sånn at de som har tatt en
mastergrad forsvinner til utdanningsinstitusjonene eller til
fagutviklingsstillinger. De er jo foreløpig veldig få, men hva
skjer når det blir flere og flere?»
En informant brakte spørsmålet om spesialistgodkjenning og
autorisasjon på banen: «Vil masterutdanning erstatte autorisasjon
og spesialistgodkjenning? Jordmødrene og helsesøstrene har
autorisasjon, men vi har ikke det. Vi har ingen autorisasjon til å
drive selvstendig arbeid. (…) Men så kan man tenke seg: Er
spesialistgodkjenning eneste veien til målet? Om det er en del av
masteren, vil det da kunne komme til å bli slik, i fremtiden, at du
har din egen selvstendige rolle?»
Det ble nikket blant informantene og noen sa: «Det er et
interessant spørsmål!». I det ordet «selvstendighet» ble brukt
spurte jeg om informantene kjente til utviklingen av
sykepleieroller med større selvstendighet under tittelen «advanced»
og «nurce practitioner». Det ga ingen gjenklang hos informantene,
kun spørsmål som: «Mener du det som kommer fra USA?».
Oppsummert har analyse av tekster og ytringer fra gruppediskusjonen fått følgende argumenter for og imot masterkompetanse’ (tabell 1):
Forutsetninger for god masterutvikling for spesialutdanningene videre
Følgende fra informantenes tekster illustrerer betraktninger om forutsetninger og tiltaksområder for god masterutvikling:
- De med mastergrad må ikke bli møtt med janteloven og kompetansen må bli sett.
- Høyskolen må sterkt på banen med informasjon: Hva innebærer en master og fordeler for yrket.
- Konkretisere nytteverdien av master i den enkelte avdeling.
- Masterutdanning bør gi uttelling i lønn. Det blir et fordyrende ledd for avdelingen.
I diskusjonen uttrykte informantene at de tenker på det som krevende å være en blant få med master på arbeidsplassen og at: «I en oppbyggingsperiode må det tilrettelegges fra både utdannings- og praksisfeltet for at det skal bli en god utvikling. Frem til en større andel har master, bør alle ha en bevisst støttende holdning og innstilling til ansatte med master». Ingen hadde kollegaer med master i spesialiteten: «Vi har jo ikke hatt noen som har master i selve faget. Om vi har noen så er det i andre fag, og det er nok noe annet det å være master i fagområdet enn i administrasjon eller noe sånt».
Lønn ble trukket frem som en problematisk og kostbar konsekvens ved mastergradsutviklingen: «I alle fall på kort sikt», som man sier. Noen stilte spørsmål om det vil bety noe for rekruttering til utdanningen: «Jeg mener at hele yrkeskvaliteten vil heves ved å ta en master, men i forhold til økonomi; det å ta en lengre utdanning og ikke heller få høyere lønn etterpå: Ville jeg ta en master da?»
Diskusjonen om lønn ble avgrenset for å få inn noen avsluttende poenger om samarbeidet mellom skole og praksis. Særlig valg av masteroppgave ble kommentert: «Da tenker jeg at man velger noe som er relevant, og velger noe som det faktisk er bruk for på arbeidsplassen. Når du er ferdig så kan du delta i dette videre på jobben – markedsføre – delta på seminarer. Da ser man kanskje direkte nytten av master!»
Diskusjon
Meningsuttalelser fra 18 erfarne praksisveiledere i AIOK-utdanningene kan betraktes som et blikk inn i lokale arbeidsplassdiskurser om akademisering av videreutdanningene i spesialisthelsetjenesten. Kompetansehevingsprogrammet kan ha gitt dem større innsikt i akademisk tenkning og innstillingen til akademisering kan derfor være noe mer positiv enn hos kollegaer i praksisfeltet.
Informantenes argumenter gjenspeiler mangfoldet som preger den overordnede diskusjonen om masterutdanning i spesialsykepleie (1,27,28), men hovedsakelig ser de den som positiv og naturlig. Informantene har et blikk for samfunnsperspektivet: At masterutdanning er en kostbar omlegging på kort sikt, men at kunnskapsbasert praksis er nødvendig for å imøtekomme velferdssamfunnets utfordringer i nær fremtid (29–31). Noen uttrykte meninger eller stilte spørsmål som jeg fortolker dels som ambivalens, bekymringer og manglende kunnskap om klinisk mastergradsutdanning. I det følgende diskuterer jeg bekymringer og betraktninger fra de to datasettene som kan bety noe for utviklingen av masterutdanningene.
Diskusjonen er organisert under to sammensatte temaer som avspeiler motsetninger, men også muligheter: «Mastermodeller, handlingskompetanse og karrieremuligheter» og «Masterutdanning: Meningsfull akademisk læring».
Handlingskompetanse, mastermodeller og karrieremuligheter
«Går læring av praktiske ferdigheter på bekostning av det nye omfanget med teori?» Bekymringen som ligger i spørsmålet går på om viktig kompetanse vil stå under press i en masterutdanning. Det er liten grunn til å anta at en akademisering vil bidra til mindre funksjonsdyktige praktikere. Utdanningsinstitusjonene er trofaste mot rammeplanen og masterutdanning i spesialsykepleie betraktes som fagspesifikk med et klinisk formål (1,32). Mastergradsutdanning i spesialsykepleie må tilfredsstille krav til rammeplaner og omfanget av kliniske studier må tilsvare videreutdanningen. Parallelt med masterutviklingen utvikler man betydelig kompetanse i simuleringspedagogikk i utdannings- og praksisfeltet; en læringsform som bidrar til effektiv læring av praktiske ferdigheter og samhandling (33–35).
Spørsmålet om hvor vidt alle videreutdanninger må bli mastere og om masterutviklingen vil begrense karriere- og utviklingsmuligheter, var i gruppediskusjonen hovedsakelig knyttet til lengden på masterutdanning. Masterutdanning utgjør 120 studiepoeng. AIO-videreutdanningene har 90 studiepoeng (halvannet år) og informantene betrakter et halvt år mer som positivt og nødvendig. Informantene i kreftsykepleie har 60 studiepoengsvidereutdanning og ga uttrykk for betenkelighet i forhold til økt studielengde. Det er ikke i Bolognaprosessens interesse å redusere eller fjerne utdanningstilbud, men å utvikle sammenliknbare utdanninger og kompetanse innenfor høyere utdanning (16). En samordning nasjonalt og internasjonalt med overordnet struktur for mastermodeller der utdanninger ned til 60 studiepoeng kan inngå som del av masterutdanning vil kunne sikre karrieremuligheter og rekruttering. Sverige har en lignende ordning (21). Poenget er å tilrettelegge slik at metodekunnskap tilpasses fagfeltet (21).
Et aspekt ved rekruttering som ikke ble diskutert i gruppen er at opptakskravet til masterutdanning vil utelukke søkere som har lavere enn gjennomsnittskarakteren C. For informantene er masterutviklingen en forutsetning for fremtidig rekruttering, men utdanningen tar lengre tid og praksisfeltet har store behov for spesialsykepleiere (28). Lengden på masterutdanning kan ikke endres, men med en løsningsorientert innstilling, slik informantene demonstrerte i diskusjonen, kan omstillingen betraktes som en oppbyggingsperiode. Ordet «opp» gir en positiv betoning i språkanalyser og «oppbygging» kan assosieres med en positiv fremtidshorisont (36) med hensiktsmessige overgangsordninger og godt samarbeid mellom utdannings- og praksisfelt. To utdanningsinstitusjoner i Norge (1) har mastermodell med «ja takk begge deler»-løsning. Utdanningen kan avsluttes etter tre semestre som ved videreutdanning, men veien til master er fortsatt åpen. Studenten kan avslutte med vitnemål i emner som kvalifiserer til masterkompetanse og masteroppgaven gjennomføres senere. Modellen kan betraktes som en systemdialektisk løsning på mange utfordringer slik de fremstilles i både lokale og nasjonale diskurser (1,26,27).
Masterutdanning: Meningsfull akademisk læring
Praksisfeltene har ingen erfaringer med spesialsykepleiere med fagspesifikke mastere. Informantene forventer noe annet eller mer fra spesialsykepleiere med fagspesifikk master. Det må «være noe annet å være master i fagområdet enn i administrasjon eller noe sånt». De første fagspesifikke masterkandidatene ble utdannet i 2014 i Agder og Oslo. Om noen år er det relevant å undersøke hvorvidt spesialsykepleiere med metodekompetanse tilpasset fagfeltet bidrar med noe annet. I mellomtiden er det vesentlig at studenter og nyutdannete får meningsfull akademisk læring. Lærerne bør fremstå samlet om en pedagogisk plattform og praksisfeltet støtte opp om og nyttiggjøre seg den akademiske kompetansen (21). Informantene legger vekt på betydningen av kollegastøtte både under utdanning og etterpå slik at ikke janteloven får råde. Samtidig bør samarbeid mellom utdannings- og praksisfelt lede ut i mer grenseovergripende og involverende samhandling. For eksempel at masteroppgaven må bli noe «det faktisk er bruk for på arbeidsplassen».
Spørsmålet om mastergradsstudium kan koples til oppgaver og funksjoner med større selvstendighet som ved spesialistgodkjenning, ble stående ubesvart, men er et interessant tema. APN-rollen ga lite gjenklang hos informantene, men hva skjer om noen år når det er utdannet to–tre kull med mastere i AIO i Norge? Vil det da bli mer aktuelt å diskutere utvikling av større selvstendighet med funksjonsendringer og rolleglidning som ved APN og spesialistgodkjenning?
Konklusjon
Oppsummering av praksisveiledernes refleksjoner om akademisering av spesialutdanningene AIOK, er at det er en naturlig utvikling i samfunnet, og at all høyere utdanning er i stigen i bachelor-, master- og ph.d. er en forutsetning for fremtidig rekruttering. Men kanskje bør korte videreutdanningstilbud bestå hvis de tilfredsstiller krav til masterinnpassing og ikke fortsetter i en uendelighet med «blindveier». Dette må sikres gjennom en nasjonal og internasjonal samordning.
En hensiktsmessig utvikling videre krever et tett samarbeid mellom utdanningsfelt og klinikk, der studentene får meningsfull akademisk læring og masterkompetansen blir direkte nyttig for faget og tjenesten.
Interessante videre studier vil være om hvordan masterutdanningens opptakskrav og lengde påvirker rekruttering og utdannete spesialsykepleiere. Det er også behov for forskning på hvordan ulike mastermodeller harmonere med praksisfeltets behov, praksisfeltenes erfaringer med fagspesifikk masterkompetanse og konsekvenser for fag og tjeneste når det blir flere med fagspesifikke mastere i klinikken.
Referanser
1. Skogsaas B & Karlsen M-MW. Fra videreutdanning til
mastergradsstudium. Sykepleien 2015; 103 (3): 56–9
2. Kunnskapsdepartementet. Forskrift om krav til mastergrad.
Hefte 14, 2005.
3. Kunnskapsdepartementet. Nasjonalt kvalifikasjonsrammeverk
for livslang læring, 2011.
4. Helsedirektoratet. Behovet for spesialisert kompetanse i
helsetjenesten. En status-, trend- og behovsanalyse fram mot 2010.
Rapport IS-1966, 2012.
5. Stortingsmelding nr. 47. Samhandlingsreformen. Rett handling
– på rett sted til rett tid. Sosialdepartementet, 2008–2009.
6. Stortingsmelding nr. 13: Utdanning for velferd.
Sosialdepartementet, 2011–2012.
7. Hellesø, R. (2014). Utdanning for fremtiden.
http://www.dagsavisen.no/nyemeninger/ (4/5-2014).
8. Høgskolen i Buskerud og Vestfold.
Kompetanseutviklingsprogram for kliniske veiledere innenfor
anestesi-, intensiv-, operasjons- og kreftsykepleie ved HBV –
Campus Vestfold, 2014.
9. Hopen TS (et al.). Et historisk blikk på anestesisykepleie i
Norge. ALNSF, 2011.
10. Stubberud, D-G. Intensivsykepleierens funksjons- og
ansvarsområder. Kp. 2. I: Gulbrandsen T & Stubberud D-G. (red.)
Intensivsykepleie. Akribe, 2010.
11. Høiland M. Operasjonssykepleie i over 40 år. NSFLOS; 1996.
12. Reitan AM. Kreftsykepleie. I: AM. Reitan & TKr.
Schjølberg (Red.), Kreftsykepleie. Pasient – utfordring – handling.
Akribe, 2010.
13. Hutchinson M, East L, Stasa H & Jackson D. Deriving
Consensus on the Characteristics of Advanced Practice Nursing.
Nursing Research. 2014; 62(3).
14. Fagerström, L. Developing the scope of practice and
education for advanced practice nurses in Finland. International
Nursing Review. 2009;56:269–72.
15. Råholm M-B, Hedegaard BL, Löfmark A & Slettebø Å.
Nursing education in Denmark, Finland, Norway and Sweden – from
Bachelor’s Degree to PhD. Journal of Advanced Nursing, 2010; 66:
2126–37.
16. Collins S & Hewer I. The impact of the Bologna process
on nursing higher education in Europe: A review. The international
Journal og Nursing Studies. 2014; 15: 150–6.
17. Davies R. The Bologna process: the quiet revolution in
nursing higher education. Nurse Education Today, 2008; 28(8):
935–42.
18. Palese A et. al. Bologna Process, More or Less: Nursing:
Education in the European Economic Area: A discussion Paper.
International Journal of Nursing Education Scholarship, 2014;
11(1): 1–11.
19. Hansen C & Hamric B. Reflection on the Continuing
Evolution of Advanced Practice Nursing. Nursing Outlook, 2003;
51:203–2011.
20. Millberg, L. G. Akademisering av specialistsjuksköterskans
utbildning i Sverige. Fakulteten för samhälls- och livsvetenskaper.
Omvårdnad. Karlstad University Studies, 2012:56.
21. Jeon, Y., Lathinen, P., Meretoja, R. & Leino-Kilpi, H.
(2015). Anesthesia nursing education in the Nordic countries:
Litterature review. Nurse Education Today. 35 (2015) 680–88.
22. Graneheim UH & Lundman B. Qualitative content analysis
in nursing research: concepts, procedures and measures to achieve
trustworthiness. Nurse Education Today, 2003;24,105–12.
23. Morgan DL. The Focus Group Guidebook. Sage Publications;
1998.
24. Konsmo, T. (2010). Fokusgruppeintervju.
http://www.helsebiblioteket.no/kvalitetsforbedring/slik-kommer-du-i-gan…
(12/2-2015).
25. Skogsaas, Bente P. (2011): Conflicts and ambivalences: a
case study of clinical pathways in Norway. Journal of Social Work
Practice, 25:3, 335–49.
26. Lind, Marianne. Diskurstranskribsjon. En elementær
innføring i teori og metode. Norskrift. 1995;85.
27. Mastad, V. (2012). Videreutdanning i ingenmannsland?
http://sykepleien.no/2012/02/videreutdanning-i-ingenmannsland.
28. NOKUT (2012). En mastergrad er ikke en mastergrad.
Mastergrader ved statlige og private høgskoler. Rapport nr.
2012–6.
29. Helsedirektoratet. (2012). Behovet for spesialisert
kompetanse i helsetjenesten. En status-, trend- og behovsanalyse
fram mot 2010. Rapport IS-1966.
30. Stortingsmelding nr. 13 (2011-2012): Utdanning for velferd.
Oslo, Sosialdepartementet.
31. Hellesø, R. (2014). Utdanning for fremtiden.
http://www.dagsavisen.no/nyemeninger/ (24/6-2015).
32. Ballangrud R. Hall-Lord, M.L., Persenius, M. & Hedelin,
B. (2014). Intensive care nurses’ perceptions of simulation-based
team training for building patient safety in intensive care: A
descriptive qualitative study. Intensive and Critical Care Nursing
(2014) 30, 179–187.
33. Ballangrud R, Hall-Lord ML, Hedelin B & Persenius M.
(2013). Intensive care unit nurses’ evaluation of simulation used
for team training. British Association of Critical Care Nurses.
2013; 19 (4).
34. McGaghie W, Issenberg BS, Petrusa ER & Scalese RJ. A
critical review of simulation-based medical education research:
2003–2009. Medical Education. 2010;44:50–63.
35. Lerdal, A. Vi trenger funksjonsorienterte mastergrader.
Sykepleien Forskning. 2014;9(2):103.
36. Koselleck, Reinhardt (2007): Erfaringsrom og
forventningshorisont–to historiske kategorier. Kapittel 1, I:
Busck, Nevers & Olsen (red): Begreber, tid og erfaring. En
tekstsamling.
Copenhagen.























0 Kommentarer