Sykepleie til ebolapasienter
Krevende, men lærerrikt. Slik beskriver to sykepleiere arbeidet ved et behandlingssenter for ebola-pasienter i Sierra Leone.
Denne artikkelen er basert på erfaringer fra å arbeide ved Røde Kors Ebola Treatment Centre (ETC) i Kenema i Sierra Leone, høsten 2014 og våren 2015. På tross av at det da ikke fantes effektiv vaksine eller behandling, var det mulig å gi god og kunnskapsbasert sykepleie til denne utsatte pasientgruppen. En sykepleie som ga håp og var med på å berge liv. Det var en stor utfordring å være en del av dette medisinske og humanitære nybrottsarbeidet.
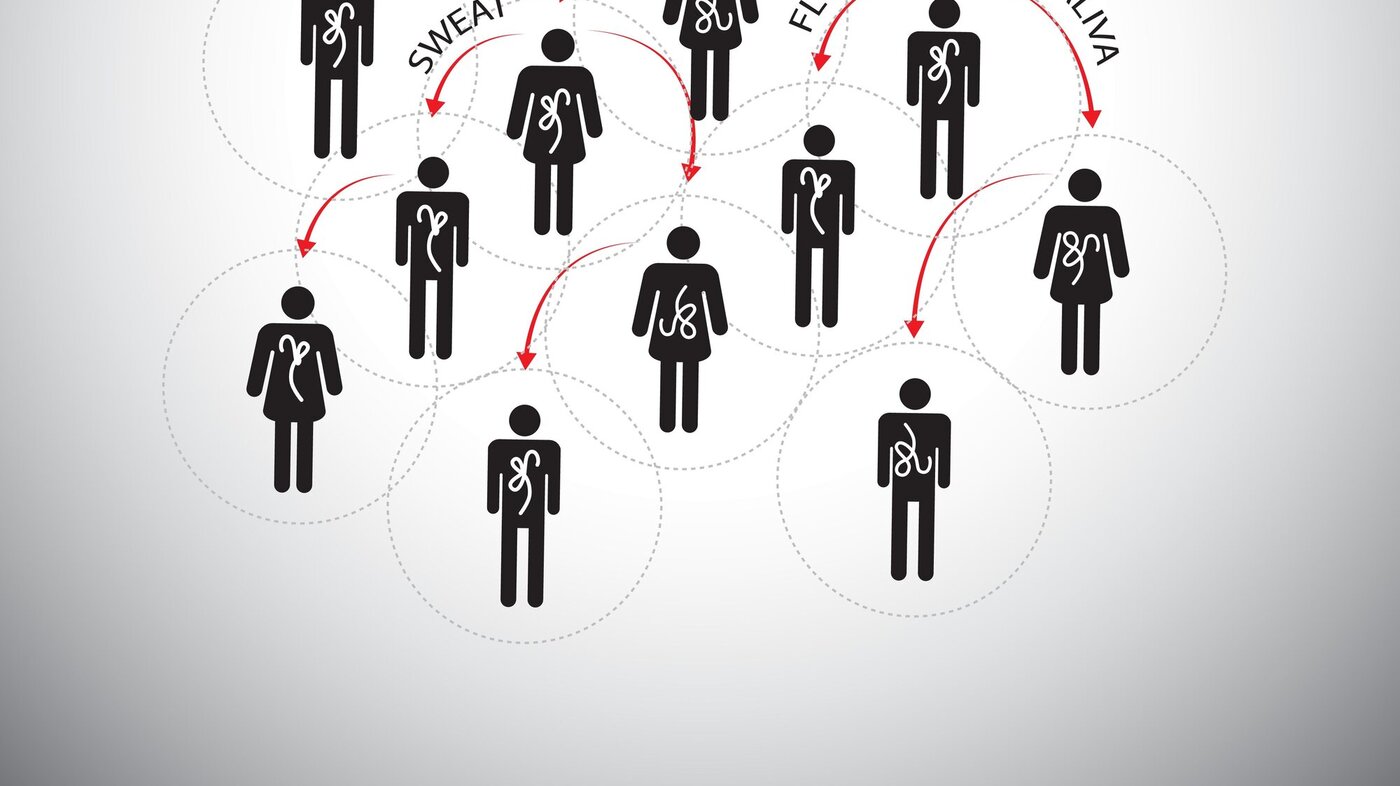
I denne artikkelen vil vi belyse noe av den kompleksiteten ebola innebærer samt noen av de kunnskapsbaserte anbefalingene som finnes på området. Dette er med utgangspunkt i vårt arbeid ved et Røde Kors-behandlingssenter for ebolapasienter. Det forebyggende arbeidet er av svært stor betydning for å stoppe smittespredningen. Vi vil vektlegge det smittevernforebyggende arbeidet inne i ebolaklinikken.
Bakgrunn
Det har vært flere tilfeller av utbrudd av ebolavirus de siste årene. Men det mest alvorlige utbruddet har foregått i Vest-Afrika, Guinea, Liberia og Sierra Leone siden våren 2014. Selve navnet ebola kommer fra en elv i Kongo der sykdommen ble påvist første gang i 1976 (1).
I tillegg til arbeidet fra myndighetenes mobilisering i de berørte land, har det etter hvert blitt gjort en massiv internasjonal innsats både fra WHO, FN, statlige og ikke-statlige organisasjoner (NGO).
Symptomer
Sykdommen er ofte karakterisert ved uspesifikke symptomer som feber, hodepine, diaré, oppkast, leddsmerter og smerter i halsen. Blødninger fra kroppsåpninger oppstår ofte også, men gjerne litt ut i sykdoms-
forløpet. Symptomene kan imidlertid variere en del, men cirka 80 prosent har feber. Flere av de andre symptomene som leddsmerter, hodepine, oppkast og diare er også karakteristisk for en rekke andre sykdommer, som malaria, dysenteri og meningitt (1).
Noen pasienter utvikler aggressiv hypotensjon og sjokk med multiorgansvikt, noe som vanligvis resulterer i død i løpet av den andre uken med sykdom. Til sammenlikning viser pasienter som overlever infeksjonen ofte tegn til klinisk bedring i løpet av den andre uken av sykdom (1).
Behandling
Det er konsensus i fagmiljøet om at den viktigste behandlingen vil være å fokusere på symptomer som korrigering av væske, ernæring og elektrolyttbalanse og blodtap (2–4). Noe bruk av forsøksmedikamenter har vært benyttet, men det er begrenset tilgang på disse.
Konsekvenser
Ebola har hatt svært store samfunnsmessige konsekvenser, spesielt i Sierra Leone, Guinea og Liberia i Vest-Afrika. Over 10 000 er blitt smittet siden juni 2014, og over 3000 er døde (2). Sierra Leone har vært hardt rammet. Landet hadde en opprivende borgerkrig fra 1991 til 2002. Dette har ført til at Sierra Leone fortsatt var i en fase med oppbygging av helsevesenet. Landet er tross rike naturressurser som diamanter, gull og bauxitt, et av verdens fattigste land. I de første månedene av ebolaepidemien døde også mange helsearbeidere av ebola. Dette medførte ytterligere press på landets begrensete ressurser, og det var stor bruk for internasjonal bistand.
Forløp
Sykdomsforløpet kan både være komplekst og krevende. Forhold som har betydning for overlevelse er tidspunktet for når behandlingen startet, og selvsagt den enkeltes immunforsvar (2). Ved de fleste behandlingssentrene er det ikke tilbud om avansert intensivbehandling, for eksempel med ventilatorer. Dette skyldes ofte at slikt utstyr er tungt, plasskrevende og sårbart for høye temperaturer. Det krever i tillegg en omfattende renholdsprosedyre. ETC-enheten ble etablert i tidsnød og målet var og er å gi flest mulig et behandlingstilbud. Utstyr som ble prioritert var for eksempel nok iv-utstyr, væsker og elektrolyttløsninger – utstyr for renhold og hygiene. Medikamenter som analgetika, antisemittisk og angstdempende og noe antibiotika, for å takle komplikasjoner som sepsis som følge av redusert immunforsvar, var også med.
Det er etablert behandlingsenheter som har mer avansert medisinteknisk utstyr, som for eksempel i Kerry-Town i Freetown der Redd Barna har en klinikk i samarbeid med det britiske militæret. Denne har det imidlertid tatt lengre tid å etablere.
Kunnskap
Det finnes mye kunnskap om EVD, forebygging, pleie, og behandling. Ved søk i Ebsco-basen i slutten av mars 2015 fikk vi 107 treff på «ebola and nursing». Mye av dette er statistikk, kronikker og artikler som omhandler bevisbasert kunnskap når det gjelder å forberede sykepleiere til arbeid med ebola-
ofre. Databasen Springerlink gir 380 treff «på ebola and nursing». Både BMJ best practice og Clinical UpTodate, Centre of Disease Prevention and Control (CDC) og ikke minst WHO, har publisert retningslinjer og prosedyreanbefalinger (3–5). Veiledere og faglitteraturen fokuserer både på behandling, forebygging og pleie.
Forebygging viktig
Kunnskap om smittevern og isolasjon av syke er lett tilgjengelig. Utfordringen med ebola er at disse tiltakene skal settes i verk ikke bare i spesialavdelinger på sykehus som har kompetanse og ressurser innen isolasjonsbehandling, men på alle sykehus i et land som har begrensete ressurser. Dette gjelder både personell, materiell og fasiliteter. Dersom viruset skal stoppes, er det forebyggende arbeidet utenfor sykehus og klinikker av svært sentral betydning, ikke minst trygge begravelser (6,7).
Nok informasjon
En del av problemet i de vestafrikanske landene har vært å få ut nok informasjon. Helsemyndighetene i Sierra Leone har opprettet National Ebola Respons Centre (NERC), som har en webside der de publiserer prosedyrer, statistikk og statlige forordninger om portforbud og så videre (8). I Sierra Leone med mye fjell, spredt befolkning og mye analfabetisme, er radioen en viktig formidler. Hver dag når vi kjørte til behandlingssenteret hørte vi informasjon på radioen om tiltak mot smittespredning og eventuelle bevegelsesrestriksjo-
ner.
Røde Kors
Lokalt Røde Kors og Internasjonal Røde Kors, IFRC (International Federation of Red Cross and Red Crecent Societies) hadde sammen med andre organisasjoner iverksatt en massiv ebola-respons i Guinea, Liberia og Sierra Leone. Faren for smittespredning er som sagt stor, og sikkerheten til personell som ble sendt ut var viktig. Flere vestlige helsearbeidere som ble syke og overført til hjemlandet måtte gjennomgå intensiv behandling, men med positivt resultat (9). Lokalt og internasjonalt fokuserte Røde Kors, i likhet med de andre organisasjonene, på å hjelpe flest mulig. De vektla trygge og verdige begravelser, informasjon til lokalsamfunn, oppsporing og kontakt med pårørende og andre, emosjonell og psykososial støtte og klinisk behandling (10).
Behandlingssentre
Når det gjelder IFRC-behandlingssentre ble det i Sierra Leone satt opp to stykker, ett sørvest i landet i Kenema og ett i Kono i sør. Disse ble satt opp av spanske Røde Kors med støtte fra flere andre og er designet kun for ebolapasienter.
Det ene har vært i funksjon fra begynnelsen av oktober 2014, det andre fra januar 2015. Det har vært behandlet om lag 600 pasienter ved det første behandlingssenteret og cirka 250 har blitt diagnostisert med EVD. Begge behandlingssentrene er såkalte ERU-klinikker (Emergency Response Unit). Med dette menes at de er etablert raskt som en respons på krise. Intensjonen er tosidig; man skal først og fremst sørge for god behandling og omsorg for dem som er smittet, samt sørge for at de smittede og mulig smittede blir isolert. Det var av stor betydning å etablere disse behandlingssentre raskt. ERU-enhetene består blant annet av forhåndslagrete feltsykehus av varierende størrelse og funksjon, men ingen var forberedt på en ERU ebola-enhet, så dette måtte man konstruere.
Rask respons
Intensjonen med disse ERU-enhetene er at man skal gjøre mest mulig for flest mulig. Enhetene er solide og uten sårbart medisinsk-teknisk utstyr. Utstyr for overvåkning er ikke med, ikke laboratorietjenester, ikke blodbank og ikke oksygen. Noe av dette er tilgjengelig i andre ERU-enheter, men her ble det bestemt å opprette enhetene uten slikt utstyr. Dette skyldes både logistiske og hygieniske forhold. Viktigheten av rask respons var avgjørende, og behandlingssenter i Kenema, Sierra Leones tre største by i Eastern Province, ble bygd i løpet av tre uker og kunne ta imot de første pasientene i løpet av oktober 2014.
Hjelpearbeidet
Når IFRC er engasjert i et nødhjelps- eller bistandsarbeid er det alltid i samarbeid med lokale myndigheter og lokalt Røde Kors (10). Dette er også en helt avgjørende og sentral fordel når man arbeider internasjonalt for Røde Kors. Man begynner aldri på null, det er alltid noen fra Røde Kors til stede som har begynt arbeidet, i et jordskjelvområde, i et flomområde, i et konfliktområde, eller som her i et land rammet av ebola.
Det lokale Røde Kors, frivillige og myndigheter er også de som tar den tyngste belastningen i form av hardt og kontinuerlig arbeid. Ved behandlingssenteret Kenema hadde mange av det lokale helsepersonellet arbeidet i lange perioder, ofte uten fridager. Det gode forholdet til Sierra Leone Røde Kors (SLRC) gjorde også at arbeidet, blant annet med å følge opp informasjon til pårørende, ble enklere. Reintegrering av de friske i lokalsamfunnet gikk også bra.
Smittekontroll
For å hindre smittespredning er det sentralt med smittesprednigskontroll eller IPC. Dette innebærer alt fra bøtter med 0,5 prosent klorvannsblanding som man tråkker med støvler i, til vannposter med 0,5 prosent klorvann der man vasker hendene. Ellers var dette en «no touch-mission», der man ikke håndhilser eller berøre andre mennesker uten beskyttelsesutstyr. Dette er helt sentralt i anbefalinger fra WHO og andre (3-6).
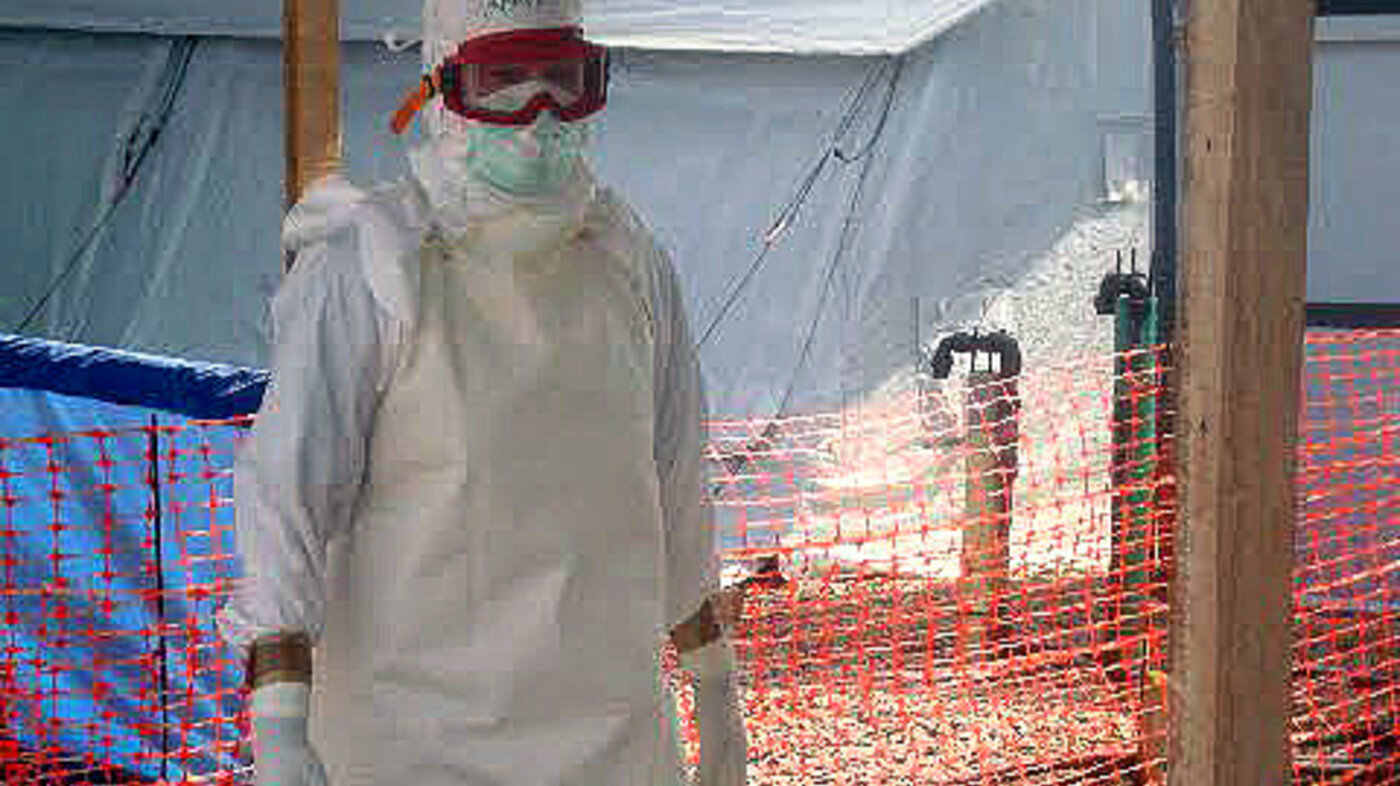
Beskyttelsesdrakt
For å arbeide med ebolapasienter er det helt sentralt at man lærer seg å arbeide i personlig beskyttelsesutstyr. Det obligatoriske treningsprogrammet inneholdt på-
kledning, bruk og avkledning av personlig beskyttelsesutstyr (11–13).
Personal Protective Equipment (PPE) er beskyttelsesutstyret vi må bruke når vi går inn i høyrisikosonen, hvor ebolapasientene oppholder seg. Det er viktig å huske at omgivelsene og den farlige arbeidssituasjonen tilsier at vi som helsepersonell må ta den tiden vi trenger til å ta på oss utstyret korrekt (14). Det er vanskelig å tenke at vi ikke skal haste og skynde oss, som vi ville gjort i en nødssituasjon hjemme. Her skal alt gjøres i kontrollerte former, og så sakte at vi er sikre på at vi ikke gjør feil. En eneste feil med påkledningen kan få fatale konsekvenser for oss slik at vi kan smittes av ebola (15). Det er rundt 38 grader i skyggen, og det sier seg selv at det er svært krevende for kroppen å jobbe fullstendig innpakket i ugjennomtrengelig materiale. Teltene har ikke aircondition (AC), og det ville heller ikke vært særlig praktisk da de fleste pasientene ligger ute under et halvtak. Uansett er flere av dem oppegående, så de ville sikkert gått ut. Det at de ligger under halvtaket gjør også at de kan observeres av helsepersonellet som er utenfor det doble gjerdet.
Påkledning
Idet vi starter påkledningen øker svetteproduksjonen, og det tar cirka 15 minutter å kle på seg korrekt. Påkledningen kontrolleres flere ganger før man får klarsignal til å gå inn. Klokkeslettet for når vi er ferdig påkledd skrives på armen, slik at andre lett kan kontrollere hvor lenge vi har vært inne. Det er svært viktig å ikke overskride egne grenser, og gå ut før man får problemer. Det er en svært krevende situasjon hvis en kollega besvimer med beskyttelsesutstyret på i høyrisikosonen, noe vi selvfølgelig vil gjøre alt for å unngå. Man vil maksimalt greie å være i beskyttelsesutstyret i høyrisikosonen i én time, inklusive tid til avkledning.
Utfordrende
Fullstendig tildekket i et krevende klima, med dobbelt maske og briller, blir verden annerledes med tanke på jobbutførelse. I stedet for å ha full oppmerksomhet på pasienten, er man nødt til å tenke på seg selv og sin makker først. Man går alltid inn to og to samt at en kollega følger med og gir utstyr inn, for eksempel iv-væsker og smertestillende. Vår egen sikkerhet vil alltid ha første prioritet. Svetten siler, det er vanskelig å puste godt, og synet blir begrenset av brillene. Det er uklare glass av riper og lang tids bruk, og de dugger forholdsvis fort. Man får en tunnelaktig følelse. I mørket er det enda vanskeligere. Med tre par hansker er det også utfordrende å ha god følelse i fingrene. Utstyret hemmer god pasientkontakt. Pasienten ser ikke hvem du er, det er utfordrende å kommunisere, du har heller ikke tid; klokka går, og du må ut i tide. Det er derfor viktig å ha en god plan på forhånd for hvilke oppgaver du skal utføre i høyrisikosonen. Under avkledningen er det uhyre viktig at alle prosedyrer følges. Brukt PPE betraktes som kontaminert, og man risikerer å bli eksponert for smitte hvis ikke prosedyrene følges til punkt og prikke.
Alt direkte pasientarbeid krever full beskyttelsesutstyr. Imidlertid er det helt sentralt med en helhetlig profil dersom kampen mot ebola skal vinnes (7). Andre sentrale oppgaver som informasjon til pårørende blir utført av et eget team: Community Health Module /Psycho Social Support-teamet (CHM/PSS). Dette teamet var integrert i sykehuset selv om oppgavene var av mer utadrettet karakter.
Livets sertifikat
Dette eksemplet kan vise hvordan utskrivingsrutinene foregikk:
Hun hadde vært her lenge, de siste prøvene med negativt resultat lot vente på seg. Hun har omtrent vært den eneste som oppholdt seg bak den indre sperringen med to gjerder. Tålmodig har hun ligget der og sett sine medpasienter bli skrevet ut, eller visne bort og dø.
Hennes dag kom, det var tid for «happy shower». Hun ble dusjet i en klorvannsblanding og fikk nye klær og kunne gå ut av den doble inngjerdingen der hun hadde kommet inn med ambulanse for mer enn to uker siden. Hun hadde vært ved klinikken vår, IFRC Kenema, i mer enn to uker. To drøye uker i området for høyrisiko. Store deler av tiden hadde det vært andre pasienter der også. Men de som jobbet der var alle kledd i fullt beskyttelsesutstyr. Eller hun måtte snakke til dem over gjerdene.
Etter at hun trådet ut av dusjområdet i nye klær, måtte hun gå rundt leiren. Der på den motsatt siden ventet beviset på at hun var frisk «Discharge Ceritificate». Hun hadde overlevd ebolaen.
Hun gikk rolig, verdig og rett i ryggen slik alle som bærer livet på hodet går her. Rundt gjerdet samlet folk seg langs de forskjellige teltene, personalteltet, infeksjonskontrollgruppa sitt telt, kjøkkenteltet og støttepersonellets telt. Overalt sto det blåkledde langs gjerdene. Sang og klapping fulgte henne rundt. Velkommen tilbake til livet.
Ved utgangen ble hun møtt av oss som deler ut livets sertifikat. Der står det at hun har gjennomgått en vellykket behandling for ebola og at hun har blitt frisk. Hun fikk blant annet med seg en pengesum, madrass sengeklær, kjøkkenutstyr og en sekk med ris og matolje. En startpakke for et nytt liv. Selv om sykdommen er over, tar det ofte lang tid å komme seg igjen. Mange er ganske medtatte og kommer ut mange kilo lettere. Pasienten satte fingeravtrykket sitt på dokumentet som viste at hun har fått utdelt varene som skal være en hjelp gjennom den første rehabiliteringstiden. Plutselig var hun ikke pasient lenger, men en kvinne fra landsbyen Bumpe, i Kono-distriktet, snart på vei hjem.
På turen ble hun fulgt av kolleger fra det psykososiale teamet. Det har vært en del stigma rundt denne sykdommen. Mange har også hatt liten tillit til myndighetene, og ikke fulgt deres advarsler eller henstillinger. Foreldre har nektet sine friske barn å komme hjem, og landsbyer har nektet friske pasienter å returnere til sine bosteder. Frykt og engstelse har ikke bare vært et lokalt fenomen i Vest-Afrika. Alle som er i kontakt med smittede, utsetter seg for en risiko. Det har vært hevdet i diverse leserinnlegg, også i norske media, at de av norsk helsepersonell som blir syke her nede burde blitt her under hele behandlingstiden.
Når de friske pasientene får følge hjem er det også for å sørge for at de som skal ta imot pasienten blir informert og for å forebygge stigmatisering og frykt. Familien får et medlem hjem igjen som de hadde fryktet det verste for. Våre kolleger som kommer tilbake rapporterer ofte om stor gjensynsglede, sang og dans. Men det er også rapporter om skepsis og uro, så våre kolleger bruker ofte en del tid på å forklare at den syke virkelig er blitt frisk. Den siste pasienten tar smilende farvel og setter seg inn i bilen sammen med en fra gruppen vår. Hun blir fulgt helt hjem.
Sikre begravelser
En annen del av oppgavene ved behandlingssenteret var å se til at begravelsene foregikk sikkert og verdig. For oss var dette en helt ny erfaring. Personer som nylig er døde av ebola er ekstra smittsomme, og ifølge lokal tradisjon skal de døde vaskes av nære pårørende før de gravlegges. Dette er en tradisjon som lokale myndigheter og bistandsorganisasjoner har arbeidet mye med å endre. (8,7,10).
Som forventet døde om lag halvparten av ebolapasientene, og de måtte gravlegges på en verdig og forsvarlig måte i nærheten av klinikken. Ved hver begravelse ble de pårørende først forsøkt kontaktet. Noen hadde vi ikke opplysninger om, andre kunne ikke komme på grunn av bevegelsesrestriksjoner eller andre forhold. Som regel ble den døde bare begravet med IPC-teamet og oss til stede. Siden vi ikke alltid visste noe om religiøs tro, ble det ofte lest både fra bibelen og koranen.
Sen respons
Fra lokalt hold er det hevdet at den internasjonale responsen har kommet altfor seint. I slutten av mars 2014 ble WHO varslet av myndighetene i Sierra Leone om at et ebolautbrudd var ute av kontroll. Mange leger og sykepleiere er døde som følge av sykdommen. Når man vet at flere sykdommer som malaria, hiv og tuberkulose, tar flere liv enn ebolaen (også under epidemien), kan man forstå kritikken som har kommet fra enkelte i Sierra Leone. Innsats mot ebolaen ble først et internasjonalt tema når den første vestlige bistandsarbeideren ble syk.
På tross av at den internasjonale innsatsen kom seint, ble det etter hvert gjort en omfattende innsats. Selv om antallet nye smittede i begynnelsen av mars 2015 har vist en nedadgående tendens, vil Sierra Leone preges av sykdommen i lang tid. Mange av landets helsepersonell er døde eller ute av arbeid. Dette medfører at landet står overfor store utfordringer med å håndtere sykdommer som for eksempel Lazza-Feber, malaria, meslinger og kolera i tiden som kommer. For eksempel tar malaria langt flere liv i regionen enn ebola.
Nødssituasjon
For Sierra Leones del har det etter hvert blitt tydeligere at man ikke helt klarer å kontrollere sykdommen. Tillit til myndighetene er sentralt dersom en skal komme helt i mål (16). Det vanskelige blir å gå fra nesten ingen til ingen smittede.
Ebolautbruddet blir karakterisert som en kompleks humanitær nødssituasjon der den medisinske behandlingen bare er en av mange tiltak (17). Tiltakene i en slik nødssituasjon involverer myndigheter, politi, helse, militære, skoler, frivillige organisasjoner, internasjonale organisasjoner og så videre. Koordinering, ledelse og tillit i befolkningen er avgjørende (18).
Faren er også etter hvert at Sierra Leone og de andre aktuelle landene taper kampen om oppmerksomheten i media. Dette kan føre til mindre oppmerksomhet og dermed også lavere tilgang på ressurser.
Endelig seier?
Smittetallene i de vestafrikanske landene sank utover høsten 2015, og torsdag den 14. januar 2016 kunne man høre på nyhetene at WHO erklærte landene i Vest-Afrika for frie for ebola. Dagen etter kom det imidlertid igjen nyheter om at et nytt tilfelle har blitt oppdaget i Sierra Leone. Behandling av ebolasyke er fortsatt ikke helt i mål. Derimot har en vaksine som Folkehelseinstituttet i Norge har vært involvert i, vist svært positive resultater. Mange tusen som har vært potensielt utsatt for smitte har blitt vaksinert, og ingen har blitt ebolasyke (18). Dette kan føre til at eventuelle senere ebolautbrudd ikke får samme omfang.
Konklusjon
Det internasjonale samfunnets respons på utbruddet av ebola har vært helt unik. Dette ble gjort for første gang, og det har derfor vært svært interessant å være en del av det.
Man har i stor grad vært enige om metoder og prosedyrer, og organisasjoner og myndigheter har delt kunnskap seg imellom. Man ser at det er store utfordringer knyttet opp mot kompleksiteten i sykdommen. Man må likevel ikke glemme de andre helseproblemene blant annet Sierra Leone nå står overfor.
De rammede landene i Vest-Afrika må ikke bli glemt av det internasjonale samfunnet. De vil trenge hjelp og støtte i lang tid framover, ikke minst med et helsevesen som har mindre ressurser enn før til å håndtere landenes økende helseproblemer.
Referanser:
1. Jarret A. Ebola: A Practical Summary for Nurse Practitioners. The Journal of Nurse Practitioners-JNP 2015;11(1):16–26.
2. www.uptodate.com/contents/treatment-and-prevention-of-ebola-virus-disea…. UpToDate. Helsebiblioteket.no (10.04.2015).
3. www.bestpractice.bmj.com/best-practice/monograph/1210/treatment details.html. (14.04.2015).
4. www.cdc.gov/vhf/ebola/ (14.4.2015)
5. WHO. A Clinical Management of Patients with Viral Hemmoragic Fever. A Pocket Guide for the Front-line Health Worker. 30.03.2014: WHO. PDF (10.4.2015).
6. Chappelli et al. Ebola: translational science consideration. Review. Journal of translational Medicine 2015; doi:10.1186/s12967-014-0362-3.
7. Sterk E. FILOVIRUS HAEMORRHAHGIC FEVER GUIDELINE.(Draft for internal use) Medecines Sans Frontiers 2008.
8. www.NERC.sl. National Ebola Response Centre in Sierra Leone.
9. Rubin EJ, Baden LB: Out of Africa – Caring for Patients with Ebola. N Engl J Med 2014; 371:2430-2432.
10. www.ifrcmedia.org/ebola/(17.04.15).
11. Easter A. Ebola: No antiviral compounds are available to treat this hemorrhagic fever. AJN 2002; 102 (12):49–52.
12. Fowler RA. et. al. Caring for the Critical Ill Patient with Ebola Viral Disease. Perspective from West Africa. American Journal of Respiratory and Critical Care Medicine 2014; 190(7):733–7.
13. www.fhi.no/publikasjoner-og-haandboker/ebolaveilederen. (15.04.2015).
14. Rafael O, et al. Putting on and Removing Personal Protective Equipment. N Engl J Med 2015; 372:e16.
15. Feistrizer R, Hill C, Sharon V, Gentry J, Smith JL, Rice KL. Care of Patients With Ebola Virus Disease. The Journal of Continuing Education in Nursing 2014; 45 (11): 479–81.
16. Liu W B, Li X, Du Y, Cao GW. Ebola virus disease: from epidemology to phropykaxsis. Military Medical Reschearch 2015; 2:7 DOI: 10.1186/s40779-015-0035-4.
17. Downes E. Nursing and complex humanitarian emergencies: Ebola is more than a disease. Nurs Outlook 2015;63(1):12–5.
18. https://www.regjeringen.no/no/aktuelt/vaksine_resultater/id2428481/(18….






















Kommentarer