Vurdering av smerte hos voksne respiratorpasienter

Studien viser at intensivsykepleirnes bruk av smertekartleggingsverktøy varierer.
Bakgrunn: Pasienter som behandles med invasiv respiratorbehandling blir sedert og smertelindret for å tolerere behandlingen. Tidligere forskning viser at pasientene rutinemessig utsettes for ubehagelige og smertefulle prosedyrer. Det er intensivsykepleierens oppgave å vurdere pasientens smerter.
Hensikt: Undersøke hvordan intensivsykepleiere beskriver vurdering av smerte hos voksne pasienter som mottar respiratorbehandling.
Metode: Studiens design er kvalitativ deskriptiv med fokusgruppeintervjuer. Intensivsykepleiere ble intervjuet i tre fokusgrupper, data er analysert ved induktiv innholdsanalyse.
Hovedresultat: Tematiseringen viser at smertevurdering av respiratorpasienter er utfordrende og komplekst. Analysen resulterte i tre hovedkategorier: Teoretisk og erfaringsbasert kunnskap i smertevurdering, fokus på smertevurdering i daglig yrkesutøvelse, og kvalitetssikring av smertevurdering.
Konklusjon: Vurdering av smerte hos voksne sederte pasienter som mottar respiratorbehandling bygger på intensivsykepleierens teoretiske og erfaringsbaserte kunnskap. Studien viser imidlertid at graden av oppdatering på forskningsbasert kunnskap er varierende. Intensivsykepleierens holdninger, oppmerksomhet og prioriteringer i en travel hverdag kan påvirke bruken av klinisk kompetanse og dømmekraft. Økt bevisstgjøring på smertevurdering og det moralske ansvaret på avdelingsnivå kan bidra til å utvikle den klinisk kompetansen i intensivsykepleien.
Respirasjonssvikt er den vanligste organsvikten innen intensivmedisin, og det som tydeligst definerer en pasient som intensivpasient. I 2012 var det registrert respirasjonsstøtte, utover åpen O2-tilførsel, ved 58,1 prosent av alle intensivopphold i Norge (1). Pasienter som mottar respiratorbehandling kan ha smerter som følge av en underliggende sykdom eller skade. I tillegg utsettes de rutinemessig for en rekke ubehagelige og smertefulle prosedyrer. (2–4). En studie viser at under halvparten av pasientene får smertestillende i forkant av prosedyrer (3). Fjerning av thoraxdren, sårdren og innleggelse av arteriekran var de tre prosedyrene intensivpasientene rapporterete som mest smertefulle. Dette viser en annen større europeisk undersøkelse (5). Bevisste pasienter under respiratorbehandling opplever også betydelige smerter og ubehag fra endotrakealtuben (6–8). I tillegg utsettes pasientene stadig for forstyrrelser, noe som kan forsterke smerteopplevelsen (9). Smerte kan sekundært føre til økt stressrespons med påfølgende katabol hypermetabolisme, økt O2-forbruk, hyperkoagulasjon og påvirkning av immunforsvaret (2). Smerte kan også være en signifikant risikofaktor for utvikling av delirium (10). Flere studier viser at det som er spesielt for respiratorpasienter, er de begrensete mulighetene til å uttrykke og beskrive smerter (6,7,11–13). Nyere metoder for sedasjon og respiratorbehandling har ikke fullstendig eliminert ubehaget ved kritisk sykdom. Aspektene ved lidelse gjenstår, som ubehag, nedsatt kommunikasjon, tap av kontroll, og ensomhet (12). The International Association for the Study of Pain (IASP) definerer smerte som en ubehagelig sensorisk og emosjonell opplevelse, som følge av faktisk eller potensiell vevsødeleggelse. Smerte er en subjektiv opplevelse (14). Fysisk og psykisk stress kan altså forsterke opplevelsen av smerte og lidelse.
Tradisjonelt sett har sedasjon og smertelindring hos respiratorpasienten vært nært knyttet til hverandre. I nyere retningslinjer for sedasjon anbefaler Barr m.fl. (4) at den kritisk syke respiratorpasienten bør ha et lettere sedasjonsnivå, forutsatt at det ikke foreligger kliniske kontraindikasjoner. De anbefaler også rutinemessig monitorering av smerte hos voksne intensivpasienter. Lettere sedasjonsnivå er forbundet med kortere tid på respirator og kortere tid i intensivavdelingen (4). Det samme gjelder for systematisk smertevurdering og -håndtering (15). Uavhengig av pasientens sedasjonsnivå er det nødvendig å gjøre individuell smertevurdering, særlig før, under og etter prosedyrer. Dette gjelder spesielt hos pasienter som har nedsatt evne til kommunikasjon (16).
Intensivsykepleierens behandlende funksjon innebærer vurdering, prioritering og iverksetting av tiltak og kontinuerlig evaluering av sykepleiepraksis hos pasienten. Den lindrende funksjon innebærer vurdering og evaluering av smerte for å kunne begrense omfang og styrke av belastning i forbindelse med sykdom, skade og behandling (17). Et viktig steg i forbedring av smertehåndtering er bevisstgjøring blant intensivsykepleierne om smertebehandlingsprosessen. Det anbefales en høyere prioritering av smertevurdering og -behandling i den kliniske hverdagen, og at intensivsykepleiere i sin praksis anvender forskningsbasert kunnskap, med det mål å redusere smerter hos pasienten (18).
Hensikten med denne empiriske studien var å undersøke hvordan intensivsykepleiere beskriver sin vurdering av smerte hos voksne, sederte pasienter som mottar respiratorbehandling.
Ut fra hensikten ble følgende forskningsspørsmål utviklet:
Hvordan beskriver intensivsykepleiere bruken av kunnskap og erfaring i vurdering av smerte?
Hvordan beskriver intensivsykepleiere betydningen av holdninger i vurdering av smerte?
Hvordan beskriver intensivsykepleiere mulige andre faktorer som kan påvirke vurdering av smerte?
Hva er intensivsykepleieres erfaringer med smertekartleggingsverktøy?
Metode
Studiens design er kvalitativ, deskriptiv med fokusgruppeintervjuer. Fokusgruppeintervju ble valgt fordi planlagte diskusjoner kan dra fordel av gruppedynamikken, samtidig som det er mulig å innhente mangfoldige data på en effektiv måte (19). Diskusjoner og refleksjoner rundt intensivsykepleiernes vurderingsprosesser relatert til smerte hos intensivpasienter som mottar respiratorbehandling, egner seg godt for fokusgruppeintervju. Gruppedynamikken som oppstår, gjør det mulig å belyse kunnskap, erfaringer og holdninger intensivsykepleiere legger til grunn når de vurder smerte. Oppfatningene de har rundt bruken av smertekartleggingsverktøy blir også belyst.
Utvalg
Informantene i studien besto av sykepleiere med videreutdanning i intensivsykepleie, ansatt ved tre forskjellige intensivavdelinger ved norske sykehus. Intensivsykepleierne utgjorde en gruppe for hver avdeling. Fagutviklingssykepleier eller avdelingssykepleier ved de respektive avdelinger rekrutterte deltakerne. Det var ønskelig med seks intensivsykepleiere i hver gruppe, men ved to av intervju-stedene ble det bare fire i gruppen. Deltakernes arbeidserfaring i intensivavdeling var spredt fra 1,5 til 41 år. Flest hadde 100 prosent stilling, men ingen hadde lavere enn 75 prosent. Utvalget besto kun av kvinner.
Intervjuguide
Intervjuguiden ble utarbeidet i tråd med studiens hensikt og forskningsspørsmål. Guiden ble testet og revidert etter pilotinter-vju med to intensivsykepleiere. Disse ble ikke inkludert i fokusgruppeintervjuene. Formålet var å teste intervjuguiden, ikke gruppeinteraksjonen. Hovedspørsmålet i intervjuguiden var: «Hvordan vurderer intensivsykepleiere smerte hos voksne, sederte respiratorpasienter?» Intervjuer ga utdypende spørsmål underveis angående avdelingens gjeldende rutiner for smertevurdering. Dette gjaldt konkrete observasjoner og handlinger, grunnlag for god smertevurdering (kunnskap, erfaring, holdninger), kommunikasjon med kolleger, forslag til kvalitetssikringstiltak, erfaring med smertekartleggingsverkstøy. Til slutt ble det stilt oppklarende spørsmål og kommentarer relatert til gruppeintervjuet.
Datainnsamling
Tre fokusgruppeintervjuer ble gjennomført våren 2013 av førsteforfatter. Intervjuene ble foretatt i informantenes arbeidstid i samtalerom på de respektive intensivavdelinger, og varte 50–60 minutter. Oppfølgingsspørsmål ble stilt der det var behov for å utdype påstander og utsagn, dette gjaldt i særlig grad utsagn omkring kunnskap, erfaring, holdninger og kommunikasjon. Hvert intervju ble tatt opp på lydbånd og transkribert ordrett umiddelbart etter intervjuet.
Dataanalyse
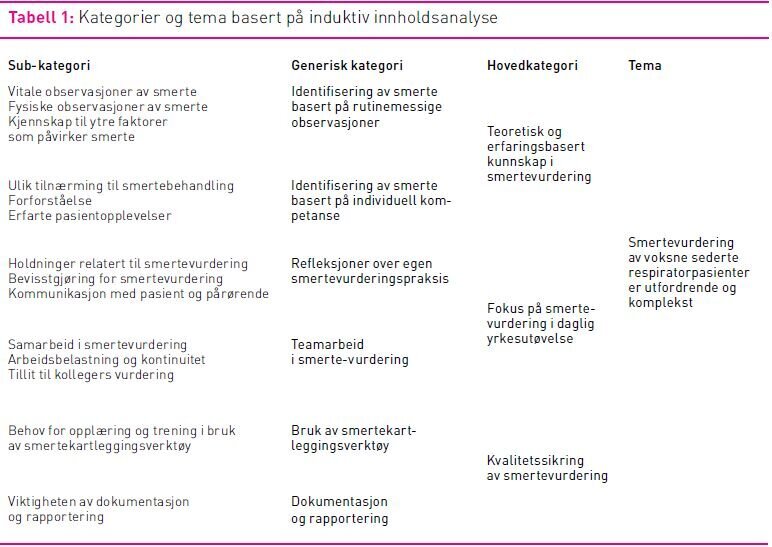
Intervjuene ble analysert i henhold til induktiv innholdsanalyse beskrevet av Elo og Kyngäs i tre hovedfaser: Forberedelse, organisering og rapportering (20). Forberedelsesfasen innebærer transkribering og identifisering av meningsenheter i hvert intervju for seg. Organiseringsfasen inkluderer fem trinn: Åpen koding, samling av kodene, gruppering, generisk kategorisering og hovedkategorisering. Rapporteringsfasen innebærer en abstraksjon av hovedkategoriene til et tema, og en strukturert presentasjon av resultatene. Etter transkribering ble intervjuene lest grundig igjennom hver for seg, og meningsenheter identifisert ut fra studiens hensikt og forskningsspørsmål. Åpen koding innebar en samling av meningsenheter med beslektet innhold under felles dekkende benevnelser i hvert enkelt intervju for seg. Deretter ble kodene fra alle tre intervjuene sett på under ett og justert mot hverandre og beslektede og overlappende koder slått sammen. Kodene ble så gruppert i subkategorier, generiske kategorier og hovedkategorier, gjennom en teoretisering av intensivsykepleiernes beskrivelser av sin smertevurdering. Til slutt ble hovedkategoriene abstrahert til et overordnet tema som beskriver det latente innholdet i intensivsykepleiernes beskrivelse av sin smertevurdering. Tabell 1 viser fremstillingen av kategorier og tema. Gjennom hele analyseprosessen ble analysematerialet sammenholdt med de transkriberte intervjuene slik at meningsinnholdet i fokusgruppeintervjuene gjenspeiles. Prosjektets andreforfatter deltok i alle trinnene i analyseprosessen, med innspill på valg av meningsenheter og samling under dekkende kodeord, og som diskusjonspartner under kategorisering og beskrivelse av overordnet tema.
Etiske overveielser
Norsk samfunnsvitenskapelig datatjeneste (NSD) fant ikke prosjektet meldepliktig ettersom deltakerne er anonymisert. Før rekrutteringen startet ble det innhentet godkjenning fra avdelingssjefene ved de respektive sykehusene. Informasjonsbrev ble utgitt på forhånd, og samtykkeerklæring innhentet fra alle deltakerne før intervjuets start, jamfør helseforskningsloven (21). Konfidensialitet ble ivaretatt ved sletting av lydopptak etter at studien var ferdig, og det finnes ingen navn i materialet. Utbytte av fokusgruppeintervjuet som en faglig diskusjon og refleksjon rundt smertevurderingsprosessen, kan ses på som en fordel for deltakerne. Det kan bidra til økt bevissthet om intensivsykepleiernes ansvar for smertevurdering av intensivpasientene i de respektive avdelinger. Intervjueren hadde god nytte av sin forforståelse som intensivsykepleier både i intervjuene og i analyseprosessen, men det var viktig å være klar over eget ståsted slik at funnene representerer innholdet i fokusgruppeintervjuene.
Resultater
Resultatene er sammenfattet i et overordnet tema: «Smertevurdering av voksne sederte respiratorpasienter er utfordrende og komplekst». Vurderingen er en sammensatt handling som gir intensivsykepleieren kliniske utfordringer. Temaet inkluderer følgende hovedkategorier: Teoretisk og erfaringsbasert kunnskap i smertevurdering, fokus på smertevurdering i daglig yrkesutøvelse, og kvalitetssikring av smertevurdering (se tabell 1).
Teori- og erfaringskunnskap
Intensivsykepleierne beskrev bruk av anerkjent fagkunnskap, avdelingens rutiner og systemer, og egne opparbeidete erfaringer i vurderingen av smerte hos respiratorpasienten. De reflekterte over ulik tilnærming til smertebehandling, betydningen av den enkelte yrkesutøvers forforståelse, og kunnskapen om erfarte pasientopplevelser.
Av vitale observasjoner ble stigning i blodtrykk og puls, men også respirasjonsfrekvens, beskrevet som tegn på smerte. Puls og blodtrykk alene var for uspesifikt. Fysiske observasjoner knyttet til smertevurdering var ansiktsuttrykk, rynker i ansiktet og om pasienten grimaserte. Andre faktorer som ble nevnt var tårer og svette, klam hud og om pasienten hadde større pupiller enn forventet. Hoste ble også beskrevet som et tegn, med tanke på at samarbeid med respiratoren kan indikere grad av smerte. I tillegg kunne intensivsykepleieren se og kjenne anspenthet, motstand, generell uro, stress og utilpasshet hos pasienten. Informantene mente at dersom flere av disse observasjonene ble registrert samtidig, ble de sikrere i sin vurdering. Ytre faktorer, som uro og støy på flersengsrom, kunne påvirke pasientens smerteopplevelse og reaksjoner og vanskeliggjøre en reell smertevurdering.
Intensivsykepleierne hevdet at smertevurdering forutsetter oppdatert kunnskap på flere områder: smerteopplevelse, ikke-medikamentell og medikamentell behandling og intensivbehandling. Videre mente de at kunnskap om diagnose, kirurgi og ulike rutinemessige prosedyrer utgjør verdifull bakgrunnsinformasjon av betydning for smertevurderingen. Det samme gjaldt kunnskap om tidligere plager som ryggplager og migrene. Kartlegging av pasienten, for eksempel i stell, kunne gi en grundig oversikt. Lang erfaring med mange pasienter ga kunnskap og trygghet i vurdering og tolkning av forskjellige typer smerte, som bruddsmerter eller hodepine som følge av respiratorbehandlingen: «Trenger kanskje erfaringen vi og, altså jo flere pasienter du har hatt, jo mer har du lært deg til å tolke forskjellige typer smerter da. Ut ifra, blant annet hva de er operert for eller hva de har vært igjennom …»
Intensivsykepleierne drøftet utviklingen rundt sedasjon og smertelindring hos respiratorpasienter. Tidligere ga de oftere bolus av analgetika før prosedyrer, nå vurderes behovet ut fra om pasienten viser tegn på smerte før gjøremålet. En nyttig erfaring var hva pasientene deres kunne fortelle om smerteopplevelser i etterkant av behandlingen.
Daglig smertevurdering
I fokusgruppene ble det samtaler om både egen smertevurderingspraksis og teamarbeid i smertevurdering. Gruppene mente at den enkelte intensivsykepleiers holdninger har betydning for hva man tenker at pasienten skal tåle av smerter; om det er greit å føle ubehag, eller om ubehag også skal tolkes som smerte. Selvopplevd smerte kan også påvirke vurderingen.
Intensivsykepleierne mente at de i det siste hadde fått økt bevissthet på kartlegging av smerte. Både det at pasienten kan ha smerter, men også det at pasientene er mer våkne og kan kommunisere bedre, ble spilt inn. Noen intensivsykepleiere reflekterte over om det kanskje ble gitt for mye smertestillende: «… (D5) tror vi egentlig at intensivpasienten ligger og har så veldig mye vondt da? Jeg tror kanskje at de fleste av oss har en oppfatning om at vi gir nok smertestillende til intensivpasienten (flere sier ja). (D2) Det tror jeg du har rett i, det tror jeg. (D5) Kanskje vi rett og slett gir for mye?».
Informantene mente at bevisstgjøring på avdelingsnivå kunne gi mer målrettede observasjoner. En positiv holdning til nye satsingsområder, som å innføre protokoll for daglig sedasjonsstopp, kunne bidra til fordelaktige endringer, mens negative holdninger ville bremse. Etablering av team eller ressurspersoner som har fordypet seg i emnet, var forslag til å skape økt bevisstgjøring.
Sedasjon ble trukket frem som en kommunikasjonsbarriere som vanskeliggjør pasientens mulighet for å uttrykke smerte. Dersom pasienten var mer våken, ville kommunikasjonen lettes. Pasienten kunne svare med et nikk, eller ved bruk av hjelpemidler som for eksempel en tavle. Informantene drøftet også prioriteringen av smertevurdering i en hektisk hverdag, og arbeidsbelastningens betydning for hva man vektla.
Fokusgruppene drøftet hvordan samarbeidet om smertevurdering fungerte i avdelingen. Intensivsykepleierne var ofte sammen om vurderingen, eller de konfererte med hverandre. Imidlertid kom det frem at tilliten til kollegers smertevurdering kunne variere. Samarbeidet med legene fungerte bra, men det hendte at det var uenighet om vurderingen. Det kunne handle om hvordan intensivsykepleieren formidlet sine observasjoner.
Kvalitetssikring
Intensivsykepleierne reflekterte rundt kartlegging og dokumentasjon av smerte. De ønsket en mer ensartet smertevurdering og trakk frem ulike verktøy som konkretiserte dette. Noen brukte VAS (Visual Analog Scale) på respiratorpasienter ved å angi skår på vegne av pasienten. En gruppe hadde erfaring med BPS (Behavioral Pain Scale). Noen følte at det var et tiltak å sette seg inn i slike verktøy. De hadde ikke kommet inn i å bruke det systematisk enda og følte at de trengte mye trening for å få det til: «… Æsj dette var noe træl, men vi skal da prøve videre til man på en måte har det inne».
For noen kunne det oppleves forvirrende at forskjellige verktøy ble implementert samtidig. Flere mente at BPS kunne tydeliggjøre dokumentasjonen. Dersom man måtte skåre for smerte, ville bevisstheten rundt pasientens smerteopplevelse øke. En ulempe var at skåren i seg selv var lite beskrivende. Intensivsykepleierne mente at en god dokumentasjon burde inneholde en beskrivelse av smerteobservasjonene, og at dette ville gi bedre informasjon til neste vakt. Betydningen av dokumentasjon og rapportering av både observasjoner og tiltak ble sterkt vektlagt i alle gruppene.
Diskusjon
Funnene viser at smertevurdering av voksne sederte respiratorpasienter er en utfordrende og kompleks oppgave. I det følgende vil funnene drøftes relatert til det enkelte forskningsspørsmål.
Hvordan beskriver intensivsykepleiere bruken av kunnskap og erfaring i vurdering av smerte? Intensivsykepleierne beskrev bruk av anerkjent fag- og forskningsbasert kunnskap om smertevurdering, smertebehandling og sedasjon i smertebehandlingsprosessen. Dette er i tråd med Shannon og Bucknall (18) som anbefaler intensivsykepleiere å være bevisste på å drive forskningsbasert smertebehandlingspraksis. Intensivsykepleierne uttrykte også bevissthet om hvordan ulike handlinger kunne påvirke respiratorpasientenes smerteopplevelse. Dette er i tråd med studien til Connor (22), som viser at smertevurderingen baserte seg på intensivsykepleierens konstante overvåkning ved sengekanten, kombinert med teoretisk og praktisk forståelse av smertesymptomer og mulige smerteutløsende faktorer (22). Intensivsykepleierne i fokusgruppene hadde tilegnet seg kunnskaper. De tolket kunnskap gjennom kliniske observasjoner, og valgte handlinger på grunnlag av disse. Dette samsvarer med Hurlock-Chorostecki (23) som viste at intensivsykepleieres beslutningstaking i smertehåndtering var en kontinuerlig, dynamisk prosess. Prosessen beskrives som en syklus som innebærer kunnskapsgenerering, kunnskapstolkning og valg av handlinger. Informantene uttrykte at klinisk erfaring øker kunnskap og forståelse, og at erfaring over tid øker tryggheten i smertevurderingen. Dette støttes av Benner, Tanner og Chesla, som hevder at sykepleieren utvikler klinisk dømmekraft gjennom å anvende klinisk kunnskap opparbeidet gjennom erfaring med mange pasienter i samme situasjon (24).
Hvordan beskriver intensivsykepleiere betydningen av holdninger i vurdering av smerte? Det kom frem meninger om at dagens smertevurdering og behandling av respiratorpasienter var tilfredsstillende. Dette står i kontrast til forskning om pasientopplevelser som viser at respiratorpasientene opplever mye smerte (3,4,6–9,25). Både i forskning og faglitteratur konkluderer man med at det er behov for økt bevissthet og bedre rutiner for smertevurdering og behandling (15,18,23,26–29). Intensivsykepleierne diskuterte også forskjellen på ubehag og smerte, noe som lett kan føre til at den enkelte intensivsykepleier bestemmer hva pasienten må tåle. Martinsen drøfter begrepet «moralsk praksis». Hun beskriver begrepet som innlevelse og refleksjon og at dette til sammen uttrykker omsorgsbegrepet i sykepleien. Denne innlevelsen er ikke sentimental omsorg, men betyr at man finner ut hva den andre er best hjulpet med (30). Å gjøre en faglig begrunnet smertevurdering innebærer en bevisstgjøring av det moralske ansvaret og den makten intensivsykepleieren har. Informantene hevdet at å vektlegge et bestemt tema i avdelingen ville øke bevisstheten om temaet. Dette samsvarer med Shannon og Bucknall (18) som anbefaler å gi smertevurdering høyere prioritet i klinisk sammenheng.
Hvordan beskriver intensivsykepleiere mulige andre faktorer som kan påvirke vurdering av smerte? Andre faktorer som kunne påvirke intensivsykepleierens vurdering av smerte var pasientens sedasjonsnivå, ulike forstyrrelser i avdelingen, uenighet i vurderingen og den daglige arbeidsbelastningen. Sedasjon påvirker pasientens kommunikasjonsevne og kan dermed også påvirke vurderingen av smerte. Informantene hevdet at kommunikasjon gir økt trygghet ved at pasienten har bedre mulighet til å oppfatte og forstå informasjon. Dette er i tråd med Karlsson m.fl. (6) som fremhever betydningen av at pasienten opplever deltakelse og kontroll. I teamarbeidet kunne det forekomme uenighet mellom anestesilege og intensivsykepleier i smertevurderingen. Subramanian m.fl. (29) beskriver sykepleierens autonomi i beslutningsprosesser som en av fire hovedutfordringer ved smertehåndtering i intensivavdelingen. Uenighet vil være en utfordring for intensivsykepleieren. Legen har det juridiske ansvaret for forordning av reseptbelagte legemidler, som smertestillende (31), men det er intensivsykepleieren som er hos pasienten gjennom døgnet og kjenner hans reaksjoner.
Hva er intensivsykepleieres erfaringer med smertekartleggingsverktøy? Nye satsingsområder ble av noen møtt med skepsis, mens andre var positive. Wøien og Bjørk (32) fant også noe reservasjon hos intensivsykepleierne mot å bruke verktøy, selv om de rapporterte at bruken økte vurderingskvaliteten og kontinuiteten, og konkretiserte mål bedre. Intensivsykepleierne drøftet erfaringer med VAS og BPS (33, 34) som smertekartleggingsverktøy. VAS er ikke validert for å bruke i vurdering av smerte hos pasienter som ikke kan kommunisere (2). BPS er anbefalt til bruk hos voksne respiratorpasienter, med unntak av hodeskadepasienter, forutsatt at pasienten har alle sine motoriske funksjoner intakt (2, 4). Ved å bruke BPS ønsket informantene å kvalitetssikre vurderingen ved å gjøre den mer ensartet. De mente også at bruk av kartleggingsverktøy vil tydeliggjøre og kvalitetssikre dokumentasjonen og gi økt bevissthet på smertevurdering. Dette er i tråd med Wøien og Bjørk (32,35) som konkluderer med at bruken av verktøy for smerte og sedasjon fører til bedre kvalitet i vurdering og behandling. Informantene opplevde behov for informasjon, undervisning og trening før smertekartleggingsverktøy tas i bruk.
Metodiske overveielser
Gruppedynamikken som oppsto i fokusgruppene, bidro til dataenes mangfold og kvalitet. Holdninger som tema i gruppediskusjoner kan være utfordrende, men dynamikken i gruppene var god og informantene var aktive. Dataene fra hver gruppe fremsto som en helhet, men individuelle synspunkter ble også inkludert. Variasjonen i deltakernes erfaring med pasientgruppen viste seg å være en styrke. Det kan påpekes som en svakhet ved studien at kun kvinner deltok.
Konklusjon
Intensivsykepleierne beskriver bruk av teoretisk og erfaringsbasert kunnskap. Imidlertid viser diskusjonene om tidligere pasientopplevelser og smertekartleggingsverktøy at sykepleiernes grad av oppdatering på forsk-ningsbasert kunnskap varierer. Kun en av gruppene anvendte smertekartleggingsverktøy validert for respiratorpasienter, og flere etterlyste undervisning i bruk av kartleggingsverktøy. Intensivsykepleierens holdninger og prioriteringer i en travel hverdag kan påvirke anvendelse av klinisk kompetanse og dømmekraft. Her er det viktig å inkludere det moralske ansvaret intensivsykepleieren har for å utføre en bevisst smertevurdering. Hva pasienten skal tåle av smerter og ubehag og hva som er realistiske forventninger til smertelindring, må være gjenstand for refleksjon og diskusjon. Det må være et mål å dyrke frem den kliniske kompetansen. Økt bevisstgjøring på temaet på avdelingsnivå kan bidra til det.
Referanser
1. Kvåle R. Årsrapport for 2012 (innleggelser på intensiv i tidsrommet 01.01.12-31.12.12) [internett] Norsk Intensivregister (NIR) 2013. Tilgjengelig fra: http://www.intensivregister.no/LinkClick.aspx?fileticket=C6y7hQoWLK0%3d… (Nedlastet 22.06.15).
2. Tietze K. Pain control in the critically ill adult patient [internett] UpToDate 2014. Tilgjengelig fra: http://www.uptodate.com/contents/pain-control-in-the-critically-ill-adu… (Nedlastet 28.03.15).
3. Siffleet J, Young J, Nikoletti S, Shaw T. Patients` self-report of procedural pain in the intensive care unit. J Clin Nurs 2007;16:2142-8.
4. Barr J, Fraser GL, Puntillo K, Ely EW, Gelinas C, Dasta JF, et al. Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Crit Care Med 2013;41:263-306.
5. Puntillo KA, Max A, Timsit JF, Vignoud L, Chanques G, Robleda G, et al. Determinants of procedural pain intensity in the intensive care unit. The Europain® study. Am J Respir Crit Care Med 2014;189:39-47.
6. Karlsson V, Bergbom I, Forsberg A. The lived experiences of adult intensive care patients who were conscious during mechanical ventilation: A phenomenological-hermeneutic study. Intensive Crit Care Nurs 2012;28:6-15.
7. Samuelson KA. Adult intensive care patients` perception of endotracheal tube-related discomforts: a prospective evaluation. Heart Lung 2011;40:49-55.
8. Rotondi AJ, Chelluri L, Sirio C, Mendelsohn A, Schulz R, Belle S, et al. Patients` recollections of stressful experiences while receiving prolonged mechanical ventilation in an intensive care unit. Crit Care Med 2002;30:746-52.
9. Aslan FE, Badir A, Arli SK, Cakmakci H. Patients` experience of pain after cardiac surgery. Contemp Nurse 2009;34:48–54.
10. Francis J. Delirium and acute confusional states: Prevention, treatment, and prognosis [internett] UpToDate 2014. Tilgjengelig fra: http://www.uptodate.com/contents/delirium-and-acute-confusional-states-… (Nedlastet 28.03.15).
11. Meriläinen M, Kyngäs H, Ala-Kokko T. Patients` interactions in an intensive care unit and their memories of intensive care: a mixed method study. Intensive Crit Care Nurs 2013;29:78–87.
12. Schou L, Egerod I. A qualitative study into the lived experience of post-CABG patients during mechanical ventilator weaning. Intensive Crit Care Nurs 2008;24:171–9.
13. Arslanian-Engoren C, Scott LD. The lived experience of survivors of prolonged mechanical ventilation: a phenomenological study. Heart Lung 2003;32:328–34.
14. The International Association for the Study of Pain (IASP). IASP Taxonomy 2014 [internett] Tilgjengelig fra: http://www.iasp-pain.org/Education/Content.aspx?ItemNumber=1698&navItem… (Nedlastet 22.06.15).
15. Payen JF, Bosson JL, Chanques G, Mantz J, Labarere J. Pain assessment is associated with decreased duration of mechanical ventilation in the intensive care unit: a post Hoc analysis of the DOLOREA study. Anesthesiology 2009;111:1308–16.
16. Fuchs B, Bellamy C. Sedative-analgesic medications in critically ill patients: Selection, initiation, maintenance, and withdrawal [internett] UpToDate 2015. Tilgjengelig fra: http://www.uptodate.com/contents/sedative-analgesic-medications-in-crit… (Nedlastet 28.03.15).
17. Norsk Sykepleierforbund Landsforening for Intensivsykepleiere. Funksjonsbeskrivelse for Intensivsykepleier [internett] 2002. Tilgjengelig fra: https://www.sykepleierforbundet.no/vis-artikkel/125359/Funksjonsbeskriv… (Nedlastet 28.03.15).
18. Shannon K, Bucknall T. Pain assessment in critical care: what have we learnt from research. Intensive Crit Care Nurs 2003;19:154–62.
19. Polit DF, Beck CT. Nursing research: generating and assessing evidence for nursing practice. Wolters Kluwer Health, Philadelphia. 2012.
20. Elo S, Kyngäs H. The qualitative content analysis process. J Adv Nurs 2008;62:107–15.
21. Lovdata. Lov om medisinsk og helsefaglig forskning. 20 juni 2008. [Helseforskningsloven]. Tilgjengelig fra: http://lovdata.no/cgi-wift/wiftldles?doc=/app/gratis/www/docroot/all/nl…; (Nedlastet 28.03.15).
22. Connor LO. Critical care nurses` judgement of pain status: a case study design. Intensive Crit Care Nurs 2012;28:215–23.
23. Hurlock-Chorostecki C. Management of pain during weaning from mechanical ventilation: the nature of nurse decision-making. Can J Nurs Res 2002;34:33–47.
24. Benner P, Tanner CA, Chesla CA. Expertise in nursing practice: caring, clinical judgment & ethics. Springer, New York. 2009.
25. Wong FY, Arthur DG. Hong Kong patients` experiences of intensive care after surgery: nurses` and patients` views. Intensive Crit Care Nurs 2000;16:290–303.
26. Svendsrud A, Kvarstein G. Smerte og intensivpasienten. I: Rustøen T, Wahl AK. (red). Ulike tekster om smerte Fra nocisepsjon til livskvalitet: Gyldendal akademisk, Oslo. 2008 (s 290-306).
27. Wadensten B, Frojd C, Swenne CL, Gordh T, Gunningberg L. Why is pain still not being assessed adequately? Results of a pain prevalence study in a university hospital in Sweden. J Clin Nurs 2011;20:624–34.
28. Aslan FE, Badir A, Selimen D. How do intensive care nurses assess patients`pain? Nurs Crit Care 2003;8:62–7.
29. Subramanian P, Allcock N, James V, Lathlean J. Challenges faced by nurses in managing pain in a critical care setting. J Clin Nurs 2011;21:1254–62.
30. Martinsen K. Moralsk praksis og dokumentasjon i praktisk sykepleie. I: Jensen TK, Jensen LU, Kim WC. Sykepleiens grunnlagsproblemer: etikk, vitenskapsteori, ledelse og samfunn. Gyldendal Forlag, Oslo 1990 (s 60–84).
31. Lovdata. Lov om helsepersonell. 2. juli 1999 [Helsepersonelloven]. Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-64?q=helsepersonelloven (Nedlastet 07.04.15).
32. Wøien H, Bjork IT. Intensive care pain treatment and sedation: nurses` experiences of the conflict between clinical judgement and standardised care: an explorative study. Intensive Crit Care Nurs 2013;29:128–36.
33. Payen JF, Bru O, Bosson JL, Lagrasta A, Novel E, Deschaux I, et al. Assessing pain in critically ill sedated patients by using a behavioral pain scale. Crit Care Med 2001;29:2258–63.
34. Fosser Olsen B, Rustøen T. Smertevurdering av respiratorpasienter: Er den norske versjonen av «Behavioral Pain Scale» pålitelig og brukervennlig? Sykepleien Forskning 2011;6:264–72.
35. Wøien H, Vaerøy H, Aamodt G, Bjørk IT. Improving the systematic approach to pain and sedation management in the ICU by using assessment tools. J Clin Nurs 2014;23:1552–61.

















0 Kommentarer