Erfaringer ved bryst-rekonstruksjon
Mange kvinner lite smerter og kvalme etter operasjonen.
Brystrekonstruksjon etter brystkreft er viktig for langtidshelse og velvære for mange kvinner. En anonym spørreundersøkelse har gitt økt innsikt i hvordan pasienter som gjennomgår bryst-rekonstruksjon med DIEP-lapp erfarer sykehusoppholdet. Resultatene skal brukes til å videreutvikle praksis slik at pasientene får den beste behandlingen.
I 2012 var det om lag 700 kvinner som ventet på
brystrekonstruksjon etter brystkreft ved Oslo universitetssykehus
(OUS). Den lengste ventetiden var for rekonstruksjon med DIEP (Deep
Inferior Epigastric Perforator)-lapp. Helseforetakene fikk økte
midler for å redusere ventetiden (1) og antall operasjoner ved
Avdeling for plastikk- og rekonstruktiv kirurgi OUS ble økt fra en
til fire operasjoner i uken. Vi har gjennomført en anonym
spørreundersøkelse der hensikten var å få mer kunnskap om
pasientgruppens erfaringer før og etter operasjon.
Redusert selvbilde
I 2011 fikk 3094 kvinner i Norge brystkreft (2). Mange opplever
å måtte fjerne et eller begge bryst. Å fjerne bryst kan føre til
redusert selvbilde, engstelse, depresjon og frykt.
Brystrekonstruksjon er viktig for langtidshelse og velvære for
mange kvinner (3). Det eksisterer ulike rekonstruksjonsmetoder:
implantat, stilket lapp eller fri lapp. Den mest anvendte metoden
på vår avdeling der vi benytter fri lapp, kalles DIEP. Her blir
huden på magen brukt til å danne nytt bryst. Det er en tidkrevende
operasjon der kirurgene benytter mikrokirurgisk teknikk
(3,4).
Pasientforløp
Pasientene får tilsendt informasjonsbrosjyre om forløpet før
innleggelsen. På innleggelsesdagen får de samtale med sykepleier,
mottakslege, fysioterapeut, anestesilege og kirurg. Det blir tatt
blodprøver, CT angio av magen og foto. Tømmeregime består av
preoperativ lettkost og klyx kvelden før operasjon. Pasientene skal
dusje og faste fra midnatt. Under operasjonen blir det lagt inn
dren i mage og bryst. Pasientene får urinkateter og arteriekran.
Første natten er pasientene på postoperativ avdeling. Det nye
brystet blir overvåket hyppig de første dagene for å kontrollere
sirkulasjonen. Vi tilstreber mobilisering så raskt som mulig, og
pasientene skal helst stå ved sengen første postoperative dag.
Smertebehandlingen er standardisert og består av Paracet og ofte
Oxycontin og Oxynorm. Ved kvalme erstattes Oxycontin med Tramadol.
Før hjemreise får pasientene på seg en støttende BH og
kompresjonspanty (4).
Spørreundersøkelse
Et spørreskjema med 16 spørsmål om informasjon, smerter,
mobilisering, fordøyelse, kvalme, innleggelseslengde og opplevelse
av å være ivaretatt ble utarbeidet. Svaralternativene var
organisert på en Likert-skala fra 1 til 6, der 1=liten grad og
6=stor grad. I tillegg var det åpne kommentarfelter til hvert tema.
Spørreundersøkelsen var anonym og frivillig. Pasientene fikk
skriftlig informasjon om spørreundersøkelsen. Personvernombudet på
OUS ble konferert angående hensynet til personvern, og
undersøkelsen ble godkjent av avdelingsleder.
Pasientene leverte utfylte skjemaer i en låsbar postkasse i
avdelingen før hjemreise. Utvalget besto av norskspråklige
pasienter som ble operert med DIEP-lapp ved Avdeling for plastikk-
og rekonstruktiv kirurgi, i perioden oktober 2012 til november
2013. Alle pasienter som ble operert med bilateral eller
kontralateral-DIEP-lapp ble fortløpende inkludert i undersøkelsen.
Tre pasienter ønsket ikke å delta. 85 spørreskjema ble utdelt og 75
ble besvart. Resultatene ble lagt inn i Excel. Svarskalaen ble
slått sammen der 1og 2 ble organisert som «liten grad», 3 og 4 som
«moderat grad» og 5 og 6 som «stor grad».
Informasjon. Ifølge Pasientrettighetsloven har pasienter rett
til medvirkning og informasjon om innhold i helsehjelpen (5).
Videre har sykepleiere ansvar for å gi tilstrekkelig tilpasset
informasjon og forsikre seg om at informasjonen er forstått (6).
Resultatene i denne undersøkelsen viste at 93 prosent (n=69) av
pasientene opplevde høy grad av tilfredshet når det gjaldt
informasjonen de fikk av sykepleierne under sykehusoppholdet, mens
7 prosent (n=5) var moderat tilfredse. På spørsmål om informasjonen
de mottok før operasjonen samsvarte med erfaringene de hadde
postoperativt, svarte 81 prosent (n=59) i stor grad og 16 prosent
(n=12) moderat grad. 3 prosent (n=2) syntes informasjonen samsvarte
i liten grad.
Skriftelig og muntlig
For å bedre pasienters oppfatning av informasjon i forbindelse
med kirurgiske inngrep, blir det anbefalt å benytte både skriftlig
og muntlig informasjon (7,8). En svensk studie om kvinners
erfaringer etter brystrekonstruksjon, viser at kvinnene erfarte at
informasjonen var mangelfull i hele prosessen (9). Videre viser en
norsk studie at brystkreftpasienter kan bli overveldet av for mye
informasjon (10). Tilbakemeldingene fra pasientene i vår
undersøkelse kan tyde på at den skriftlige informasjonen de mottok
var hensiktsmessig: «Flott informasjonsbrosjyre som kom på forhånd,
veldig bra brosjyre. Fikk svar der».
Forberedt
En årsak til at pasientene rapporterte om høy grad av
tilfredshet med informasjonen kan være at de har ventet lenge på
operasjon og hatt tid til å forberede seg. Det er i tråd med
Tørstad og Iversen (2004) som viser at elektive pasienter, som var
forberedt på operasjon både mentalt og praktisk, var mer fornøyd
med informasjonen enn øyeblikkelig-hjelp-pasienter (8). Selv om
pasientenes tilbakemeldinger er positive, viser kommentarene at det
også kan være vanskelig å forberede seg: «Ingen kan helt forestille
seg hvordan det vil bli før en har vært oppi det selv».
Kommentarene viser også at pasientene selv er aktive med å
etterspørre informasjon: «Det er viktig å spørre mye selv for å få
svar». Det er i tråd med det Grønnestad og Blystad har funnet; at
pasientenes egne ressurser og initiativ er avgjørende for å få
dekket informasjonsbehovet (11).
Formål
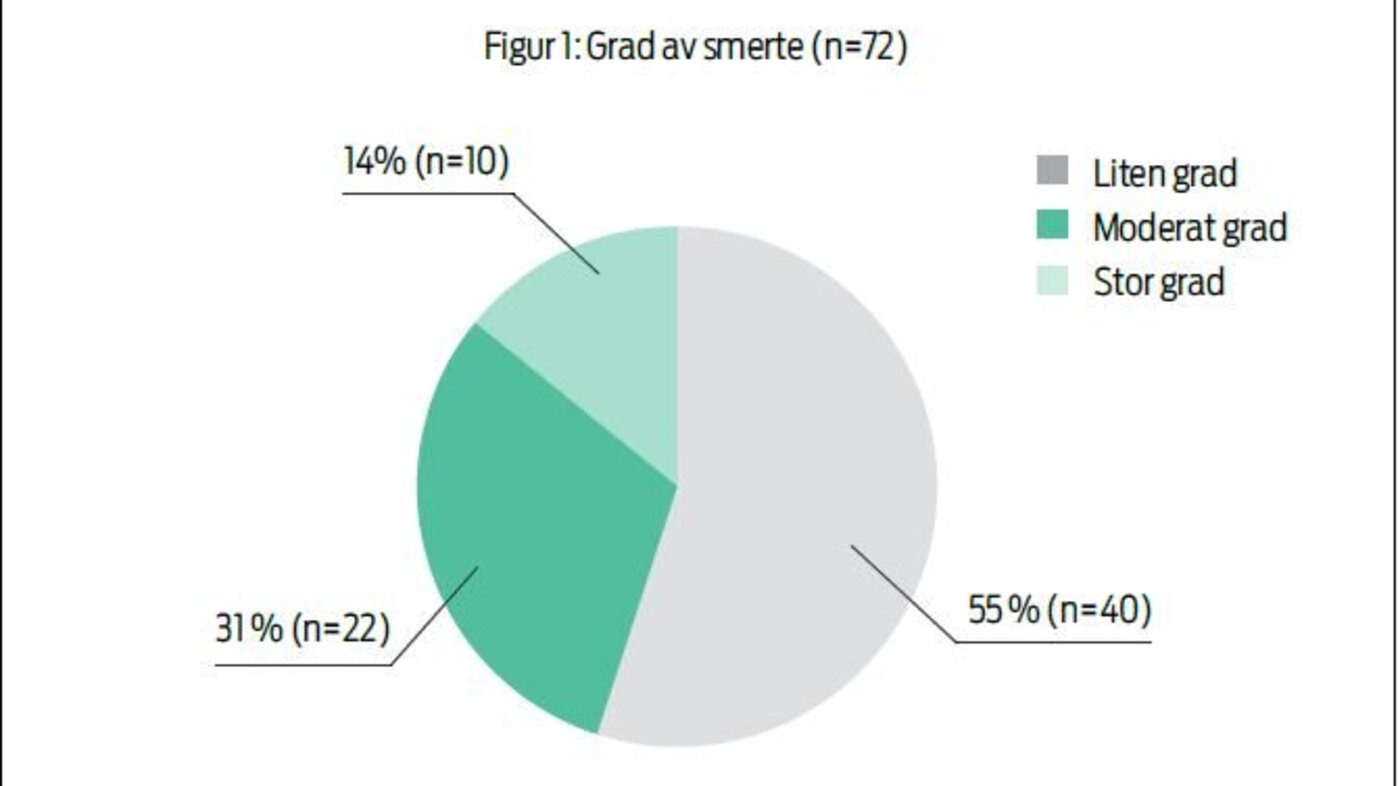
Behandling av postoperativ smerte har flere formål. Det skal fremme pasientens velvære, legge til rette for mobilisering og forebygge postoperative komplikasjoner knyttet til lunge og hjerte (12). God postoperativ smertebehandling ser også ut til å senke risikoen for å utvikle kroniske postoperative smerter (13). I vår undersøkelse opplevde litt over halvparten av pasientene liten grad av smerte, mens resten av pasientene opplevde smerte i moderat eller stor grad (figur 1): «Har nesten ikke hatt smerter, så veldig bra medisinert.» Og: «Bedre etter hvert. Fremdeles meget vondt ved hoste spesielt».
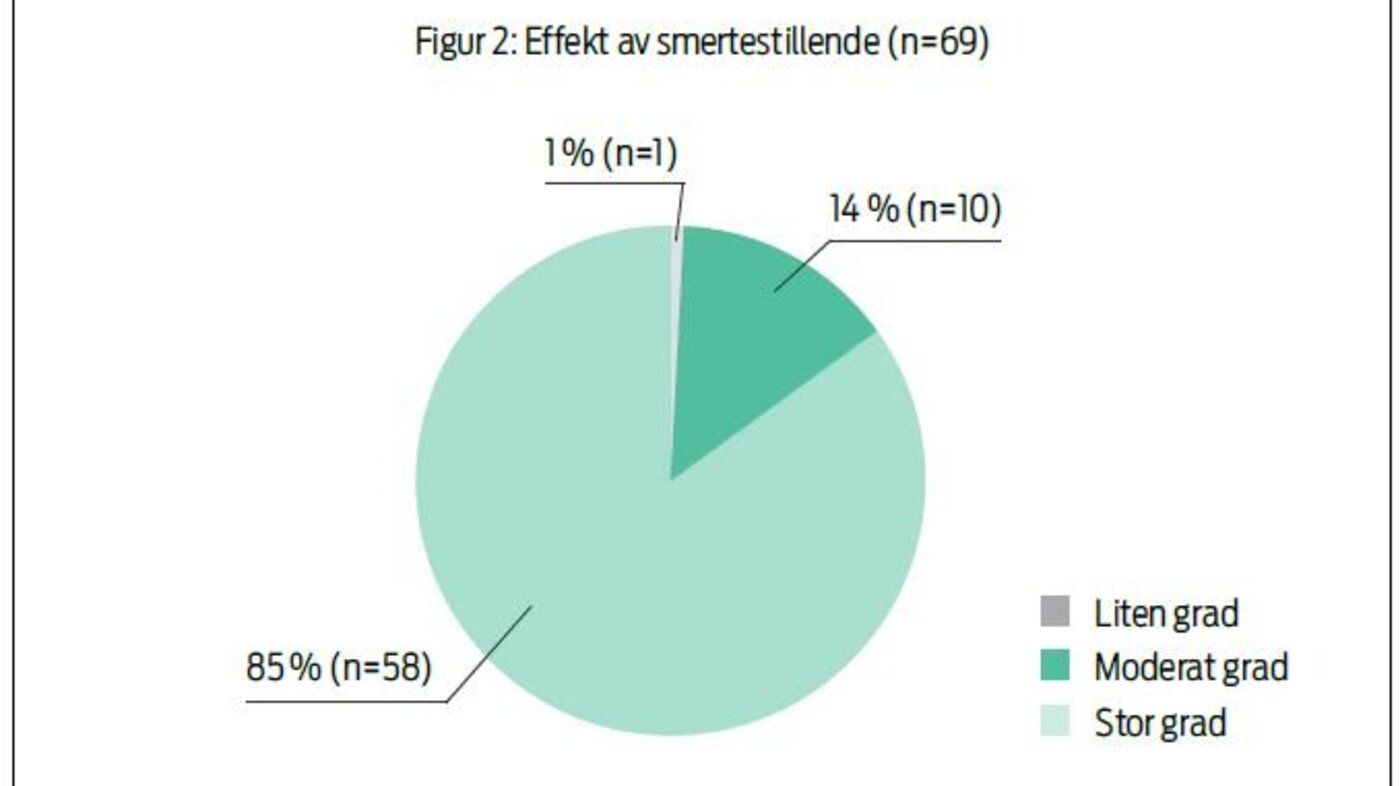
De fleste pasientene i undersøkelsen mente at smertelindrende
behandling hadde effekt i stor grad (figur): «Sykepleiere var
tydelig på at smertestillende må tas før toppene nås. Veldig bra!
Det trengte jeg».
Smerter
Man kan se resultatet i relasjon til en norsk tverrsnittsstudie,
der 215 inneliggende pasienter fordelt på 14 sykehus ble undersøkt
for smerte det første postoperative døgnet (14). Til tross for at
mange opplevde høy grad av smerte, viste resultatene at mer enn 90
prosent av pasientene var fornøyde med den postoperative
smertebehandlingen. Forfatterne av studien mener at fornøyde
pasienter ikke må brukes som et argument for at behandlingen er god
nok og at ulike forhold kan ha betydning for pasientenes
tilfredshet (14). I vår undersøkelse fylte pasientene ut skjemaet
rett før hjemreise, noe som kan bety at de på det tidspunktet hadde
fått avstand til de sterkeste smertene.
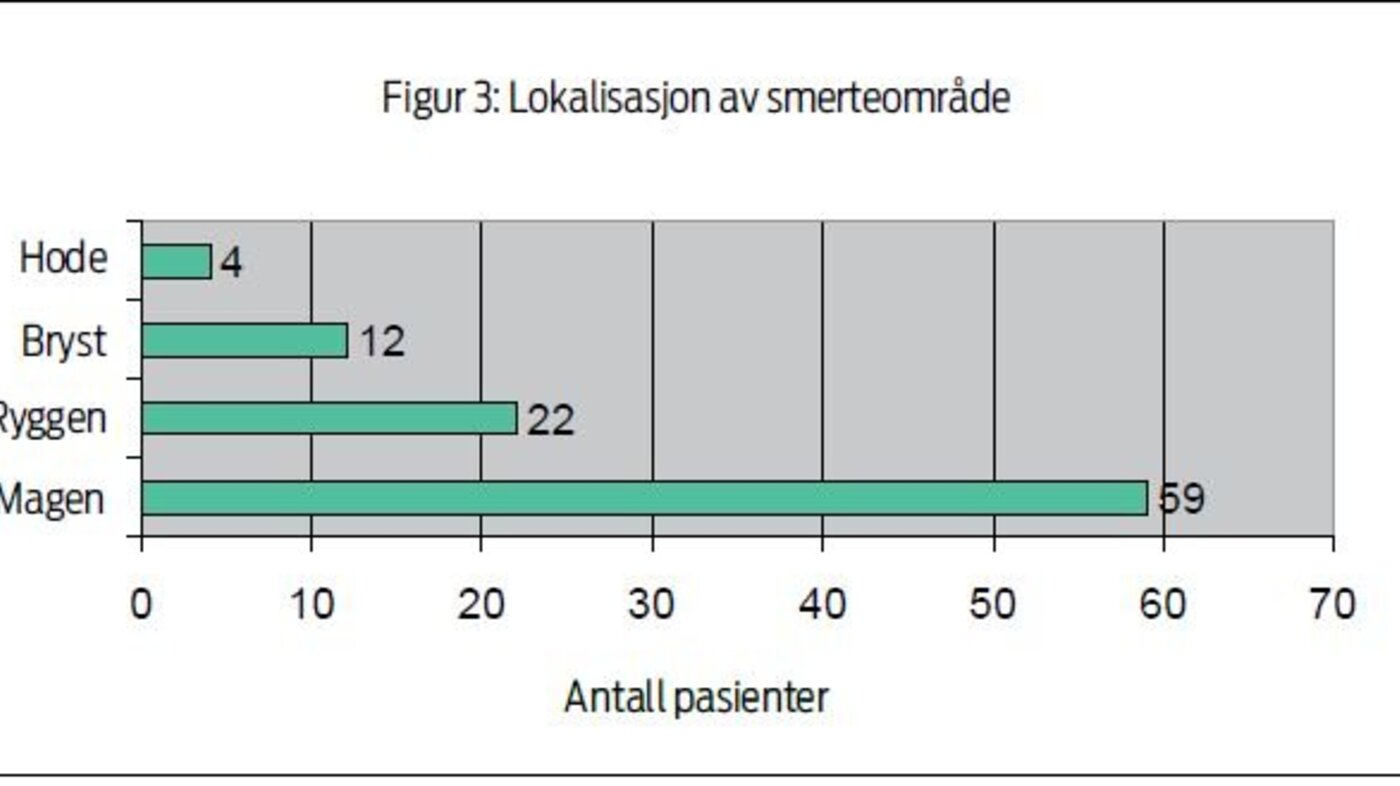
Figur 3 viser hvor på kroppen pasientene hadde smerter. De
fleste hadde vondt i operasjonssåret på magen mens operasjonssåret
på brystet var mindre vondt. En stor andel av pasientene hadde
vondt i ryggen, noe som kan ha sammenheng med leiring under
operasjonen, lang tid på operasjonsbordet og mange timer uten
mobilisering. Eventuelle ryggplager før operasjonen ble ikke
registrert.
Mobilisering
Undersøkelsen viste at 83 prosent (n=61) av pasientene var oppe
og sto ved sengen første postoperative dag. De aller fleste var
oppe 20 minutter til sammen på andre eller tredje dag. Tidlig
mobilisering etter operasjon er viktig for forebygging av
postoperative komplikasjoner og for en hurtigere rehabilitering,
eller rekonvalesens (15). De fleste pasientene i denne
undersøkelsen ble mobilisert første postoperative dag, noe som er i
tråd med vår prosedyre. Likevel er det 16 prosent som ikke var oppe
dagen etter operasjon. Vår erfaring er at det kan være
komplikasjoner eller plager som smerte, kvalme og svimmelhet som
gjør at pasientene ikke mobiliseres første postoperative dag.
Fordøyelse
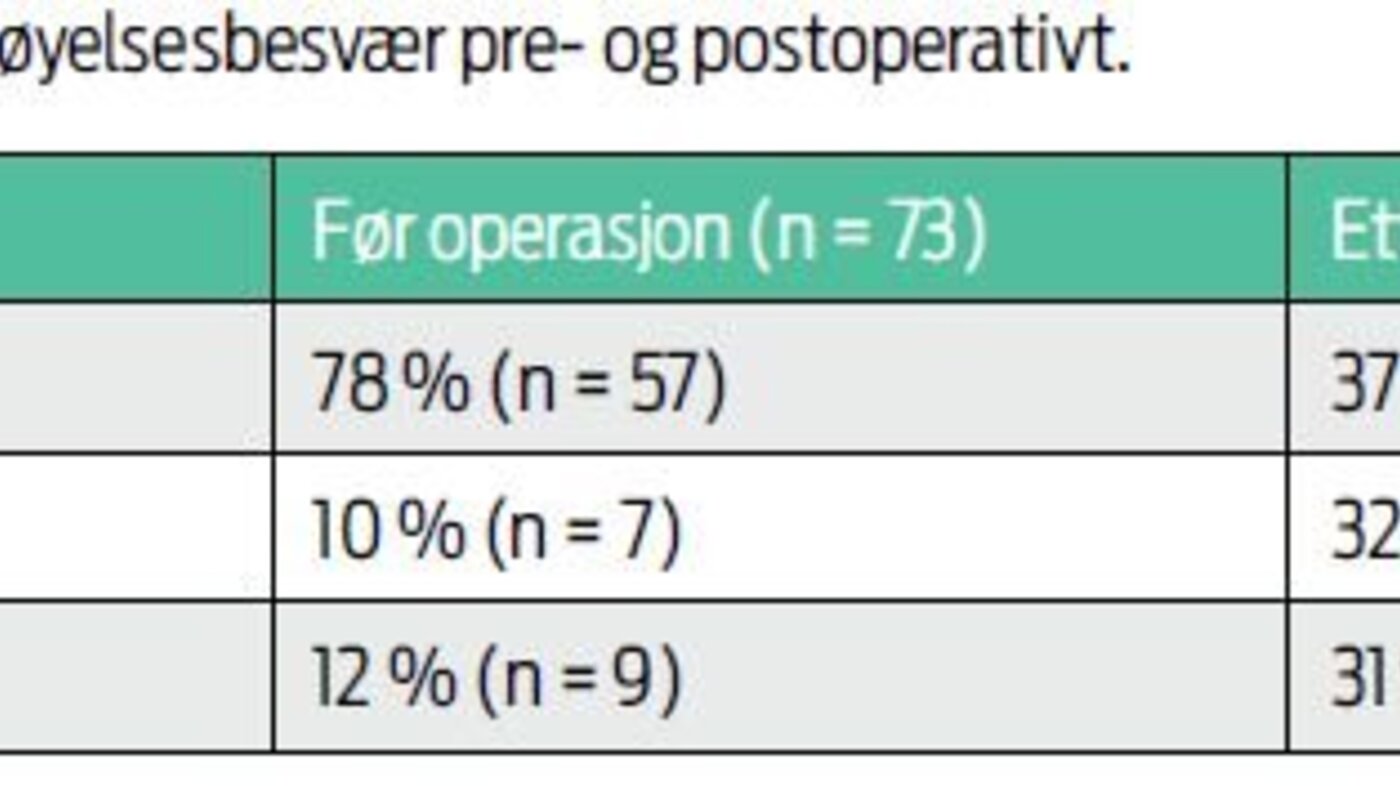
Tabell 1 viser at de fleste av pasientene hadde lite plager med
fordøyelsen før innleggelse og operasjon, men at plagene økte etter
operasjonen. Det kan tyde på at faktorer knyttet til innleggelse og
operasjon påvirket pasientenes fordøyelse. Fordøyelsesbesvær kan
tolkes ulikt. Det er imidlertid kjent at luftsmerter og obstipasjon
forekommer relativt ofte etter kirurgiske inngrep (16). Flere av
pasientene kommenterte at de måtte få ulike typer avføringsmidler
postoperativt: «Fikk miniklyx 1 uke etter operasjonen».
For å forebygge fordøyelsesbesvær skal pasientene ifølge
prosedyren ta klyx kvelden før operasjon. I undersøkelsen svarte 74
(n=74) pasienter at de hadde tatt klyx preoperativt. Seks pasienter
rapporterte at klyx ikke hadde effekt. Flere kommenterte at de
ønsket hjelp til å administrere klyx: «Men tror ikke jeg fikk full
effekt, fordi jeg satt det selv»: Og: «Kunne tenke meg å få hjelp
til dette».
Berntzen (16) mener at tarmtømming før tarmoperasjoner og andre
inngrep gjøres sjeldnere nå enn tidligere, og at det ikke er
holdepunkter for at tømming av tarmen reduserer omfanget av
postoperative komplikasjoner. På bakgrunn av dette og funn i
undersøkelsen, må vi vurdere om klyx preoperativt er et
hensiktsmessig tiltak.
Postoperativ kvalme
Postoperativ kvalme og oppkast (POKO) er et av de hyppigste og
mest plagsomme problemene hos pasienter etter kirurgi. Forekomsten
av POKO varierer fra 20 prosent til 80 prosent i løpet av første
postoperative døgn. Årsakene kan relateres til pasienten
selv, til inngrepet og til behandlingen (17). I vår undersøkelse
rapporterte 25 prosent (n=18) av pasientene om stor grad av kvalme,
18 prosent (n=13) om moderat grad av kvalme, mens 57 prosent (n=40)
i liten grad var plaget av kvalme. Det viste at forekomsten av
postoperativ kvalme og oppkast var i tråd med ovennevnte studie og
at pasientene erfarte plagene i ulik grad: «Kvalmen var det verste.
Smertene var marginale sammenliknet med ubehaget ved å kaste opp på
operert mage». Og: «Har vært så heldig å unngå kvalme, etter
operasjonen. Har vanligvis ikke lett for å bli kvalm».
Langvarige inngrep og bruk av opioider som smertelindrende
medikamenter disponerer også for POKO (18). Kommentarer i
undersøkelsen tyder på slike erfaringer: «Men fant ut at jeg ble
kvalm av opiater, helt fin når jeg sluttet».
På spørsmål om kvalmestillende medikamenter hadde effekt,
svarte 59 prosent (n=31) at medisinene de fikk mot kvalme i stor
grad hadde effekt, 15 prosent (n=8) oppnådde moderat effekt og 26
prosent (n=14) hadde effekt i liten grad: «Fikk lindring med en
gang jeg sa jeg var kvalm, og ble aldri liggende kvalm lenge.»
Ræder (2005) gir uttrykk for at ingen medikamenter alene har
fullgod effekt på postoperativ kvalme. Det beste man kan oppnå er
effekt hos 20–50 prosent fra ett medikament. Effekten kan
imidlertid økes ved å kombinere flere forskjellige medikamentelle
prinsipper (17). I tillegg til ubehaget postoperativ kvalme
medfører, kan brekninger også gi økt belastning på sårflater med
risiko for smerter og blødning (18).
Ivaretatt
Funnene i undersøkelsen viste at pasientene opplevde å bli godt
ivaretatt av sykepleierne under oppholdet (96 prosent, n=69).
Kommentarene ga utfyllende informasjon om hva pasientene la vekt
på. Trygghet var et begrep som ble gjentatt: «De tar seg tid,
svarer utfyllende på spørsmål, var faglige trygge og viser omsorg».
Og: «Fantastisk ivaretatt av ‹engler i hvitt. Trygghet fra første
dag, noe som for meg er viktig i en slik situasjon. Ingen ting å
klage på».
Kommentarene viser igjen betydningen av god informasjon, og at
det er knyttet til trygghet. Det blir bekreftet i tidligere studier
som viser at det viktigste med god informasjon er at det gir
trygghet og håp (8,10). Profesjonalitet og positivitet blir også
trukket frem i kommentarene: «Jeg har sjelden møtt en så positiv og
profesjonell stab som her: de har tid til den enkelte, alt blir
fulgt opp umiddelbart, alle er positive, hyggelige og medmennesker
og veldig trygge og profesjonelle i jobben».
Omsorg
En norsk spørreskjemaundersøkelse med 528 pasienter fra
medisinske og kirurgiske avdelinger viser at det er personrelaterte
forhold som er de sterkeste prediktorene for pasienters erfaringer
med helsetjenestekvalitet og pasienttilfredshet (19). Vår
undersøkelse viser at det er noen spesielle mellommenneskelige
kvaliteter som betyr mye. At sykepleierne viste omsorg, var
hyggelige og serviceminded ble framhevet. Latter og glede ved
sykesengen ble også kommentert: «Jeg følte meg godt ivaretatt under
hele innleggelsen. Takk for at dere fins. Mye latter og glede i all
smerten underveis. Serviceminded og mye omsorg hos dere til
kravstore pasienter. Tusen takk, vil aldri glemme dette».
Studier som fokuserer på brystrekonstruksjon, har vist at
sykepleiere har en viktig rolle i å ivareta fysiske og psykososiale
behov, samt være støttespillere (20, 21). Sykepleiere har et ansvar
i å utøve helhetlig omsorg for den enkelte pasient (6).
Tilbakemeldingen fra pasientene kan tyde på pasientene fikk denne
erfaringen.
Å føle seg godt ivaretatt kan være et uttrykk for lettelse over
at operasjonen er over, og at det nye brystet oppleves som en
avslutning på kreftsykdommen. De positive kommentarene kan også
tyde på at pasientene ønsket å takke, noe som de da fikk anledning
til: «Stor takk til alle på denne posten – jeg vil huske oppholdet
som bare positivt når glemselens velsignelse har visket ut alt som
var vondt».
Liggedøgn
Antall liggedøgn varierte fra fire til elleve, mens
gjennomsnittet var sju dager. De fleste var innlagt i seks og sju
dager (n=42), mens 19 pasienter var innlagt i ti dager. Det kan
tyde på at pasienter som var inneliggende i ti dager, eller mer,
hadde inkludert dagen før operasjon og eventuell permisjon i helg.
Alder, tilleggsdiagnoser og komplikasjoner kan erfaringsmessig
påvirke antall liggedøgn.
Begrensninger
Vi har ikke registrert pasientenes alder, eventuelle
tilleggsdiagnoser, legemidler eller om det har oppstått
komplikasjoner underveis. Videre har spørsmål og svarskala gitt
premisser for pasientenes svar og kommentarer. Spørreskjemaet ble
besvart under innleggelse og rett før hjemreise. Svarene og
kommentarene kan derfor være farget av den følelsesmessige
tilstanden pasientene var i på det tidspunktet. Disse faktorene
begrenser undersøkelsens gyldighet. Undersøkelsen har allikevel
hatt betydning for avdelingen og har gitt oss verdifulle
tilbakemeldinger.
Oppsummering
Undersøkelsen har gitt oss innsikt i noen av pasientenes pre- og
postoperative erfaringer i forbindelse med sykehusoppholdet etter
en DIEP-operasjon. Pasientene var fornøyde med skriftlig
informasjon preoperativt, og informasjonen de fikk av sykepleierne
under sykehusoppholdet. Informasjonen de fikk før operasjonen,
samsvarte i stor grad med deres egne erfaringer. Litt over
halvparten av pasientene hadde lite smerter og lite kvalme
postoperativt. Mobilisering foregikk i tråd med prosedyren.
Pasientene hadde mer fordøyelsesbesvær etter operasjonen enn før. Å
få hjelp til å administrere klyx var etterspurt. De følte seg godt
ivaretatt av postens sykepleiere. Pasientenes skriftlige
kommentarer bidro i stor grad til å nyansere svarene.
Vi ser behov for at vi i større grad baserer vår praksis på
kunnskap, slik at vi tilbyr pasientene den beste behandlingen.
Resultatene fra undersøkelsen skal benyttes til å revidere
tverrfaglige rutiner, prosedyrer og informasjonsmateriell. Videre
vil vi arbeide for en systematisk registrering og dokumentasjon av
postoperativ smerte, samt å få økt fokus på håndtering av kvalme og
fordøyelsesbesvær.
Referanser
- Pressemelding.22.(23.03.2013). Nye tiltak for brystrekonstruksjon. Helse- og omsorgsdepartementet. Oslo.
- Cancer Registry of Norway. Cancer in Norway 2011 - Cancer incidence, mortality, survival and prevalence in Norway. Oslo: Cancer Registry of Norway, 2013.
- Tindholdt TT, Tønseth KA, Solberg US, Mesic H, Busic V, Begic A. Brystrekonstruksjon etter mastekomi. Tidsskrift for Den norske legeforening 2004;12 (124):1629-32.
- E-håndbok / Prosedyre. Kirurgi og nevrofag /Avd plastikk og rekonstruktiv kirurgi. Brystrekonstruksjon med fri lapp av eget vev 2012.
- LOV 1999-02-07-63 Lov om pasient- og brukerrettigheter
- Yrkesetiske retningslinjer for sykepleiere. ICN`s etiske regler. 2011. Norsk sykepleierforbund. Oslo.
- Gabrielsen AK, Nord R. Kreftpasienters erfaringer med preoperativ informasjon. Nordisk sygeplejeforskning 2012;01.
- Tørstad S, Iversen ES. Informasjonsbehov ved utskriving fra kirurgisk avdeling. Sykepleien 2004; 92(03):44-48.
- Fallbjörk U, Frejeus E, Rasmussen B H. A preliminary study into women`s experiences of undergoing reconstrutive surgery after breast cancer. European Journal of Oncology Nursing 2012; 16:220-226.
- Dragset S. Mestring før kreftoperasjon. Sykepleien 2013;(14)60-62.
- Grønnestad B K, Blystad A. Pasienters opplevelse av informasjon i forbindelse med en operasjon –En kvalitativ studie. Vård i Norden 4/2004;74, 24(44):4-8.
- Jensen TS, Dahl JB, Arent-Nielsen L. Smerter - baggrund, evidens og behandling. København: FADL’s Forlag; 2013.
- Kehlet H, Jensen TS, Woolf C. Persisten postcurgical pain: risk factors and prevention. Lancet 2006;367:1618-25.
- Fredheim OMS, Kvarstein G, Undall E, Stubhaud A, Rustøen T, Borchgrevink PC. Postoperativ smerte hos pasienter innlagt i norske sykehus. Tidsskr Nor Legeforen 2011;131(18):1763-7.
- Fearon KCH, Ljungqvist O, Von Meyenfeldt M, Revhaug A, Dejong CHC, Lassen K, Nygren J, Hausel J, Soop M, Andersen J, Kehlet H. Enhanced recovery after surgery: A consensus review of clinical care for patients undergoing colonic resection. Clinical Nutrition 2005;(24):466-477.
- Berntzen H, Almås H, Bruun AMG, Dørve S, Giskemo A, Dåvøy G, Grønseth R. Perioperativ og postoperativ sykepleie I: Almås H, red. Stubberud DG, Grønseth R. Klinisk sykepleie 1. 4 utg. Oslo: Gyldendal Norsk Forlag AS; 2010.
- Ræder J. Postoperativ kvalme og oppkast. Tidsskr Nor Legeforen 2005;125(13-14):1831-2.
- Valeberg BT. Postoperativ kvalme og oppkast I: Anestesisykepleie. 2 opplag. Hovind IL, red. Oslo: Akribe forlag; 2004. s. 278-284.
- Grøndahl VA. Pasientens oppfatning av pleieforhold og tilfredshet med pleiens kvalitet i sykehus. Sykepleien Forskning 2012; 7(2):196-196.
- Hill O, White K. Exploring women`s experiences of TRAM flap breast reconsruction after mastectomy for breast cancer. Oncology nursing forum 2008;25(1):81-88.
- Hughes S, Edward KL, Hyett B. Enhancing nuring practice potential: breast free flap reconstruction following mastectomy. Australian Nursing Journal 2011;19(2):30-3.






















0 Kommentarer