Samkjørte E-journaler

Utviklingsprosjekt ga bedre samsvar i rutiner for planlegging, gjennom-føring og dokumentasjon av pasientbehandling.
I denne artikkelen vil jeg beskriver et utviklingsprosjekt i fire Setesdalkommuner med vekt på elektronisk pasientjournal (EPJ), dokumentasjon av sykepleie og tilhørende arbeidsprosesser.
Prosjektet skulle kartlegge hvordan den aktuelle helsehjelpen i kommunene ble planlagt, gjennomført og dokumentert. Kommunene som var med i prosjektet var: Bykle, Valle, Bygland og Evje-Hornnes. Bakgrunnen var utfordringer knyttet til dokumentasjon i pleie og omsorgssektoren, og prosjektet var initiert av pleie- og omsorgslederne (PLO) gjennom Setesdal regionråd.
Krav til pleie.
Det stilles både juridiske og faglige krav til den helsehjelpen som gis (1), og til hvilke forpliktelser helsepersonell har til å dokumentere planlagt og gitt helsehjelp (2,3). Helsedirektoratet har i tillegg retningslinjer og standarder for hvordan leverandørene skal utvikle funksjonaliteten (4,5) i pasientjournalsystemene (EPJ).
Helsepersonell skal vite hvilke behov pasienten ikke klarer å ivareta selv. Deretter skal man utvikle en behandlingsplan som viser hva som er planlagt og hva man skal gi av helsehjelp. I tillegg til å fokusere på kartlegging av vedtaket som er fattet (4), bør grunnleggende behov og kunnskapsbasert praksis (1,6) være utgangspunktet for utvikling av behandlingsplanene. I veilederen for saksbehandling i pleie- og omsorgstjenestene står det følgende; «God og grundig kartlegging av behov for hjelp er en forutsetning for at tjenestetilbudet på best mulig måte skal kunne dekke det faktiske behovet» (4, s. 33).
Bakgrunn.
Høsten 2009 utredet Setesdal regionråd behovet for ulike prøveprosjekter innenfor helse. Utredningen resulterte i flere prøveprosjekter, om demens, psykisk helse og IKT. Målet var aktiv drift etter prøveperioden, i tillegg til å se på rutiner for sykepleiedokumentasjon.
Våren 2010 ble sykepleiere og omsorgsarbeider i kommunene intervjuet om rutiner og prosedyrer for å dokumentere helsehjelp. Svarprosenten var ulik i de enkelte kommunene. Vi fikk likevel et tydelig inntrykk av hva som var aktuell praksis. Resultatet av intervjuene og spørreskjemaene ble utgangspunkt for prosjektet som startet 1. oktober høsten 2010.
Prosjektet.
Hver uke besøkte jeg en kommune i to dager og deltok i den daglige pleien sammen med øvrige ansatte. Etter pleien gikk vi «inn i» journalene for å se på hva som var dokumentert. Samtidig ble rutiner for innkomstsamtaler, utvikling av behandlingsplaner i EPJ-systemene, og gjennomføringen av muntlige og skriftlige rapport vurdert og diskutert. Ansatte fra kommunene deltok i arbeidet. Vi så også på funksjonaliteten i EPJ-systemene (7). I løpet av prosjektperioden byttet to av kommunene EPJ-system, noe som resulterte i at alle kommunene hadde samme system.
I forbindelse med saksbehandling og innmeldte behov for helsehjelp fattes det enkeltvedtak. De ansatte hadde ulik grad av kunnskap om denne prosedyren. Enkeltvedtakene er ikke alltid konkrete, men de er viktige som et utgangspunkt for videre planlegging av helsehjelp (4).
Ulik praksis.
Alle kommunene hadde rutiner for innkomstsamtaler. Men måten informasjonen fra innkomstsamtalene eller kartlegging av behov for helsehjelp ble brukt videre i behandlingsplanene varierte. Det var også ulik praksis for oppdatering av behandlingsplanene. Veileder for kvalitet i pleie og omsorgstjenestene er tydelig på minstekravet. Her defineres kvalitet med hvordan uttalte og underforståtte behov blir dekket (1).
Prosjektet avdekket mangelfulle rutiner for dokumentasjon av sykepleie i daglig praksis. Spesielt når det gjaldt hvordan behovet for helsehjelp ble kartlagt, men vi fant også mangel på oppdatering av behandlingsplaner. Noen kommuner hadde en innkomstsamtale uten spesiell struktur, mens andre benyttet IPLOS (Individuell pleie og omsorgsstatistikk)-variablene (8) som bakgrunn for innkomstsamtalene. Det var ulik praksis både i de forskjellige kommunene, men også internt i kommunens ulike arenaer for helsehjelp; sykehjemmene, hjemmesykepleien og psykisk helse.
Intervensjonen.
Etter diskusjoner med de fagansvarlige og PLO-lederne i kommunene, ble vi enige om å utvikle et felles verktøy for kartlegging av behov for helsehjelp. Forskning (9,10) viser at systematikk er viktig dersom man skal lykkes med dokumentasjon i EPJ. For at arbeidsprosessen skal være fullstendig må følgende fem ledd gjennomføres:
- Kartlegging av behov for helsehjelp
-Definere behov/problem/diagnose med bakgrunn i gjennomført kartlegging
-Sette mål for pleien i forhold til behov/problem
-Velge tiltak for å nå målene som er satt
-Evaluere om tiltakene har effekt
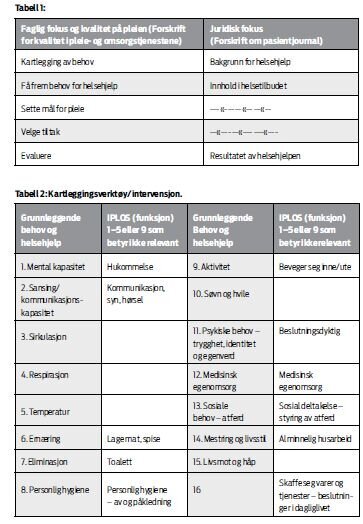
Disse fem leddene sammenfaller med innholdet i journalforskriften, der det beskrives at bakgrunn, innhold og resultat av pleie og omsorg alltid skal være journalført (3) (jf. Tab. 1). For å være juridisk forsvarlig må alle de fem leddene i denne prosessen være dokumentert i pasientens behandlingsplan. Dette gjelder alle områdene for helsehjelp i kommunene.
Mangler.
Innholdet i EPJ-systemets rapportenhet ble også studert i prosjektet. Vi fant at systemet har mangler når det gjaldt systematisk lagring av informasjon om helsehjelp. I noen kommuner var det funksjonsområdene i IPLOS (8) som strukturerte innholdet i kartleggingen. Andre kommuner hadde rutiner for hvilke funksjonsområder som skulle kartlegges og registreres i journalen ved innkomst. De ansatte opplevde det som utfordrende å holde behandlingsplanene oppdatert. I tillegg er kartleggingen IPLOS-registreringen gir mangelfull, da behov som psykiske behov, åndelige behov, søvn, sirkulasjon og respirasjon for å nevne noen, ikke blir registrert i IPLOS.
Leverandøren for EPJ-systemet, Visma,(7) rådet oss til å benytte «skjemarommet» i rapportmodulen som lagringsrom for kartleggingsverktøyet/intervensjonen vi utviklet i prosjektet. I intervensjonen ble både de grunnleggende behovene og variablene i IPLOS lagt inn. Noen av IPLOS-variablene overlapper, mens andre supplerer. Årsaken var at både grunnleggende behov (6) og IPLOS-variabler (11) skal vurderes ved innkomst og behov for helsehjelp. Det ble også utviklet en veileder til intervensjonen (12), slik at de som foretok innkomstsamtalen eller kartleggingen hadde samme utgangspunkt.
Kartlegging.
Ideen var videre at i forkant eller ved innkomst i tjenesten, og ved større endringer i behov for helsehjelp, skulle pasienten kartlegges for behov for sykepleie. Denne kartleggingen skal danne bakgrunn for utvikling av behandlingsplanen.
I forbindelse med videre utvikling av behandlingsplanen utvikles problemer eller diagnoser, tiltak og mål for sykepleien. Diagnosene skal legges inn under systemets planområder, tiltakene skal velges etter diagnosene eller problemstillingene under planområdene, og målene skal plasseres i rapportmodulen for mål. Rapport om hvordan tiltakene fungerer eller ikke fungerer skal skrives inn i tilknytning til tiltakene.
Mens prosjektet pågikk ble kartleggingsverktøyet/intervensjonen med veilederen utviklet i samarbeid med PLO-lederne og de fagansvarlige. Kommunene hadde noe ulik praksissituasjon da bare et par av kommunene brukte EPJ-systemets plan- og rapportdel.
I utviklingsprosjektet ble det gjort et forsøk på å utarbeide et felles kodeverk for alle kommunene, med aktuelle planområder, mål og tiltak (12). Dette kodeverket ble implementert og tatt i bruk av prosjektkommunene i ulik grad.
Avslutning.
Arbeidssituasjonen for ansatte i helsesektoren, i kommunene spesielt, kompliseres ytterlig der de elektroniske journalsystemene ikke er funksjonelle og understøtter leddene i den sykepleiefaglige arbeidsprosessen. Dette fører til at dokumentasjon av sykepleie ikke holder faglige og juridiske mål. Dette bør både systemleverandører og helsepersonell fokusere på, nå og i tiden som kommer.
Utviklingsprosjektet involverte fire kommuner. Det var en interessant periode med mange spennende praksissituasjoner. Samtidig er det mange ansatte i reduserte stillinger, og det er ulik kultur og miljø i kommunene. Det er cirka 13 mil fra Evje-Hornnes i sør til Bykle i nord, og ikke alle avdelinger ble ivaretatt. Deltakerne i prosjektet opplevde det som viktig å fokusere på pasientdokumentasjon og hevder at erfaringene som ble gjort kan bidra til å videreutvikle praksis. •
Referanser:
1. Veileder til forskrift om kvalitet i pleie- og omsorgstjenestene for tjenesteyting etter kommunetjenesteloven og sosialtjenesteloven. Oslo: Helsedirektoratet, 2004. http://helsedirektoratet.no/publikasjoner/kvalitet-i-pleie-og-omsorgstj… (18.05. 2012).
2. Lov om helsepersonell. http://www.lovdata.no/all/nl-19990702-064.html (18.05. 2012).
3. For Forskrift om pasientjournal 2000-12-21 nr. 1385. http://www.hnt.no/upload/47786/__usr_www_lovdata_forskrift%20om%20pasie… (18.05.2012).
4. Veileder for saksbehandling og dokumentasjon for pleie og omsorgsyrker. Oslo: Helsedirektoratet, 2006. http://helsedirektoratet.no/publikasjoner/veileder-i-saksbehandling-og-… (18.05.2012).
5. Kravspesifikasjon for elektronisk dokumentasjon av sykepleie. Nasjonal standard. Del I. http://www.kith.no/templates/kith_WebPage____690.aspx (18.05.2012).
6. Kristoffersen NJ, m.fl. Grunnleggende sykepleie Bind 2 Grunnleggende behov (2.utg). Oslo: Gyldendal akademisk, 2011.
7. Visma. http://www.visma.no/programvare/for-offentlig-sektor/Pleie-og-Omsorg/Ov… (30.07. 2013).
8. IPLOS Veileder http://www.helsedirektoratet.no/publikasjoner/iplos-veileder-for-person… (20.12.2013).
9. Vee TS, Hestetun M. Struktur og rutiner, – naudsynte føresetnader for å sikra sjukepleiedokumentasjonen. Vård i Norden2009; 3:50–52.
10. Kärkäinen O, Bondas T, Eriksson K. Documentation of individualized patient care:a quantitative metasynthesis. The nursing Ethic 2005; 12: 123–132.
11. Sandvand E, Vabo G. Dokumentasjon i sykepleien En basisbok i faglig og juridisk forsvarlig dokumentasjon (1.utg). Oslo. Høyskoleforlaget, 2007.
12. Lovdata. Forskrift om pseudonymt register. http://www.lovdata.no/cgi-wift/wiftldles?doc=/app/gratis/www/docroot/fo…; (15.10.2012).
13. Vabo G. Dokumentasjon av sykepleie. Et aksjonsforskningsprosjekt i Setesdal. Rapportserie -nr.1/2013. http://www.omsorgsforskning.no/ (10.01.14).




















0 Kommentarer