Hjelp til røykeslutt
Sykepleiere har en nøkkelrolle når det gjelder å hjelpe pasienter med røykeslutt. Men vi trenger kunnskaper, ferdigheter og verktøy.
De fleste røykere ønsker å slutte, og studier viser at råd og hjelp fra sykepleiere øker sjansen for å lykkes. Men tiltakene må være systematiske, tydelige og av en viss intensitet og varighet. Resultatene er svakere ved korte råd eller som del av annen forebyggende rådgivning (1). Men selv kort rådgivning på ett til tre minutter anbefales. Det vil bidra til å sette i gang en endringsprosess, og signaliserer at temaet er viktig (2,3).
Starter på sykehuset
Hensikten med artikkelen er å sette fokus på tobakk og hjertehelse, og beskrive hvordan vi kan sikre et kunnskapsbasert sykepleierdrevet tilbud om hjelp til røykeslutt, under et to ukers opphold på vårt rehabiliteringssenter direkte etter arteriell koronar bypass operasjon (ACB).
Funn viser at intervensjoner for røykeslutt som startet på sykehuset, med oppfølgende støtte minst en måned etter utskriving, er effektive (4). Dessuten har dokumentasjon av pasienters røykevaner vist økt innsats fra helsepersonell (5). Tross entydige anbefalinger om å gi systematisk hjelp til røykeslutt ved hjertesykdom, er det ikke alltid rutinepraksis i helsetjenesten. Og koordinering mellom nivåer er en utfordring (6).
Etter hjerte- og karsykdom er røykeslutt det viktigste og mest kostnadseffektive enkelttiltaket for sekundær forebygging (7-10). Etter hjerteoperasjon anbefaler man sterkt røykeslutt for alle uansett alder eller kjønn (8). Det reduserer risiko for død med mer enn en tredjedel etter ACB operasjon eller infarkt, og det reduserer faren for nye hjertehendelser. Gevinsten er stor både på kort og lang sikt (9).
Artikkelen er basert på litteratursøk, primært etter retningslinjer og oppsummert forskning i søkebasene Cochrane Library og UpToDate, og i tidsskrifter. I tillegg til søk i Helsebiblioteket, er det søkt i Helsedirektoratets og øvrige nordiske helsemyndigheters nettsider for røykesluttarbeid. Vi benyttet følgende søkeord: smoking cessation, coronary artery bypass, coronary heart disease, nursing.
Fakta om røyking
I 2009 røkte fortsatt 21 prosent av Norges voksne befolkning i alderen 16–74 år daglig, og 9 prosent av og til (11). Røyking er den livsstilsfaktoren som man kan dokumentere at fører til flest alvorlige og omfattende helseskader. Annenhver røyker dør tidligere på grunn av tobakksbruk. Halvparten av disse dør minst 20 år for tidlig. Fire av fem personer angrer på at de begynte å røyke (12).
Tobakksmønsteret i Norge har endret seg. For 50 år siden var røyking like utbredt i alle sosiale lag. I dag er det sterk overrepresentasjon av dagligrøykere blant de med lav utdanning. Det gir nye utfordringer i røykesluttarbeidet. Mellom innvandrergrupper er røykemønsteret variert.
Det er nå omtrent like mange kvinner og menn som røyker, men det ser ut til at kvinner lettere utvikler røykerelatert sykdom ved samme tobakkseksponering (13). Faren for hjerteinfarkt seksdobles hos kvinner og tredobles hos menn hvis man røyker 20 sigaretter daglig sammenlignet med personer som aldri har røkt (9).
Hvert år dør flere enn 3000 nordmenn av hjerte- og karsykdom forårsaket av røyking. I strategiplanen for tobakksforebyggende arbeid i Norge 2006–2010 fremheves det at helsepersonell må involveres mer, og at man må ha retningslinjer og verktøy for røykesluttarbeidet (13).
Skader koronararteriene
Mange faktorer medvirker til sammenhengen mellom hjerte- og karsykdom og røyking. Faren for blodpropp øker fordi blodplatene aktiveres og fibrinolysen reduseres. Det kan være en forklaring på at behandling med trombolyse er mer effektivt for røykere, samtidig som de har større fare for ny blodpropp i kransåren. Hos yngre røykere kan trombose oppstå i en kransåre med lite utbredt aterosklerose. Og røykere er ofte yngre enn ikke-røykere ved sitt første hjerteinfarkt. Samtidig påskynder røyking ateroskleroseprosessen. Studier viser betydelig økt tykkelse i halspulsåren hos røykere, noe som disponerer for senere kransåresykdom. Også hovedpulsåren skades, og kan bli mer uelastisk og mer mottakelig for skader (9,14).
En rekke faktorer ved røyking som blant annet økt puls og blodtrykk, økning av det "dårlige" kolesterolet og dårligere perifer sirkulasjon øker faren for hjerte- og karsykdom. Røykere inhalerer karbonmonoksid som binder seg til hemoglobinet, og lavere andel oksygen transporteres til kroppens vev. Det gir lavere terskel for ischemi, ventrikulær dysfunksjon og større fare for ventrikulære arytmier (9).
Røyking disponerer for økt glukoseintoleranse og insulinresistens, og øker risiko for diabetes type 2 (9,14). Diabetes gir økt risiko og dårligere prognose for hjerte- og karsykdom (15). Men det hjelper å slutte å røyke. Risikoen minsker raskt og betydelig både hos hjertesyke og friske (14).
Vaner og avhengighet
De fleste begynner å røyke som unge, først bare for å prøve eller for å oppnå sosial status. Deretter utvikles en vane eller avhengighet hvor fysiske, psykiske og sosiale forhold spiller inn. For noen er den fysiske avhengigheten sterkest, for andre den psykiske eller sosiale (16).
Noen pasienter forteller at røyking nærmest er et ritual i ulike situasjoner, som på fisketuren, etter husarbeidet eller i sosialt samvær. Røyking virker både oppkvikkende og beroligende og kan brukes både for å håndtere positive og negative følelser. Derfor er røykeslutt ikke bare et enkelttiltak, men en endring av vaner, rutiner og måter å håndtere ulike situasjoner på (16).
Nikotinet når hjernen allerede ti sekunder etter inhalering, via reseptorer i sentralnervesystemet, og er sterkt avhengighetsskapende (3). Halveringstiden er cirka to timer (16). Kroppen vil reagere med fysisk abstinens når den ikke får nikotin. Dette er verst de første dagene, men er som regel borte etter to–fire uker. Graden av nikotinavhengighet er ulik, men hvis det går kort tid fra man våkner om morgenen til man røyker sin første sigarett indikerer dette sterk avhengighet. Vanlig røykesluttiltak har hatt liten effekt på de såkalte "hardcorerøykerne" som tilhører sosiale grupper der man debuterer tidlig, har høyt forbruk og bruker rulletobakk. Sosiale forskjeller i forhold til røykevaner og røykeslutt skal derfor utredes nærmere (17,18).
Medikamentell behandling
Motivasjon er den viktigste faktoren (3). Men medikamentbehandling anbefales som tillegg til endringsfokusert veiledning i retningslinjer. Det øker røykesluttraten signifikant, og er ikke kontraindisert ved kransåresykdom (19).
På markedet finnes ulike typer reseptfrie nikotinerstatningspreparater (NEP). En systematisk oversikt viste 50–70 prosent økt sjanse for røykeslutt med NEP (20). Røykeavvenningspiller som for eksempel vareniklin er derimot reseptbelagte og må vurderes for den enkelte. Disse har vist seg å to–tredoble røykesluttraten (21). Legen skriver resept, men sykepleieren må kjenne medikamentenes virkning, bivirkning og bruk (2). Effekten avhenger av at pasienten har fått riktig veiledning, og at man gir motivasjonsstøtte (16,22).
Motivere for røykeslutt
Prochaska og DiClementes fasemodell brukes mye som referanse for veiledning ved røykeavvenning. Den beskriver hvordan viljestyrt endring følger et mønster gjennom flere faser, fra ikke å overveie endring til å gjøre et planlagt forsøk og holde det ved like. Ulike mål og tiltak er hensiktsmessige i ulike faser for å hjelpe pasienten videre. Tilbakefall er vanlig, og blir betraktet som en naturlig del av en endringsprosess. Tilbakefallet brukes som læringserfaring neste gang, og betyr ikke at forsøket er mislykket (2,3,16,23).
En annen sentral modell er Banduras sosialkognitive læringsteori. Ifølge den er en positiv mestringsforventning og resultatforventning en forutsetning for vellykket adferdsendring. Mestringsforventning er personens tro på at han er i stand til å gjennomføre en bestemt handling, som å slutte å røyke. Resultatforventning er tro på at røykeslutt virkelig har framtidig gevinst i forhold til innsats. Tidligere erfaringer påvirker forventningene. Å sette for høye mål kan lett gi negative erfaringer som reduserer senere mestringsforventning, mens relevante delmål kan styrke prosessen. Samtidig blir personen påvirket av omgivelsene, ved å bruke andre som modeller, og av det han observerer, hører og oppfatter som gjeldende normer (24). Dette kan kanskje forklare hvorfor tobakksbruk er forskjellig i ulike befolkningsgrupper?
Men behøver man nødvendigvis å planlegge røykeslutt? Det er funnet at spontan røykeslutt er minst like effektivt, og i en britisk studie hadde nesten halvparten av de siste røykesluttforsøkene vært spontane. Røykeslutt var gjerne trigget av noe, og røykerens sinnstilstand og motivasjon var avgjørende (25). Om dette er økt resultatforventning, eller et direkte hopp fra overveielse til handlingsfase, så stemmer det med at motivasjon for røykeslutt er særlig sterk i forbindelse med nyoppstått hjertesykdom (1,8,10).
En norsk studie av pasienter innlagt med kransåresykdom viste imidlertid at høy nikotinavhengighet, tidligere koronarsykdom og lav mestringsforventning var negative faktorer for røykesluttsuksess. Et individuelt røykeavvenningsprogram med informasjon om fare ved fortsatt røyking og motivasjon for røykeslutt, samt minst fem måneders telefonoppfølging fra sykepleiere, økte suksessraten (26).
Så hvordan bli en ikke-røyker? Wilhelmsen har sagt det slik: "Dersom man vil gå over fra å være en røyker til å bli en ikke-røyker, må man først bestemme seg for dette. Deretter må man oppføre seg som om man mener det. Ikke bare en dag, men dag etter dag. Når man har gjort dette i noen år, sitter det, og man er blitt en ikke-røyker" (27, s. 40).
Fra teori til handling
Ved vårt rehabiliteringssenter kommer ACB-opererte inn enkeltvis, som regel direkte fra sykehuset. Før var røykesluttveiledning en del av den generelle hjerteinformasjonen. Men for å kvalitetssikre at alle ACB-opererte tilbys røykeslutthjelp, ønsker vi å ta i bruk et eget flytskjema. Det er egenutviklet og tilpasset vår avdeling og våre ressurser, men elementene er hentet fra retningslinjer og anbefalinger (1,2,3,16,28). Grunnlaget er at røykesluttintervensjoner fra sykepleiere med individuell rådgivning til hospitaliserte pasienter, og oppfølging minst en måned etter utskrivelse, har effekt (1,4,6,28). Gruppetiltak kan brukes i tillegg, og medikamenthjelp øker røykesluttraten (2,28). Supplerende intervensjoner og samarbeid fra annet helsepersonell kan øke effekten (1).
Flytskjemaet sikrer at kunnskapsbasert, systematisk, synlig, dokumenterbar, evaluerbar og lik praksis kan implementeres. Ved å legge det inn i avdelingens elektroniske kvalitetssystem sikres ledelsesforankring, evaluering og oppdatering (16).
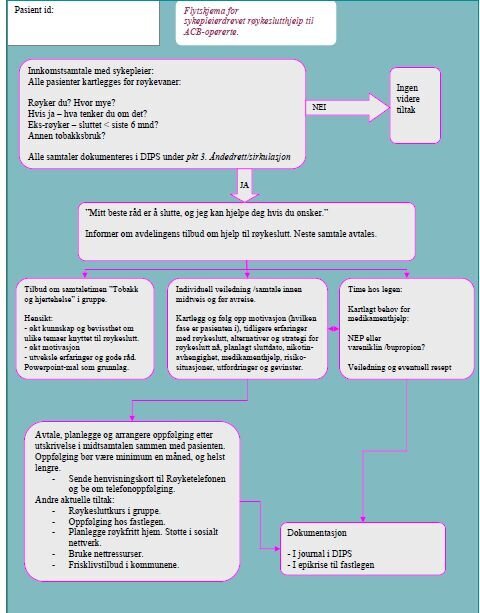
Sykepleier kartlegger røykestatus og
motivasjon i innkomstsamtalen, og avtaler videre individuelle
samtaler. Da vil kommunikasjon og veiledning relatere seg direkte
til den fasen pasienten befinner seg. For å avklare hvilken fase
den som skal slutte å røyke befinner seg i finnes det enkle
spørsmålsoppsett (16). Sykepleierens mål og oppgave er å aktivere
pasientens egen motivasjon og deltakelse, og planlegge videre
strategi og oppfølging etter oppholdet sammen med pasienten
(23).
Dersom pasienten ønsker får han materiell
med informasjon om røykeslutt, og heftet "Guide til røykfrihet".
Brosjyrer øker oppmerksomhet mot røykeslutt også hos ikke-motiverte
(2). Men materiell gir ikke effekt alene (28). Røyketelefonen gir
ut egne henvisningskort som sykepleier kan fylle ut sammen med
pasienten og sende. Da blir pasienten oppringt til ønsket tidspunkt
og kan få videre oppfølging inntil et år (29). Røyketelefonens
oppfølgingstjeneste kan vise til gode resultater. I 2006 var 44
prosent røykfrie etter ett år ved å bruke denne tjenesten i sin
sluttprosess (30).
Avdelingen har tilbud om gruppesamtaletime
"Tobakk og hjertehelse". Dette er en undervisningstime for å øke
kunnskap og dele erfaringer. En fast Powerpoint-presentasjon
benyttes som mal. Navnet på timen er bevisst valgt, da for eksempel
"røykesluttime" kan aktivere motstand før beslutning om røykeslutt
er tatt (23).
Sykepleieren bidrar med fagkunnskap om
tobakk og hjertehelse (16, 26). Pasientene bidrar med egne
erfaringer og kunnskap. Man forteller om fordeler ved røykeslutt,
samt legger frem metoder og alternativer. Andre sentrale temaer er
motivasjon, mestringsstrategier, vaner og avhengighet (2).
Vis respekt
I retningslinjer og videoeksempler for
samtaleteknikk beskrives hvordan sykepleiere bør kommunisere om
røykeslutt (2,16,23,31,32). Pasientene skal oppleve respekt og
anerkjennelse gjennom samtalene, ikke moralisering eller dømmende
holdninger (2,16,23). Støtte i det sosiale nettverk hjemme gjør
røykeslutt lettere for pasienten (10).
Å bli hjertesyk er i seg selv en
påkjenning, og en reduksjon av sigarettforbruket, eller et
røykesluttforsøk med tilbakefall, vil også være et skritt i riktig
retning (16). Hvis pasienten takker nei til røykeslutthjelp må man
respektere dette (2). En internasjonal fempunktsstrategi
oppsummerer kommunikasjon om røykeslutt (2,3).

Mange sykepleiere føler seg usikre på å ta
opp røykeslutt med pasienter; et kvalitetssikret og effektivt
tilbud til ACB-opererte fordrer tilstrekkelige kunnskaper og
ferdigheter hos personalet. Derfor må opplæring implementeres
systematisk og kontinuerlig i opplæringsplaner og
fagutviklingstiltak (16). Man kan oppnevne spesielt interesserte
sykepleiere som ressurspersoner og la disse få ekstra ansvar og
utdanning (2).
Det ville være interessant å undersøke
hvordan videre oppfølging etter utskrivelse fungerer i praksis og
hvilken effekt opplegget har i forhold til ulik sosial bakgrunn
(6,17). Vi antar at kompetanseheving på røykesluttarbeid også kan
overføres til annen adferds- og livsstilsendring ved
hjerterehabilitering, og at røykesluttopplegget kan brukes for
flere pasientgrupper.
Litteratur
1. Rice VH, Stead LF. Nursing
interventions for smoking cessation. Cochrane Database Syst Rev.
2008;(1): CD001188.
2. Integrating Smoking Cessation into
Daily Nursing Practice. [Internett]. Ontario: Registered Nurses’
Association of Ontario 2007 [hentet 2010-03-01].
Tilgjengelig fra:
http://www.rnao.org/Page.asp?PageID=924&ContentID=802
3. Røykeavvenning i primærhelsetjenesten
IS-1171. [Internett]. Oslo: Helsedirektoratet 2004 [hentet
2010-02-14].
Tilgjengelig fra:
http://www.helsedirektoratet.no/vp/multimedia/archive/00001/R_ykeavvenn…
4. Rigotti N, Munafo’ MR, Stead LF.
Interventions for smoking cessation in hospitalised patients.
Cochrane Database Syst Rev 2007;(3): CD001837.
5. Hur ska vården främja rökstopp?
[Internett]. SBU Vetenskap och praxis; 2007 Mars [hentet
2010-03-26]. Tilgjengelig
fra:http://www.sbu.se/sv/Vetenskap–Praxis/Vetenskap-och-praxis/2080/
6. Rigotti NA. Helping smokers with
cardiac disease to abstain from tobacco after a stay in hospital.
CMAJ. 2009 June 23; 180 (13): 1283–1284.
7. Domburg RT, Meeter K, Berkel DF,
Veldkamp RF, Herwerden LA, Bogers AJ. Smoking cessation reduces
mortality after coronary artery bypass surgery: a 20-year f
ollow-up study. J Am Coll Cardiol. 2000; 36:878-883.
8. Critchley JA, Capewell S. Smoking
cessation for the secondary prevention of coronary heart disease.
Cochrane Database Syst Rev 2009;(1): CD003041.
9. Jackson E, Ockene I. Cardiovascular
risk of smoking and benefits of smoking cessation. UpToDate
[elektronisk artikkel]. 2009 Sept [hentet 2010-03-07]. Tilgjengelig
fra:
http://www.uptodate.com.proxy.helsebiblioteket.no/online/content/topic…
10. Graham I, Atar D, Borch-Johnsen K,
Boysen G, Burell G, Cifkova R, et al. Cardiovascular Disease
Prevention in clinical practice. Eur J Cardiovasc Prev Rehabil
2007; vol 14 (suppl 2): S1-S113.
11. 21 prosent røyker daglig i 2009
[Internett]. Oslo: Helsedirektoratet 2010 [hentet 2010-02-28]
Tilgjengelig fra:
http://www.helsedirektoratet.no/tobakk/statistikk/royking/21_prosent_r_…
12. Røykfrihet og helse IS-1017.
[Internett]. Oslo: Helsedirektoratet 2001[hentet 2010-02-28].
Tilgjengelig fra:
http://www.helsedirektoratet.no/vp/multimedia/archive/00001/IS-1017_181…
13. Nasjonal strategi for det
tobakksforebyggende arbeidet 2006–2010. [Internett]. Oslo: Helse og
omsorgsdepartementet 2006 [hentet 2010-02-28]. Tilgjengelig fra:
http://www.regjeringen.no/upload/kilde/hod/pla/2006/0003/ddd/pdfv/28222…
14. Landmark K. Røyking og koronar
hjertesykdom. Tidsskr Nor Lægeforen 2001; 121:1710-2.
15. Ryden L, Standl E, Bartnik M, Berghe
G, Betterigde J, Boer M, et.al. Guidelines on diabetes,
pre-diabetes, and cardiovascular diseases: executive summary: The
Task Force on Diabetes and Cardiovascular Diseases of the European
Society of Cardiology (ESC) and of the European Assosiation for the
Study of Diabetes (EASD). Eur Heart J. 2007 Jan; 28(1): 88–136.
16. Rygeophør på sygehus: Fakta, metoder
og anbefalinger. [Internett]. København: Klinisk Enhed for
sygdomsforebyggelse 2001 [hentet 2010-03-01].
Tilgjengelig fra:
http://www.bispebjerghospital.dk/NR/rdonlyres/D5E7C5E6-F9E8-40BF-B002-C….
126 s.
17. Lund M, Lund KE, Rise J. Sosiale
ulikheter og røykeslutt blant voksne. Tidsskr Nor Lægeforen 2005;
125(5): 564–568.
18. Fugelsnes E. Forskningsprosjekt om
røykeatferd og sosial ulikhet Hvordan kan man hjelpe
hardcorerøykerne. SIRUS [Elektronisk artikkel]. 2010 Mars [hentet
2010-03-17]
Tilgjengelig fra:
http://www.sirus.no/internett/tobakk/article/1235.html
19. Rennard SI, Rigotti NA, Daughton DM.
Management of smoking cessation. UpToDate [elektronisk artikkel].
2010 Feb. [hentet 2010-03-15].
Tilgjengelig fra:
http://www.uptodate.com.proxy.helsebiblioteket.no/online/content/topic….
Title=1 %7E150&source=search_result
20. Stead LF, Perera R, Bullen C, Mant
D, Lancaster T. Nicotine replacement therapy for smoking cessation.
Cochrane Database Syst Rev 2008;(1): CD000146.
21. Cahill K, Stead LF, Lancaster T.
Nicotine receptor partial agonists for smoking cessation. Cochrane
Database Syst Rev 2008;(3): CD006103.
22. Tonstad S. Legemidler for
røykeavvenning. Tidsskr Nor Lægeforen 2005; 125(2): 178–80.
23. Helsedirektoratet. Ӂ snakke om
endring” – Kommunikasjonsverktøy for helsepersonell som jobber med
røykeslutt. IS-1400. 2. opplag. Oslo, Helsedirektoratet; 2009. 36
s. og DVD.
24. Mæland JG. Helhetlig
hjerterehabilitering. 2.utg. Kristiansand: Høyskoleforlaget,
2006.
25. West R, Sohal T. "Catastrophic"
pathways to smoking cessation: findings from national survey. BMJ
2006; 332 (7539): 458–60.
26. Quist-Paulsen P, Bakke P, Gallefoss
F. Predictors of smoking cessation in patients admitted for acute
coronary heart disease. Eur J Cardiovasc Prev Rehabil 2005; vol 12:
472–477.
27. Wilhelmsen I. Kongen anbefaler:
holdninger for folket. Stavanger: Hertevig forlag, 2007.
28. Smoking cessation intervention and
strategies. [Elektronisk artikkel]. Best Practice Information
Sheets – Joanna Briggs Institute. Adelaide: 2008. Vol. 12, [hentet
2010-03-10].;(8): [4 s.] Tilgjengelig fra:
http://proquest.umi.com.proxy.helsebiblioteket.no/pqdweb?RQT=309&Fmt=7&…
29. Oppfølgingstjenesten [Internett].
Oslo: Helsedirektoratet 2009 [hentet 2010-03-26] Tilgjengelig fra
http://www.helsedirektoratet.no/tobakk/r_ykeslutt/r_yketelefonen/oppf_l…
30. *Sosial og Helsedirektoratet.
Jubileumsskriv Røyketelefonen 10 år. Oslo, Sosial og
Helsedirektoratet; 2006. 24 s.
31. Walkerley, S. Integrating Smoking
Cessation into Daily Nursing Practice, RNAO`s Clinical Best
Practice Guidelines-using best practice to enhance patient care.
[Internett]. Ontario: Registered Nurses’ Association of Ontario
2009 [hentet 2010-03-13]. Tilgjengelig fra:
http://www.youtube.com/watch?v=L99LxIVJWNM
32. Smoking Cessation E-Learning
[Internett]. Ontario: Registered Nurses’ Association of Ontario.
[hentet 2010-03-13]. Tilgjengelig fra:
http://www.rnao.org/smokingCessation/lpIntro.asp#

Sykepleier kartlegger røykestatus og motivasjon i innkomstsamtalen, og avtaler videre individuelle samtaler. Da vil kommunikasjon og veiledning relatere seg direkte til den fasen pasienten befinner seg. For å avklare hvilken fase den som skal slutte å røyke befinner seg i finnes det enkle spørsmålsoppsett (16). Sykepleierens mål og oppgave er å aktivere pasientens egen motivasjon og deltakelse, og planlegge videre strategi og oppfølging etter oppholdet sammen med pasienten (23).
Dersom pasienten ønsker får han materiell med informasjon om røykeslutt, og heftet "Guide til røykfrihet". Brosjyrer øker oppmerksomhet mot røykeslutt også hos ikke-motiverte (2). Men materiell gir ikke effekt alene (28). Røyketelefonen gir ut egne henvisningskort som sykepleier kan fylle ut sammen med pasienten og sende. Da blir pasienten oppringt til ønsket tidspunkt og kan få videre oppfølging inntil et år (29). Røyketelefonens oppfølgingstjeneste kan vise til gode resultater. I 2006 var 44 prosent røykfrie etter ett år ved å bruke denne tjenesten i sin sluttprosess (30).
Avdelingen har tilbud om gruppesamtaletime "Tobakk og hjertehelse". Dette er en undervisningstime for å øke kunnskap og dele erfaringer. En fast Powerpoint-presentasjon benyttes som mal. Navnet på timen er bevisst valgt, da for eksempel "røykesluttime" kan aktivere motstand før beslutning om røykeslutt er tatt (23).
Sykepleieren bidrar med fagkunnskap om tobakk og hjertehelse (16, 26). Pasientene bidrar med egne erfaringer og kunnskap. Man forteller om fordeler ved røykeslutt, samt legger frem metoder og alternativer. Andre sentrale temaer er motivasjon, mestringsstrategier, vaner og avhengighet (2).
Vis respekt
I retningslinjer og videoeksempler for samtaleteknikk beskrives hvordan sykepleiere bør kommunisere om røykeslutt (2,16,23,31,32). Pasientene skal oppleve respekt og anerkjennelse gjennom samtalene, ikke moralisering eller dømmende holdninger (2,16,23). Støtte i det sosiale nettverk hjemme gjør røykeslutt lettere for pasienten (10).
Å bli hjertesyk er i seg selv en påkjenning, og en reduksjon av sigarettforbruket, eller et røykesluttforsøk med tilbakefall, vil også være et skritt i riktig retning (16). Hvis pasienten takker nei til røykeslutthjelp må man respektere dette (2). En internasjonal fempunktsstrategi oppsummerer kommunikasjon om røykeslutt (2,3).

Mange sykepleiere føler seg usikre på å ta opp røykeslutt med pasienter; et kvalitetssikret og effektivt tilbud til ACB-opererte fordrer tilstrekkelige kunnskaper og ferdigheter hos personalet. Derfor må opplæring implementeres systematisk og kontinuerlig i opplæringsplaner og fagutviklingstiltak (16). Man kan oppnevne spesielt interesserte sykepleiere som ressurspersoner og la disse få ekstra ansvar og utdanning (2).
Det ville være interessant å undersøke hvordan videre oppfølging etter utskrivelse fungerer i praksis og hvilken effekt opplegget har i forhold til ulik sosial bakgrunn (6,17). Vi antar at kompetanseheving på røykesluttarbeid også kan overføres til annen adferds- og livsstilsendring ved hjerterehabilitering, og at røykesluttopplegget kan brukes for flere pasientgrupper.
Litteratur
1. Rice VH, Stead LF. Nursing interventions for smoking cessation. Cochrane Database Syst Rev. 2008;(1): CD001188.
2. Integrating Smoking Cessation into Daily Nursing Practice. [Internett]. Ontario: Registered Nurses’ Association of Ontario 2007 [hentet 2010-03-01].
Tilgjengelig fra: http://www.rnao.org/Page.asp?PageID=924&ContentID=802
3. Røykeavvenning i primærhelsetjenesten IS-1171. [Internett]. Oslo: Helsedirektoratet 2004 [hentet 2010-02-14].
Tilgjengelig fra: http://www.helsedirektoratet.no/vp/multimedia/archive/00001/R_ykeavvenn…
4. Rigotti N, Munafo’ MR, Stead LF. Interventions for smoking cessation in hospitalised patients. Cochrane Database Syst Rev 2007;(3): CD001837.
5. Hur ska vården främja rökstopp? [Internett]. SBU Vetenskap och praxis; 2007 Mars [hentet 2010-03-26]. Tilgjengelig fra:http://www.sbu.se/sv/Vetenskap–Praxis/Vetenskap-och-praxis/2080/
6. Rigotti NA. Helping smokers with cardiac disease to abstain from tobacco after a stay in hospital. CMAJ. 2009 June 23; 180 (13): 1283–1284.
7. Domburg RT, Meeter K, Berkel DF, Veldkamp RF, Herwerden LA, Bogers AJ. Smoking cessation reduces mortality after coronary artery bypass surgery: a 20-year f ollow-up study. J Am Coll Cardiol. 2000; 36:878-883.
8. Critchley JA, Capewell S. Smoking cessation for the secondary prevention of coronary heart disease. Cochrane Database Syst Rev 2009;(1): CD003041.
9. Jackson E, Ockene I. Cardiovascular risk of smoking and benefits of smoking cessation. UpToDate [elektronisk artikkel]. 2009 Sept [hentet 2010-03-07]. Tilgjengelig fra: http://www.uptodate.com.proxy.helsebiblioteket.no/online/content/topic…
10. Graham I, Atar D, Borch-Johnsen K, Boysen G, Burell G, Cifkova R, et al. Cardiovascular Disease Prevention in clinical practice. Eur J Cardiovasc Prev Rehabil 2007; vol 14 (suppl 2): S1-S113.
11. 21 prosent røyker daglig i 2009 [Internett]. Oslo: Helsedirektoratet 2010 [hentet 2010-02-28] Tilgjengelig fra: http://www.helsedirektoratet.no/tobakk/statistikk/royking/21_prosent_r_…
12. Røykfrihet og helse IS-1017. [Internett]. Oslo: Helsedirektoratet 2001[hentet 2010-02-28]. Tilgjengelig fra: http://www.helsedirektoratet.no/vp/multimedia/archive/00001/IS-1017_181…
13. Nasjonal strategi for det tobakksforebyggende arbeidet 2006–2010. [Internett]. Oslo: Helse og omsorgsdepartementet 2006 [hentet 2010-02-28]. Tilgjengelig fra: http://www.regjeringen.no/upload/kilde/hod/pla/2006/0003/ddd/pdfv/28222…
14. Landmark K. Røyking og koronar hjertesykdom. Tidsskr Nor Lægeforen 2001; 121:1710-2.
15. Ryden L, Standl E, Bartnik M, Berghe G, Betterigde J, Boer M, et.al. Guidelines on diabetes, pre-diabetes, and cardiovascular diseases: executive summary: The Task Force on Diabetes and Cardiovascular Diseases of the European Society of Cardiology (ESC) and of the European Assosiation for the Study of Diabetes (EASD). Eur Heart J. 2007 Jan; 28(1): 88–136.
16. Rygeophør på sygehus: Fakta, metoder og anbefalinger. [Internett]. København: Klinisk Enhed for sygdomsforebyggelse 2001 [hentet 2010-03-01].
Tilgjengelig fra: http://www.bispebjerghospital.dk/NR/rdonlyres/D5E7C5E6-F9E8-40BF-B002-C…. 126 s.
17. Lund M, Lund KE, Rise J. Sosiale ulikheter og røykeslutt blant voksne. Tidsskr Nor Lægeforen 2005; 125(5): 564–568.
18. Fugelsnes E. Forskningsprosjekt om røykeatferd og sosial ulikhet Hvordan kan man hjelpe hardcorerøykerne. SIRUS [Elektronisk artikkel]. 2010 Mars [hentet 2010-03-17]
Tilgjengelig fra: http://www.sirus.no/internett/tobakk/article/1235.html
19. Rennard SI, Rigotti NA, Daughton DM. Management of smoking cessation. UpToDate [elektronisk artikkel]. 2010 Feb. [hentet 2010-03-15].
Tilgjengelig fra: http://www.uptodate.com.proxy.helsebiblioteket.no/online/content/topic…. Title=1 %7E150&source=search_result
20. Stead LF, Perera R, Bullen C, Mant D, Lancaster T. Nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev 2008;(1): CD000146.
21. Cahill K, Stead LF, Lancaster T. Nicotine receptor partial agonists for smoking cessation. Cochrane Database Syst Rev 2008;(3): CD006103.
22. Tonstad S. Legemidler for røykeavvenning. Tidsskr Nor Lægeforen 2005; 125(2): 178–80.
23. Helsedirektoratet. ”Å snakke om endring” – Kommunikasjonsverktøy for helsepersonell som jobber med røykeslutt. IS-1400. 2. opplag. Oslo, Helsedirektoratet; 2009. 36 s. og DVD.
24. Mæland JG. Helhetlig hjerterehabilitering. 2.utg. Kristiansand: Høyskoleforlaget, 2006.
25. West R, Sohal T. "Catastrophic" pathways to smoking cessation: findings from national survey. BMJ 2006; 332 (7539): 458–60.
26. Quist-Paulsen P, Bakke P, Gallefoss F. Predictors of smoking cessation in patients admitted for acute coronary heart disease. Eur J Cardiovasc Prev Rehabil 2005; vol 12: 472–477.
27. Wilhelmsen I. Kongen anbefaler: holdninger for folket. Stavanger: Hertevig forlag, 2007.
28. Smoking cessation intervention and strategies. [Elektronisk artikkel]. Best Practice Information Sheets – Joanna Briggs Institute. Adelaide: 2008. Vol. 12, [hentet 2010-03-10].;(8): [4 s.] Tilgjengelig fra: http://proquest.umi.com.proxy.helsebiblioteket.no/pqdweb?RQT=309&Fmt=7&…
29. Oppfølgingstjenesten [Internett]. Oslo: Helsedirektoratet 2009 [hentet 2010-03-26] Tilgjengelig fra http://www.helsedirektoratet.no/tobakk/r_ykeslutt/r_yketelefonen/oppf_l…
30. *Sosial og Helsedirektoratet. Jubileumsskriv Røyketelefonen 10 år. Oslo, Sosial og Helsedirektoratet; 2006. 24 s.
31. Walkerley, S. Integrating Smoking Cessation into Daily Nursing Practice, RNAO`s Clinical Best Practice Guidelines-using best practice to enhance patient care. [Internett]. Ontario: Registered Nurses’ Association of Ontario 2009 [hentet 2010-03-13]. Tilgjengelig fra: http://www.youtube.com/watch?v=L99LxIVJWNM
32. Smoking Cessation E-Learning [Internett]. Ontario: Registered Nurses’ Association of Ontario. [hentet 2010-03-13]. Tilgjengelig fra: http://www.rnao.org/smokingCessation/lpIntro.asp#




















0 Kommentarer