Tilbakemeldingssystem i rusbehandling fremjar brukarmedverknad

I «milepålsmøta» fekk pasientane ein strukturert gjennomgang av behandlingsplanen og utviklinga. Det gav dei kjensla av eigarskap over eigen betringsprosess.
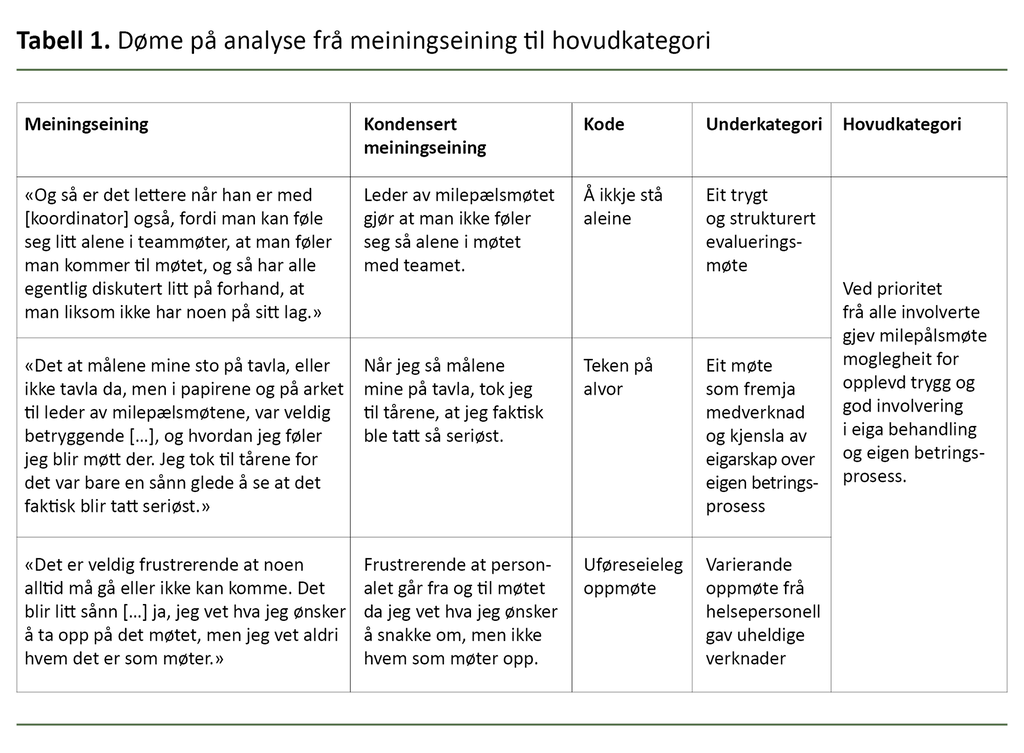
Hensikta med studien var å få kunnskap om pasientar med rus- og avhengnadsliding sine erfaringar med eit tilbakemeldingssystem namngjeve «milepålsmøte». Resultata syner at informantane opplevde milepålsmøtet som eit godt organisert og føreseieleg møte som fremja medverknad i eigen betringsprosess. Samstundes vart det synleggjort korleis varierande oppmøte frå helsepersonell gav uheldige verknader.
Pasientar med rus- og avhengnadsproblem som vart viste vidare til tverrfagleg spesialisert rusbehandling (TSB), fekk frå 2019 tilbod om eige pakkeforløp (1). Brukarmedverknad er heilt sentralt i pakkeforløpet. Pasienten skal involverast i utviklinga av behandlingsplan og skal kunne gi tilbakemelding undervegs, slik at behandlinga kan justerast om nødvendig (2).
Pakkeforløpet bygger på retningslina som tilrår innføring av brukarmedverknad i behandling gjennom tilbakemeldingssystem i strukturerte former: «For å sikre individuell tilpasning og ønsket behandlingsutbytte bør det gjennomføres systematisk og kontinuerlig tilbakemelding/evaluering av behandlingen fra bruker/pasient» (2, s. 5).
Bakgrunnen for anbefalinga er todelt. For det første har studiar synt at terapeutar har vanskar med å føresjå kva effekt pasienten har av behandling (3, 4). Dermed risikerer ein å oversjå dei som står i fare for ikkje å få behandlingsutbytte.
Ei strukturert tilbakemelding frå pasient til terapeut jamleg i ein behandlingsprosess gir moglegheit til å endre tilnærminga. Det syner seg at dette kan styrke alliansen mellom terapeut og pasient og gi betre behandlingseffekt (5).
For det andre, pasienten har lovfesta rett til medverknad (6). I behandlingstenesta gjeld dette på system-, teneste- og individnivå (7, 8). System- og tenestenivå er i dag teke hand om i TSB (9). På eit individnivå inneber brukarmedverknad at pasienten skal medverke i val, utforming og bruk av dei tilboda som er tilgjengelege (8).
Ei undersøking blant sjukepleiarar i TSB har synt at det er utfordrande å sikre brukarmedverknad på individnivå i døgnbehandling. Vidare syner studien at det er behov for utvikling av metodar og tiltak for å sikre medverknad frå pasienten i eiga behandling (10).
Det finst fleire tilbakemeldingssystem
Det er utvikla fleire tilbakemeldingssystem for psykisk helseteneste (11). Dei mest brukte i Noreg er skala for samtalevurdering og endringsvurdering (SRS/ORS) (12), også kjent som FIT (feedback-informerte tjenester) eller KOR (klient- og resultatstyrt praksis), PCOMS (The Partners for Change Outcome Management System) og OQ45 (Outcome Questionnaire-45) (13).
Ei svak side ved desse systema er at det kan sjå ut som om dei har størst effekt for pasientar med lågt symptomtrykk, altså at dei ikkje verkar så godt for pasientar med meir alvorlege og langvarige lidingar.
Fleire studiar syner at innføringa kan opplevast som utfordrande, og at den reelle bruken av systema er låg (14). Det er gjort få studiar på bruken av desse instrumenta i behandling av rus- og avhengnad. Difor blir det anbefalt å forske på eksisterande instrument i ein samanheng med rus- og avhengnadspasientar (15).
Kva er «milepålsmøte»?
I 2015 løyvde Helse- og omsorgsdepartementet midlar til regionale prosjekt for å hindre frafall. I eit av prosjekta vart det utvikla eit tilbakemeldingssystem som fekk namnet «milepålsmøte». Milepålsmøte inneheld ein strukturert gjennomgang av behandlingsplanen og utviklinga til pasienten (sjå figur 1).
Målet med milepålsmøtet var å auke den strukturerte brukarmedverknaden på individnivå i døgnbehandling.
Målet med milepålsmøtet var å auke den strukturerte brukarmedverknaden på individnivå i døgnbehandling. Vi ynskte å undersøke pasientane sine erfaringar med milepålsmøte. Erfaringane deira vil gje kunnskap for vidareutvikling av modellen og vere viktige ved utvikling av andre former for tilbakemeldingssystem. Dette spørsmålet rettleia undersøkinga:
«Korleis skildrar pasientane erfaringa si med tilbakemeldingssystemet ‘milepålsmøte’?»
Metode
Studien har eit utforskande og beskrivande design og semistrukturert kvalitative intervju vart nytta for å samle data (16, 17).
Rekruttering og utval
Fem informantar frivillig innlagt ved døgnavdeling for utredning og behandling av rusavhengnad i TSB utgjorde utvalet. Informantane hadde delteke på minst tre milepålsmøte. Moglege informantar vart først kontakta og informerte om studien av leiar ved døgnavdelinga. Deretter vart det halde eit informasjonsmøte der interesserte kunne møte førsteforfattaren for utfyllande informasjon, både munnleg og skriftleg.
Sju pasientar deltok på informasjonsmøte, fem ynskte å vere informantar, to kvinner og tre menn i aldersgruppa 26–55 år. Førsteforfattaren gjennomførte intervjua i 2017 basert på ein intervjuguide med tre tema: forståing av milepålsmøte, erfaring med milepålsmøte og ei avslutning med moglegheit til å kome med andre skildringar. Intervjua vart tekne opp på lydopptakar og transkriberte til anonymisert tekst (17, 18).
Analyse
Innhaldsanalyse inspirert av Graneheim og Lundman (19) vart gjennomført. Formålet med studien var å skildre noko, og dermed valde vi å halde oss til det manifeste nivået i analyseprosessen.
Etiske omsyn
Personvernombodet ved helseføretaket godkjende studien for oppstart 20. juli 2017. Det vart sendt framleggingsvurdering til Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) før oppstart av prosjektet. REK konkluderte med at dei ikkje skulle involverast i studien.
Informantane signerte informert samtykke, og dataa vart anonymiserte og handsama slik at det ikkje kunne tilbakeførast til kvar enkelt informant. Etter at analysearbeidet var fullført, vart dataa sletta.
Resultat
Resultata syner at informantane opplevde milepålsmøtet som eit godt organisert og føreseieleg møte som fremja medverknad i eigen betringsprosess. Samstundes vart det synleggjort korleis varierande oppmøte frå helsepersonell gav uheldige verknader.
Kartla mål med fargekodar
Ulike element i milepålsmøta som bruk av fargekodar, grøn, gul og raud (sjå figur 1), at tidspunkt for møtet kom i god tid, jamleg utfylling av spørjeskjema (måling av symptomtrykk hjå pasient og relasjonen mellom terapeut og pasient) og bruk av ekstern koordinator var gjentakande tema hjå informantane.
Kartlegging av mål med fargekodar vart omtala som eit felles språk mellom helsepersonell og pasientar. Informantane forstod innhaldet i fargekodane og synte til korleis det gjorde språket i milepålsmøta forståeleg.
Ein informant fortalte om positiv erfaring med å kode delmålet sitt «grensesetting» som gult, som betydde at teamet skulle vera ekstra merksame og arbeide meir intensivt (sjå figur 1). Dermed vart det implementert i vedkommande sin behandlingsplan i miljøarbeidet, slik at sjukepleiarane arbeidde aktivt om målet saman med informanten.
Møter vart heldt regelmessig
To informantar fortalte om verdien av at møta kom regelmessig. Ein informant sa: «Er det noko du veit kjem, så er det milepålsmøta. Dei er sikre, eg har aldri opplevd at milepålsmøtet mitt vart utsett, eller at eg har blitt gløymt.»
Visuell framsyning av innhenta informasjon var verdsett
To informantar var positive til å hente inn informasjon gjennom skjemabruk og uttrykte at det var ein form for kommunikasjon til avdelinga på korleis ein hadde det og korleis ein treivst. Visuell framsyning under møta gjorde at ein opplevde at tilbakemeldinga vart teken på alvor, ikkje berre «lagt vekk i ei skuff», som ein informant sa.
Kva var koordinatorens funksjon og verdi?
Alle informantane skildra møtekoordinatoren sin funksjon, den eine med desse orda: «[…] på milepælsmøtet så vet du liksom at leder [koordinator] er mer opptatt av hva jeg får ut av behandlingen, enn hva de andre i teamet føler de har fått utrettet.»
Koordinatoren bidrog med å tydeleggjere utsegna frå informanten.
Ein annan informant fortalde at når vedkommande kjende på frustrasjon eller sinne, kunne det vere vanskeleg å uttrykke seg på ein forståeleg måte. Då bidrog koordinatoren med å tydeleggjere utsegna frå informanten.
Det kom også fram korleis koordinatoren bidrog til at ytringane frå informantane fekk auka merksemd. Informanten sa: «At liksom møteleder gir en ‘OK’, at det er greit å føle sånn. Da er det mye lettere, for du vil jo ikke være den som går imot teamet ditt.»
To informantar skildra ei oppleving av at koordinatoren ansvarleggjorde alle i teamet likt uavhengig av rolle. Dette vart skildra som trygt og føreseieleg for informantane. Ein informant sa: «Han er jo liksom overordna for heile teamet, og det trur eg eit team treng, for alle ynskjer jo å forbetre seg, det går jo ikkje berre på meg som pasient. Det går jo på dei som er i teamet også.»
Milepålsmøta hadde eit godt omdømme pasientane imellom
I intervjua kom det fram at milepålsmøta hadde eit godt omdømme pasientane imellom. Møtet hadde ein positiv status, og ein kunne sjå fram til dei fordi informanten sine eigne mål stod på agendaen.
Milepålsmøta fremja oversikt over behandlingsprosessen
Informantane fortalde at i milepålsmøte fekk ein oversikt over eiga behandling. Det var motiverande å sjå progresjonen på delmåla gjennom bruk av fargekodar (sjå figur 1). Alle skildra korleis oversikt fremja opplevinga av ein føreseieleg og trygg betringsprosess.
Ein informant skildra det slik: «Det blir liksom et sånt checkpoint, at man stopper opp litt og får et overordnet blikk på hvor man er på vei med de ulike tingene man jobber med.»
Milepålsmøta vart skildra som eit evalueringsmøte. Ein informant sa: «Milepælsmøtene er for å gjøre opp en status i forhold til hvor langt jeg har kommet med de målene jeg har satt for behandlingen.»
Ein annan informant fortalde om korleis møta bidrog til å tydeleggjere måla for vedkommande.
Ein informant fortalde at møta var til for at alle skulle forstå informantens eigne ynskje og mål for behandlinga. Ein annan informant fortalde om korleis møta bidrog til å tydeleggjere måla for vedkommande.
Ein informant snakka om verdien av tilbakemelding frå sitt eige team: «Jeg synes det er positivt i forhold til at en får tilbakemelding og en bedre forståelse på hvorfor ting ikke går så fort, eller ikke er blitt gjort i det hele tatt. Da får jeg mer klarhet i det, og det er det som hjelper meg. For å gå rundt i usikkerhet er noe av det verste, i alle fall synes jeg det at […] For jeg har lett for å miste oversikten over hva jeg burde ha gjort.»
Milepålsmøta fremja medverknad
På milepålsmøta erfarte informantane at ein kunne diskutere krevjande tema utan at teamet tok det som negativ kritikk. Informantane samanlikna det med erfaring frå andre møte med teamet, der dei opplevde det utfordrande å uttrykke behova sine. Ein informant sa det slik: «Jeg får lov til å si hva som er viktig for meg da. Istedenfor å føle at ting er lagt opp på forhånd, liksom […] litt sånn: ‘Her gjør vi det sånn, uansett.’»
Vidare skildra ein informant erfaring med å bli snakka med på milepålsmøte, ikkje om. At informanten vart lytta til: «Jeg føler virkelig at jeg eier den timen, og at det er greit.» Ingen av informantane snakka negativt om å vere i sentrum av møtet.
Varierande oppmøte frå helsepersonell gav uheldige verknader
Fire av fem informantar skildra korleis manglande oppmøte, eller at helsepersonell gjekk til og frå milepålsmøta, påverka dei.
Den eine informanten skildra det slik: «Det skjer veldig ofte merker jeg, at enten er de ikke til stede, eller så har de 15 minutter til rådighet. Og da blir det jo sånn at man må haste seg gjennom de tingene, og da glemmer man ting, og jeg blir litt stresset, og jeg får ikke med meg alt. Jeg får ikke sagt alt som jeg har tenkt å si.»
Diskusjon
Målet med studien var å høyre kva erfaringar informantane hadde gjort seg med milepålsmøte. På bakgrunn av resultata ynskjer vi å drøfte følgjande:
– Kva markørar gjorde at informantane opplevde milepålsmøta både inkluderande og ekskluderande for eigen betringsprosess?
– Kva verdi har evalueringspunkt i eit behandlingsforløp?
Kva markørar gjorde milepålsmøta inkluderande og ekskluderande?
Milepålsmøte er organisert slik at det skil seg frå andre møte mellom helsepersonell og pasient, til dømes teammøte og samarbeidsmøte. Den organisatoriske skilnaden er at milepålsmøte har formell struktur og ein ekstern koordinator som leiar møta. Innhenta informasjon om pasienten (delmål, symptomtrykk, oppmøte i grupper) vert synt fram på ei tavle, og ein snakkar om denne informasjonen i fellesskap.
Informantane opplevde at dei vart tekne meir på alvor når informasjonen vart synt fram for heile teamet og snakka om. Dette kan vere ei motvekt til ein studie (14) som syner til at pasientar ikkje alltid forstår rasjonale for å dele informasjon om seg sjølv gjennom spørjeskjema og psykologiske instrument. Når pasientane ikkje vart involverte i og ikkje fekk sjå resultata, opplevde dei berre å gi informasjon til «systemet» (14).
Eit eige møterom gav tryggleik
Ein annan markør var bruken av eit eige møterom som berre vart nytta for dette møtet, eit fint rom med ein behageleg atmosfære. Det markerte eit skilje frå resten av behandlinga, og det skulle opplevast som trygt og inviterande for dei krevjande samtalane. Verdien av organisering og tilrettelegging for samarbeidsprosessen er stadfesta i ein studie frå psykisk helsevern om brukarmedverknad i forsking.
Mjøsund og medarbeidarar (20) har skildra liknande særtrekk ved eit samarbeid der tydeleg leiing og struktur på samarbeidsmøta, og dessutan avklarte forventningar, fremja myndiggjering og ei oppleving av å vere kompetente og viktige (20).
Møtet var sett til kvar fjerde veke. Om møtetidspunktet hadde vore uføreseieleg, er det mogleg effekten av møtet som eit verdifullt evalueringspunkt hadde forsvunne. Det ser ut som om verdien av tilbakemelding frå pasient til helsepersonell aukar når det blir utført med jamne mellomrom (21).
Pasientane vart inkluderte i eigen betringsprosess
Koordinatoren for milepålsmøtet deltok ikkje i behandlingsforløpet til pasientane og hadde dermed eit utanfrå-perspektiv på betringsprosessen. Evjen og medarbeidarar (8) skriv at ikkje alle med ei ROP-liding klarar å uttrykke sine behov, og dermed er det fare for at brukarrettane deira blir sette til sides. Difor er det ein føresetnad for å lukkast med brukarmedverknad at ein tillitsperson eller helsepersonell tek hand om rettane til pasienten (8).
Milepålsmøte bidrog til at pasientane kjende seg inkluderte i eigen betringsprosess.
Fleire informantar ved studien vår uttrykte frykt for å seie imot behandlingsteamet. Koordinatoren for milepålsmøtet vart tillitspersonen til informantane, og han eller ho fremja retten deira til brukarmedverknad.
Milepålsmøte bidrog til at pasientane kjende seg inkluderte i eigen betringsprosess. Dermed fekk det mykje å seie dersom avdelinga organiserte seg slik at helsepersonellet ikkje var til stades på møtet, særleg om ein ikkje fekk beskjed i forkant om forfall. Myndiggjering er eit heilt sentralt element i ein betringsprosess slik rettleiinga «Sammen om mestring» (22) syner til.
Relasjonen mellom pasient og helsepersonell bør vera prege av likeverd for å styrke betringsprosessen. Sjukepleiarar er etisk forplikta til å ivareta retten til medverknad frå pasienten og retten til ikkje å bli krenkt (23). Dermed har sjukepleiaren eit særskilt ansvar for å seie ifrå om uheldige forhold på arbeidsplassen som kan svekke pasientmedverknaden, og samstundes utfordre opplevinga av myndiggjering hjå pasienten.
Kva verknad kan evalueringspunkt ha for eit behandlingsforløp?
Milepålsmøtet var eit møte som fremja motivasjon og håp om å nå mål, ifølgje informantane. Moltu med medarbeidarar (24) syner til det same. Det å sjå framgang ved eigne behandlingsmål var til hjelp når det var krevjande å vere i behandling (24).
At pasientar bevarte håpet om å kunne nå behandlingsmåla, bidrog til å halde pasientane lengre i behandling. Dette er eit viktig funn i seg sjølv fordi pasientar som fullfører det planlagde behandlingsforløpet, har auka sannsyn for å lukkast etter behandling (11).
Konklusjon
Skildringane informantane kjem med, tilseier at tilbakemeldingssystemet «milepålsmøte» bidreg til å setje brukarmedverknad på eit individnivå i system. Skal ein lukkast med tilbakemeldingssystem, må meir enn ein god rutine vere på plass. Korleis leiinga legg til rette for møtet, og korleis helsepersonell gjennomfører det, signaliserer om ein tek pasienten sin rett til medverknad på alvor.
Referansar
1. Helsedirektoratet. Pakkeforløp for psykisk helse og rus. Oslo: Helsedirektoratet; 2018. Tilgjengeleg frå: https://helsedirektoratet.no/folkehelse/psykisk-helse-og-rus/pakkeforlop-for-psykisk-helse-og-rus#pakkeforl%C3%B8pene-skal-bidra-til-%C3%B8kt-brukermedvirkning,-bedre-samhandling,-likeverdig-behandling-og-bedre-ivaretakelse-av-somatisk-helse-og-levevaner (lasta ned 22.10.2018).
2. Helsedirektoratet. Nasjonal faglig retningslinje for behandling og rehabilitering av rusmiddelproblemer og avhengighet. Oslo: Helsedirektoratet; 2017. Tilgjengeleg frå: https://helsedirektoratet.no/retningslinjer/behandling-og-rehabilitering-av-rusmiddelproblemer-og-avhengighet (lasta ned 22.09.2018).
3. Hannan C, Lambert MJ, Harmon C, Nielsen SL, Smart DW, Shimokawa K, et al. A lab test and algorithms for identifying clients at risk for treatment failure. J Clin Psychol. 2005;61(2):155–63.
4. Hatfield D, McCullough L, Frantz HNS, Krieger K. Do we know when our clients get worse? An investigation of therapists' ability to detect negative client change. Clin Psychol Psychother. 2010;17(1):25–32.
5. Bratland H. For whom, when, and how does routine outcome monitoring (ROM) improve psychotherapy outcomes? [doktoravhandling]. Trondheim: Norges teknisk-naturvitenskapelige universitet; 2018.
6. Lov 2. juni 1999 nr. 63 om pasient- og brukarrettigheiter (pasientrettigheitslova). Tilgjengeleg frå: https://lovdata.no/dokument/NL/lov/1999-07-02-63 (lasta ned 14.06.2021).
7. Helse Sør-Øst. Brukermedvirkning i Helse Sør-Øst. Pasientens behov skal være førende for struktur og innhold i tjenestene. Helse Sør-Øst; 2009. Tilgjengeleg frå: https://www.helse-sorost.no/Documents/Brukermedvirkning/13%20prinsipper.pdf (lasta ned 22.09.2018).
8. Evjen R, Kielland KB, Øiern T. Dobbelt OPP: om psykiske lidelser og rusmisbruk. Oslo: Universitetsforlaget; 2012.
9. Torjussen E, Harwiss HL, Havnes IA. Brukermedvirkning i TSB – en myte? En nasjonal kartlegging av brukermedvirkning i TSB. Oslo: Oslo universitetssykehus, Nasjonal kompetansetjeneste TSB; 2014.
10. Melby L, Ådnanes M, Kasteng F. Sykepleie i psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. Oslo: Sintef Teknologi og samfunn; 2017. Rapport A28053. Tilgjengeleg frå: https://www.nsf.no/Content/3282233/seefile (lasta ned 24.09.2018).
11. Goodman JD, McKay JR, DePhilippis D. Progress monitoring in mental health and addiction treatment: a means of improving care. Professional Psychology: Research and Practice. 2013;44(4):231–46.
12. Miller SD, Duncan BL, Sorrell R, Brown GS. The partners for change outcome management system. J Clin Psychol. 2005;61(2):199–208.
13. Lambert MJ. Progress feedback and the OQ-system: the past and the future. Psychotherapy. 2015;52(4):381–90.
14. Solstad SM, Castonguay LG, Moltu C. Patients’ experiences with routine outcome monitoring and clinical feedback systems: a systematic review and synthesis of qualitative empirical literature. Psychotherapy Research. 2019;29(2):157–70.
15. Arnevik EA. Selection of a progress monitoring instrument for substance use disorder treatment. Int Arch Addict Res Med. 2016;2(2).
16. Malterud, K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
17. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. 3. utg. Oslo: Gyldendal Akademisk; 2015.
18. Tjora A. Kvalitative forskningsmetoder i praksis. 3.utg. Oslo: Gyldendal Akademisk; 2017.
19. Graneheim UH, Lundman B. Qualitative content analysis in nursing research: concepts, procedures and measures to achieve trustworthiness. Nurse Education Today. 2004;24(2):105–12.
20. Mjøsund NH, Eriksson M, Haaland-Øverby M, Jensen SL, Kjus S, Norheim I, et al. Salutogenic service user involvement in nursing research: a case study. Journal of Advanced Nursing. 2018;74(9):2145–56.
21. Knaup C, Koesters M, Schoefer D, Becker T, Puschner B. Effect of feedback of treatment outcome in specialist mental healthcare: meta-analysis. The British Journal of Psychiatri, 2009;195(1):15–22. DOI: 10.1192/bjp.bp.108.053967
22. Helsedirektoratet. Sammen om mestring: veileder i lokalt psykisk helsearbeid og rusarbeid for voksne. Et verktøy for kommuner og spesialisthelsetjenesten. Oslo: Helsedirektoratet; 2014. Veileder IS-2076/2014.
23. Norsk Sykepleierforbund. Yrkesetiske retningslinjer for sykepleiere. Oslo: Norsk Sykepleierforbund. Tilgjengeleg frå: https://www.nsf.no/vis-artikkel/2193841/17102/Yrkesetiske-retningslinjer (lasta ned 03.06.2020).
24. Moltu C, Veseth M, Stefansen J, Nøtnes JC, Skjølberg Å, Binder P-E, et al. This is what I need a clinical feedback system to do for me: a qualitative inquiry into therapists’ and patients’ perspectives. Psychotherapy Research. 2018;28(2):250–63.
25. Oslo universitetssykehus. Prosedyre. Milepælsmøte. Oslo: Oslo universitetssykehus. Tilgjengeleg frå: http://ehandboken.ous-hf.no/document/71376 (lasta ned 21.04.2018).























0 Kommentarer