Plass nok til alle!
Antallet senger i norske sykehus er halvert siden 1980. Dagbehandling, polikliniske tilbud og innsatsteam i hjemmet skal løse oppgavene. Men utviklingen har gått for langt.
Lenge var helsetjenester tett forbundet med senger til de syke. For bare få tiår siden måtte man holde sengen i ukevis etter et hjerteinfarkt eller en fødsel. Psykisk syke var i store asyler med mange sengeplasser. Det er mange gode grunner til at helsetjenesten har færre senger nå. Men det har oppstått en myte om at jo færre senger det er i et sykehus har, desto mer effektivt er det, og på at "lengst mulig i eget hjem" alltid er et gode. Denne myten er tett forbundet med målstyringsideologien sommålstyringsideologien, som fortrenger de humanistiske idealene og undergraver det tradisjonelle verdigrunnlaget for helseprofesjonene, og nå preger både helsetjenesten og store deler av offentlig sektor i alt for stor grad.
Somatiske sykehus
I 1980 var det 21 883 somatiske senger i norske sykehus. Beleggsprosenten var 78%. Tretti år senere er sengeantallet mer enn halvert, til 10 814 senger ( 1). Belegget har økt til 93%. I 1999 hadde vi 3,0 senger per 1000 innbyggere; i dag har vi 2,1. Endrede arbeidsformer og pasientforløp forklarer en del av dette. I 1980 var liggetiden om lag 10 døgn. I dag er gjennomsnittlig liggetid for akutte somatiske innleggelser 4,5 dager (2). Bare Israel og Tyrkia har hatt kortere liggetid enn Norge de seneste årene. I 2000 var det 85 % gjennomsnittlig belegg i norske sykehus, det har nå økt til 93% (2) (Figur 1). I samme periode har gjennomsnittlig belegg i OECD-landene vært relativt konstant rundt 78 %.
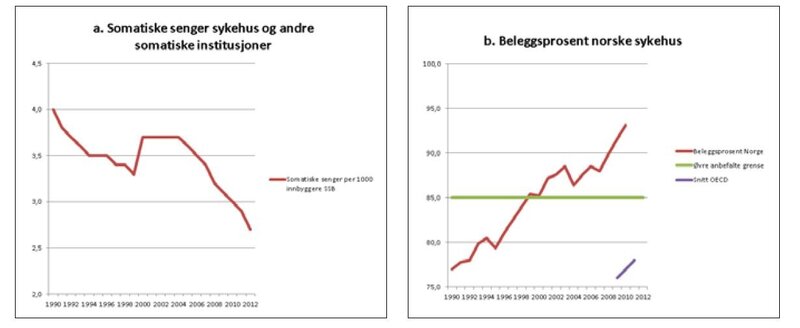
Figur 1.a. Somatiske senger i norske sykehus og andre somatiske institusjoner basert på tall sentralbyrå. b. Beleggsprosent i norske sykehus basert på tall fra OECD.
Alt i 2001 vurderte Statens helsetilsyn sengemangel som årsak til overbelegg, og konkluderte med at det var underkapasitet i norske sykehus (3).
Rapporten Health at a Glance 2013 (4) viser at lavt sengetall er en forklaring på høyt belegg i norske sykehus. OECD peker på at for eksempel britiske helsemyndigheter setter 85 % belegg som øvre grense for forsvarlig beleggsprosent. Dette er i tråd med Helsetilsynets anbefalinger fra 2001.
I avdelinger der stor andel av innleggelsene skyldes øyeblikkelig hjelp, fører sykdomsvariasjoner i løpet av årstidene til perioder med stor belastning. Derfor får man regelmessige problemer med overbelegg dersom den gjennomsnittlige beleggsprosenten er høy. Følgen er redusert kvalitet i behandling og pleie, i tillegg til forsinkelser i pasientforløp, opphopning av pasienter i akuttmottak, økt sykelighet blant ansatte, økt forekomst av sykehusinfeksjoner og økt dødelighet.
I NOU 2005:3 "Fra stykkevis til helt", står det: "Utvalget er bekymret for utviklingen ... som kan tyde på at norske sykehus nærmer seg en forsvarlighetsgrense. Spesielt er det behov for å analysere om eldre pasienter, definert som utskrivningsklare, faktisk er tilstrekkelig undersøkt, utredet, behandlet og/eller rehabilitert" (5). Likevel ser utviklingen ut til å fortsette.
En kreftsykepleiers innspill:Befolkningen bør få vite at nå handler det meste om å få
administrert kreftbehandlingen, resten av den helhetlige
kreftomsorgen må kreftrammede mennesker stort sett takle på egen
hånd. Viktige observasjoner og helt avgjørende informasjonsarbeid
og pasientundervisning, som ofte har foregått på kveld, natt og
helger, blir borte.
En pårørendes innspill:Jeg har arbeidet ved XX sykehus i over 20 år og trodde det var et godt sykehus, helt til min livsledsager fikk kreft. Han ble forsøkt innlagt av fastlege samme dag som vi fikk beskjeden, men det var ikke plass. Ble sendt hjem i det uvisse og ventet i to uker på nærmere beskjed.
Han fikk stråling to ganger i uken. Kurene var svært langvarige - startet om morgenen og ferdig kl. 16-17. Ved enkelte anledninger ble kurene ferdig ved 1130-tiden og han skulle tilbake til stråling ved 15-tiden, men det var ikke mulig å vente i seng på sykehuset.
Etter hvert ble spiserøret så opphovnet av stråling at det ikke var mulig å innta ernæring. Vi dro til poliklinikken, han fikk innlagt sonde, og vi ble sendt hjem med pumpe, intravenøsstativ, sondemat og stetoskop. Det var ikke plass i herberget. Etter noen dager hjemme med økende smerter ved inntak av sondemat ringte jeg sykehuset. Fortsatt ingen plass. Etter ytterligere to dager fikk han endelig innleggelse. Da var han så dehydrert at anestesilegen hadde problemer med å finne vener.
Psykiatrien
I psykiatrien har utviklingen vært enda tydeligere (Figur 2). I perioden 2005-12 ble sengetallet redusert med ca. 1 000, d.v.s. ca. 20 %. En tilleggsfaktor er endringene i rettspsykiatrien som gjør at straffedømte som vurderes som sinnslidende, i økende grad blir dømt til tvungent psykisk helsevern. De dømte må være på lukkede avdelinger. De plassene som er igjen, er i stor grad skjøvet ut av sykehusene og over i distriktspsykiatriske sentre (DPS).
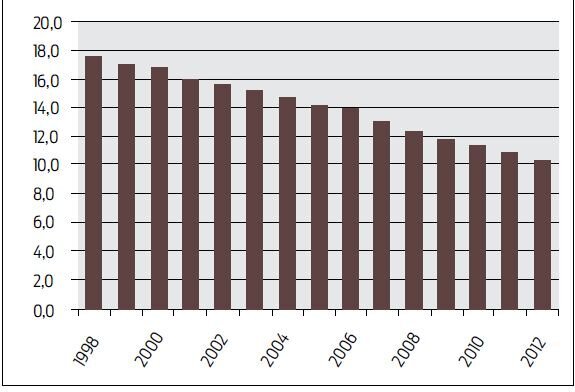
Figur 2.Døgnplasser per 10 000 innbyggere i det psykiske helsevernet for voksne 1998-2012. Basert på Samdata 2012.
Dette var lenge en ønsket utvikling. Man ville bort fra de store asylene med preg av oppbevaring. Behandlingen skulle skje nærmere der pasientene faktisk skulle leve. Men det ser ut som sengetallsreduksjonene gradvis er blitt et mål i seg selv. I økende grad advarer både fagfolk (6, 7) og pasienter (8) mot det som skjer. Vi har fått en ideologisk og økonomisk styrt utvikling i psykiatrien som neglisjerer at det finnes mennesker med så sterke psykiske plager at et asyl (i ordets egentlige betydning som et stabilt, trygt og forutsigbart tilfluktssted) er det beste tilbudet over en lengre periode.
"Noe er galt når en syk person som jeg drømmer om å få diagnosen psykose for å slippe å bli utskrevet". Psykiatrisk pasient Gunhild Hofstad til Bergens Tidende 23.9.2003 (9).
Sykehjemmene
Antall sykehjemsplasser er redusert når man tar hensyn til endringen i alderssammensetningen i befolkningen. Dette blir ofte maskert i offentlig statistikk. Men en rapport fra forskningsstiftelsen Fafo (10) viser trenden svært tydelig (Figur 3). Antall personer over 80 år med langtidsplass i sykehjem sank fra 198 per 1 000 i 1992 til 143 per 1 000 i 2006. Nedgangen har fortsatt også i perioden 2006 - 2011.
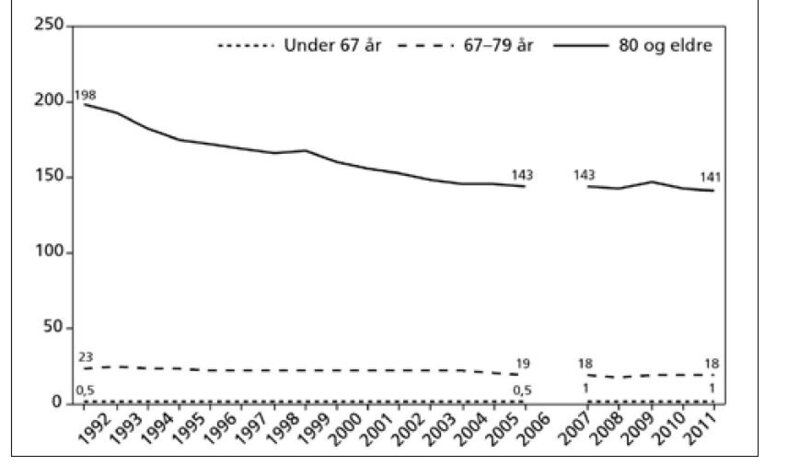
Figur 3.Beboere på institusjon per 1000 innbyggere i de aktuelle aldersgrupper 1992-2011. Gjengitt fra Gautun et al, med tillatelse fra Fafo.
Også dette startet som en ønsket utvikling. Slagordet "lengst mulig i eget hjem" uttrykte et genuint ønske om å lytte til pasientenes egen stemme, la dem få bo hjemme så lenge de ønsket, og ikke stue dem inn på upersonlige institusjoner. Men også her har hensynet til pasientene svingt fra å være reell til å bli et skalkeskjul for andre agendaer. Daglig ser vi at pasienter i sykehus som har vært grundig vurdert til å få det best med permanent sykehjemsplass, blir skrevet ut til korttidsplass. Så sendes de hjem etter 2-3 uker. Etter få dager blir de lagt inn i sykehus igjen fordi de nok en gang har falt og er funnet ynkelige og hjelpeløse på gulvet.
I mange år har statlige finansieringsordninger gjort det mer
økonomisk gunstig for kommunene å satse på omsorgsboliger enn på
sykehjemsplasser. Dette er en del av en trend som er kalt
"boliggjøring av eldreomsorgen" (11). Kommunene har lagt vekt
på at selv om eldre trenger hjelp i det daglige, må de tilbys et
oppholdssted som tar hensyn til at det faktisk er deres
bolig, trolig for resten av livet. Dette er en sympatisk
idé. Men man har oversett at når svikten i helse og funksjon blir
stor nok, er kvaliteten på den helsefaglige behandlingen og
omsorgen enda viktigere enn kvaliteten på boligen. Man er ikke i
stand til å nyte en god bolig dersom man er meget syk, den
sykepleiefaglige oppfølging er minimal og uten kontinuitet, og
fastlegekontakten har degenerert til et telefonbasert farmakologisk
supermarked med hjemmesykepleien som kurér. Dessverre er
det situasjonen for mange av de skrøpeligste beboerne i
omsorgsboliger. "Døgnkontinuerlig tilsyn" er ofte basert på at
hjemmesykepleien skal løpe innom et visst antall ganger per døgn.
Omsorgsboliger er et flott alternativ for mange av dem som bodde i
aldershjem før i tiden. Men de aller sykeste er ofte best tjent med
å være
innlagt i en god
helseinstitusjon, nemlig et sykehjem.
Samhandlingsreformen
Samhandlingsreformen seiler under falskt flagg. I virkeligheten har den svært lite med samarbeid å gjøre. Tvert imot har begge parter (sykehus og kommuner) fått skjerpede våpen i krigen om å kaste pasientene inn i "motpartens" budsjett og ut av sitt eget. Samhandlingsreformen er først og fremst en serie virkemidler som skal gjøre det mulig å redusere sengetallet i sykehus ytterligere.
Det er vanskelig å redusere forbruket av sykehussenger blant unge pasienter. Når unge først må legges inn, er de gjerne så alvorlig syke eller skadde at behovet for sykehusbehandling er åpenbart. Derfor er det de gamle som i større grad må holdes utenfor. Myten om de mange unødvendige innleggelsene blant de eldste er lett å selge fordi eldre med alvorlige og behandlingstrengende sykdommer ofte har vage og ukarakteristiske symptomer, preget av sviktende funksjon. I den første Stortingsmeldingen om samhandlingsreformen påstod man at i én av sju sykehussenger ligger det pasienter som ikke skulle vært der (12). Dette er grundig imøtegått, også i departementets egne grunnlagsdokumenter (13). Likevel fortsatte arbeidet med reformen med de samme forutsetningene. Vi har sett stygge eksempler på hvordan kommunebyråkrater forsøker å hindre at syke eldre skal komme på sykehus (14).
Myten om de mange unødvendige innleggelsene har ført til at man nå med stor hastighet etablerer en helt ny tjeneste med usikker nytteverdi; de kommunale akutte døgnsengene (KAD) (15). Her skal akutt syke, hovedsakelig eldre, legges direkte inn i en slags sykehjemsavdeling for ikke å belaste sykehuset. Problemet er at hos nettopp disse pasientene er symptombildet ofte særlig diffust, og sykehusets diagnostiske hjelpemidler særlig nyttige. Det er godt dokumentert at i akuttsituasjoner er det vanskelig å velge ut de pasientene som kan ha nytte av tilbud på henholdsvis kommunalt nivå og i sykehus. Alt kort etter at KAD ble opprettet, har man sett stygge eksempler på at gamle pasienter med akutte, alvorlige sykdommer er blitt lagt inn der, og dette har forsinket nødvendig og nyttig sykehusbehandling.
Det er en øvre grense for hvor lenge et KAD-opphold kan vare. Derfor er KAD en dårlig løsning for pasienter som trenger permanent sykehjemsplass. Vi har allerede sett scenariet der den skrøpelige gamle som ikke klarer seg hjemme, blir lagt inn i KAD når det blir akutt krise. Pasienten blir i KAD til tiden er ute, og først da sendes hun til sykehuset fordi hun fortsatt ikke kan klare seg hjemme. I sykehuset blir hun raskt meldt utskrivningsklar, får et korttidsopphold ved en annen kommunal institusjon, og sendes så hjem igjen inntil neste krise oppstår. Den svære satsingen på KAD-plasser vi ser nå, er en dårlig erstatning for de gode langtidsplassene vi burde fått.
Helsedirektoratet har publisert forbløffende tall for hvor mange KAD-senger landets kommuner skal ha (16). Svært mye tyder på at kravet til KAD-senger per kommune er satt alt for høyt i forhold til behovet (15).
En pårørendes erfaring:Far lider av demens og har problemer med å kommunisere. Han var
på korttidsplass på Sykehjem A, men onsdag får vi beskjed om at på
fredag skal han flyttes midlertidig til Sykehjem B i påvente av at
langtidsplass skal bli ledig. Torsdag faller han og brekker
lårhalsen, blir sendt til sykehus og operert. Får montert inn
kateter for urinblæra gjennom magen. Jeg kontakter
bestillerkontoret for å høre om han nå kan komme tilbake til
Sykehjem A hvor de kjenner ham, i stedet for å bli sendt nyoperert
til Sykehjem B, men får beskjed om at planen ikke endres.
Lørdag er han fremdeles dårlig, og det er svært vanskelig å få kontakt. Mor er der i flere timer, men orker til slutt ikke mer og drar hjem. Søndag får vi beskjed om at han er bedre og vil bli flyttet til Sykehjem B samme dag. Han har fremdeles kateter innlagt i magen. Mandag får vi beskjed om at han har revet ut kateteret i løpet av natten og sendes til sykehuset for å få det satt inn igjen. Same dag blir han returnert til Sykehjem B. Han har da blitt flyttet 4 ganger på 5 dager etter lårhalsbruddet.
Natt til torsdag river han nok en gang ut kateteret. Min kone og jeg besøker ham på ettermiddagen, og han har da fremdeles ikke fått tisse. På oppfordring fra oss blir han løftet over på toalettet, og etter noe tid tisser han på egen hånd – ganske så mye. Det blir da besluttet at han ikke har behov for nytt kateter.
Søndag blir jeg oppringt fra sykehjemmet og informert om at far har full blære og lavt blodtrykk, og vil bli sendt til sykehuset umiddelbart. Samme kveld opplyser akuttmottaket at han har fått lagt inn nytt kateter (det tredje), at han muligens har en infeksjon, at allmenntilstanden er dårlig, og at han vil bli flyttet til urologisk avdeling.
Sykepleier har sendt flere eposter til en saksbehandler ved bestillerkontoret om fars tilstand og behov for pleie, og med forespørsel om det finnes sykehjem som er bedre rustet til å gi far den oppfølgingen han trenger. Men kommunen har avgjort at far skal tilbake til Sykehjem B så snart han er frisk nok til det.
Alle de erfarne sykepleiere på både sykehjemmet og sykehuset synes
dette er like uforståelig som vi gjør. Hvem er det da som sitter
med ansvaret for det som nå skjer, og hvem kan bli holdt ansvarlig?
Ingen? Er det virkelig slik at det tas beslutninger om ulike ting
på ulike steder og som ingen da behøver å ta et overordnet samlet
ansvar for?
Lokalsykehusenes rolle
Diskusjonen om sykehussenger henger også sammen med lokalsykehusenes rolle. Når lokalsykehus legges ned, fører det nesten aldri til at de gjenværende sykehusene får flere senger.
Ethvert lokalsykehus bør ikke bestå for enhver pris. Noen lokalsykehus er nok for små eller for faglig sårbare til at pasientene får god behandling. Men mange helsebyråkrater har en ideologi om at "jo større dess bedre". De ønsker seg få og store sykehus med industriell driftsprofil der klart definerte "maskinfeil" rettes opp på kort tid. Deretter sendes pasienten ut igjen. Sammenslåingen av sykehus til svære helseforetak er inspirert av denne tenkningen, og fører ofte til at de minste av sykehusene blir slaktet. Sørgelige resultater av denne tenkningen ser vi bl.a. i Vestre Viken, Sykehuset Innlandet og Oslo universitetssykehus, der etableringen av for store enheter har ført til klart svekket kvalitet, som forventet ut fra internasjonal forskning (17).
Det er grunn til å tro at mindre sykehus har kvaliteter som forsvinner når de blir større: Nærhet, oversiktlighet, korte kommunikasjonslinjer, enklere samarbeidsforhold. Pasienter med kompliserte eller sjeldne tilstander må selvsagt sendes til større sentre, men lokalsykehusene gir et godt tilbud til mange med vanlige sykdommer, forutsatt at de holder en viss minstestandard. Også "vanlige" sykdommer kan endre seg fort, så pasientene blir ustabile. Sykdommene kan maskere seg som noe annet enn de er. Derfor må et fullverdig sykehus ha døgnberedskap for indremedisin, kirurgi og anestesi, intensivavdeling, akuttmottak og tilgang til de viktigste indremedisinske og kirurgiske grenspesialitetene.
Siden mange pasienter med alminnelige sykdommer ønsker seg til
et sykehus i nærheten, er politikere og byråkrater blitt forledet
til å tro at disse pasientene er så "enkle" at de kan behandles
uten de sentrale komponentene som gjør et sykehus til et sykehus,
slik som akuttfunksjon og intensivavdeling. Dermed har man lansert
"distriktsmedisinske sentre" (DMS) som erstatning for nedlagte
lokalsykehus. Igjen ser man for seg at særlig de gamle skal være
pasienter der. Kanskje er DMS er et godt tilbud for visse
pasientgrupper, men der er ingen erstatning for lokalsykehus. Igjen
er det en aldersdiskriminerende misforståelse å tro at de gamle kan
behandles et sted der det ikke er så nøye med utstyr, beredskap og
kompetanse. Legger man ned sykehus, legger man ned sykehus, og man
får færre senger til disposisjon. Ofte mister man et godt tilbud.
Oppretter man DMS, får man noe helt annet, som ikke erstatter det
sykehuset man mistet.
Politisk lureri
Helseminister Bent Høie har bestemt at ingen lokalsykehus skal legges ned hvis det ikke kan begrunnes i kvalitet og sikkerhet. Det er skremmende, men lærerikt, å se at lederne i helseforetakene tilpasser argumentene til disse signalene. Konklusjonen er klar: Lokalsykehusene skal vekk, og bare begrunnelsen må endres slik at den ikke kolliderer med statsrådens føringer.
Dette ser vi tydelig i Sykehuset Innlandet. I redegjørelsen til styremøtet 19.12.2013 om saken "Omstillingsbehov somatikk" skriver direktøren:
"Regjeringens plattform gir ikke grunnlag for å foreta endringer i sykehusstrukturen uten at dette er begrunnet med kvalitet og pasientsikkerhet. De strukturmodellene som fagdirektør presenterte i styreseminaret den 28. oktober etter en grundig og god prosess, kan derfor ikke uten videre legges til grunn i det videre omstillingsarbeidet. ... I samråd med fagdirektør vil administrerende direktør derfor foreslå en ny inngang i omstillingsarbeidet som tar utgangspunkt i å definere kvalitetskrav/-kriterier.
I sitt notat av 5. desember peker fagdirektør på at det ikke er mulig å komme utenom strukturelle grep på noe lengre sikt/innen relativt kort tid. Administrerende direktør mener dette behovet må vurderes løpende gjennom omstillingsprosessen" (18).
I klartekst betyr dette: "Vi har fortsatt tenkt å legge ned noen av de velfungerende sykehusene rundt Mjøsa for å spare penger til et fremtidig gigantsykehus, men vi vil begrunne det annerledes." Sykehusslakterne får hjelp av økende bruk av "kvalitetsindikatorer" i sykehusene. Noen av Mjøs-sykehusene skårer nemlig dårligere på enkelte av indikatorene enn landsgjennomsnittet. Dermed kan man ikke bli motsagt når man stripper sykehustilbudet og påstår at det er til pasientenes beste. Men er disse kvalitetsindikatorene reelle mål på sykehuskvalitet?
Kvalitet eller pseudokvalitet?
Mange rapporteringskrav gir et svært indirekte uttrykk for tjenestekvalitet. Man teller det som kan telles, men ikke det som ikke kan telles. Pasientnær omsorgskvalitet måles ikke. Lenge rapporterte sykehusene bare overbelegg, epikrisetid, ventetider og fristbrudd. Dette er ikke uinteressant, men sier lite om kvaliteten av helsetjenestene som gis. Epikrisetid er et godt eksempel. For å oppfylle kvalitetsindikatoren, skriver og godkjennes epikrisene raskere enn før. Men vi ser oftere dårlige hastverksepikriser.
Et ny og diskutabel kvalitetsindikator er 30 dagers overlevelse. Dødsfall innen 30 dager etter innleggelsen vurderes på grunnlag av diagnoser og prosedyrer som settes av sykehusene. Det er enkelt å manipulere med tallene, både ved å unngå å ta imot pasienter med høy risiko og ved å tøye diagnose- og prosedyrekodingen slik at man pynter på statistikken. Ellers er helsetjenesten svært opptatt av å være evidensbasert, dvs. bygge behandlingen på forskning av beste kvalitet. Der er det en selvfølge at alt som registreres, er strengt standardisert og kontrollert. Men når det gjelder å legge ned sykehus, blir man sjelden tatt for lurvete statistikkbruk og kvasivitenskapelige halvsannheter når man skal finne politisk akseptable argumenter.
Sykehuset Innlandet er ikke noe unikt eksempel. Helt parallelle prosesser ser ut til å finne sted flere steder. To eksempler er Kongsberg, der nedleggelse av akutt kirurgi førte til seks timers ventetid i akuttmottaket i Drammen sommeren 2012 (19) og en bekymringsmelding fra fylkeslegen ikke ble lagt frem for styret (20), og Nordfjord, der Helse Førde åpenlyst og med stor freidighet går stikk i mot signalene fra begge statsrådene Støre og Høie om å opprettholde kirurgisk virksomhet (21).
Er det sant at senger er dyre?
Vedtak om å redusere sengetall blir ofte begrunnet med hva det koster å ha en pasient i en seng ett døgn. Sist så vi dette i Riksrevisjonens rapport om effektivitet i sykehus (22). Man bruker døgnprisen kommunene må betale for "ferdigbehandlede" pasienter for å se hva man kan "spare" om alle sykehus hadde like kort liggetid som de korteste. Det er forbløffende at det organet som har ansvar for å overvåke Statens pengebruk, kan begi seg inn på et så primitivt resonnement. For det første er dette et administrativt fastsatt beløp som ikke avspeiler reelle kostnader. Dessuten vet alle som har arbeidet i et sykehus, at pasientene skaper mest arbeid rundt innleggelse og utskrivning og relativt mindre i tiden imellom. Derfor øker ikke kostnadene ved et sykehusopphold lineært med liggetiden. I tillegg er det en rekke utgifter ved å drive sykehus som ikke påvirkes av sengetallet. Jo færre senger, desto mindre blir nevneren i de ulike brøkene som brukes for å beregne "kostnader per seng". Alle slike brøker er varianter med sengetall i nevneren. Dermed fremstår hver seng som dyrere dess færre de er. Derfor fører sengetallsreduksjoner sjelden til de innsparingene man forespeiler, men derimot fremstår sengene som enda dyrere, og ytterligere reduksjoner som enda mer påkrevet.
Riksrevisjonens rapport har også en rekke andre grunnleggende svakheter. Bl.a. har man brukt pasienttilfredshetsundersøkelser hos pasienter med hoftebrudd som argument for at sykehus med kort liggetid har like bra behandlingsresultat som de med lengre liggetid. Men blant pasienter med hoftebrudd er minst halvparten så demente eller forvirret at de er ute av stand til å svare meningsfullt på et slikt spørreskjema. Dermed er Riksrevisjonens resonnement meningsløst. Det er også en elementær feil når Riksrevisjonen generaliserer om sengebehov og effektivitet på grunnlag av fire avgrensede sykdommer som alle behandles kirurgisk (hofteprotese, hoftebrudd, korsbåndskade og tykktarmskreft). Problemet med sengemangel, overbelegg og for kort liggetid er størst i de medisinske avdelingene.
Det er på tide å tenke annerledes. Dagbehandling, polikliniske
tilbud, innsatsteam i hjemmet osv. er bra for mange, men vi trenger
fortsatt en seng til den som er svært syk. Ikke en hvilken som
helst seng, men en seng omgitt av tilstrekkelig kompetanse alt
etter pasientens behov, det være seg rehabilitering, demensomsorg,
psykiatrisk behandling, palliasjon eller et fullverdig
lokalsykehustilbud med kirurgi, medisin og mulighet for
intensivbehandling. Vi må slutte å tro at jo færre senger vi har,
dess mer effektive er vi. Nå trengs et krafttak for å gjenopprette
et tilstrekkelig antall plasser både i sykehjem, gode lokalsykehus,
rehabiliteringsavdelinger og psykiatriske sykehusavdelinger.
Troen på "det sengeløse sykehus" – et ektefødt barn av
målstyringsideologien
Blogger og tidligere Høyre- og Frp-politiker Anne Beth Moslet karakteriserte i Dagens Medisin i 2013 legene som en "antikommersiell sutregjeng", som har "merkelig og foreldet innstilling til helsevesenet - preget av antikommersielle og antiindustrielle holdninger til den høyteknologiske sektoren de selv jobber i" (23). Forskjellen på Moslet og mange andre helsepolitikere og -byråkrater, er at hun åpenbart er en ærlig sjel som ikke pakker ordene inn i svada. Der andre snakker pliktskyldigst og uforpliktende om omsorg, trygghet og verdighet, lar Moslet alle slike begrunnelser åpenlyst ligge. Glem omsorg, glem trygghet, glem verdighet, det koster for mye! Helsetjenestens oppgave er å reparere feilen, skifte delen, få samlebåndet til å gå fortere, tjene DRG, sende pasienten ut igjen på timen. De som ikke greier seg, får kommunen ta seg av uansett om de på sin side har senger, folk og kompetanse nok til det.
Dette er de holdningene Helsetjenesteaksjonen (24) gjør opprør mot. Vi behandler levende mennesker, ikke produkter. Dette krever individuell tilpassing, empati og omsorg. Og det krever også at vi har tilstrekkelig antall trygge senger til pasientene.
Litteratur
Samdata. Spesialisthelsetjenesten 2012. Rapport IS-2074. Oslo: Helsedirektoratet, 2013. www.helsedirektoratet.no/publikasjoner/samdata-2012/Sider/default.aspx (10.2.2014)
OECD. Health at a Glance 2010. www.oecd-ilibrary.org/docserver/download/8110161e.pdf?expires=139205919…
Statens helsetilsyn. Sengekapasitet og kapasitetsutnyttelse ved somatiske sykehus i Norge. Publikasjon IK-2742, 2001. www.helsetilsynet.no/upload/Publikasjoner/andrepublikasjoner/sengekapas…
OECD. Health at a Glance 2013. www.oecd.org/els/health-systems/Health-at-a-Glance-2013.pdf
NOU 2005:3. Fra stykkevis til helt. Helse- og omsorgsdepartementet, 2005. www.regjeringen.no/en/dep/hod/dok/nouer/2005/nou-2005-03.html?id=152579
Kaspersen KL. Intervjuet - Vidje Hansen. Skalpellen - nettsider for Troms legeforening 2013. http://legeforeningen.no/lokal/troms/Skalpellen/Intervjuet---Vidje-Hans…
Hovland P. Skjebnen til 1B på Reinsvoll avgjøres i dag. Oppland Arbeiderblad 20.12.2012. www.oa.no/nyheter/article6404363.ece
Hofstad G. Målet var å holde meg i live. Bergens Tidende 3.8.2013. www.bt.no/meninger/debatt/Malet-var-a-holde-meg-i-live-2940650.html
Pedersen TL. Gunhild er svingdørpasient. Bergens Tidende 23.9.2003. www.bt.no/nyheter/lokalt/Gunhild-er-svingdorpasient-2431061.html
Gautun H, Grødem AS, Hermansen Å. Hvordan fordele omsorg? Fafo-raport 2012:62. http://fafo.no/pub/rapp/20289/20289.pdf
Wyller TB, Nygaard H. Sykehjemsmedisinen frem i lyset. Tidsskr Nor Legeforen 2005; 125: 993.
St.meld. nr. 47 (2008 – 2009). Samhandlingsreformen. Rett behandling – på rett sted – til rett tid.
Helsetjenester til syke eldre. Rapport fra ekspertgruppe nedsatt av Helse- og omsorgsdepartementet november 2010. www.nsdm.no/filarkiv/File/Eksterne_rapporter/110124Rapport_Helsetjenest…
Sundby H. Rådmannens grønne visjon. http://helsetjenesteaksjonen.no/aktuelle-nyheter/harald-sundby-radmanne…
Wyller TB. Akutte sykehjem – fare for misbruk? Dagens Medisin Blogg 20.12.2012. www.dagensmedisin.no/blogg/torgeir-bruun-wyller/akutte-sykehjem--fare-f…
Helsedirektoratet. Kommunens plikt til øyeblikkelig hjelp døgnopphold. Veiledningsmateriell. www.helsedirektoratet.no/publikasjoner/kommunenes-plikt-til-oyeblikkeli…
Choi S. Competing logics in hospital mergers: the case of Karolinska University Hospital. Stockholm: Karolinska Institutet, 2011. http://publications.ki.se/jspui/bitstream/10616/40275/1/thesis_soki.pdf
Sykehuset Innlandet. Styremøte 19.12.2013. Sak nr. 098-2013 Omstillingsbehov somatikk. www.sykehuset-innlandet.no/SiteCollectionDocuments/Styresaker/Styresake…
NRK Buskerud 9.8.2012. Seks timers ventetid er uakseptabelt. www.nrk.no/buskerud/1.8274742
Bryne L. Fylkeslegen sendte bekymringsbrev. Laagendalsposten 29.12.2011. www.dt.no/nyheter/fylkeslegen-sendte-bekymringsbrev-1.6686904
Tallaksen S. Slåss for lokalsykehuset. Klassekampen 22.1.2014, s. 6-7.
Riksrevisjonens undersøkelse av effektivitet i sykehus. Dokument 3:4 (2013-2014). www.riksrevisjonen.no/Rapporter/Sider/Sykehus.aspx
Moslet AB. Legene – en antikommersiell sutregjeng? Dagens Medisin 28.10.13. www.dagensmedisin.no/debatt/legene---en-antikommersiell-sutregjeng/
Helsetjenesteaksjonen. http://helsetjenesteaksjonen.no


















0 Kommentarer