Sykebesøk på sykehjem: Får vaktlegen nok pasientinformasjon?
Sammendrag
Bakgrunn: I Oslo er Allmennlegevakten ansvarlig for sykebesøk når sykehjemslegen er utilgjengelig. Vaktlegene har meldt tilbake at det er svært variabelt hvilke pasientopplysninger de mottar om pasientene.
Hensikt: Å kartlegge pasientopplysninger som vaktleger mottar ved sykebesøk på sykehjem. Vi ønsket også å identifisere faktorer assosiert med fremlagt pasientjournal, opplysninger om behandlingsavklaring eller iverksatt aktiv behandling.
Metode: I en tremånedersperiode i 2013 fylte vaktlegene ut et spørreskjema for hvert sykebesøk til sykehjemspasienter i Oslo. Vi analyserte dataene som en tverrsnittsstudie med binær logistisk regresjon.
Resultat: I alt registrerte vi 362 sykebesøk. 60,2 prosent av de besøkte pasientene var kvinner, 76,0 prosent var > 80 år, og 68,5 prosent ble vurdert å ha kognitiv svikt eller demenssykdom. Hyppigste kontaktårsaker var infeksjoner med videre i urin- (26,8 prosent) og luftveier (25,7 prosent). Av pasientene ble 18,5 prosent innlagt på sykehus. Parenteral behandling ble gitt til 14,1 prosent.
I 52,5 prosent av besøkene fikk ikke vaktlegen tilgang til pasientjournalen. Pasientalder under 80 år var positivt assosiert med journaltilgang [odds ratio, OR 1,68 (1,07–2,81), p = 0,05]. Forhold negativt assosiert med journaltilgang var sykebesøk på dagtid utenom helg [OR 0,49 (0,25–0,97), p = 0,04] eller der legen oppfattet at pleiepersonellet hadde lite kjennskap til pasienten [OR 0,23 (0,11–0,48), p < 0,01]. Vaktlegene ble informert om avgjørelser knyttet til redusert terapeutisk intensitet for et fåtall av pasientene: innleggelse på sykehus (21,3 prosent), intravenøs behandling (17,1 prosent), forsøk på hjerte-lunge-redning (19,6 prosent).
Forklaringsvariabler som var positivt assosiert med å få slik informasjon, var at pasienten hadde reduserte kommunikasjonsevner [OR 2,13 (1,31–3,46), p < 0,01], eller at sykebesøket skjedde på dagtid [OR 1,97 (1,3–3,76), p = 0,04]. At legen iverksatte aktiv behandling på sykehjemmet skjedde sjeldnere hos pasienter på skjermet versus åpen enhet [OR 0,46 (0,23–0,95), p = 0,04].
Konklusjon: At legevaktleger regelmessig ikke mottok eller tilegnet seg relevant klinisk bakgrunnsinformasjon om akutt syke sykehjemspasienter, representerte et kvalitetsproblem for diagnostikk og behandling. Uhensiktsmessig behandling og unødvendige innleggelser på sykehus er mulige konsekvenser.
Referer til artikkelen
Rolfsjord I, Mdala I, Straand J. Sykebesøk på sykehjem: Får vaktlegen nok pasientinformasjon?. Sykepleien Forskning. 2019;14(75498):e-75498. DOI: 10.4220/Sykepleienf.2019.75498
Når sykehjemslegen ikke er tilgjengelig, tilkalles legevakten ved akutt sykdom, skade eller dødsfall hos sykehjemsbeboere. I Oslo er det Allmennlegevakten som er ansvarlig for å organisere sykebesøkene. Sykebesøkene blir koordinert av en erfaren sykepleier på telefonsentralen. Sykepleierkoordinatoren på telefonsentralen ved Allmennlegevakten avgjør om tilstanden er akutt, eller om den kan vente til neste virkedag når sykehjemslegen er til stede.
Veilederen for legetjenester på sykehjem sier at en sykehjemslege skal ha innkomstsamtale med pasienten og/eller pårørende og skrive en innkomstjournal (1–2). I innkomstjournalen skal det blant annet finnes informasjon om pasientens diagnoser, medisiner i bruk og beskrivelse av pasientenes fysiske og psykiske funksjonsevne.
Mange pasienter på sykehjem befinner seg i livets sluttfase, der ulempene ved aktiv medisinsk behandling og innleggelser på sykehus kan være større enn gevinstene. Derfor anbefales sykehjemsleger å dokumentere i pasientjournalen eventuelle vurderinger og avgjørelser om behandlingsintensitet ved fremtidig akutt forverring eller sykdom (3).
Må avklare livsforlengende behandling
For å sikre en god og individuelt tilpasset behandling er det sykehjemslegens ansvar å sørge for at pasientens verdier og ønsker rundt livsforlengende behandling avklares. De må også sikre at informasjon om slike verdier og ønsker skal være lett tilgjengelig hvis pasienten skal undersøkes og behandles av leger som ikke kjenner pasienten, og der innleggelse på sykehus kan være aktuelt (4).
God behandlingsavklaring innebærer å drøfte med pasienten og/eller pårørende om når det vil være riktig å avstå fra intravenøs væske- eller antibiotikaterapi, sykehusinnleggelse ved akutt sykdom eller forsøk på hjerte-lunge-redning (HLR) ved hjertestans.
Behandlingsavklaring er spesielt nyttig informasjon for vaktleger som blir tilkalt til akutt syke sykehjemsbeboere: for det første fordi legen ikke kjenner pasienten fra før av. For det andre er det nyttig fordi en så stor andel av sykehjemspasientene har kognitiv svikt og reduserte evner til å gjøre rede for seg. For det tredje er slik informasjon viktig fordi pasienter på sykehjem vanligvis har kort forventet levetid.
Pårørende kan ha urealistiske forventninger
Ønsker fra pårørende innvirker trolig på vaktlegens avgjørelse om behandlingsintensitet og om pasienten skal legges inn eller ikke (5). Tidligere studier viser at pårørendes synspunkter og deltakelse i samtaler vedrørende behandlingsintensitet kan gå ut over pasientens ønsker og det som klinisk anses som forsvarlig livsforlengende behandling (6, 7).
Pårørende som ikke har fått anledning til å diskutere tiltaksgrad ved akutt sykdom mens pasienten fremdeles er i en stabil fase, er ofte uforberedte på akutte forverringer. Selv om den akutte forverringen varsler at pasienten egentlig er i ferd med å dø, kan uforberedte pårørende ha urealistiske forventninger til medisinsk behandling og derfor insistere på at pasienten legges inn på sykehus.
Vaktlegen trenger korrekte pasientopplysninger
Vaktlegens avgjørelse om innleggelse på sykehus, iverksetting eller seponering av behandling gjøres på bakgrunn av tilgjengelige medisinske pasientopplysninger og legens kliniske vurdering. En vaktlege som er tilkalt til en akutt syk sykehjemspasient, kan ha problemer med å vurdere hva som er riktig ambisjonsnivå for eventuelle behandlingstiltak.
Manglende medisinske opplysninger om pasientens habitualtilstand og ønsker, eventuelt også informasjon fra pårørende, kan gjøre det vanskelig å treffe gode behandlingsvalg og øker trolig sannsynligheten for overbehandling og uønskede innleggelser (5, 8). Innleggelse kan være nyttig for diagnostisk avklaring og behandling som kan gi bedret overlevelse eller funksjon (9).
Personell på sykehjem er usikre på palliasjon
Men for fysisk skrøpelige pasienter med alvorlig demenssykdom og kort forventet levetid vil det ofte være lite hensiktsmessig med akutt innleggelse på sykehus, spesielt hvis god, lindrende behandling kan gis på sykehjemmet (10). På Allmennlegevakten har de erfart at personell på sykehjem ofte er ufaglærte og usikre på å administrere lindrende behandling.
Utenom vanlig arbeidstid og i helgene er det mest vanlig å mangle utdannet personell på sykehjem. Da er andelen av ufaglært personell høyest (11). På helge- og nattevakter har vakthavende sykepleier ofte ansvaret for flere avdelinger hvor vedkommende ikke kjenner alle sykehjemsbeboerne.
Ved en akutt forverring av kronisk tilstand vil det være hensiktsmessig og ressurssparende at behandlingsintensiteten og tiltakene allerede er avklart og dokumentert lett tilgjengelig i journalen. Når de skal utføre lindrende behandling, opplever sykepleiere en større trygghet når det allerede foreligger en tiltaksplan ved akutt forverring (12).
I en spørreskjemaundersøkelse som nylig er gjennomført, rapporterte to tredeler av norske sykehjem at de «alltid» eller «som oftest» gjennomførte forberedende samtale med pasientene (7). Dette er langt flere enn i en liknende studie fra 2007, hvor svært få praktiserte slike samtaler (13). Vi vet imidlertid lite om hvordan innholdet i slike samtaler blir dokumentert.
Hensikten med studien
Ved Allmennlegevakten har vaktleger meldt tilbake at det er svært variabelt hvilke pasientopplysninger legen får presentert på sykehjem de er tilkalt til. Hensikten med studien vår var å kartlegge hvilke medisinske opplysninger legevaktleger fra Allmennlegevakten fikk presentert ved sykebesøk til sykehjemspasienter i Oslo. Vi har også spurt vaktlegene om mulige konsekvenser manglende pasientopplysninger kunne ha for deres diagnostikk og behandling av pasientene.
Metode
Spørreskjema
Fast ansatte leger ved Allmennlegevakten i Oslo foretar sykebesøk på dagtid (n = 48), mens fastleger som deltar i vaktturnus, kjører sykebesøk kveld og natt (n = 311). I forbindelse med sykebesøk på sykehjem i perioden 21. mai–20. august 2013 fylte leger fra Allmennlegevakten ut et spørreskjema. Spørreskjemaet ble fylt ut både for sykebesøk til korttids- og langtidsbeboere, uavhengig av om pasienten bodde på skjermet eller åpen enhet. Sykebesøk der oppdraget gikk ut på å utferdige dødsattest, ble ikke inkludert i studien.
Del en av spørreskjemaet gir en generell beskrivelse av pasienten (kjønn, alder, kognitiv funksjon, aktuell diagnose og type avdeling). I del to dokumenteres hvilken pasientinformasjon som ble gjort tilgjengelig under sykebesøket (innkomstjournal og årskontroll), og hvorvidt det forelå opplysninger vedrørende behandlingsavklaring (innleggelse eller antibiotika ved akutt sykdom, eller HLR ved hjertestans).
I del tre anga besøkslegene hvilke tiltak som ble utført (aktiv behandling, innleggelse eller ingen tiltak), og sykebesøkslegens vurdering av indikasjon for behandling (klar eller uklar), vurdering av relevante journalopplysninger og pleiepersonellets kjennskap til pasienten.
Informasjon til deltakerne
Førsteforfatteren holdt informasjonsmøter for fast ansatte leger og sykepleiere ved Allmennlegevakten i forkant av registreringsperioden. Koordinatorer på legevaktsentralen delte ut registreringsskjemaer og ga informasjon om studien til vaktlegene når de møtte opp før vaktstart. I tillegg ble legevaktens faste sjåfører informert om studien og tildelt registreringsskjemaer. De ble oppfordret til å gjøre skjemaene lett tilgjengelige for vaktlegen ved sykebesøk på sykehjem. Vi inkluderte kun data i de tilfellene registreringsskjemaet var fylt ut.
Analyse
Vi valgte å analysere besøkene som uavhengige enkelthendelser uten å ta hensyn til mulig ujevn fordeling av antall sykebesøk til de forskjellige sykehjemmene. Vi benyttet binær logistisk regresjon for å identifisere mulige forklaringsvariabler som er assosiert med faktorer som at pasientjournalen er gjort tilgjengelig, informasjon om behandlingsavklaring er gitt, eller aktiv behandling er iverksatt.
Den logistiske regresjonen ble gjennomført i tre trinn der utgangspunktet var ujusterte analyser. Deretter fulgte full modell (modell 1) med alle variabler inkludert. Fra full modell laget vi så to nye modeller, den ene (modell 2) for variabler med p < 0,20 i den fulle modellen. Den andre (modell 3) inkluderte bare variabler fra full modell der signifikansnivået var <0,05.
For hvert trinn i modelljusteringen (modell 1–3) i den logistiske regresjonen brukte vi Akaike Information Criterion (AIC) (14) til å sjekke om det forbedret tilpasningen av modellen hvis vi inkluderte en eller flere variabler. Modellen med lavest AIC-verdi antas å være den som passer best. Derfor legger vi denne til grunn for resultatpresentasjonen. Vi utførte alle analysene ved å anvende Stata/SE 13. Vi satte signifikansnivået til 5 prosent.
Godkjenninger
Prosjektet ble lagt frem for Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK), som meldte tilbake at denne kvalitetsstudien ikke var fremleggelsespliktig. Vi anser det ikke som nødvendig å innhente godkjenning fra Norsk senter for forskningsdata (NSD) siden vi ikke registrerte noen personidentifiserbare data, verken for pasienter eller leger.
Resultater
I inkluderingsperioden på 92 dager ble det foretatt i alt 610 sykebesøk fra Allmennlegevakten til pasienter på sykehjem i Oslo. Femti besøk gjaldt dødsfall, og av de resterende 560 besøkene fikk vi inn registreringsskjema fra vaktlegene i 362 (64,6 prosent) tilfeller. Enkelte skjemaer var mangelfullt utfylt, slik at nevneren for noen av variablene er mindre enn 362.
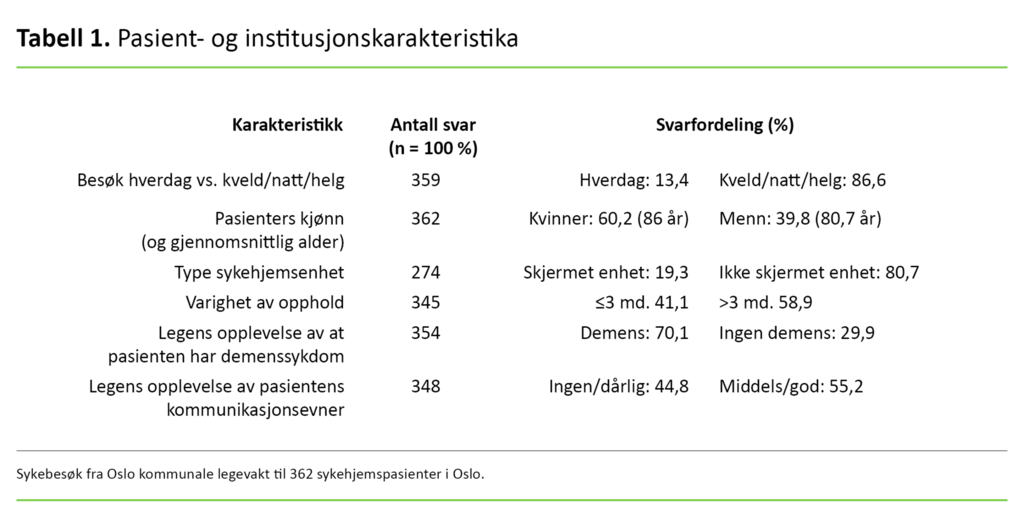
Karakteristika ved de 362 sykehjemsbeboerne som mottok sykebesøk av lege fra Allmennlegevakten, er vist i tabell 1. Flertallet av de besøkte pasientene (60,2 prosent) var kvinner med snittalder på 86 år. Vaktlegene oppfattet at 68,5 prosent av beboerne hadde kognitiv svikt eller demenssykdom. Flertallet (56,1 prosent) hadde bodd på sykehjemmet i mer enn tre måneder (tabell 1).
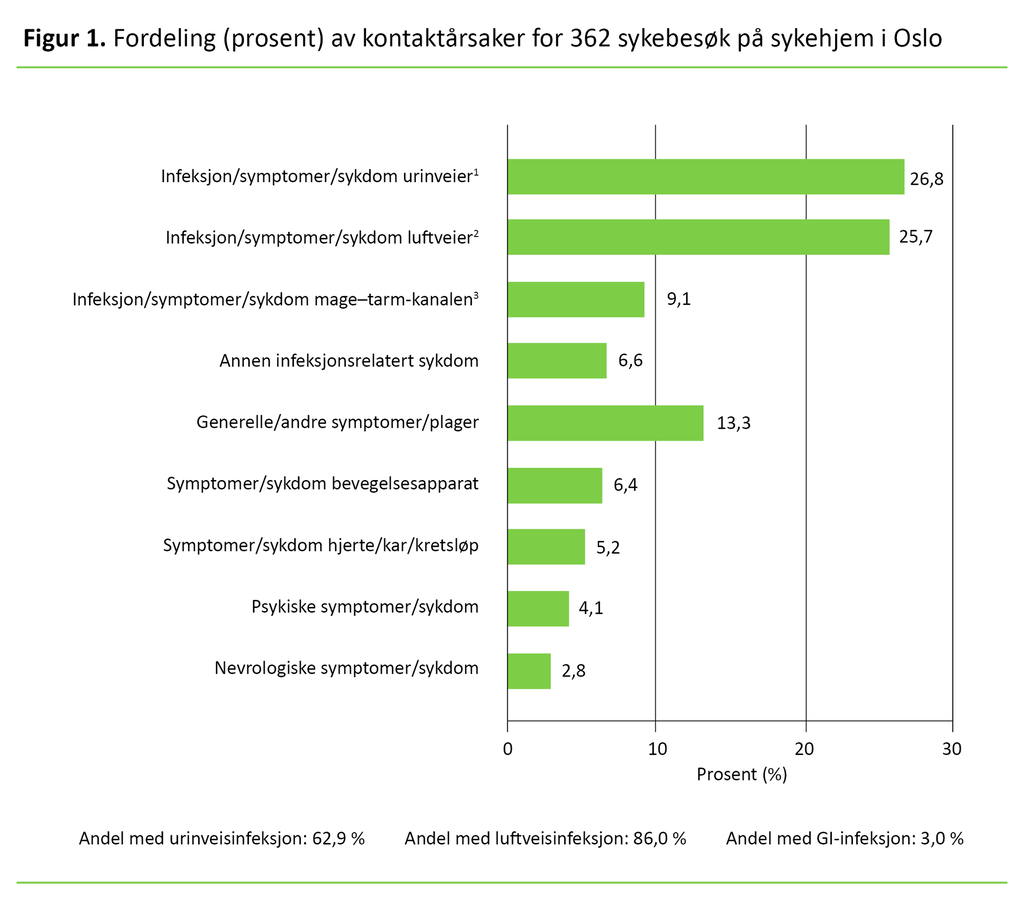
Vel halvparten av pasientene ble diagnostisert med infeksjoner med videre i urin- eller luftveiene (henholdsvis 26,8 og 25,7 prosent) (figur 1).
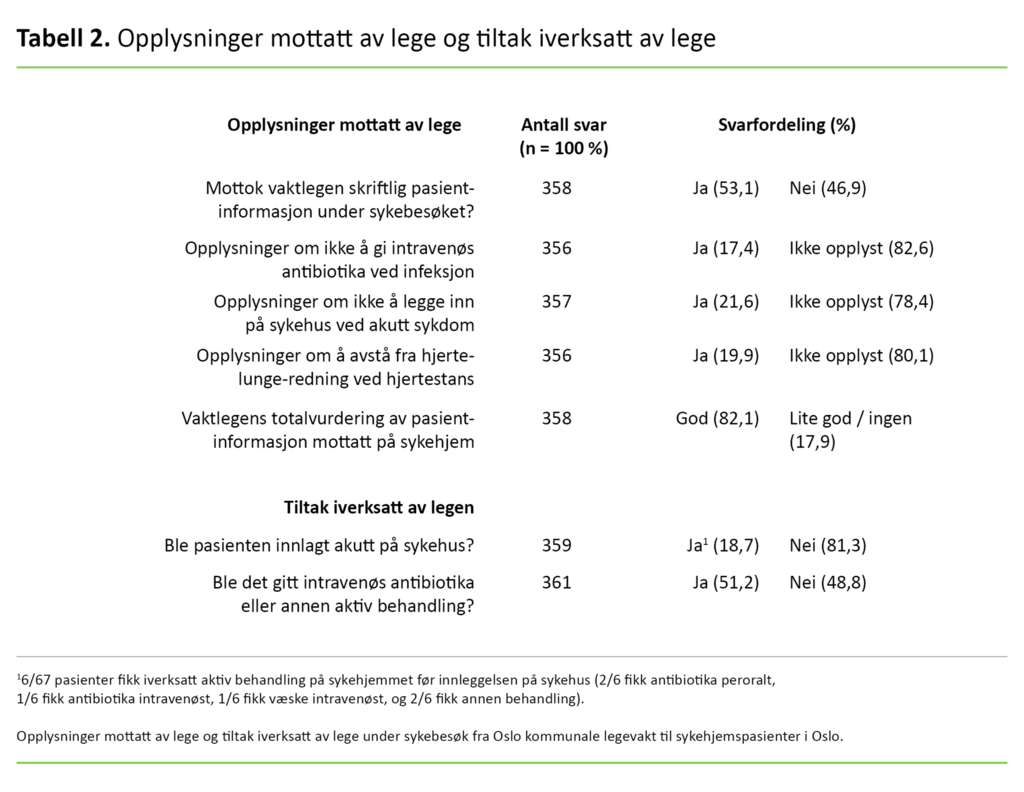
Av pasientene var det 18,5 prosent som ble lagt inn akutt på sykehus. I 52,5 prosent av besøkene mottok ikke vaktlegen skriftlig pasientinformasjon på sykehjemmet (tabell 2). Faktorer positivt assosiert med at legen fikk tilgang til pasientjournalen, var pasientalder under 80 år [odds ratio (OR) 1,68 (1,07–2,81), p = 0,05].
Faktorer som var negativt assosiert med tilgang til pasientjournalen, var at sykebesøket skjedde på dagtid utenom helger [OR 0,49 (0,25–0,97), p = 0,04], eller der legen oppfattet at pleiepersonellet hadde lite kjennskap til pasienten [OR 0,23 (0,11–0,48), p < 0,01].
Vaktlegene ble bare informert om avgjørelser knyttet til redusert terapeutisk intensitet for et fåtall av pasientene: innleggelse på sykehus (21,3 prosent), intravenøs behandling (17,1 prosent), forsøk på hjerte-lunge-redning (19,6 prosent) (tabell 2).
Forklaringsvariabler som er positivt assosiert med slik informasjon, var at pasienten hadde liten eller ingen kommunikasjonsevne [OR 2,13 (1,31–3,46), p < 0,01], eller at sykebesøket skjedde på dagtid [OR 1,97 (1,3–3,76), p = 0,04].
Det at legen iverksatte aktiv behandling, for eksempel intravenøs væske og/eller antibiotika, på sykehjemmet, skjedde sjeldnere hos pasienter på skjermet versus åpen enhet [OR 0,46 (0,23–0,95), p = 0,04].
Til tross for at under halvparten av sykebesøkslegene hadde sett skriftlig, oppdatert pasientinformasjon, mente likevel flertallet (81,2 prosent) av vaktlegene at de fikk tilstrekkelig informasjon til å kunne avklare diagnosen og iverksette behandling.
Diskusjon
I vel halvparten av sykebesøkene på sykehjem ble ikke formalisert pasientinformasjon fremlagt for vaktlegen. Informasjon knyttet til behandlingsavklaring ble lagt frem i kun en femdel av sykebesøkene. De fleste sykebesøkslegene mente likevel at de hadde nok informasjon til å kunne gjennomføre forsvarlig diagnostisering og behandling.
Når en sykehjemspasient får en akutt forverring i helsetilstanden, er det ikke sjelden tegn på at vedkommende er i ferd med å dø en naturlig død. Denne situasjonen kan være vanskelig å vurdere faglig for en vaktlege som ikke kjenner pasienten. Derfor er det viktig at klinisk bakgrunnsinformasjon og beslutninger knyttet til terapeutisk intensitet uoppfordret gjøres tilgjengelig for vaktlegene.
I vel halvparten av sykebesøkene var formalisert pasientinformasjon ikke fremlagt for vaktlegen på sykebesøk på sykehjemmet. Det representerer et kvalitetsproblem ettersom det kan vanskeliggjøre både diagnostikk og valg av behandling. Undersøkelsen vår tyder derfor på at det kan være behov for å bedre kvaliteten på samhandlingen mellom sykehjem og legevakt.
Manglet informasjon om HLR–
Ved nær åtte av ti sykebesøk opplyste vaktlegen om at det ikke forelå informasjon om å avstå fra hjerte-lunge-redning (HLR–) ved akutt hjertestans, eller at det var uønsket med intravenøs behandling eller innleggelse på sykehus. HLR utført på multimorbide beboere med kognitiv svikt og kort forventet levetid vil i de fleste tilfeller representere en hensiktsløs overbehandling, noe som i seg selv er etisk diskutabelt.
Sykehjemsbeboere kjennetegnes vanligvis ved demens eller kognitiv svikt. De mangler ofte evne til å uttrykke om de ønsker aktiv behandling eller ei. Det var derfor betryggende at informasjon om avgjørelser knyttet til behandlingsavklaring oftere var tilgjengelig i de tilfellene der pasienten ikke var i stand til å kommunisere med legen.
Kort forventet levetid og avtakende nytte av aktiv behandling understreker generelt behovet for å ha lett tilgjengelige opplysninger knyttet til behandlingsintensitet og akutt innleggelse på sykehus. Slik kan potensielt skadelig overbehandling og unødvendige og belastende innleggelser forhindres.
Press for å legge inn på sykehus
I en norsk fokusgruppestudie om samhandling mellom sykehjemsleger og sykehusleger i forbindelse med spørsmål om innleggelse på sykehus, la sykehjemslegene stor vekt på å unngå unødvendige innleggelser (15). Sykehjemslegene sa at de journalfører i forkant hvis en pasient ikke skal på sykehus, men at tilkalte legevaktleger likevel ofte la inn pasienten. Sykehjemslegene fremholdt videre at de ofte opplevde press, både fra pårørende og ansatte, om å legge inn akutt syke sykehjemspasienter på sykehus (15).
Pårørende deltar oftere i samtaler om behandlingsintensitet enn sykehjemspasienten selv (7). Det understreker behovet for kunnskap blant helsepersonell om etiske aspekter og gjeldende lovverk om pasient- og brukerrettigheter (6, 16). Et mindretall av norske sykehjem har retningslinjer for slike samtaler, og innholdet i samtalene varierer (7).
Mange ufaglærte og vikarer
Ufaglært personell og vikarer utgjør fortsatt en stor andel av bemanningen på norske sykehjem (11). Det er bekymringsfullt at besøkslegenes tilgang til pasientjournalen var dårligere ved sykebesøk der de oppfattet det som at pleiepersonellet hadde lite kjennskap til den aktuelle pasienten. Pleiepersonell som ikke har kjennskap til pasienten, er trolig mer usikre i behandlingssituasjoner og vil derfor antakelig i større grad ønske at pasienten blir innlagt.
Vaktlegen fra Allmennlegevakten blir oftest tilkalt på kvelder, netter og i helger når sykehjemslegen ikke er tilgjengelig og andelen ufaglærte er størst (11). Da er det spesielt viktig at opplysninger om begrensninger i aktuelle terapeutiske tiltak ved akutt sykdom er lett tilgjengelige for vaktlegen (1).
Enkelte sykehjem i landet har innført vaktordninger for egne sykehjemsleger for å sikre at pasientene kan få adekvat akuttbehandling på sykehjemmet, og for å unngå unødig transport til legevakten eller innleggelse på sykehus (17).
Forskjell på dem over og under 80?
Det er også tankevekkende at pleiepersonell ved sykehjem oftere la frem pasientjournalen for sykehjemsbeboere under 80 år enn for dem over 80 år. Men her skal det legges til at pasienter under 80 år bare utgjorde 24 prosent av de besøkte sykehjemsbeboerne.
Informasjon om terapeutisk intensitet forelå oftere ved sykebesøk på dagtid, noe som stemmer godt med at det da er økt tilstedeværelse av personell med god kjennskap til pasienten. På den andre siden kan funnet om sjeldnere journaltilgang ved besøk på dagtid utenom helg forklares med at man da vanligvis har fast ansatte til stede med god kjennskap til den aktuelle pasienten.
Tungvint tilgang til journalopplysninger
To tredeler av norske sykehjem gjennomfører forberedende samtaler (7), men vi vet lite om hvordan beslutninger i slike samtaler blir dokumentert. Vår studie kan tyde på at tilgjengeligheten av slik pasientinformasjon ikke samsvarer med gjeldende retningslinjer (1, 16). I tillegg opplever mange leger at Gerica, journalsystemet som brukes ved sykehjemmene i Oslo, generelt sett er svært tungvint og tidkrevende å finne frem i. Det kan ha gjort tilgangen til journalopplysninger vanskelig. Dette momentet har vi ikke undersøkt spesielt i denne studien.
Da det foreløpige resultatet fra denne studien ble lagt frem for leger ved Allmennlegevakten, fikk vi en viktig tilbakemelding om at ved enkle problemstillinger, for eksempel bytte av blærekateter eller ordinering av peroral antibiotikabehandling for infeksjon i urin- eller luftveier, klarte legene seg bra uten tilgang til nærmere pasientopplysninger. For øvrig hadde de vent seg til ikke å forvente tilgjengelige pasientopplysninger om eventuelle grenser for terapeutisk intensitet, selv om det klart hadde vært ønskelig.
Legene ved Allmennlegevakten beskrev «legevaktlegens natur» som evnen til å stille diagnose og vurdere tiltak uten mye bakgrunnsinformasjon om pasienten. Legene ved Allmennlegevakten mente at faktorer som tilfredshet med egen innsats overfor pasientene og mulighet til å diskutere problemstillingen med vakthavende pleiepersonell trolig hadde påvirket deres evaluering av pasientinformasjonen de hadde mottatt under sykebesøkene.
Begrensninger ved studien
Studien vår har en begrensning ved at vi ikke kartla hvorvidt vaktlegene selv etterspurte pasientinformasjon når slik informasjon ikke uoppfordret ble lagt frem av pleiepersonalet. Er det legen som har ansvar for å etterspørre slik informasjon, eller hviler dette ansvaret primært på sykehjemmet? Eller er dette et felles ansvar? Uansett ansvarsfordeling – denne studien indikerer at det kan være behov for å etablere tydeligere rutiner på området.
Det er viktig å nevne at det finnes geografiske forskjeller ved organiseringen av legevakt- og sykehjemstjenester. Vi har beskrevet utfordringene knyttet til pasientdokumentasjon ved sykebesøk på sykehjem i Oslo, men det er nærliggende å tro at problemstillingen er kjent for vaktleger også utenfor hovedstaden. Et forhold som imidlertid skiller Oslo fra de fleste andre kommunene i landet, er at Allmennlegevakten har fast ansatte vaktleger som drar på sykebesøk på dagtid. Utenom dagtid og i helgene er det imidlertid fastleger i vaktturnus som fyller denne oppgaven.
Endringer etter studiens slutt
Etter at denne studien ble gjort i 2013, har flere kommuner etablert bedre rutiner for å dokumentere pasient- og/eller pårørendesamtaler om behandlingsintensitet. I Oslo kommune er det iverksatt et eget palliasjonsprosjekt (18) med mål om å formulere riktigst mulig nivå på medisinsk behandling av pasienter med begrenset levetid. Større vekt er nå lagt på samtaler mellom pasient, pårørende og helsepersonell om spørsmål knyttet til livets sluttfase samt planlegging og dokumentering av sluttfasen.
Siden 2010 har det vært tilgjengelig en egen modul for behandlingsavklaring i journalsystemet Gerica. Mens denne modulen i 2013 bare var tatt i bruk for 0,5 prosent av sykehjemspasientene med fast plass i Oslo, økte andelen til 42 prosent i 2014 og 86 prosent i 2017, ifølge Sykehjemsetaten i Oslo kommune (tall fra Gerica 15. mai 2018 oppgitt muntlig). Med slik dokumentasjon på plass vil det trolig lette både den vakthavende sykepleierens kommunikasjon med vaktlegene og legens beslutninger under sykebesøk på sykehjem.
Konklusjon
Hvis legevaktleger ikke gis tilgang til relevant klinisk bakgrunnsinformasjon om akutt syke sykehjemspasienter, representerer det et kvalitetsproblem for diagnostikk og behandling som kan føre til uhensiktsmessig behandling og unødvendige innleggelser på sykehus.
Arbeidet har vært støttet av et stipend fra Allmennmedisinsk forskningsutvalg (AFU) i Den norske legeforening. Takk til alle deltakende leger for å ha fylt ut registreringsskjemaet.
Referanser
1. Helsedirektoratet. Veileder IS-1436. Legetjenester i sykehjem – en veileder for kommunene. Oslo; 2007.
2. Høie J. Sykehjemmenes oppgaver og legens rolle. Tidsskr Nor Legeforen. 2005;125(8):1009–10.
3. Engtrø E, Nore SP, Kittang BR, Krüger K. Metodebok for sykehjemsleger. Bergen: Bergen kommune; 2015.
4. Helsedirektoratet. Beslutningsprosesser ved begrensning av livsforlengende behandling. Revidert 2013. Oslo; 2009.
5. Ouslander JG, Naharci I, Enstrom G, Shutes J, Wolf DG, Alpert G, et al. Root cause analyses of transfers of skilled nursing facility patients to acute hospitals: Lessons learned for reducing unnecessary hospitalizations. JAMDA. 2016;17(3):256–62.
6. Romøren M, Pedersesn R, Førde R. How do nursing home doctors involve patients and next of kin in end-of-life decisions? A qualitative study from Norway. BMC Med Ethics. 2016;17:5. DOI: 10.1186/s12910-016-0088-2.
7. Gjerberg E, Lillemoen L, Weaver K, Pedersen R, Førde R. Forberedende samtaler i norske sykehjem. Tidsskr Nor Legeforen. 2017;137(6):447–50.
8. von Hofacker S, Naalsund S, Iversen GS, Rosland JH. Akutte innleggelser fra sykehjem til sykehus i livets sluttfase. Tidsskr Nor Legeforen. 2010;130(17):1721–4.
9. Ranhoff AH, Linnsund JM. Når skal sykehjemspasienter innlegges i sykehus? Tidsskr Nor Legeforen. 2005;125(13):1844–7.
10. Björck M, Wijk H. Is hospitalization necessary? A survey of frail older persons with cognitive impairment transferred from nursing homes to the emergency department. Scand J Caring Sci. 2018;32(3):1138–47. DOI: 10.1111/scs12559.
11. Dolonen KA. Ikke etter planen. Sykepleien 12.08.2009. Tilgjengelig fra: https://sykepleien.no/2009/08/ikke-etter-planen (nedlastet 20.05.2017).
12. O’Neill B, Parkinson L, Dwyer T. Nursing home nurses’ perceptions of emergency transfers from nursing homes to hospital: a review of qualitative studies using systematic methods. Geriatric Nursing. 2015;36(6):423–30.
13. Gjerberg E, Førde R, Bjørndal A. Staff and family relationships in end-of-life nursing home care. Nurs Ethics. 2011;18:42–53.
14. Akaike H. A new look at the statistical model identification. IEEE Trans Automat Contr. 1974;356:716–23. DOI: 10.1109/TAC.1974.1100705
15. Romøren M, Pedersen R, Førde R. Én pasient, to verdener – samhandling mellom sykehjemsleger og sykehusleger. Tidsskr Nor Legeforen. 2017;137(3):193–7.
16. Lov 2. juli 1999 nr. 63 om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-63 (nedlastet 19.05.2017).
17. Bollig G, Husebø BS, Husebø S. Vakttjeneste for leger i sykehjem. Tidsskr Nor Legeforen. 2008;128(23):2722–4.
18. Sluttrapport palliasjonsprosjektet 2016–2017. Kompetanseheving i lindrende behandling, pleie og omsorg for alvorlig syke og døende. Sykehjemsetaten.



















Kommentarer