Tidlig identifisering av barn som stammer – en spørreundersøkelse av helsesykepleieres vurderinger
Sammendrag
Bakgrunn: Utviklingsmessig kan stamming ha negative emosjonelle, atferds- og holdningsmessige konsekvenser. Derfor anbefales tidlig identifisering og igangsetting av logopedbehandling så raskt som mulig. Helsesykepleiere på helsestasjonen møter barn på to- og fireårskontroller. Ifølge de nasjonalfaglige retningslinjene har helsesykepleierne ansvaret for å undersøke barns språk for tidligst mulig å avdekke språkvansker og andre språkrelaterte vansker, deriblant stamming. Det er lite kunnskap om hvilke observasjoner og vurderinger som ligger til grunn for helsesykepleiernes praksis når de avdekker stamming.
Hensikt: Å få innsikt i helsesykepleieres praksis i første møte med foreldre til barn som stammer. Vi ønsket å evaluere praksis opp mot anbefalinger basert på nyere internasjonal forskning.
Metode: Studien er en deskriptiv tverrsnittsstudie gjennomført via digitalt spørreskjema til helsesykepleiere som jobber ved helsestasjoner i sju av landets fylker. Dataene ble analysert ved deskriptiv statistikk, ordinal regresjonsanalyse og kjikvadrattest.
Resultat: Nittifem helsesykepleiere besvarte spørreskjemaet. Helsesykepleiernes hyppigste fremgangsmåte i første møte med foreldre til barn som stammer, var å gi informasjon om stamming og lage nye avtaler med foreldrene. De rådene som ble gitt hyppigst, var knyttet til samspill og kommunikasjon samt å kontakte en fagperson. I vurderingen om videre oppfølging eller henvisning vektla helsesykepleierne barnets alder, barnets egen oppfatning av eller reaksjon på stamming og foreldrenes bekymring. Svært få hadde nedskrevne faglige retningslinjer for praksis og for når logoped skulle kontaktes.
Konklusjon: Helsesykepleiernes fremgangsmåter og råd i møte med foreldre til barn som stammer, er hovedsakelig i tråd med nyere anbefalinger basert på internasjonal forskning. Helsesykepleiernes vurderinger av hvilke barn som har behov for videre oppfølging, avviker fra anbefalingene ved at de ikke vektlegger forhold ved selve stammingen. Resultatene indikerer at helsesykepleiere har behov for kunnskap om stamming. Det trengs tydeligere beskrivelser av når og hvordan helsesykepleiere ved helsestasjonen skal avdekke stamming, slik at de riktige barna blir identifisert og kan nyttiggjøre seg tidlig innsats.
Referer til artikkelen
Hansen E, Sandvik B, Teige A, Antypas K, Guttormsen L, Næss K. Tidlig identifisering av barn som stammer – en spørreundersøkelse av helsesykepleieres vurderinger. Sykepleien Forskning. 2021;16(83692):e-83692. DOI: 10.4220/Sykepleienf.2021.83692
Stamming er en nevroutviklingsforstyrrelse (1) som rammer omtrent et av ti barn i barnehagealder (2), og som kan ha negativ innvirkning på barnets atferd og følelser samt holdninger til egen tale (3, 4). Stamming kan på lang sikt få konsekvenser for den mentale helsen og føre til sosial angstlidelse (5) og redusert livskvalitet (6).
Barn som mottar behandling, har nesten åtte ganger høyere sannsynlighet for å slutte å stamme sammenliknet med dem som ikke gjør det (7). Tidlig identifisering av stamming og henvisning til behandling er derfor avgjørende både for å forebygge at stammingen utvikler seg, og for å forhindre mulige negative konsekvenser av stammingen (8).
Stamming og stotring
Stamming karakteriseres av hørbare brudd i en persons taleflyt i form av 1) repetisjoner av lyder, hele ord og/eller stavelser, 2) forlengelser av lyder og/eller 3) blokkeringer av stemme og/eller pust (9). I tillegg anses også unngåelsesatferd (for eksempel utskifting av ord for å unngå å stamme) og fluktatferd (for eksempel risting på hodet for å komme ut av stammeøyeblikket) som en del av stammingen.
I faglitteraturen skilles stamming vanligvis fra stotring eller naturlig ikke-flyt. Det er uklart om den internasjonalt aksepterte termen natural disfluency og den norske termen «stotring» er direkte synonymer eller delvis overlappende, eller om de beskriver ulik grad av flyt eller mangel på flyt langs et kontinuum. Her brukes de synonymt da det foreløpig ikke finnes forskning som klargjør hva som legges i begrepene (9).
Stotring karakteriseres av færre og lette repetisjoner av hele ord og fraser, pauser og bruk av interjeksjoner og/eller fyllord (10). Noen ganger kan det imidlertid være vanskelig å skille stotring fra stamming på grunn av uklarheter rundt tolkning og klassifisering.
Siden stamming forklares multifaktorielt ved interaksjon mellom arvelige, nevrologiske, psykologiske, motoriske, språklige og miljømessige faktorer (1), finnes det heller ikke én enkeltindikator som kan predikere stamming.
Hensikten med studien
Helsesykepleiere på helsestasjoner har rutinemessige konsultasjoner med barn i alderen 0–5 år, der de har som formål å fremme helse og forebygge sykdom og skade. Ifølge de nasjonalfaglige retningslinjene for syn, hørsel og språk hos barn skal helsesykepleierne avdekke vansker med å uttrykke og forstå språk og vansker med lydsystemet.
Det inngår også i helsesykepleiernes oppgaver å avdekke andre språkrelaterte vansker som for eksempel pragmatiske vansker, dyspraksi og/eller stamming (11). Det er derfor svært viktig at helsesykepleiere har kunnskap om hvordan man kan skille stotring fra stamming, slik at de barna som trenger det, blir henvist videre for vurdering av logoped.
Hensikten med denne studien var derfor å få kunnskap om hvordan helsesykepleiere arbeider på helsestasjonen når de møter barn i barnehagealder som stammer, eller når de har mistanke om stamming. Forskningsspørsmålene var følgende:
- Skiller helsesykepleiere mellom stamming og stotring?
- Hvilke fremgangsmåter bruker helsesykepleiere i første møte med barn som stammer?
- Hvilke råd blir gitt av helsesykepleiere til foreldre til barn som stammer?
- Hvilke faktorer vektlegges i vurderingen av hvorvidt barn bør henvises til logoped?
- Hvem samarbeider helsesykepleiere med ved mistanke om stamming?
Metode
Spørreskjemaet
Denne undersøkelsen er en delstudie i forskningsprosjektet the Effective Stuttering Treatment (EST), finansiert av Norges forskningsråd. Prosjektet er tverrfaglig og har som formål å etablere en effektiv stammebehandling for barn fra 0–6 år (12). Delstudien er godkjent av Norsk senter for forskningsdata med registreringsnummer 144522.
Delstudien er en deskriptiv tverrsnittsstudie der dataene ble samlet inn via et elektronisk spørreskjema (nettskjema.no), som ble sendt ut høsten 2019 til helsesykepleiere ved helsestasjoner i et utvalg fylker i Norge.
Forskere i EST-prosjektet utviklet spørreskjemaet i forbindelse med en større undersøkelse på tvers av profesjoner (logopeder, helsesykepleiere og barnehagelærere), der noen spørsmål var rettet spesielt mot helsesykepleiere og noen spørsmål var like for alle profesjonsgruppene.
Det elektroniske spørreskjemaet til helsesykepleierne tok 5–7 minutter å besvare og inneholdt følgende spørsmål med svaralternativer i parentes:
- Hvor mange år har du jobbet som helsesykepleier (antall år)?
- Har du møtt barn som stammer, de siste tre årene (ja/nei)?
- Gjennomsnittlig hvor mange barn som stammer, møter du hvert år (antall)?
- Skiller du mellom stamming og stotring når du møter barn med talebrudd (ja / nei / vet ikke)?
- Har din arbeidsplass faglige retningslinjer for barn som stammer (ja/nei og fritekstsvar)?
- Hvor ofte benytter du følgende fremgangsmåter når du møter foreldre for første gang med et barn som stammer (8 svaralternativer med fempunkts Likert-skala samt fritekstsvar)?
- Hvilke tre råd gir du hyppigst når du møter foreldre for første gang med et barn som stammer, eller ved mistanke om stamming (14 svaralternativer samt fritekstsvar)?
- Hvilke faktorer vektlegger du når du vurderer om barnet har behov for videre henvisning / logopedisk oppfølging for stammingen (13 svaralternativer samt fritekstsvar)?
- Hvem samarbeider du med når du møter et barn i barnehagealder som stammer (11 svaralternativer samt fritekstsvar)?
Før utsendelse ble spørreskjemaet pilottestet av seks helsesykepleiere. Vi reviderte det ut fra deres tilbakemeldinger.
Utvalg
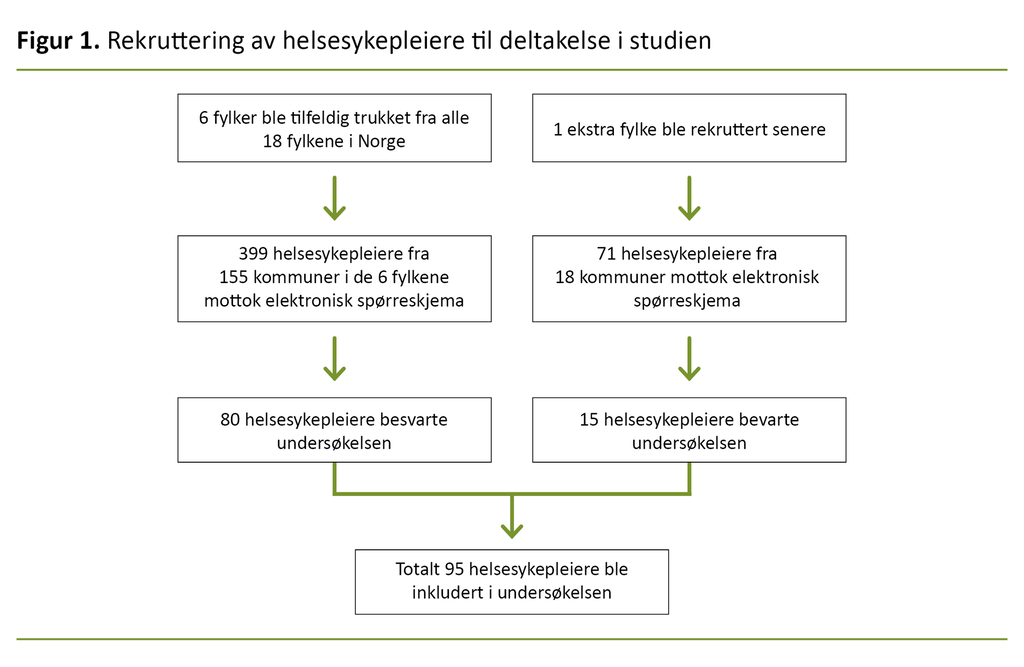
Utvalget besto av helsesykepleiere fra seks tilfeldig trukne fylker. Alle landets fylker (2019) fikk hvert sitt nummer, og trekningen ble gjort ved hjelp av nummerrandomisering (13). De seks fylkene besto av 155 kommuner, der enkelte kommuner hadde flere helsestasjoner.
Invitasjon til undersøkelsen ble sendt til ledende helsesykepleier i kommunene der e-postadresser var offentlig tilgjengelige, eller til kommunens e-postadresse med forespørsel om å videresende den til ledende helsesykepleier der e-postadressene ikke var offentlige.
Ledende helsesykepleier ble bedt om å videresende e-postmeldingen med informasjonsbrevet og lenke til spørreskjemaet til alle helsesykepleierne i sin kommune. De skulle også melde tilbake hvor mange helsesykepleiere som hadde fått videresendt invitasjonen til undersøkelsen, slik at vi kunne ha oversikt over svarprosenten.
Det ble sendt ut to purringer til de ledende helsesykepleierne som ikke meldte tilbake om at invitasjonen hadde blitt videreformidlet. I tillegg tok vi telefonisk kontakt med helsestasjoner i kommuner der vi ikke hadde fått noen svar, for å sikre at e-postmeldingen var mottatt.
På grunn av lav svarprosent utvidet vi utvalget med ett fylke bestående av 18 kommuner. Fylket ble valgt ut strategisk for å sikre at store og små kommuner var representert. Det ble bekreftet at totalt 470 helsesykepleiere hadde mottatt e-postmeldingen med lenke til undersøkelsen og informasjonsskriv i de sju fylkene (figur 1).
Analyse
Vi utførte deskriptive analyser av datamaterialet ved hjelp av SPSS (versjon 26). Gjennomsnitt og spredning ble beregnet for antallet år med erfaring som helsesykepleier. På spørsmålet om hvorvidt helsesykepleiere skiller mellom stamming og stotring, ble svaralternativet «vet ikke» omkodet til «nei», slik at variabelen ble dikotom.
Vi utførte t-test for uavhengig utvalg for å undersøke om det var statistisk signifikante forskjeller med hensyn til antallet år med arbeidserfaring som helsesykepleier og i hvilken grad de svarte at de skilte mellom stamming og stotring. For kategoriske data ble frekvenser og andeler (%) analysert.
Kjikvadrattest ble utført for å undersøke om det at helsesykepleierne skilte mellom stamming og stotring, hadde sammenheng med om de tidligere hadde møtt barn som stammer. Vi undersøkte også om arbeidserfaring hadde betydning for hvorvidt barn ble henvist til behandling og videre oppfølging av logoped.
Vi brukte ordinal regresjonsanalyse for å undersøke om antallet år med arbeidserfaring hadde sammenheng med i hvilken grad de oppga å henvise til videre behandling. Statistisk signifikans ble satt til p < 0,05. Fritekst i kommentarfeltene ble kategorisert i de tilfellene det var mer enn tre med samme kommentarer.
Resultater
Totalt 95 av 470 helsesykepleiere besvarte spørreskjemaet, noe som ga en responsrate på 20 prosent. Alle de inviterte fylkene var representert i materialet, og alle respondentene hadde fylt ut alle variablene, slik at datasettet var komplett. Gjennomsnittlig arbeidserfaring som helsesykepleier var 12,5 år med en spredning fra 0–32 år.
Av alle helsesykepleiere som deltok i studien, svarte 46 prosent at de hadde vært i kontakt med barn som stammer, de tre siste årene, og at de i gjennomsnitt var i kontakt med cirka ett barn som stammer, årlig. Åtte prosent (n = 8) av respondentene svarte at de hadde nedskrevne faglige retningslinjer for barn som stammer, og halvparten av disse hadde retningslinjer for når logoped skulle kontaktes.
Innholdet i retningslinjene ble oppgitt å være enten å følge Helsedirektoratets retningslinjer for syn, hørsel og språk, eller en beskrivelse av hva som er naturlig talebrudd for barn, og hvem som trenger oppfølging.
Da vi spurte om helsesykepleiere skiller mellom stamming og stotring når de møter barn med talebrudd, bekreftet 56 prosent (n = 53) dette, mens 32 prosent (n = 30) svarte «vet ikke», og 12 prosent (n = 12) svarte «nei».
Helsesykepleiernes hyppigste fremgangsmåte i det første møtet med foreldre og barn var å informere om stamming og lage nye avtaler med foreldrene.
Det var ingen statistisk signifikante forskjeller i antallet år med arbeidserfaring som helsesykepleier og i hvilken grad de svarte at de skilte mellom stamming og stotring (t(93) = –1,089, p = 0,279) (tabell 1).
Hvorvidt helsesykepleierne skilte mellom stamming eller stotring, var ikke signifikant assosiert med hvorvidt de tidligere hadde møtt barn som stammer (x²(1, N = 95) = 0,305, p = 0,581).
Helsesykepleiernes fremgangsmåte i det første møtet med foreldre og barn var å informere om stamming og lage nye avtaler med foreldrene. Tabell 1 viser de ulike fremgangsmåtene som helsesykepleierne oppga i møte med barn som stammer.
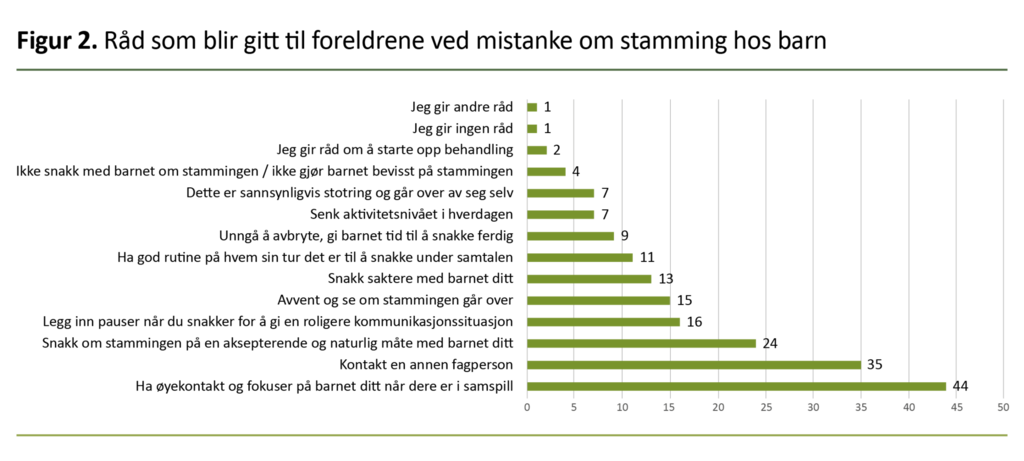
De hyppigste rådene helsesykepleierne ga til foreldre med barn som stammer, var å ha øyekontakt ned barnet i samspill, snakke om stamming på en aksepterende og naturlig måte samt kontakte en fagperson. Figur 2 viser rådene som ble gitt i møte med foreldrene.
Helsesykepleierne vektla ulike faktorer da de vurderte hvorvidt et barn hadde behov for logopedisk oppfølging. Barnets alder, barnets egen oppfatning av eller reaksjon på stamming samt foreldrenes bekymring var hyppigst vektlagt i vurderingen om videre oppfølging eller henvisning (tabell 2).
Under fritekstsvarene i spørreskjemaet fremhevet noen helsesykepleiere at de hadde interne rutiner med beskjed fra Pedagogisk-psykologisk tjeneste (PP-tjenesten) om at stammingen skal meldes inn og ikke ventes med.
I tillegg anbefalte PP-tjenesten at helsesykepleierne kunne gjenta ord barnet brukte, men med rett ordlyd i dialogen. Antallet år med arbeidserfaring viste ingen signifikante forskjeller på i hvilken grad de oppga å henvise til videre behandling (Wald x²(1) = 0,042, p = 0,837).
Helsesykepleierne i studien oppga å ha ulike samarbeidspartnere i forbindelse med at et barn stammer: 1,1 prosent (n =1) av helsesykepleierne oppga at de samarbeidet med andre helsesykepleiere, 36 prosent (n = 34) med barnehageansatte, 31 prosent (n = 29) med PP-tjenesten, 28 prosent (n = 27) med logopeder, 4,2 prosent (n = 4) med spesialpedagoger og 23 prosent (n = 22) med foreldre. Tre prosent (n = 3) svarte at de samarbeidet med lege når et barn stammer.
Diskusjon
Hensikten med denne studien var å få kunnskap om helsesykepleieres praksis på helsestasjonen når de møter barn som stammer, eller når det er mistanke om stamming.
Skille mellom stamming og stotring
Mer enn halvparten av helsesykepleierne oppga at de skilte mellom stamming og stotring. Mange oppga at gjentakelse av stavelser var utslagsgivende for å vurdere taleflytbrudd som stamming.
Denne forståelsen er i tråd med studien til Tumanova og medarbeidere (10), som karakteriserer stamming som hyppige talebrudd i form av repetisjoner av mindre enheter inne i ord. Stotring er mindre hyppige talebrudd som skjer mellom ord eller ved repetisjoner av flerstavelsesord.
Flere helsesykepleiere oppga at de ikke skiller mellom stamming og stotring hos små barn.
Flere helsesykepleiere oppga at de ikke skiller mellom stamming og stotring hos små barn. Over halvparten av helsesykepleierne oppga at barnets alder var en viktig faktor for henvisning til logoped (tabell 2).
Tumanova og medarbeidere (10) påpeker at det er vanlig at stamming ofte oppstår i den samme alderen som stotring, og studier viser at barnets alder ikke er en indikator som er egnet til å skille mellom stamming og stotring (2, 14). Årsaken er at stamming kan oppstå både hos de aller yngste barna (toårsalder), og hos de eldre (fireårsalder) (2).
Ulike fremgangsmåter i første møte med barn som stammer
Flere enn halvparten av respondentene oppga at de ga råd om stamming, og at de lagde nye avtaler med foreldrene og barnet der det var mistanke om stamming. Ifølge flere studier starter gjerne stamming ved to- til fireårsalder (2, 14), og tidlig identifisering og behandling av stamming anses som viktig for en positiv prognose (7, 8).
Det vil derfor være viktig å henvise barn til logoped allerede ved toårskontrollen dersom det er mistanke om stamming. Siden helsesykepleierne ikke ser barna på rutinekontroll mellom to og fire år, er det viktig å lage nye avtaler, slik mange helsesykepleiere oppga å gjøre.
Det vil derfor være viktig å henvise barn til logoped allerede ved toårskontrollen dersom det er mistanke om stamming.
I Sosial- og helsedirektoratets «Retningslinjer for undersøkelse av syn, hørsel og språk hos barn» anbefaler de nettopp å kalle inn barn til ekstra konsultasjon mellom to og fire år om man er usikker på om barn stammer, for å sikre at de barna som trenger det, får hjelp så tidlig som mulig (11).
I underkant av en tredjedel av helsesykepleierne svarte at de samarbeidet med barnehageansatte og like mange med PP-tjenesten når de møtte barn som stammet. Et samarbeid med barnehageansatte og PP-tjenesten er positivt og viser at mange av helsesykepleierne jobber i tråd med hva Helsedirektoratet skriver om samarbeid med andre etater (15). Barnehageansatte ser barna hver dag og over lang tid og kan dermed være gode samarbeidspartnere for helsesykepleiere, mens PP-tjenesten kan vurdere og gi råd samt igangsette behandling (16).
Type råd som blir gitt til foreldre
De hyppigste rådene helsesykepleierne fortalte at de ga foreldrene, var å ha øyekontakt med barnet, fokusere på barnet i samspill og snakke på en naturlig og aksepterende måte om stamming. Disse rådene er i tråd med deler av innholdet i indirekte behandlingsprogrammer (17–19).
Det var kun et lite mindretall av helsesykepleierne som svarte at de ga andre råd som også er representert i behandlingslitteraturen, for eksempel å legge inn pauser når man snakker for å få en roligere kommunikasjon, unngå avbrytelser og snakke sakte. Stammebehandling innebærer imidlertid mange ulike komponenter, og innholdet er langt mer enn noen få råd eller tips og er også ofte individuelt tilpasset (20, 21).
Tidlig behandling av stamming er viktig for å forebygge negative sosiale, emosjonelle og atferdsmessige konsekvenser (3, 5, 22). Derfor bør helsesykepleiere henvise videre, slik at barna får den omfattende behandlingen de trenger. I tillegg må de gi konsekvente og forskningsbaserte råd til foreldrene.
Ulike faktorer som vektlegges ved vurdering om barn bør henvises til logoped
De tre hyppigste faktorene som helsesykepleierne vektla i vurderingen om hvorvidt et barn stammer, var barnets alder, barnets egen oppfatning av å stamme og foreldrenes bekymring (tabell 2). Barns fungering i lek, stammingens alvorlighetsgrad og varigheten av stammingen var ikke prioritert.
Frekvensen av stammingen var prioritert lavest i helsesykepleiernes vurdering av når logoped skulle kontaktes, noe som ikke er i samsvar med anbefalingene på stammefeltet, for eksempel ifølge Guitar og medarbeidere (23). De fremhever frekvensen av stamming som en viktig faktor for stammingens alvorlighetsgrad.
Derimot vektla helsesykepleierne hyppig foreldrenes bekymring som en viktig faktor for videre henvisning, noe som er positivt siden studien til Einarsdottir og Ingham (24) påpeker at foreldre i stor grad er i stand til å skille mellom stamming og stotring, og at foreldrenes bekymring dermed skal veie tungt i en vurdering om henvisning til logoped.
Barns fungering i lek, stammingens alvorlighetsgrad og varigheten av stammingen var ikke prioritert.
Ifølge forskriften om kommunens helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten (25) skal det foretas «kartlegging for å avdekke risiko for fysiske og psykiske vansker/problemer og skjevutvikling» (25, § 5d).
For å oppfylle forskriften og nasjonale retningslinjer (11, 15) er det viktig at helsesykepleierne kartlegger barns kommunikasjon for å avdekke stamming tidlig. Da er det nødvendig å kjenne til de viktigste symptomene på stamming og gi råd som er i samsvar med den nyeste forskningen. Ulike profesjoner som jobber med barn, har vist seg å ha utilstrekkelig kunnskap om stamming, stammingens årsaker og behandling (26, 27).
Helsesykepleierne har mange oppgaver og favner vidt når det gjelder krav til kunnskap om barns helse og utvikling. I tillegg skal de jobbe både forebyggende og helsefremmende. Ved to- og fireårskontroller er det stor oppmerksomhet på språk og språkutvikling, mens stamming kanskje ikke er viet like mye oppmerksomhet.
I håndboken som er tilgjengelig på mange helsestasjoner (28), står det for eksempel at stamming oftest begynner mellom seks- og tiårsalder, noe som kan ha ført til at det er mindre oppmerksomheten på stamming hos yngre barn.
Studiens styrker og svakheter
En svakhet ved studien er at vi utviklet et nytt spørreskjema da det ikke fantes noen relevante internasjonale validerte skjemaer for våre målgrupper og formål. Styrken ved å utvikle et eget spørreskjema er at det er tilpasset norske forhold, og at det er utviklet tilsvarende skjemaer også for logopeder og barnehagelærere, og således valideres skjemaet på flere profesjonsgrupper.
En annen svakhet ved studien er en lav svarprosent, som begrenser studiens eksterne validitet, slik at det er vanskelig å konkludere for andre helsesykepleiere enn de som har deltatt i studien. De nasjonale faglige retningslinjene for undersøkelse av syn, hørsel og språk hos barn (15) har kun viet noen få linjer til stamming, og i relevant norsk litteratur står det at stamming oftest begynner mellom seks- og tiårsalder (28).
Disse forholdene kan ha medvirket til at mange helsesykepleiere som jobber med barn som er yngre enn fem år, ikke oppfattet at spørreskjemaet var relevant for dem (29). Ved onlinespørreskjemaer er det dessuten forholdsvis vanlig med en responsrate på cirka 30 prosent (29, 30).
Styrken ved denne studien er at utvalget hovedsakelig er trukket tilfeldig fra den befolkningen de skal representere, slik at svarene gjenspeiler helsesykepleiernes oppfatning innenfor gitte feilmarginer. Med en svarprosent på 20 er feilmarginen i denne studien +/–9,0 prosent, med 95 prosent konfidensnivå.
Til tross for feilmarginen er denne studien likevel den første norske som undersøker helsesykepleieres praksis med barn som stammer, og som kan indikere aktuelle innsatsområder og behov for videre forskning.
Konklusjon
Denne studien viste at helsesykepleiernes fremgangsmåter og råd i møte med foreldre til barn som stammer, vanligvis sammenfaller med nyere anbefalinger i internasjonal forskningslitteratur. I studien vår avviker imidlertid helsesykepleiernes praksis fra anbefalingene om hvilke barn som bør få oppfølging av logoped, fordi helsesykepleierne i liten grad vektlegger gjentakelser, forlengelser og blokkeringer i sine vurderinger av barns tale.
Resultatene indikerer at helsesykepleiere trenger kunnskap om stamming og tydeligere beskrivelser av når og hvordan de skal avdekke stamming på helsestasjonen slik at det er de riktige barna som blir identifisert, og kan nyttiggjøre seg tidlig innsats.
Takk til alle ledende helsesykepleiere og andre ledere som har videresendt invitasjonen til å delta i studien, og til alle helsesykepleiere som har svart på undersøkelsen.
Referanser
1. Smith A, Weber C. How stuttering develops: the multifactorial dynamic pathways theory. 2017 sep.;60(9):2483–505. DOI: 10.1044/2017_JSLHR-S-16-0343
2. Reilly S, Onslow M, Packman A, Cini E, Conway L, Ukoumunne OC et al. Natural history of stuttering to 4 years of age: a prospective community-based study. Pediatrics. 2013 sep.;132(3):460–7. DOI: 10.1542/peds.2012-3067
3. McAllister J. Behavioral, emotional and social development of children who stutter. J Fluency Disord. 2016 des.;50:23–32. DOI: 10.1016/j.jfludis.2016.09.003
4. Guttormsen LS, Stokke L, Kefalianos E, Næss K-AB. Communication attitudes in children who stutter: a meta-analytic review. J Fluency Disord. 2015 des.;46:1–14. DOI: 10.1016/j.jfludis.2015.08.001
5. Iverach L, O'Brian S, Jones M, Block S, Lincoln M, Harrison E et al. Prevalence of anxiety disorders among adults seeking speech therapy for stuttering. J Anxiety Disord. 2009 okt.;23(7):928–34. DOI: 10.1016/j.janxdis.2009.06.003
6. Craig A, Blumgart E, Tran Y. The impact of stuttering on the quality of life in adults who stutter. J Fluency Disord. 2009 jun.;34(2):61–71. DOI: 10.1016/j.jfludis.2009.05.002
7. O’Brian S, Iverach L, Jones M, Onslow M, Packman A, Menzies R. Effectiveness of the Lidcombe Program for early stuttering in Australian community clinics. Int J Speech Lang Pathol. 2013 des.;15(6):593–603. DOI: 10.3109/17549507.2013.783112
8. Onslow M, Lowe R. After the RESTART trial: six guidelines for clinical trials of early stuttering intervention. Int J Lang Commun Disord. 2019 jul.;54(4):517–28. DOI: 10.1111/1460-6984.12463
9. Yairi E, Watkins R, Ambrose N, Paden E. What is stuttering? JSHD. 2001 jun.;44(3):585–92. DOI: 10.1044/1092-4388(2001/046)
10. Tumanova V, Conture EG, Lambert WE, Walden TA. Speech disfluencies of preschool-age children who do and do not stutter. J Commun Disord. 2014 mai–jun.;49:25–41. DOI: 10.1016/j.jcomdis.2014.01.003
11. Sosial- og helsedirektoratet. Retningslinjer for undersøkelse av syn, hørsel og språk hos barn. Oslo: Sosial- og helsedirektoratet; 2006. IS-1235. Tilgjengelig fra: https://www.helsedirektoratet.no/retningslinjer/helsestasjons-og-skolehelsetjenesten/helsestasjon-05-ar/horsel-syn-og-sprak/Unders%C3%B8kelse%20av%20syn,%20h%C3%B8rsel%20og%20spr%C3%A5k%20hos%20barn%20%E2%80%93%20Nasjonal%20faglig%20retningslinje.pdf/_/attachment/inline/c2e84a1c-7765-421d-83b6-c31e912c68ed:0610f899cdb717a93e5c6175b1fcb0cb5f1d2c10/Unders%C3%B8kelse%20av%20syn,%20h%C3%B8rsel%20og%20spr%C3%A5k%20hos%20barn%20%E2%80%93%20Nasjonal%20faglig%20retningslinje.pdf. (nedlastet 19.10.2020).
12. Universitetet i Oslo. The Effective Stuttering Treatment Project (EST) [publisert 13.08.2018, oppdatert 16.01.2020, sitert 12.02.2021]. Oslo: Universitetet i Oslo, Institutt for spesialpedagogikk. Tilgjengelig fra: https://www.uv.uio.no/isp/forskning/prosjekter/effective-stuttering-treatment-project-/
13. Number Generator. Tilgjengelig fra: https://numbergenerator.org/%20randomnumbergenerator/1-18 (nedlastet 20.09.2020).
14. Månsson H. Childhood stuttering: incidence and development. J Fluency Disord. 2000;25:47–57. DOI: 10.1016/S0094-730X(99)00023-6
15. Helsedirektoratet. Nasjonal faglig retningslinje for helsestasjon og skolehelsetjeneste. Oslo: Helsedirektoratet; 2017. Tilgjengelig fra: https://www.helsedirektoratet.no/retningslinjer/helsestasjons-og-skolehelsetjenesten/helsestasjon-05-ar/horsel (nedlastet 20.09.2020).
16. Lov 17. juni 2005 nr. 64 om barnehager (barnehageloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/2005-06-17-64 (nedlastet 20.09.2020).
17. Millard SK, Zebrowski P, Kelman E. Palin. Parent–child interaction therapy: the bigger picture. Am J Speech Lang Pathol. 2018 okt.19;27(3S):1211–23. DOI: 10.1044/2018_AJSLP-ODC11-17-0199
18. Yaruss JS, Coleman C, Hammer D. Treating preschool children who stutter: description and preliminary evaluation of a family-focused treatment approach. Lang Speech Hear Serv Sch. 2006 apr.;37(2):118–36. DOI: 10.1044/0161-1461(2006/014)
19. de Sonneville-Koedoot C, Stolk E, Rietveld T, Franken M-C. Direct versus indirect treatment for preschool children who stutter: The RESTART Randomized Trial. PLoS One. 2015 jul 28;10(7):e0133758. DOI: 10.1371/journal.pone.0133758
20. Millard SK, Davis S. The Palin Parent Rating Scales: parents' perspectives of childhood stuttering and its impact. J Speech Lang Hear Res. 2016 okt.;59(5):950–63. DOI: 10.1044/2016_JSLHR-S-14-0137
21. Yaruss JS, Reardon-Reeves N. Early childhood stuttering therapy: a practical guide. McKinney, Texas: Stuttering Therapy Resources; 2017.
22. Davis S, Howell P, Cooke F. Sociodynamic relationships between children who stutter and their non-stuttering classmates. J Child Psychol Psychiatry. 2002 okt.;43(7):939–47. DOI: 10.1111/1469-7610.00093
23. Guitar B. Stuttering: an integrated approach to its nature and treatment. Baltimore: Lippincott Williams & Wilkins; 2014.
24. Einarsdóttir J, Ingham R. Accuracy of parent identification of stuttering occurrence. Int J Lang Commun Disord. 2009 nov.–des.;44(6):847–63. DOI: 10.1080/13682820802389865
25. Forskrift 19. oktober 2018 nr. 1584 om kommunens helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2018-10-19-1584 (nedlastet 20.09.2020).
26. Abdalla FA, St. Luis KO. Arab school teachers' knowledge, beliefs and reactions regarding stuttering. J Fluency Disord. 2012 mar.;37(1):54–69. DOI: 10.1016/j.jfludis.2011.11.007
27. Winters KL, Byrd CT. Pediatrician referral practices for children who stutter. Am J Speech Lang Pathol. 2020 aug.;4:1404–22. DOI: 10.1044/2020_AJSLP-19-00058
28. Brigtsen AK, Lagerløv P. Barnemedisin. I: Misvær N, Lagrløv P, red. Håndbok for helsestasjoner 0–5 år. 4. utg. Oslo: Kommuneforlaget; 2018. s. 434.
29. Nulty CD. The adequacy of response rates to online and paper surveys: what can be done? Assess Eval High Educ. 2008 apr.;33(3):301–14. DOI: 10.1080/02602930701293231
30. Safdar N, Abbo LM, Knobloch MJ, Seo SK. Research methods in healthcare epidemiology: survey and qualitative research. Infect Control Hosp Epidemiol. 2016 nov.;37(11):1272–7. DOI: 10.1017/ice.2016.171




















0 Kommentarer