Hvordan helsesøstre bruker kunnskapskilder
Sammendrag
Bakgrunn: Helsesøsteryrket er i stadig utvikling og må tilpasses nye satsingsområder, nye faglige krav, nye oppgaver og mer ansvar.
Hensikt: Hensikten med studien var å kartlegge 1) hvilke kunnskapskilder helsesøstre benytter i praksis, 2) hvilke ferdigheter helsesøstre har i å finne og vurdere forskning og nasjonale retningslinjer, 3) hvilke hindre helsesøstre møter når de skal finne og vurdere forskning og nasjonale retningslinjer, og 4) hva som påvirker ferdighetene i å vurdere forskningsbasert kunnskap.
Metode: Studien er en tverrsnittsstudie der 708 helsesøstre besvarte et nettbasert spørreskjema. Vi benyttet statistiske analyser for å undersøke bruken av kunnskapskilder og faktorer som kan påvirke ferdigheter i å vurdere forskningsbasert kunnskap.
Resultater: Nasjonale retningslinjer, kunnskap fra helsesøsterutdanningen, personlig erfaring og kommunens retningslinjer var de mest brukte kunnskapskildene. De største hindringene de oppga, var for lite tid til å finne forskning og utfordringer med å forstå engelskspråklige artikler. Helsesøstrene vurderte at de i stor grad var kompetente til å finne og vurdere nasjonale retningslinjer, men i mindre grad kompetente til å vurdere forskningsbasert kunnskap. Helsesøstre med mastergrad og helsesøstre i fulltidsstilling hadde signifikant høyere odds for å vurdere seg selv som kompetente til å vurdere forskning.
Konklusjon: Nasjonale retningslinjer er helsesøstrenes mest brukte kunnskapskilde. For å kunne ha en kunnskapsbasert yrkesutøvelse må helsesøstre ha kompetanse til å vurdere anbefalingene i nasjonale retningslinjer sammen med andre kunnskapskilder. Et fremtidig nasjonalt kompetanse- og utviklingssenter for helsestasjons- og skolehelsetjenesten vil kunne spille en viktig rolle for å implementere nasjonale retningslinjer og kvalitetssikre lokale prosedyrer i kommunene.
Referer til artikkelen
Weum M, Bragstad L, Glavin K. Hvordan helsesøstre bruker kunnskapskilder. Sykepleien Forskning. 2017;12(64242):e-64242. DOI: 10.4220/Sykepleienf.2017.64242
Befolkningen har stadig større tilgang på forskning. Derfor må sykepleiere og helsesøstre være forberedt på å kunne besvare spørsmål og diskutere funn fra forskning. I høringsversjonen til de nye nasjonale faglige retningslinjene for helsestasjons- og skolehelsetjenesten er målsettingen å tilby helsefremmende og forebyggende helsetjenester i tråd med de kravene som stilles til forsvarlighet og god kvalitet (1).
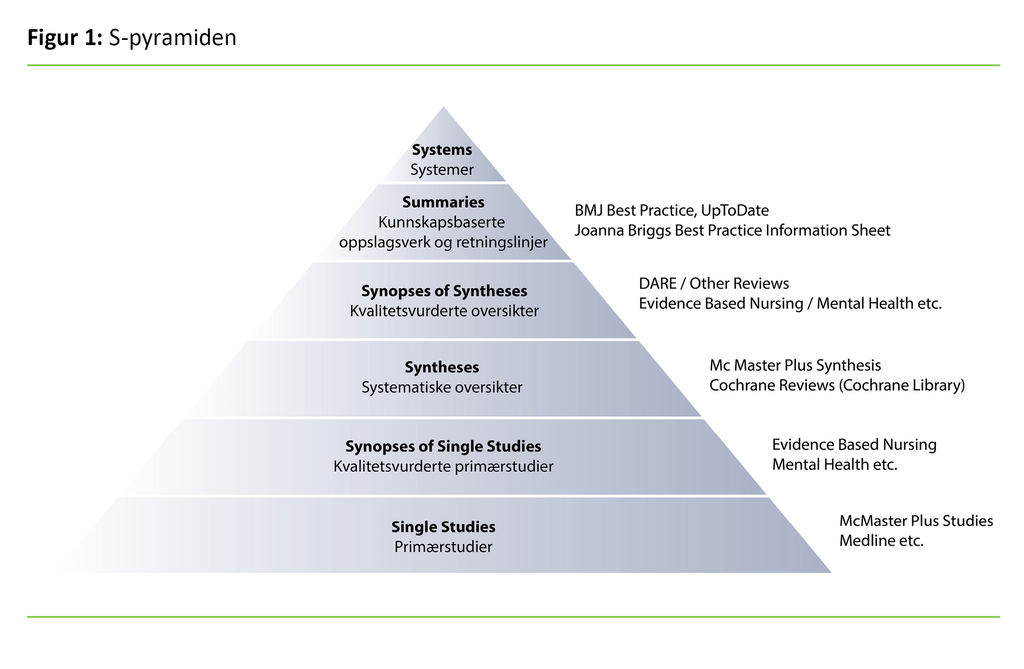
Kunnskapsbasert praksis innebærer å ta faglige avgjørelser basert på en kombinasjon av systematisk innhentet forskningsbasert kunnskap, erfaringsbasert kunnskap og pasientens ønsker og behov i den gitte situasjonen (2–4). Et viktig prinsipp i kunnskapsbasert praksis er å søke etter oppsummert forskning og kunnskapsbaserte oppslagsverk og retningslinjer før man leter etter enkeltstudier (5), slik S-pyramiden viser (se figur 1).
Tidligere studier
En norsk studie utført blant sykepleiere i kommunehelsetjenesten (6), viste at de mest brukte kunnskapskildene var egen erfaring, kollegaers erfaring, kunnskap fra sykepleierutdanningen, pasientens ønsker og helselovgivning. Funn fra forskning ble sjelden brukt.
Noen sykepleiere leste artikler i Sykepleien Forskning, men denne kunnskapen ble ikke brukt til å ta kliniske avgjørelser. Sykepleierne rapporterte også at de hadde begrenset forståelse for hvilken betydning det har å oppdatere sin faglige kunnskap.
I en studie blant helsesøstre undersøkte Austvoll-Dahlgren og Helseth hva som hindrer eller fremmer bruk av forskning i konsultasjoner om barnevaksinasjon. De undersøkte også hvilke kunnskapskilder som var mest brukt (7). De mest brukte kunnskapskildene var nasjonale retningslinjer og annen informasjon fra Nasjonalt folkehelseinstitutt (FHI).
Helsesøstrene uttrykte at forskning var viktig som grunnlag for å ta gode avgjørelser i praksis. Videre var forskning viktig som grunnlag for å møte foreldrenes krav og for å kunne utvikle seg faglig. Likevel var helsesøstrene motvillige til å søke etter forskningsartikler. Helsesøstrene opplevde ikke at det var deres oppgave å søke etter kunnskap fra forskning på egen hånd, men at deres ansvar og rolle var å stole på informasjon og retningslinjer fra offentlige myndigheter.
En oversiktsartikkel viste tidligere kjente barrierer som at sykepleiere i spesialisthelsetjenesten og i primærhelsetjenesten manglet tid, kunnskap og ferdigheter i å finne og vurdere forskningsartikler (8). Oversiktsartikkelen inkluderte studier om implementering av kunnskapsbasert praksis fra flere ulike land.
Hensikt med studien
Det finnes mange internasjonale og flere norske studier som kartlegger sykepleieres bruk av kunnskapskilder i spesialisthelsetjenesten (9–12). Færre studier har vært utført blant sykepleiere i primærhelsetjenesten, men det finnes stadig flere studier også på dette feltet (6, 13, 14). Ingen tidligere studier har kartlagt norske helsesøstres bruk av kunnskapskilder generelt.
Hvis vi vet hvordan helsesøstre bruker kunnskapskilder, kan det innvirke på hvordan helsesøsterutdanningene underviser om kunnskapsbasert praksis. Det kan også gi kunnskap om behov for etterutdanningskurs for praksisfeltet. Det er viktig at helsesøstre arbeider kunnskapsbasert. Det er behov for å se nærmere på hvilke kunnskapskilder helsesøstre bruker når de tar faglige avgjørelser.
Hensikten med denne studien var å kartlegge 1) hvilke kunnskapskilder helsesøstre benytter i praksis, 2) hvilke ferdigheter helsesøstre har i å finne og vurdere forskning og nasjonale retningslinjer, 3) hvilke hindringer helsesøstre møter når de skal finne og vurdere forskning og nasjonale retningslinjer, og 4) hva som påvirker ferdighetene i å vurdere forskningsbasert kunnskap.
Metode
Utvalg og datainnsamling
Populasjonen vi ønsket å undersøke i denne tverrsnittsstudien, var yrkesaktive helsesøstre i Norge. Ifølge Statistisk sentralbyrå var det 4 368 sysselsatte helsesøstre i 2014 (15). Utvalget i denne studien ble rekruttert blant medlemmene i Landsgruppen av helsesøstre (LaH) med registrert e-postadresse.
LaH formidlet spørreundersøkelsen i et nyhetsbrev til 3 130 e-postadresser. Undersøkelsen pågikk i tidsrommet 26. oktober 2015 til 5. desember 2015. De sendte ut to påminnelser.
Oversetting og tilpassing av spørreskjemaet
Vi ønsket å undersøke om det allerede fantes et utarbeidet spørreskjema som kunne brukes i denne undersøkelsen. Derfor søkte vi etter studier hvor det var benyttet spørreskjemaer knyttet til evaluering av kunnskapsbasert praksis (14, 16–18). For å gjøre en ytterligere avgrensing vurderte vi spørreskjemaer som allerede var oversatt til norsk, og som var brukt til studier i Norge (9, 10, 17, 19–21).
Spørreskjemaet «Developing Evidence-Based Practice Questionnaire» (DEBP) (18) var det som passet best etter hensikten med studien vår. Spørreskjemaet er oversatt til norsk etter Verdens helseorganisasjons prosedyre for oversettelse (10, 19). Den norske versjonen har tittelen «Kartlegging av faktorer som influerer på utvikling av kunnskapsbasert praksis» (UKBP). Den norske oversetteren Anne Dalheim har gitt oss tilatelse til å bruke spørreskjemaet.
Vi måtte tilpasse spørreskjemaet til helsesøstres arbeidssituasjon. Derfor utelot vi spørsmål i det opprinnelige spørreskjemaet som tydelig var tilpasset sykepleiere på sykehus. Disse spørsmålene omhandlet informasjon om pasienten, diskusjon med leger samt ny behandling og medikamenter.
Vi endret også enkelte spørsmål slik at de ble tilpasset helsesøstre. For eksempel ble «min personlige erfaring med å utøve sykepleie til pasienter over tid» endret til «min personlige erfaring med å utøve helsesøsteryrket over tid».
Videre la vi til noen spørsmål i den tilpassete versjonen. Disse spørsmålene omhandlet kunnskapskilder som veiledning, tverrfaglig samarbeid, hospitering og tilbakemelding fra brukere. Til sist utelot vi en del av det opprinnelige spørreskjemaet som omhandlet endringer i praksis, da hensikten med studien vår ikke var å se på endring av praksis.
Spørreskjemaet
Det tilpassete spørreskjemaet for helsesøstre ble prøvd ut i en pilotundersøkelse på en helsestasjon med ti helsesøstre. Vi fjernet spørsmål nummer 2 om «min intuisjon om hva som synes å være det rette for brukeren eller familien» fordi helsesøstrene tolket det ulikt.
Vi utelot dessuten spørsmål nummer 4 om «det som har fungert for meg over lang tid». Helsesøstrene synes det var vanskelig å skille dette spørsmålet fra spørsmål nummer 3 om «måten jeg alltid har gjort det på», som vi beholdt. Reliabilitetstesting viser at det tilpassete spørreskjemaets interne konsistens er god (Chronbachs α = 0,87) (22).
Spørreskjemaet hadde ett innledningsspørsmål: «Jobber du som helsesøster?» De som svarte nei på dette spørsmålet, ble utelukket fra undersøkelsen. Videre hadde spørreskjemaet 40 obligatoriske spørsmål som ble gradert på en fempunkts Likert-skala. På slutten av spørreskjemaet var det også et åpent spørsmål «Har du noe å tilføye?» med mulighet til fritekstkommentar. Vi oppga at det ville ta omtrent åtte til ti minutter å svare på undersøkelsen.
Spørreskjemaet var inndelt i fire deler. Den første delen etterspurte hvilke kilder til kunnskap helsesøstrene benyttet i arbeidet sitt. I del to spurte vi helsesøstrene om hvordan de vurderte sine ferdigheter i å finne, vurdere og bruke ulike kilder til kunnskap. I del tre etterspurte vi hvilke hindringer helsesøstrene opplevde når de skulle finne og vurdere forskningsartikler og nasjonale retningslinjer.
Del tre av det opprinnelige spørreskjemaet UKBP om ferdigheter i å finne, vurdere og bruke ulike kilder til kunnskap ble flyttet frem og ble til del to. Vi kartla demografiske variabler i siste del av spørreskjemaet.
Etiske hensyn
Studien ble meldt inn til og godkjent av Norsk senter for forskningsdata (NSD), tidligere Norsk samfunnsvitenskapelige datatjeneste. Vi sikret anonymiteten ved at spørreskjemaet ble sendt ut på e-post gjennom Questback. Det var frivillig å delta, og vi informerte deltakerne om at når de svarte på undersøkelsen, samtykket de også i å være med på undersøkelsen.
Dataanalyse
Vi benyttet deskriptiv statistikk for å beskrive utvalget og få oversikt over frekvensfordelingen av alle kategoriske variabler (se tabell 1). Videre brukte vi logistisk regresjonsanalyse for å undersøke hvilke faktorer som kunne ha betydning for helsesøstrenes oppfatning av egen kompetanse i å vurdere forskningsbasert kunnskap.
I den logistiske regresjonsmodellen kontrollerte vi for kommunestørrelse fordi vi har grunn til å tro at arbeidsvilkårene kan være forskjellige i kommuner av ulik størrelse (23). Signifikansnivået i alle analyser ble satt til 0,05. Vi analyserte alle svarene bortsett fra fritekstsvarene i statistikkprogrammet SPSS for Mac, versjon 23. Fritekstsvarene ble analysert gjennom innholdsanalyse (24).
Resultater
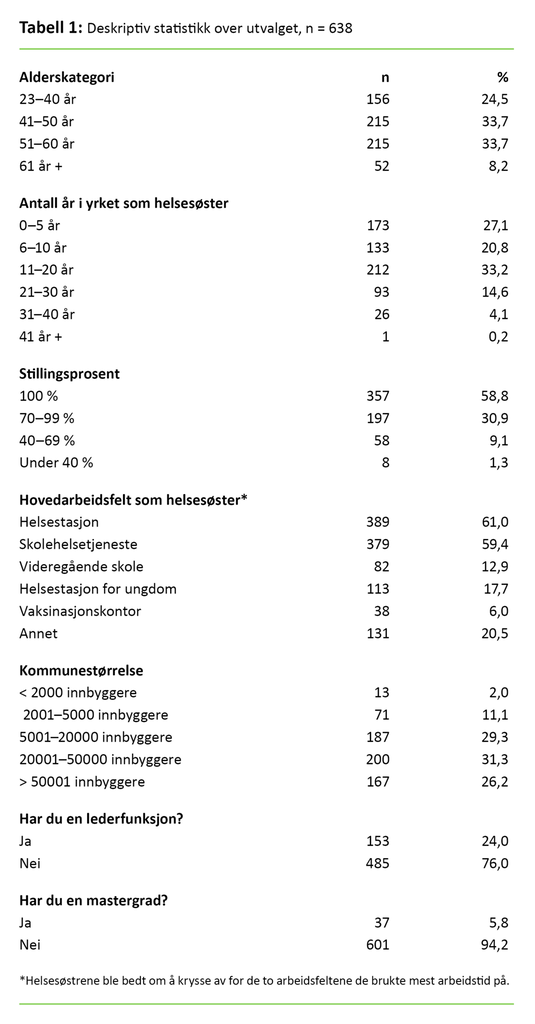
708 av 3 130 helsesøstre svarte på spørreskjemaet, som tilsvarer en svarprosent på 22,6. Fra studien ekskluderte vi 70 helsesøstre som svarte nei på innledningsspørsmålet om de jobbet som helsesøstre. 638 helsesøstre som svarte på hele spørreskjemaet, ble inkludert.
To tredjedeler av de inkluderte helsesøstrene var i alderen 41–60 år, og over halvparten hadde jobbet som helsesøster i seks til tjue år. Omtrent en fjerdedel oppga å ha en lederfunksjon, og nesten seks prosent oppga at de hadde mastergrad (se tabell 1). Etter innholdsanalysen inndelte vi fritekstsvarene i tre hovedtemaer: tid, kompetanse og holdninger.
Helsesøstres kunnskapskilder
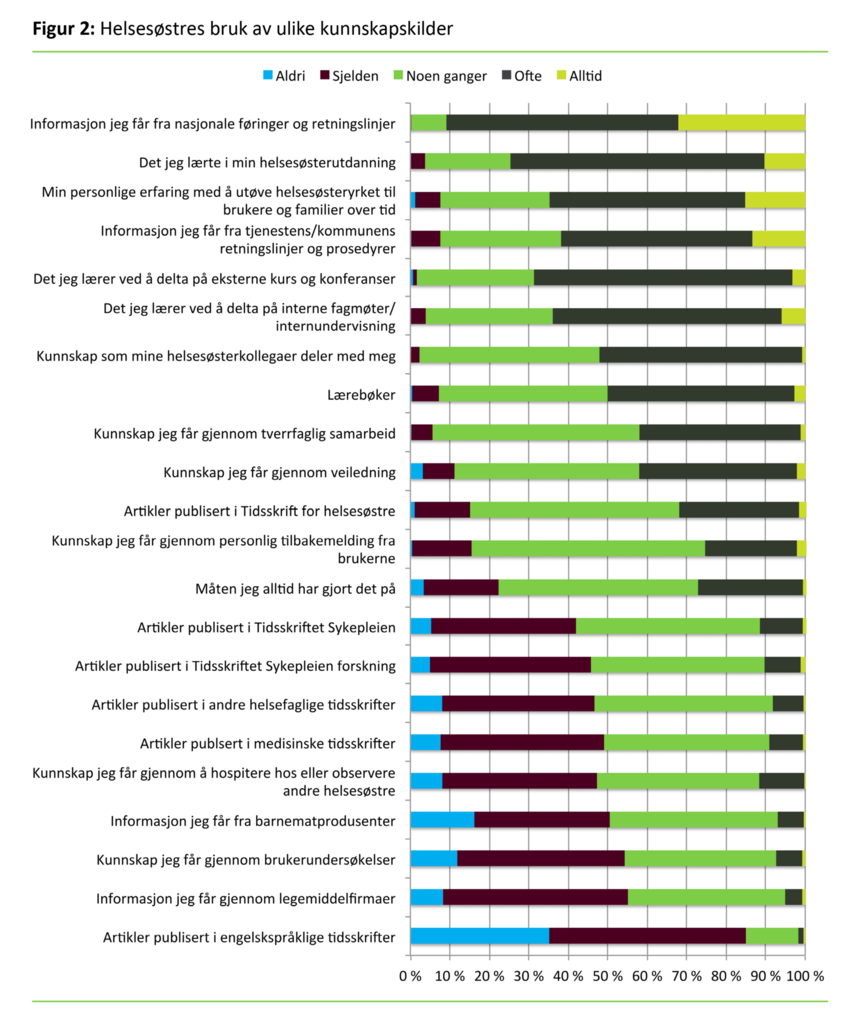
Helsesøstrenes rangering av kunnskapskildene viste at nasjonale retningslinjer og føringer, kunnskap fra helsesøsterutdanningen, personlig erfaring samt kommunens retningslinjer og prosedyrer var de fire mest brukte kunnskapskildene. Andre kunnskapskilder som de brukte mye, var eksterne kurs og interne fagmøter samt kunnskap som helsesøsterkollegaer delte.
Tidsskrift for helsesøstre var det mest leste tidsskriftet, mens andre tidsskrifter ble mindre brukt. Kunnskapskilden som de brukte minst, var artikler publisert i engelskspråklige tidsskrifter (se figur 2).
Ferdigheter og hindringer
Helsesøstrene oppga at de i stor grad var kompetente til eller eksperter i å finne og vurdere nasjonale retningslinjer. Færre rapporterte at de var kompetente til eller eksperter i å finne og vurdere forskningsbasert kunnskap.
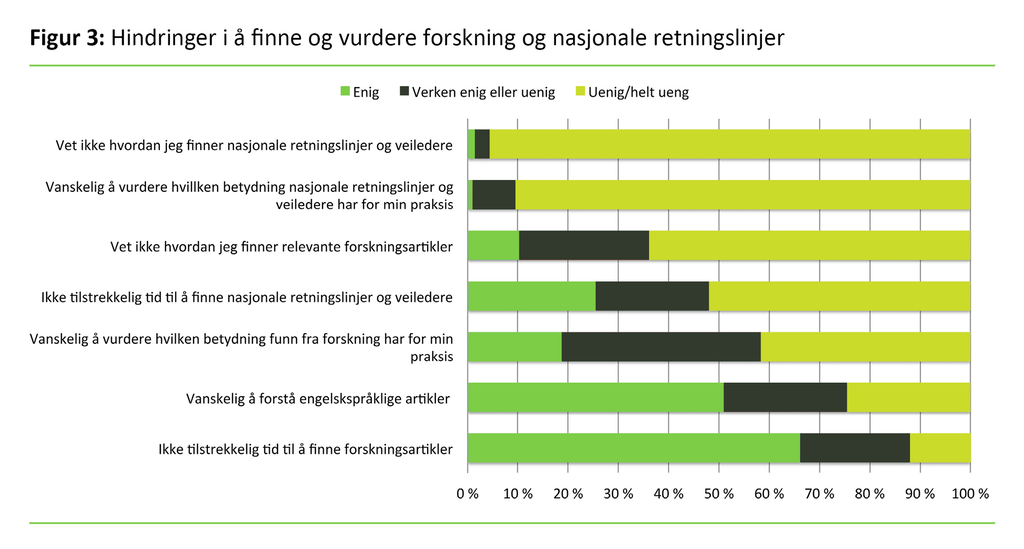
De oppga at den største hindringen i å finne forskningsartikler var at de ikke hadde tilstrekkelig tid (se figur 3). Det kom også tydelig frem i fritekstkommentarene i undersøkelsen at de manglet tid til å finne forskning. Vanskeligheter med å forstå engelskspråklige artikler var også en stor hindring. Helsesøstrene følte seg heller ikke sikre på om de kunne bedømme kvaliteten på forskningsartikler.
For lite tid var et ubetydelig problem når det gjaldt å finne nasjonale retningslinjer og veiledere. Under fem prosent av helsesøstrene oppga at de var helt enige eller enige i at det var vanskelig å finne nasjonale retningslinjer og veiledere. Kun ti prosent rapporterte at de var helt enige eller enige i at det var vanskelig å vurdere hvilken betydning retningslinjer har for praksisen deres.
Kontrollert for alder, arbeidserfaring, stillingsprosent, kommunestørrelse og lederfunksjon var det to faktorer som var viktige for helsesøstrenes egen vurdering av kompetanse til å vurdere forskning. Helsesøstre med mastergrad hadde over 3,5 ganger så høye odds (OR 3,72, p = 0,033) for å vurdere seg selv som ganske god til, kompetent til eller ekspert i å vurdere forskning sammenliknet med helsesøstre uten mastergrad.
Helsesøstre i 100 prosent stilling hadde 1,5 ganger så høye odds (OR 1,49, p = 0,045) for å vurdere seg som ganske god til, kompetent til eller ekspert i å vurdere forskning sammenliknet med helsesøstre i deltidsstilling (se tabell 2).
Fritekstsvar
Tid
Helsesøstrene føler at de har altfor lite tid i den daglige jobben til å lese og søke opp forskningsartikler og fagstoff: «Dette må jeg gjøre hjemme for å holde meg oppdatert.» På grunn av stort arbeidspress forteller de at det ofte blir tilfeldig om de holder seg oppdatert.
Kompetanse
Helsesøstrene mener de får liten støtte fra ledelsen til kurs og videreutdanning, og at kurs og videreutdanning verken gir uttelling i form av lønn eller andre arbeidsoppgaver. De mener at masterutdanning er viktig for å forstå og anvende kunnskap: «Jeg har tatt flere etterutdanninger etter helsesøsterutdannelsen og på den måten holdt meg faglig oppdatert. Det er trist at faglig kompetanse ikke verdsettes bedre ute i kommunene.»
Holdninger
Helsesøstrene mener det er nødvendig med mer oppmerksomhet på forskningsbasert kunnskap i praksis: «Det er altfor mye synsing, og at vi ʻalltid har gjortʼ [det slik].» De opplever at fag kommer langt ned på lista, og at det er ulik praksis og holdninger til det å holde seg oppdatert.
Diskusjon
Denne studien viser at nasjonale retningslinjer er den mest brukte kunnskapskilden til helsesøstre. De største hindringene for å finne og vurdere forskning er mangel på tid, vanskeligheter med å forstå engelskspråklige artikler og usikkerhet når det gjelder å bedømme kvaliteten på forskning. Mastergrad og stillingsstørrelse har signifikant betydning når det gjelder helsesøstrenes vurdering av hvilken kompetanse de har til å bedømme forskning.
Kunnskapskilder
De senere årene har det kommet mange nye retningslinjer som helsesøstre skal sette seg inn i og følge. Dermed blir retningslinjer en stadig mer betydningsfull kunnskapskilde for helsesøstre (25–29). Nasjonale retningslinjer er faglig normerende, og det skal gode grunner til for å avvike fra disse, selv om helsepersonell må bruke faglig skjønn i vurderingen (1).
I vår studie oppgir over 90 prosent av helsesøstrene at de ofte eller alltid bruker nasjonale føringer og retningslinjer som kunnskapskilde i praksis. Dette funnet samsvarer med funnene i en studie fra 2012 om helsesøstres bruk av kunnskapskilder når det gjelder barnevaksinasjon (7).
Kritikk mot retningslinjer
Flere nasjonale retningslinjer kan både være positivt og negativt. Det finnes lite forskning og kunnskap om hvordan utviklingen med stadig flere nasjonale retningslinjer påvirker yrkesutøvelsen til helsesøstre. Mange hevder at den enkleste måten helsesøstre kan basere sin praksis på relevant og oppdatert forskning, er å følge nasjonale retningslinjer. På den annen side går kritikken mot retningslinjer ofte ut på at de kan overforenkle pasientbehandlingen.
Kritikken går også ut på at de ikke tar høyde for konteksten og multimorbiditeten til pasientene siden retningslinjene ofte omhandler én sykdom eller isolert tilstand (30, 31). Det er ikke forsket på i hvilken grad denne kritikken rammer helsesøstre med tanke på hvordan de bruker retningslinjene.
Studien vår sier heller ikke noe om hvordan helsesøstrene bruker retningslinjene i den praktiske hverdagen. Likevel kan det synes som om retningslinjer påvirker helsesøstres arbeidshverdag stadig mer siden de rapporterte at de bruker dem så ofte.
Studien om hva som fremmer eller hindrer helsesøstres bruk av forskning i konsultasjoner om barnevaksinasjon (7), kan tyde på at helsesøstrene mener at deres ansvar er å følge nasjonale retningslinjer og ikke søke opp forskning på egen hånd.
Nasjonale retningslinjer er bygget på kunnskapsoppsummeringer, og de er derfor mer til å stole på enn enkeltstudier som utgangspunkt for å ta faglige avgjørelser. Helsesøstre bør likevel kunne begrunne sine handlinger bedre enn med at «dette er anbefalt i nasjonale retningslinjer». Det kan være spesielt problematisk at flere retningslinjer er utgitt for flere år siden uten at de er oppdatert med nyere forskning.
Nasjonale retningslinjer viktigere for helsesøstre enn sykepleiere
I studien vår oppgir omtrent 50 prosent av helsesøstrene at de ofte eller alltid bruker kommunens retningslinjer og prosedyrer som kunnskapskilde. I studier blant sykepleiere i primærhelsetjenesten er nasjonale retningslinjer rangert som en lite brukt kunnskapskilde, mens lokale prosedyrer fra sykehuset eller kommunen brukes ofte (6, 10).
Helsesøstre må oftere enn andre sykepleiere i primærhelsetjenesten forholde seg direkte til føringer fra nasjonale retningslinjer. Da er det ikke uventet at studien viser at nasjonale retningslinjer er en viktigere kunnskapskilde for helsesøstre enn for sykepleiere uten videreutdanning i primærhelsetjenesten.
Bruker ikke funn fra forskning
I tråd med tidligere forskning blant sykepleiere (6, 32, 33) viste studien vår at helsesøstrene som svarte på undersøkelsen, sjelden bruker funn fra forskning direkte i praksisen sin. Dette kan gi grunn til bekymring. I forebyggende helsearbeid kan det være ekstra krevende å overføre eller «oversette» funn fra forskning til praksis. Det er for eksempel ikke uvanlig at programmer eller tiltak som er dokumentert effektive, ikke oppnår forventet effekt når de utføres i en annen sammenheng eller befolkningsgruppe enn de først var utprøvd i (34).
En metode eller intervensjon som har vist seg å være effektiv i en befolkningsgruppe, har ikke nødvendigvis samme effekt i en annen sammenheng. For å svare på hvorvidt intervensjonen har effekt, er det alltid nødvendig å vurdere ikke bare selve intervensjonen, men også sammenhengen mellom intervensjonen og konteksten den foregår i (35). Det er derfor grunn til å anta at helsesøstre har behov for kompetanse til å vurdere forskning. De trenger også kompetanse om hvordan forskningen kan implementeres i ulike kontekster.
Hindringer og ferdigheter
Studien vår viser at den største hindringen for å bruke forskning er mangel på tid. Dette funnet samsvarer med funn fra tidligere studier (8, 10, 14, 20, 36). Helsesøstrene utdyper tidsmangelen i fritekstkommentarene. Nesten 40 prosent av helsesøstrene rapporterte også at de var helt enige eller enige i at det var vanskelig å vurdere hvilken betydning funn fra forskning har for deres praksis, som stemmer overens med funn i andre studier (10, 13, 14).
De fleste helsesøstrene synes dessuten at det er vanskelig å forstå engelskspråklige artikler, noe som også er rapportert i andre land der engelsk ikke er morsmålet (37). Språkbarrieren begrenser helsesøstrenes mulighet til å innhente og vurdere ny kunnskap fra forskning. Det kom også frem i fritekstkommentarene at helsesøstrene fokuserte på faglig oppdatering og forskning, men at tiden satte begrensninger.
Dette funnet samsvarer imidlertid ikke med studien som viste at andre sykepleiere i kommunehelsetjenesten hadde liten forståelse for betydningen av å oppdatere kunnskapen sin (6). Funnet vårt kan forklares med at alle helsesøstre har en videreutdanning, som kan ha betydning for hvordan de ser på faglig oppdatering.
Mastergrad har betydning
Helsesøstre med mastergrad hadde mer enn 3,5 ganger så høye odds for å vurdere seg som ganske god til, kompetent til eller ekspert i å vurdere forskning sammenliknet med helsesøstre uten mastergrad. Det har vært mye debatt om behovet for masterutdanninger generelt. Debatten har gått både for og imot utviklingen med at flere og flere videreutdanninger for sykepleiere blir mastergrader (38–40).
Sykepleiere er enige i at kunnskapsbasert praksis er nyttig i klinisk arbeid, men de mangler kunnskap til å gjennomføre det i praksis (41). Sammen med andre studier støtter studien vår at helsesøstre med mastergrad vil ha bedre kompetanse til å vurdere funn fra forskning (36, 42).
Helsesøstre i 100 prosent stilling hadde 1,5 ganger så høye odds for å betrakte seg selv som ganske god, kompetent eller ekspert i å vurdere forskningsbasert kunnskap. Andre studier viser også at det har betydning for implementering av kunnskapsbasert praksis hvor mange timer ukentlig man arbeider (43). Det er rimelig å anta at redusert arbeidstid gir tilsvarende redusert mulighet til å lese fag- og forskningslitteratur eller delta på kurs og fagmøter i arbeidstiden.
Implikasjoner
For å kunne ha en kunnskapsbasert yrkesutøvelse må helsesøstre ha kompetanse til å vurdere flere kunnskapskilder og ikke utelukkende forholde seg til nasjonale retningslinjer og lokale prosedyrer. Denne studien sier ikke noe om hvordan helsesøstre benytter de ulike kunnskapskildene. Det vil derfor være behov for videre forskning på dette området.
Utdanningen
Studiens resultater bør ha betydning for hvordan helsesøsterutdanningen underviser om kunnskapsbasert praksis for å trygge nye helsesøstre i å bruke ulike kunnskapskilder. Kommunene og høyskolene bør også vurdere etterutdanningskurs om kunnskapsbasert praksis og bruk av kunnskapskilder til helsesøstre.
Kommunene
Helsesøsteryrket er omfattende, og helsesøstre arbeider selvstendig, noe som kanskje krever at helsesøsterutdanningen bør være på masternivå. Det er også viktig at kommunene bruker ressursene som helsesøstre med mastergrad innehar, til å utvikle tjenesten i kommunene.
Det er i dag ingen instans som har et overordnet ansvar for å implementere nasjonale retningslinjer og kvalitetssikre lokale prosedyrer i kommunene. Det har lenge vært arbeidet for å etablere et nasjonalt kompetanse- og utviklingssenter for helsestasjons- og skolehelsetjenesten (44–46). Landsgruppen av helsesøstre ser også et stort behov for et slikt senter og har videreført arbeidet med å etablere det. Dette arbeidet bør intensiveres og vil kunne spille en viktig rolle i arbeidet mot målet om kunnskapsbasert praksis i helsesøstertjenesten (47).
Styrker og begrensninger
Det var 708 helsesøstre av 3 130 inviterte som besvarte undersøkelsen. Det tilsvarer en svarprosent på 22,6. Denne svarprosenten samsvarer med andre sammenliknbare studier (48). I 2014 var det totalt 4 368 yrkesaktive helsesøstre i Norge.
I denne studien har vi lyktes i å innhente svar fra 16,2 prosent av hele populasjonen (15). Det at vi valgte å rekruttere via LaH, kan ha introdusert skjevheter i utvalget. Imidlertid har vi ingen data som kan verifisere hvorvidt helsesøstre utenfor LaH er vesentlig forskjellige fra dem som er medlemmer i LaH. Det er derfor vanskelig å vurdere hvorvidt funnene er representative også for de helsesøstrene som ikke har svart. Vi mener likevel at resultatene i denne studien kan gi en pekepinn på forholdene i tjenesten.
En begrensning ved studien vår er imidlertid at vi bare får svar på hva helsesøstrene rapporterer at de gjør, og ikke hva de faktisk gjør i praksis. Studien kan heller ikke svare på hva som er mulige årsaker eller virkninger. Den kan kun beskrive assosiasjoner mellom variablene.
Endringene i henhold til det opprinnelige spørreskjemaet UKBP ble såpass omfattende at resultatene fra denne studien ikke uten videre kan benyttes til å sammenlikne direkte med resultatene fra studier der DEBP eller UKBP er brukt.
Konklusjon
Denne studien viser at nasjonale retningslinjer er helsesøstrenes mest brukte kunnskapskilde. Helsesøstre med mastergrad og helsesøstre som arbeider i 100 prosent stilling, opplever at de er bedre til å vurdere forskningsbasert kunnskap enn helsesøstre uten mastergrad, eller som arbeider i redusert stilling.
Praksisfeltet bør vurdere hvordan disse ressursene kan utnyttes bedre. Utdanningsinstitusjonene bør også vurdere hvordan de underviser i kunnskapsbasert praksis og tilby etterutdanningskurs for helsesøstre. Opprettelsen av et nasjonalt kompetanse- og utviklingssenter for helsestasjons- og skolehelsetjenesten vil kunne ha stor betydning for bruk av kunnskapsbasert praksis og kunnskapsutvikling i helsesøstertjenesten.
Takk til Anne Dalheim for tillatelsen til å bruke den norske oversettelsen av spørreskjemaet «Developing Evidence-Based Practice Questionnaire» (DEBP): «Kartlegging av faktorer som influerer på utvikling av kunnskapsbasert praksis» (UKBP).
Referanser
1. Helsedirektoratet. Nasjonal faglig retningslinje for det helsefremmende og forebyggende arbeidet i helsestasjon, skolehelsetjeneste og helsestasjon for ungdom – høringsversjon. Helsedirektoratet; 2016.
2. Nortvedt MW, Jamtvedt G, Graverholt B, Nordheim LV, Reinar LM. Jobb kunnskapsbasert! En arbeidsbok. Oslo: Akribe; 2012.
3. Nasjonalt kunnskapssenter for helsetjenesten. Kunnskapsbasert praksis 2016. Tilgjengelig fra: http://www.kunnskapssenteret.no/kunnskapsbasert-helsetjeneste (nedlastet 30.10.2017).
4. Sosial- og helsedirektoratet. Kommunenes helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten.: Veileder til forskrift av 3. april 2003 nr. 450. Sosial- og helsedirektoratet; 2004. Tilgjengelig fra: https://helsedirektoratet.no/Documents/Helsestasjon%20og%20skolehelsetjeneste/Kommunens-helsefremmende-og-forebyggende-arbeid-i-helsestasjons-og-skolehelsetjenesten.pdf (nedlastet 21.11.2017).
5. DiCenso A, Bayley L, Haynes RB. Accessing pre-appraised evidence: fine-tuning the 5S model into a 6S model. Evidence Based Nursing 2009;12(4):99–101.
6. Berland A, Gundersen D, Bentsen SB. Evidence-based practice in primary care – An explorative study of nurse practitioners in Norway. Nurse Education in Practice 2012;12(6):361–5.
7. Austvoll-Dahlgren A, Helseth S. Public health nurses’ barriers and facilitators to the use of research in consultations about childhood vaccinations. Scandinavian Journal of Caring Sciences 2012;26(2):271–8.
8. Mallion J, Brooke J. Community-and hospital-based nurses’ implementation of evidence-based practice: are there any differences? British Journal of Community Nursing 2016;21(3):148–54.
9. Stokke K, Olsen NR, Espehaug B, Nortvedt MW. Evidence based practice beliefs and implementation among nurses: a cross-sectional study. BMC Nursing 2014;13(1):8.
10. Dalheim A, Harthug S, Nilsen RM, Nortvedt MW. Factors influencing the development of evidence-based practice among nurses: a self-report survey. BMC Health Services Research 2012;12:367.
11. Maaskant JM, Knops AM, Ubbink DT, Vermeulen H. Evidence-based practice: A survey among pediatric nurses and pediatricians. Journal of Pediatric Nursing 2013;28(2):150–7.
12. Renolen Å, Hjälmhult E. Nurses experience of using scientific knowledge in clinical practice: a grounded theory study. Scandinavian Journal of Caring Sciences 2015;29(4):633–41.
13. Patelarou AE, Patelarou E, Brokalaki H, Dafermos V, Thiel L, Melas CD et al. Current evidence on the attitudes, knowledge and perceptions of nurses regarding evidence-based practice implementation in European community settings: a systematic review. Journal of Community Health Nursing 2013;30(4):230–44.
14. Nilsson Kajermo K, Alinaghizadeh H, Falk U, Wändell P, Törnkvist L. Psychometric evaluation of a questionnaire and primary healthcare nurses' attitudes towards research and use of research findings. Scandinavian Journal of Caring Sciences 2014;28(1):173–85.
15. Statistisk sentralbyrå. Helse- og sosialpersonell, 2014, 4. kvartal 2014. Tilgjengelig fra: http://www.ssb.no/arbeid-og-lonn/statistikker/hesospers/aar/2015-06-12?fane=tabell&sort=nummer&tabell=229477 (nedlastet 15.08.2016).
16. Leung K, Trevena L, Waters D. Systematic review of instruments for measuring nurses' knowledge, skills and attitudes for evidence-based practice. Journal of Advanced Nursing 2014;70(10):2181–95.
17. Upton D, Upton P. Development of an evidence-based practice questionnaire for nurses. Journal of Advanced Nursing 2006;53(4):454–8.
18. Gerrish K, Ashworth P, Lacey A, Bailey J, Cooke J, Kendall S et al. Factors influencing the development of evidence-based practice: a research tool. Journal of Advanced Nursing 2007;57(3):328–38.
19. Dalheim A. Faktorer som influerer på implementering av kunnskapsbasert praksis (masteroppgave): Bergen: Høgskolen i Bergen; 2011.
20. Hommelstad J, Ruland CM. Norwegian nurses' perceived barriers and facilitators to research use. AORN Journal 2004;79(3):621–34.
21. Svarthaug LA. Kunnskapsbasert praksis blant anestesisykepleiere i et norsk helseforetak. Gjøvik (masteroppgave): Høgskolen i Gjøvik; 2012.
22. Polit DF, Beck CT. Nursing Research: Generating and assessing evidence for nursing practice. 10. utg. Philadelphia: Wolters Kluwer; 2017.
23. Waldum-Grevbo KS, Haugland T. En kartlegging av helsesøsterbemanningen i skolehelsetjenesten. Sykepleien Forskning 2015;10(4):352–60. Tilgjengelig fra: https://sykepleien.no/forskning/2015/11/en-kartlegging-av-helsesosterbemanningen-i-skolehelsetjenesten (nedlastet 30.10.2017).
24. Ryghaug M. Å bringe tekster i tale – mulige metodiske innfallsvinkler til tekstanalyse i statsvitenskap. Norsk statsvitenskapelig tidsskrift 2002;4:303–27.
25. Helsedirektoratet. Nasjonale faglige retningslinjer for veiing og måling i helsestasjons- og skolehelsetjenesten. Oslo: Helsedirektoratet; 2010. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonal-faglig-retningslinje-for-veiing-og-maling-i-helsestasjons-og-skolehelsetjenesten (nedlastet 21.11.2017).
26. Helsedirektoratet. Nasjonale faglige retningslinjer for primærhelsetjenesten. Forebygging og behandling av overvekt og fedme hos barn og unge. Oslo: Helsedirektoratet; 2010. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonal-faglig-retningslinje-for-forebygging-utredning-og-behandling-av-overvekt-og-fedme-hos-barn-og-unge (nedlastet 21.11.2017).
27. Helsedirektoratet. Nasjonal faglig retningslinje for barselomsorgen. Nytt liv og trygg barseltid for familien. Helsedirektoratet; 2014. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonal-faglig-retningslinje-for-barselomsorgen-nytt-liv-og-trygg-barseltid-for-familien (nedlastet 21.11.2017).
28. Sosial- og helsedirektoratet. Faglige retningslinjer for oppfølging av for tidlig fødte barn. Oslo: Sosial- og helsedirektoratet; 2007. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonal-faglig-retningslinje-for-oppfolging-av-for-tidlig-fodte-barn (nedlastet 21.11.2017).
29. Sosial- og helsedirektoratet. Retningslinjer for undersøkelse av syn, hørsel og språk hos barn. Oslo: Sosial- og helsedirektoratet; 2006. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonal-faglig-retningslinje-for-undersokelse-av-syn-horsel-og-sprak-hos-barn- (nedlastet 21.11.2017).
30. Alanen S, Kaila M, Välimäki M. Attitudes toward guidelines in Finnish primary care nursing: a questionnaire survey. Worldviews on Evidence-Based Nursing 2009;6(4):229–36.
31. Brean A. Et kaos. Tidsskrift for Den norske legeforening 2016;136(8):687.
32. Boström AM, Kajermo KN, Nordström G, Wallin L. Registered nurses’ use of research findings in the care of older people. Journal of Clinical Nursing 2009;18(10):1430–41.
33. Estabrooks CA, Rutakumwa W, O’Leary KA, Profetto-McGrath J, Milner M, Levers MJ et al. Sources of practice knowledge among nurses. Qualitative Health Research 2005;15(4):460–76.
34. Rychetnik L, Bauman A, Laws R, King L, Rissel C, Nutbeam D et al. Translating research for evidence-based public health: key concepts and future directions. Journal of Epidemiology and Community Health 2012;66(12):1187–92.
35. Kemm J. The limitations of ʻevidence-basedʼ public health. Journal of Evaluation in Clinical Practice 2006;12(3):319–24.
36. Baird L, Miller T. Factors influencing evidence-based practice for community nurses. Br J Community Nurs 2015;20(5):233–42.
37. Khammarnia M, Haj Mohammadi M, Amani Z, Rezaeian S, Setoodehzadeh F. Barriers to implementation of evidence based practice in Zahedan teaching hospitals, Iran, 2014. Nursing research and practice 2015. Tilgjengelig fra: https://www.hindawi.com/journals/nrp/2015/357140/ (nedlastet 21.11.2017).
38. Torgersen AI. Mastersyke blant sykepleiere. Sykepleien 2015;103(1):75. Tilgjengelig fra: https://sykepleien.no/meninger/innspill/2015/01/mastersyke-et-sykepleiefenomen (nedlastet 30.10.2017).
39. Lerdal A. Vi trenger funksjonsorienterte mastergrader. Sykepleien 2014;102 (06):103. Tilgjengelig fra: https://sykepleien.no/2014/06/vi-trenger-funksjonsorienterte-mastergrader (nedlastet 30.10.2017).
40. Skogsaas B. Praksisveilederes refleksjoner om akademisering av spesialutdanningene. Sykepleien Forskning 2016;11(1):56–64. Tilgjengelig fra: https://sykepleien.no/forskning/2016/02/praksisveilederes-refleksjoner-om-akademisering-av-spesialutdanningene (nedlastet 30.10.2017).
41. Skela-Savič B, Hvalič-Touzery S, Pesjak K. Professional values and competencies as explanatory factors for the use of evidence-based practice in nursing. Journal of Advanced Nursing 2017;73(3):1910–23.
42. Cotterill-Walker SM. Where is the evidence that master's level nursing education makes a difference to patient care? A literature review. Nurse Education Today. 2012;32(1):57–64.
43. Hellier S, Cline T. Factors that affect nurse practitioners’ implementation of evidence-based practice. Journal of the American Association of Nurse Practitioners 2016;28(11):612–21.
44. Glavin K. Utkast til plan for nasjonalt kompetanse/utviklingssenter for helsefremmende og forebyggende arbeid rettet mot barn og unge. Oslo: Høyskolen Diakonova; 2005.
45. Hertzberg A, Haug H. Evaluering av utviklingssenter for Helsestasjons- og skolehelsetjenesten. Oslo: HUS, HeSo; november 2004.
46. Glavin K, Bild H, Hønningstad G, Brevik S, JacobsenS, Petersen K. Forsknings- og utviklingssenter for helsestasjons- og skolehelsetjenesten, foreløpig utkast til prosjektbeskrivelse. Oslo: IRHUS; 1998.
47. Landsgruppen av helsesøstre NSF. Nasjonalt kompetanse- og utviklingssenter for helsestasjons- og skolehelsetjenesten.: En idé og planskisse fra en prosjektgruppe i regi av Landsgruppen av helsesøstre NSF. 2009. Tilgjengelig fra: https://www.nsf.no/Content/254457/NASJONALT%20kompetansesenter%20%20Presentasjon%20(2).pdf (nedlastet 21.11.2017).
48. Sarna L, Bialous SA, Wells M, Kotlerman J, Wewers ME, Froelicher ES. Frequency of nurses’ smoking cessation interventions: report from a national survey. Journal of Clinical Nursing 2009;18(14):2066–77.


















0 Kommentarer