Diskusjon
I de to tidsperiodene vi registrerte oksygenbehandling hos
inneliggende barn med bronkiolitt og pneumoni, var det henholdsvis
40 av 135 barn og 63 av 202 barn som fikk oksygen.
Bronkiolittsesongen varierer fra år til år. Studier viser at det
innlegges flest pasienter med denne diagnosen i vintermånedene.
RS-bronkiolitt opptrer fra oktober til mai på den nordlige halvkule
(1). Ved første registrering fikk vi en topp av pasienter i mars.
Første del av registreringsperioden var rolig med få pasienter. Ved
andre datasamling var det mange pasienter i januar og færre i
resten av registreringsperioden. En lang og varierende
bronkiolittsesong utfordrer helseøkonomien, sykehusarealene og
bemanningssituasjonen i barneavdelinger (1).
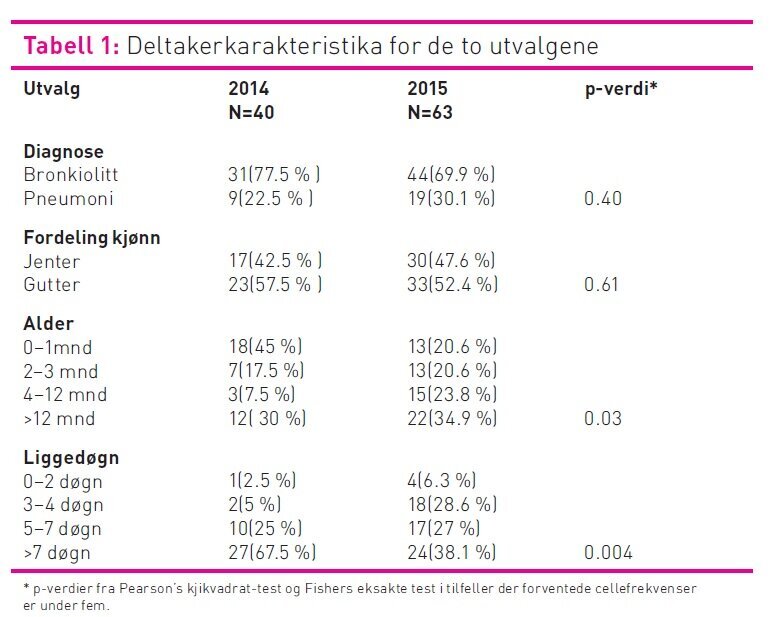
I første registrering var 45 prosent av dem som fikk oksygen,
i aldersgruppen 0–1 måned, mens i andre registrering var det flest
barn med oksygenbehov i pasientgruppen 2–12 måneder.
Erfaringsmessig ser vi slike variasjoner fra år til år. Barn under
seks uker og premature barn er i høyrisikogruppe for å bli alvorlig
syk ved bronkiolitt (15). Vi har erfart at mange av disse
pasientene ofte har behov for CPAP-behandling, og vil derfor ofte
få lengre liggetid, noe som vi også ser i første
datasamlingsperiode.
"Feil administrasjon av oksygen kan gi fatale
konsekvenser."
Gjeldende praksis
Sykepleiere har behov for å kunne initiere akutt
oksygenbehandling. For å oppnå trygg oksygenadministrasjon kreves
klare rutiner for ordinasjon av administrasjonsmåte, flow og ønsket
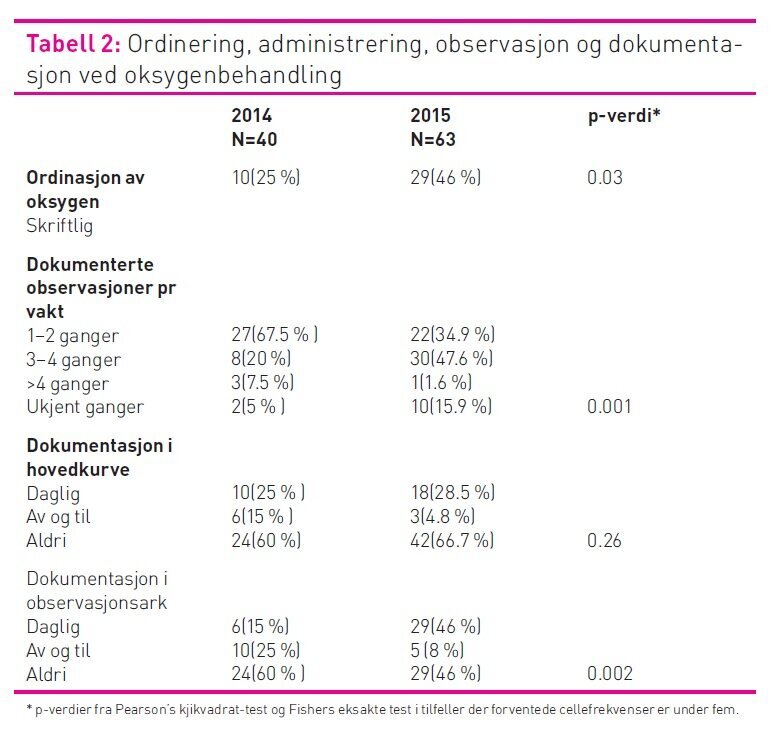
metningsverdi (14). Funnene fra vårt prosjekt viste at oksygen i
større grad ble ordinert skriftlig ved andre registreringstidspunkt
(henholdsvis 25 prosent og 46 prosent ved første og andre
registrering).
Det var i liten grad endring i skriftlig ordinasjon av
oksygenbehandling på nesekateter og damp, men registreringen viser
en trend der oksygen i større grad er ordinert ved bruk av HHHFNC
og CPAP og ved ustabile pasienter. Etter at ny prosedyre for
HHHFNC-behandling var klar, ble det lagt gode føringer for denne
behandlingen (16). I en studie ser vi en betydelig forbedring i
foreskriving av oksygen gjennom bruk av retningslinjer i klinisk
tverrfaglig samarbeid (14). Et tverrfaglig fokus og nært samarbeid
med seksjonsoverlegen var vektlagt i vårt prosjekt med revidert
veileder for kurveføring og ny instruks til legegruppen med
beskrivelse av skriftlig ordinering av oksygen som et
legemiddel.
Ved ordinasjon av oksygen ble det i andre datasamling oftere
beskrevet en ønsket SpO2-verdi for oppstart av oksygenbehandling.
Ved å sette klare kriterier og standarder for når og hvordan
oksygenbehandlingen skal iverksettes, vil vi kunne sikre bedre
kvalitet ved oksygenbehandlingen. Ved HHHFNC- og CPAP-behandling
var det oftere definert ønsket SpO2-verdi. Flere studier har
anbefalt at pasientens SpO2-verdi, respirasjonsfrekvens,
hjertefrekvens og respirasjonsarbeid overvåkes (1). Det er
imidlertid ingen klar konsensus med tanke på vurderinger av
SpO2-verdi og oppstart av oksygenbehandling ved bronkiolitt (1).
Dette fører til at oksygenbehandling iverksettes på varierende
SpO2-verdi. I Storbritannia anbefales SpO2-verdi mellom 92–95 for
oppstart av oksygen, mens tilsvarende SpO2-grense i USA er 90
(1).
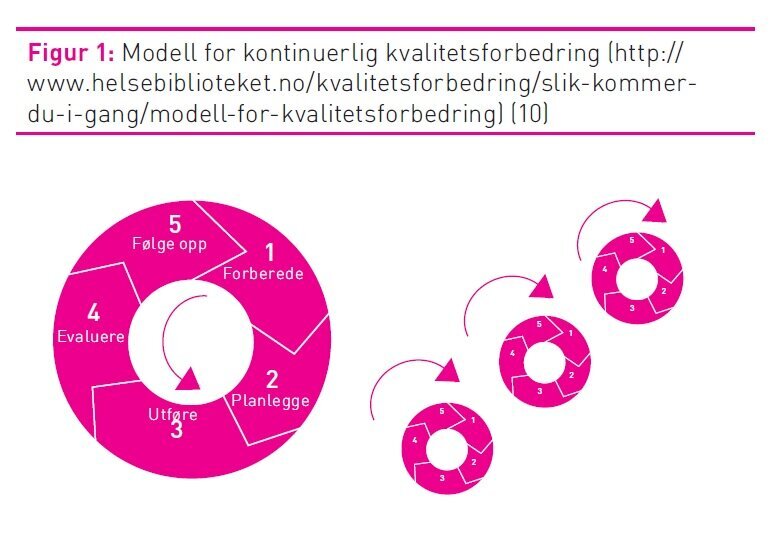
Som beskrevet i Kunnskapssenterets modell for
kvalitetsforbedring er ledelsesforankring svært viktig i alt
kvalitetsarbeid (10). Det er også vesentlig at det brukes tid på
informasjon og diskusjon med alle involverte. I arbeidsprosessen
ønsket vi å fokusere på ordinasjon av oksygenbehandling i hele
personalgruppen og å diskutere gjeldende praksis for den skriftlige
dokumentasjonen av administrasjonsmåte og observasjoner ved
oksygenbehandling. Vi hadde en formening om at vi ikke utførte
denne behandlingen i tråd med anbefalte kriterier og standarder,
noe som registreringene har bekreftet.
Feedback, både skriftlig og muntlig, er mye brukt som strategi
for kvalitetsforbedring. Den er mest effektiv når det er satt klare
mål og handlingsplaner, og når forbedringsarbeidet er gjennomført
av en veileder eller kollega (17). Data fra pasientjournalene med
registrering av gjeldende praksis for skriftlig ordinasjon av
oksygen, administrasjonsmåte og observasjoner samt dokumentasjon
har blitt lagt frem og vurdert på fagseminar og undervisning for
hele personalgruppen. Dette førte til tverrfaglige diskusjoner ved
enheten. Vi har fått høyere oppmerksomhet på bruk av oksygen og mer
respekt for oksygenbehandling. Ny prosedyre for HHHFNC-behandling
er tatt i bruk. Flere studier har identifisert retningslinjer som
et viktig verktøy for å forbedre oksygenbehandling (11). Vi vil
arbeide videre med en generell fagprosedyre for
oksygenbehandling.
Observasjoner og dokumentasjon
Det ble registrert en signifikant endring i daglig
dokumentasjon i observasjonsark (henholdsvis 15 og 46 prosent.) Til
overvåkning benyttes skop, kontinuerlig pulsoksymetri eller
stikkprøver av pulsoksymetri. Studier har vist at pasienten i
varierende grad er monitorert i forbindelse med oksygenbehandling.
Dette er uheldig, da feil administrasjon av oksygen kan føre til
fatale konsekvenser (11). Ved gjennomgang av journalene var det
vanskelig å få presis registrering av hvilken overvåkning som var
benyttet, da overvåkningen ofte ikke var dokumentert. Ved CPAP- og
HHHFNC-behandling antas det at pasienten ble overvåket med skop,
som er vanlig praksis. Ordinering av overvåkning var ikke et
registreringsparameter som var med i prosjektet, men vi la merke
til at det i noen tilfeller var ordinert «skop, stikkprøver» under
forordninger fra lege. Verdien av at sykepleier hele tiden måler
effekten av oksygenbehandlingen ved å bruke pulsoksymetri, er
tildigere beskrevet (11). Tidligere forskning har anbefalt at all
oksygenbehandling overvåkes med pulsoksymetri (18).
Det er tidligere vist at dokumentasjon av overvåkning på
observasjonsarket og tolkning av vitale tegn har signifikant effekt
på optimal oksygenbehandling (11, 13). I første
registreringsperiode ble det brukt et observasjonsark som manglet
plass til å føre viktige observasjoner og til å dokumentere
respirasjonsarbeidet. Observasjonsarket ble også brukt ved CPAP- og
HHHFNC-behandling, men manglet plass til å dokumentere disse
administrasjonsmåtene. Dokumentasjon har helt fra Florence
Nightingales tid vært en av sykepleiernes viktigste funksjoner
(19). Manglene ved det eksisterende arket kunne være en grunn til
at det ble lite brukt. Etter faglig feedback og diskusjon med
sykepleiere og leger ved enheten ble det bestemt å ta i bruk et mer
egnet observasjonsark. Det nye observasjonsarket, som hadde god
plass til å dokumentere både hvordan vi administrerte oksygen samt
effekten av oksygenbehandlingen, gjorde bruken av arket mye mer
hensiktsmessig. Ved andre registrering så vi en klar forbedring i
dokumentasjonen; observasjonsarket ble hyppigere brukt. Tidligere
studier har vist at god overvåkning og tolkning av vitale tegn gir
en sikrere effekt av oksygenbehandling (11). Hyppigheten av
dokumenterte observasjoner har variert på de to måletidspunktene i
vårt prosjekt. Ifølge australske anbefalinger skal alle
innstillinger og verdier alltid dokumenteres ved vaktskifter og
endringer (13).
Vi har ikke sett en signifikant forbedring i dokumentasjon av
administrasjonsmåter i hovedkurven til tross for formidling tilbake
til personalet om resultatene i første registreringsperiode, som
viste mangelfull kurveføring. Hovedkurven gir et godt helhetsbilde
over tid, for eksempel hvor mange dager pasienten har hatt
oksygenbehandling.
Styrker og begrensninger
Det er en styrke ved prosjektet at journaler for alle
inneliggende pasienter med bronkiolitt og pneumoni ble gjennomgått
i en klart avgrenset tidsperiode med ett års mellomrom.
Gjennomføringen var ledelsesforankret og involverte både lege- og
pleiegruppen. En svakhet ved prosjektet kan være at vi bare brukte
data fra pasientkurven (hovedkurve, legemiddelkurvene, kurver for
forordninger, observasjonsark) samt sykepleiedokumentasjon i DIPS
som utgangspunkt for å registrere om oksygen var skriftlig
ordinert. Grunnen til at vi valgte å registrere data kun fra
pasientpermen, er at sykepleiere først og fremst bruker dette
arbeidsdokumentet for å initiere videre observasjon og tiltak. I
studien vurderte vi å ha med legenotat i pasientjournalen, men
ettersom slike data ikke tilførte ny informasjon til
registreringen, ble denne informasjonen ikke systematisk
gjennomgått og registrert. En annen svakhet ved prosjektet kan være
at det kun ble registrert innleggelsesdiagnose på pasientene ved de
to datasamlingstidspunktene. En del av pasientene som hadde
innleggelsesdiagnose bronkiolitt, fikk i tillegg diagnosen viral
pneumoni. Erfaringsmessig har vi sett at de da får et oksygenbehov
som kan være litt langtrukket. Tilleggsdiagnoser kunne derfor med
fordel vært registrert, da de kan gi et lengre opphold.
Konklusjon
Prosjektet har vist at gjeldende praksis ved ordinasjon av
oksygenbehandling var mangelfull. Undersøkelsen viser også at
dokumentasjonspraksis for administrasjonsmåte og observasjoner var
signifikant forskjellig i andre registreringsperiode. Resultatene
fra første registreringstidspunkt har bidratt til at det ble
utarbeidet nye rutiner for skriftlig ordinasjon av oksygen, og et
systematisk arbeid med utvikling av ny fagprosedyre for generell
oksygenbehandling er igangsatt.
Takk til seksjonsoverlege Asle Hirts, statistiker Jannicke
Igland, sykepleier Jennifer Cairncross og personalgruppen på enhet
post 4 for gode diskusjoner, engasjement og innspill i
gjennomføringen av prosjektet.
Referanser
1. Øymar K, Skjerven H, Bruun Mikalsen I. Acute bronchiolitis
in infants – a review. Scandinavian Journal of Trauma,
Resuscitation and Emergency Medicine 2014;22:23.
2. Wainwright C. Acute viral bronchiolitis in children – a
very common condition with few therapeutic options. Paediatr Respir
Rev. 2010;11(1):39–45.
3. Adams M, Doull I. Management of bronchiolitis. Pediatrics
and Child Health 2009;19(6):266–70.
4. Zentz E. Care of infants and children with bronchiolitis: a
systematic review. J Pediatr Nurs. 2011;26(6):519–29.
5. Lee JH, Rehder KJ, Williford L, Cheifetz IM, Turner DA. Use
of high flow nasal cannula in critically ill infants, children, and
adults: a critical review of the literature. Intensive Care Med.
2013
Feb;39(2):247–57.
6. McKiernan C, Chua L, Visintainer P, Allen H. High flow
cannulae therapy in infants with bronkiolitis. The Journal of
Pediatrics 2010;156(4)634–8.
7. Beggs S, Wong ZH, Kaul S, Ogden KJ, Walters JA. High-flow
nasal cannula therapy for infants with bronchiolitis. Cochrane
Database Syst Rev. 2014 Jan 20;1:CD009609.
8. Mayfield S, Jauncey-Cooke J, Bogossian F. A case series of
paediatric high flow nasal cannula therapy. Australian Critical
Care. 2013;26(4):189–92.
11. Nippers I., Sutton A. Oxygen therapy: professional
compliance with national guidelines. British Journal of Nursing
2014:3(7)382–6.
12. Oftedal SF, Flaten SM. Oksygenbehandling for voksne
innlagt i sykehus, EK Lungeavdelingen, Haukeland
universitetssykehus 2014.
13. Royal Children›s Hospital Melbourne. Oxygen delivery
clinical guidelines 2013.
14. Medford A, Bowen J, Harvey J. Improved oxygen prescribing
using a nurse-facilitated reminder. British Journal of Nursing
2009;18(12):730–4.
15. Smyth R, Openshaw P. Bronchiolitis. Lancet
2006;368:312–22.
16. Hirth A. Heated humidified high flow nasal cannula terapi
(HHHFNC) på post 4 BKB, EK Barneklinikken, Haukeland
Universitetssykehus 2015.
17. Ivers N, Jamtvedt G, Flottorp S, Young JM, Odgaard-Jensen
J, French SD, O›Brien MA, Johansen M, Grimshaw J, Oxman AD. Audit
and feedback: effects on professional practice and healthcare
outcomes. The Cochrane Database of Systematic Reviews 2012 Jun
13;6:CD000259
18. O›Driscoll BR, Howard LS, Davison AG. British Thoracic
Society. BTS guideline for emergency oxygen use in adult patient.
Thorax. 2008 Oct;63 Suppl 6:vi1–68.
19. Cheevakasemsook A, Chapman Y, Francis K, Davies C. The
study of nursing documentation complexities. International Journal
of Nursing Practice 2006;12:366–74.















0 Kommentarer