Helsesøstres oppfatninger av mødres interaktive ernæringsfremmende allmenndannelse

Mange helsesøstre oppfatter innvandrermødres interaktive ernæringsfremmende allmenndannelse som lavere enn hos norske mødre.
Bakgrunn: Kommunikasjon om kosthold mellom helsesøstre og innvandrermødre i Norge er utfordrende. Mødrenes begrensete norskspråklige ferdigheter og manglende innsikt i helse- og ernæringsbegreper og sammenhenger har vært antydet som mulige forklaringer på dette.
Hensikt: Å kartlegge helsesøstre i Norges oppfatninger av norske mødre og innvandrermødres interaktive ernæringsfremmende allmenndannelse med et spørreskjema.
Metode: Til sammen åtte Likert-skalerte holdningsutsagn (1=«sterkt uenig»–5=«sterkt enig») om helsesøstrene oppfatning av «interaktiv ernæringsfremmende allmenndannelse» hos helsestasjonsbesøkende mødre ble utviklet. Til sammen 280 helsestasjoner og N = 666 helsesøstre deltok i studien. Rasch-analyse ble brukt til å validere og sammenlikne gjennomsnittsskår på to likelydende holdningskonstrukter om helsesøstrenes oppfatning av henholdsvis norske mødres og innvandrermødres interaktive ernæringsfremmende allmenndannelse.
Resultater: Rasch-analysen demonstrerte forskjell i helsesøstrenes oppfatning av interaktive ernæringsfremmende allmenndannelse hos norske mødre versus innvandrermødre som besøker helsestasjoner; de syntes sistnevnte mødregruppes nivå var lavest.
Konklusjon: Helsesøstres kommunikasjon om kosthold med mødre som besøker på helsestasjoner i Norge bør tilpasses mødrenes ulike grader av interaktive ernæringsfremmende allmenndannelse.
Innledning
Helsestasjonen er en viktig arena i folkehelsearbeidet i Norge siden den benyttes av nesten alle barnefamilier (1,2). Veiledning om barns (fra 0–7 år) ernæring, kosthold og spisevaner er anbefalt som innhold i helsesøsters konsultasjoner med foreldrene (2). Studier har imidlertid vist at helsesøstre trenger mer kunnskap om og ferdigheter i ernæringsveiledning (3,4) Dette gjelder spesielt i kommunikasjon med mødre i familier som har et annet førstespråk og en annen matkultur enn nasjonens majoritet (4). Helseproblemer hos mødre med innvandrerbakgrunn (personer som er født i utlandet av to utenlandsfødte foreldre og som på et tidspunkt har innvandret til Norge) (5), som for eksempel svangerskapsdiabetes, er sett i sammenheng med økt prevalens av overvekt (6).
Effektiv helsekommunikasjon mellom helsepersonell og pasienter er viktig for positive helseutfall (7). Enkelte innvandrere har begrensete norskspråklige ferdigheter. Mangelfull kunnskap om helse- og ernæringsbegreper er blitt antydet som mulig forklaring på hvorfor helsekommunikasjonen mellom innvandrermødre og helsesøstre under helsestasjonsbesøket kan bli lite vellykket (8,9). Disse individuelle ferdighetene og kunnskapene gjenspeiles i teori for begrepet «health literacy» (10). To forslag til norsk oversettelse av health literacy-begrepet foreligger: «Helsefremmende allmenndannelse» (11) og «helseinformasjonsforståelse» (7). I denne artikkelens forholder vi oss til følgende definisjon av health literacy (12, s. 3): «Health literacy is linked to literacy and entails people’s knowledge, motivation and competences to access, understand, appraise, and apply health information in order to make judgments and take decisions in everyday life concerning healthcare, disease prevention and health promotion to maintain or improve quality of life during the life course».
Varierende grad av «health literacy» (HL) kan således forekomme hos en person som i perioder gjennom livsløpet kan befinne seg i de tre understrekete kontekstene. Det er vist at mange «ikke-vestlige» innvandrere (fra Afrika, Asia, Europa utenom EU/EFTA land, Sør- og Mellom-Amerika, Oseania utenom Australia og New Zealand) (13), til typiske vestlige land har lav HL (14–16).
En sentral kunnskaps- og ferdighetsdimensjon innen HL er interaktiv HL (IHL) og omhandler evnen til å innhentekunnskapsbasert informasjon fra ulike kilder og aktivt anvende dem, samt å kunne kommunisere med helsearbeidere om sitt anliggende. Evnen til finne frem til riktig instans i helsevesenet for å få hjelp til sitt helseproblem, hører også til denne dimensjonen (9,10,12,17). En norsk studie viser at innvandrergrupper gjerne benytter legevakten for å få hjelp til ulike helseplager (18). Basal dimensjon innen HL er funksjonell HL (FHL). FHL handler om lese- og skriveferdigheter og elementære anatomiske og fysiologiske kunnskaper om menneskekroppen, som er nødvendig for å kunne forstå og anvende helseråd (9,10,17). Flere internasjonale studier har vist at mange innvandrere har lavere FHL enn majoritetsbefolkningen (15,16). De mest «avanserte» kunnskapene og ferdighetene innen HL anses å være kritisk HL (CHL), som dreier seg om å kunne kritisk vurdere og helseråd og avsendere av slik informasjon (9,10,12,17).
Denne artikkelen dreier seg imidlertid kun om den interaktive dimensjonen innen HL, og da med fokus på kunnskaper og ferdigheter om kosthold og ernæring som viktig ingrediens for å oppnå god helse (19). Siden et sunt kosthold kan ha sykdomsforebyggende og helsefremmende effekter på individer (19), kan HL-definisjonen og de tilhørende tre innholdsdimensjonene nevnt over – med lett omskrevet ordlyd – trolig gjenspeile en persons ernæringsrelaterte HL – eller nutrition literacy (NL) (8,19–21). Pettersens norske oversettelse av NL er ernæringsfremmende allmenndannelse (8). Silk et al. definerer NL som: «as the degree to which individuals can obtain, process, and understand the basic nutrition information and services they need to make appropriate nutrition decisions.» (21, s. 4). Denne NL-definisjonen er nært forbundet med HL-definisjonen til Nutbeam (10). De tre innholdsdimensjonene i HL; FHL, IHL og CHL er antatt å ha tilsvarende dimensjoner i NL; funksjonell NL (FNL), interaktiv NL (INL) og kritisk NL (CNL) (8,21,22). INL omfatter de kompetanser som er nødvendige for å kunne søke etter relevant informasjon om ernæring og kosthold, samt å kunne kommunisere og drøfte ernæringsrelatert helseinformasjon i lag med helsepersonell. Å kunne finne fram til instanser i samfunnet som kan gi valid ernærings- og kostholdsinformasjon inngår også i INL-kompetanse (8).
Helsestasjonen er en kontekst hvor det foregår interaktiv kommunikasjon om kosthold og helse (2). Helsesøster gjennomfører helsekommunikasjon rutinemessig overfor alle besøkende, både med helsefremmende og sykdomsforebyggende målsettinger. I slike sammenhenger er kostholdsveiledning én av flere pålagte strategier (2). Helsestasjonsbesøkende mødres grad av INL kan ha betydning for informasjonen som formidles til helsesøstrene om barnets og familiens kosthold, noe som kan påvirke helsesøstrenes veiledning og eventuelt helseutfallet hos mødrenes barn (23).
Få kartleggingsstudier om personers NL er utført i forhold til HL (20). I begge tilfeller har det vært brukt spørreskjemaer som måleinstrumenter, hovedsakelig for å måle det laveste, basale nivået, henholdsvis FHL og FNL. Disse målingene har fokusert på målgruppers leseferdigheter, tallforståelse og evne til å skjønne medisinpreskripsjon og matvaredeklarasjoner (20). Imidlertid har antallet kartleggingsstudier av gruppers NL økt i de fem siste årene, deriblant av spedbarnsmødre (24,25). Dersom spedbarnsmødre har lav NL, så kan dette bli en barriere for å få til et sunt kosthold hos barna deres (26). Guttersrud et al. og Guttersrud & Pettersen har nylig validert to spørreskjemaer for CNL, henholdsvis til bruk overfor sykepleierstudenter og tiendeklasseelever i norsk skole (22,27). I øyeblikket foreligger det sannsynligvis ingen validerte spørreskjemaer som spesifikt måler INL, og for øvrig finnes det få som måler IHL (17,28). Dog hevdes det at et høyt nivå av INL trolig er én viktig forutsetning for personlig ervervelse av god ernæringsstatus og helse (8). På grunn av økningen i befolkningens tilgang på kostholdsinformasjon og helsevesenets ønske om å styrke den enkeltes mulighet til brukermedvirkning (29).
Helsesøstre ved helsestasjoner i Norge er pålagt å ha ernærings-, kostholds- og helsesamtaler med de besøkende (2). Samtidig har andelen innvandrere i Norge økt betraktelig de siste to tiår (30). Denne kombinasjonen har trolig gitt kommunikasjonsmessige utfordringer for helsesøstre – og for helsepersonell generelt (18). Hensikten med vår studie er å kartlegge helsesøstre i Norges oppfatning av norske mødres og innvandrermødres INL ved hjelp av et nyutviklet spørreskjema. Til validering av indikatorene for INL i dette skjemaet ble det benyttet Rasch-analyse (31). Kartleggingen av helsesøstrenes INL-oppfatninger er ment å danne grunnlag for utvikling av et spørreskjema til bruk i en landsomfattende undersøkelse av helsestasjonsbrukeres NL (innbefattet alle tre dimensjonene; FNL, INL og CNL).
Metode
Spørreskjemautvikling
Et utsagnsbasert spørreskjema om helsesøstrenes oppfatning av helsestasjonsbesøkende mødres INL ble utviklet på bakgrunn av foreliggende HL- og NL-definisjoner og teori. Det er også basert på eksisterende spørreskjema og tilhørende funn i empiriske studier, både internasjonalt og nasjonalt (8,10,12,20–22,32,33). Førsteforfatter av vår artikkel gjennomførte dessuten fem fokusgruppeintervjuer med 26 helsesøstre ved fem helsestasjoner i Østlandsregionen om NL-relaterte temaer i forkant av spørreundersøkelsen. Utsagnene i spørreskjemaet handler i hovedsak om mødrenes evne til å kunne formidle og interagere med helsesøstre om temaene kosthold, ernæring og helse (8). Ordlyden er tilpasset helsestasjonen som kontekst. Helsesøstrene ble bedt om å gradere sine oppfatninger av de besøkende mødrenes INL (indirekte mål). Det var således ikke de besøkende mødrene selv som besvarte spørreskjemaet (direkte mål).
Til sammen åtte Likert-skalerte holdningsutsagn (fra «1=«sterkt uenig» til 5=«sterkt enig») ble benyttet for å måle INL. Disse åtte utsagnene er vist i figur 1.
Helsesøstrene ble først bedt om å gi sin oppfatning av etnisk norske mødres INL (utsagn 6–13), dernest av innvandrermødres INL (samme utsagn ble plassert senere i spørreskjemaet, fra utsagn 19–26). Hva som mentes med norske mødre og innvandrermødre ble redegjort for i spørreskjemaet. Bakgrunnsvariabler var helsesøstrenes alder, ansiennitet som helsesøster, antall år ansatt ved helsestasjon, etnisitet og fylkestilhørighet. I tillegg inneholdt spørreundersøkelsen flere variabler til bruk for å besvare problemstillinger i andre tiltenke artikkelpublikasjoner. Tre helsesøstre deltok i pilottestingen av spørreskjemaet, hvilket førte til minimale språklige endringer av variablene.
Utvalg
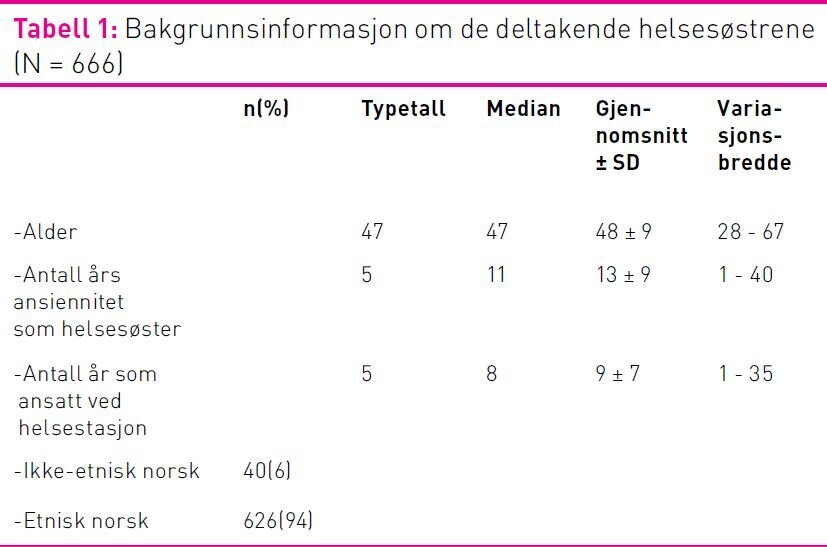
En offentlig tilgjengelig liste for salg hos Kommuneforlaget viste at det per 2010 var totalt 690 helsestasjoner fordelt rundt om i landet (34). Til sammen finnes det trolig cirka 4000 helsesøstre i Norge (A.G. Ersvik, 6.9, 2013, muntlig kommunikasjon). Beregning av utvalgsstørrelse (35) indikerte at henholdsvis 247 helsestasjoner og 351 helsesøstre trengtes som et minimum antall representative deltakere i studien for å kunne utføre utvalgsstatistikk. I alt 390 helsestasjoner ble tilfeldig trukket etter stratifisering for fylker og antall enheter (siden det ofte er mange helsestasjoner i de største byene). Ved de utvalgte helsestasjonene var det registrert til sammen 1107 tilsatte helsesøstre. Alle disse fikk via intern kontaktperson tilsendt invitasjons- og informasjonsbrev om frivillig og anonym deltakelse i studien. Til sammen 280 helsestasjoner og N=666 helsesøstre besvarte det web-linkete spørreskjemaet (36) etter én e-postpurring, hvilket tilsvarte henholdsvis 72 prosent og 62 prosent svarrespons. Tabell 1 viser fordeling av de deltakende helsesøstrenes alder og ansiennitet, hvor lenge de har jobbet ved helsestasjon, og hvor mange av dem som var etnisk norske og ikke-etnisk norske.
Rasch-analyse
Med uttrykket holdningsskår menes helsesøsterens totale «enighet» til utsagnene i INL-konstruktet (37). En helsesøster med høy holdningsskår er gjennomgående «enig/sterkt enig» i utsagnene om brukernes INL, mens det er motsatt for en helsesøster med lav holdningskår; hun er gjennomgående «uenig/sterkt uenig». Et utsagns affektive nivå tilsvarer per definisjon «den overbevisningen som kreves (hos en helsesøster) for å ha 50 prosent sannsynlighet for å krysse av i en gitt svarkategori til et holdningsutsagn», for eksempel at en helsesøster krysser av i svarkategoriene «enig» eller «sterkt enig» (37).
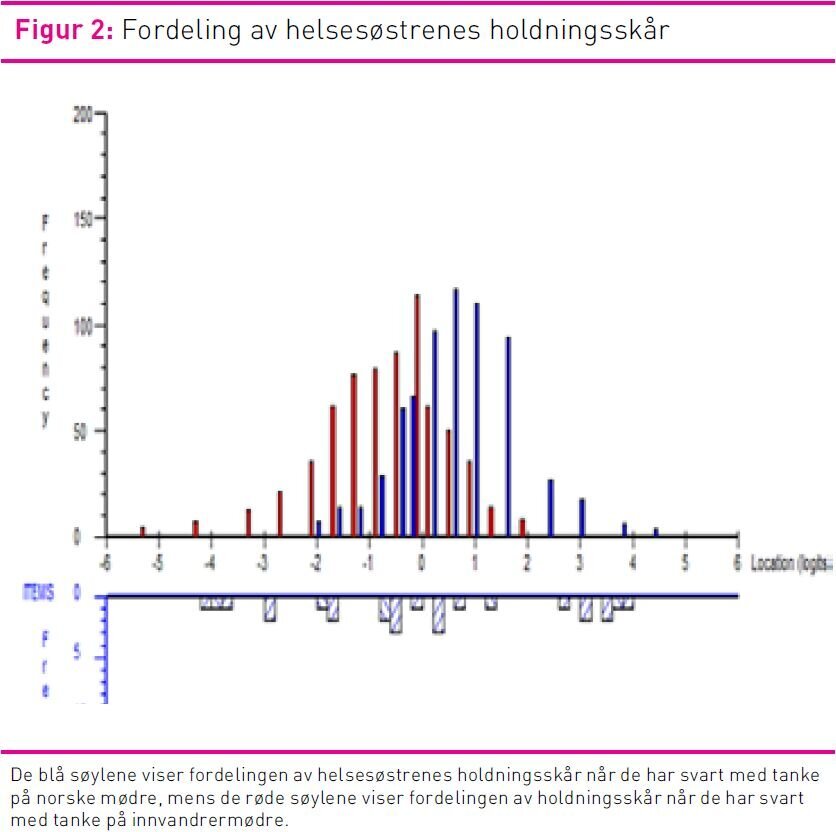
I Rasch-analysen som er benyttet i denne artikkelen, ble helsesøstrenes holdningsskår og utsagnenes affektive nivåer oppgitt i log-enheter og avsatt langs et felles kontinuum av det som måles (i dette tilfellet INL). Nullpunktet i kontinuumet angir utsagnenes gjennomsnittlige affektive nivå. Helsesøstre med høyere holdningsskår enn null log-enheter vil ligge til høyre for nullpunktet, mens helsesøstre med lavere holdningsskår vil ligge til venstre (37). Dette prinsippet er vist i figur 2 for å demonstrere hvordan helsesøstrenes holdningsskår på INL-konstruktet fordelte seg når de har svart med tanke på henholdsvis etnisk norske mødre og innvandrermødre.
I Rasch-analyse motsvarer personseparasjonsindeks (PSI) Cronbachs alfa som mål på indre konsistensreliabilitet i et konstrukt (37). I denne artikkelen ble PSI målt for konstruktet INL. En PSI-/Cronbachs alpha-verdi på over 0,70 for et konstrukt regnes ofte som akseptabel reliabilitet (37).
Dataanalyse
INL-konstruktet ble validert med «partial credit parametrisering» (38) av den polytome endimensjonale Rasch-modellen (Resaland et al. 2015, foreløpig upubliserte data). Rasch-programmet RUMM2030 ble benyttet i analysene (39). Analyseteknikkene som er gjort på dataene for INL-konstruktet er i hovedsak valg av parametrisering («Fishers likelihood test»), dataenes overordnete tilpasning til valgt Rasch-modell («item-trait-interaction»), analyse av «differentional item functioning» (forkortet DIF), analyse av dimensjonalitet og vurdering av utsagnenes svarkategorier (37,38,40–46) (Resaland et al. 2015, foreløpig upubliserte data).
Etiske vurderinger
Studien er godkjent av Norsk Samfunnsfaglig Datatjeneste. Deltakelsen var frivillig, og alle helsesøstre og helsestasjoner var anonyme under hele forskningsprosessen.
Finansiell støtte
Studien mottok støtte fra Norges forskningsråd som ett av flere delprosjekter i et større forskningsprosjekt ved HiOA, kalt SOMAH (47).
Resultater
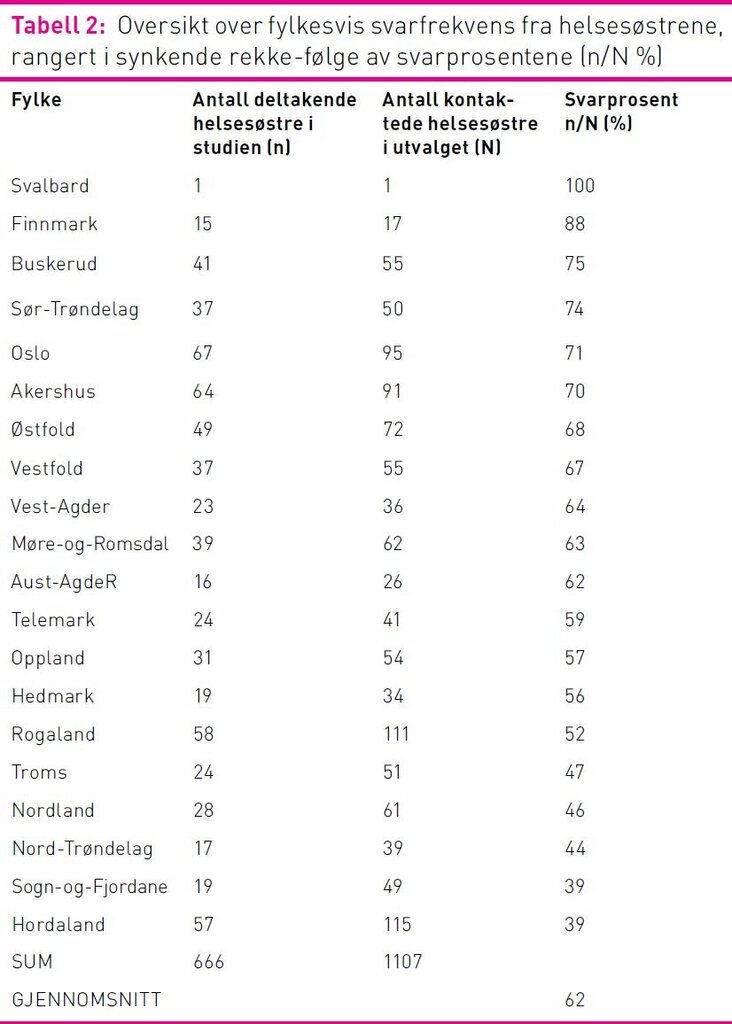
Tabell 2 viser fylkesvis fordeling av respondentene i forhold til hvor mange helsesøstre som i utgangspunktet ble kontaktet, samt utregnet svarprosent.
Indre konsistensreliabilitet (PSI) var henholdsvis 0,77 for INL-konstruktet når det gjaldt helsesøstrenes oppfatning av innvandrermødre, mens PSI var 0,69 for oppfatningen av norske mødre. Gjennomsnittlige holdningsskår og standardavvik (i parentes) på INL-konstruktet var 0,70 (1,11) og -0,69 (1,11) for helsesøstrenes syn på henholdsvis etnisk norske mødre og innvandrermødre (signifikant forskjellig p<0,001 i ANOVA-test). Figur 2 viser fordelingen av helsesøstrenes holdningskår og utsagnenes affektive verdier for INL-konstruktet.
Søylediagrammet (figur 2) illustrer at når helsesøstrene har svart på INL-utsagn med tanke på norske mødre (blå søyler), ligger hoveddelen av deres holdningsskår til høyre for nullpunktet (se forklaring i metodekapittelets avsnitt kalt «Rasch-analyse). Når de har svart med tanke på innvandrermødre (røde søyler), ligger derimot hoveddelen av holdningskårene til venstre. Dette betyr, at når helsesøstrene vurderer norske mødres INL, er flere «enig/sterkt enig» i utsagnene enn når de vurderer innvandrermødres INL. Mange er da heller «uenig/sterkt uenig».
Diskusjon
Sammenlikningen av helsesøstrenes gjennomsnittlige oppfatning av INL hos henholdsvis norske mødre og innvandrermødre, ble utført ved Rasch-analyse. Resultatet tyder på at helsesøstrene oppfatter INL hos innvandrermødre som lavere enn hos norske mødre. Indre konsistensreliabilitet (PSI og CCA) for INL-konstruktet var imidlertid nær laveste grenseverdi, både for helsesøstrenes oppfatning av norske mødre og innvandrermødre. Det kan derfor være behov for å ordlydrevidere, erstatte eller tilføre dette INL-konstruktet flere utsagn i (37).
Bakgrunnsinformasjon om de deltakende helsesøstrene viste brukbar representativitet (helsesøster ansatt i helsesøsterutdanningen ved Høgskolen i Oslo og Akershus, muntlig kommunikasjon). Den forholdsvis lave deltakerandelen fra Hordaland fylke skyldtes i hovedsak manglende deltakelse fra helsestasjoner og helsesøstre i Bergen (ikke oppgitt noen grunn). Svarprosenten var imidlertid forholdsvis høy, men det er mulig at de helsesøstrene som har respondert er de mest temainteresserte, har etablerte holdninger og er opptatt av forskning i dette feltet (48).
Utsagnene for INL reflekterer trolig vesentlige momenter i kommunikasjon om kosthold og ernæring som foregår ved helsestasjoner i Norden (3). Instruksene som helsesøstre fikk i spørreskjemaet var å svare på de samme INL-reflekterende utsagnene én gang til, men da kun med tanke på innvandrermødre. Dette kan imidlertid ha initiert en forventning hos enkelte om at de burde svare annerledes når det gjaldt denne mødregruppen.
Et annet forbehold vedrørende resultatene, er at helsesøstrene i vår studie har betraktet innvandrermødre som én samlet, uspesifisert gruppe. Variasjon i INL kan imidlertid være stor mellom mødre innad i én og samme etniske gruppe. Dette er vist i studier – dog av IHL – hos etnisk japanske diabetespasienter (49) og hos personer i ulike innvandrergrupper i Sverige (28).
Denne artikkelens resultater kan sies å gjenspeile resultater i den norske HL-fokuserte spørreundersøkelsen gitt til helsesøstre ved helsestasjoner i 2009. Deres oppfatning var at innvandrermødre hadde lavere IHL enn norske mødre (9). Ordlyden i de få måleinstrumentene som eksisterer og tenderer å måle IHL (28,49) er nokså lik ordlyden i vår artikkels INL-konstrukt. Ordet «helse» har vi erstattet eller supplert med ordene «mat» og «kosthold». Vi er ikke kjent med om det internasjonalt foreligger publikasjoner som viser helsesøstres oppfatninger av helsestasjonsbrukeres INL, ei heller om INL hos brukerne selv. Dette skyldes trolig, som tidligere nevnt, at NL-begrepet er langt mindre kjent og utforsket enn HL. Det er derfor ikke mulig å direkte sammenlikne våre data med andre undersøkelser for å vurdere om helsesøstrenes gjennomsnittskår for oppfattet INL hos de to brukergruppene er lave eller høye, eller om vår observerte forskjell i gjennomsnittskår er stor eller liten. Analysemetoden vi har brukt (Rasch) indikerer kun at det er en reliabel og statistisk signifikant forskjell i gjennomsnittsskår på INL-konstruktet mellom de to gruppene som er vurdert av helsesøstrene.
En amerikansk studie påpeker at kliniske ernæringsfysiologer heller ønsker seg screeningverktøy for pasienters NL i sin arbeidspraksis, enn de foreliggende måleinstrumentene for HL (26). Særlig gjelder det overfor pasienter med diabetes type 2, en sykdom som for øvrig i økende grad ser ut til å ramme kvinner i enkelte innvandrergrupper i Norge (6). Mange av helsesøstrene i vår studie oppfattet at mange innvandrermødre i Norge har lav INL. Dersom dette blir bekreftet ved fremtidige direkte INL-målinger, kan det tenkes at disse mødrene i liten grad forsøker å, eller kan, orientere seg om hva som regnes som et sunt kosthold, både for sitt barn og for dem selv, og at de heller ikke oppsøker instanser i samfunnet hvor de kan få veiledning om slikt (8). Konsekvenser av dette kan i verste fall bli feilernæring, over- eller undervekt og tilhørende sykdommer, både hos barn og mor (9,25,26).
Vår indirekte studie har visse likheter med Garnweidnet et al. sin direkte studie av innvandrerkvinner om deres opplevelse av kommunikasjon med jordmødre om kosthold under svangerskap (50). Mange innvandrerkvinner hevdet under intervjuene at innholdet i kommunikasjonen med jordmor virket noe «fremmedartet» og lite kultursensitiv. Jordmødrene ga for eksempel sjelden forslag til mat og måltidsrutiner som var typisk for den etniske minoriteten mødrene tilhørte (50,51). Garnweidner et al. og vår studie antyder til sammen at det kan være gjensidige, interaktive utfordringer i kommunikasjon om kosthold og helse mellom helsepersonell generelt og innvandrerkvinner. Styrking av innvandreres NL, og særlig den interaktive dimensjonen INL, bør være en prioritert oppgave for skolevesen og pasientopplæring. Kostholdsveiledning ved helsestasjoner bør skreddersys til brukernes kartlagte nivåer av INL – og med fordel også til deres FNL- og CNL-nivåer (8).
Helsesøstres opplevelse av lav INL hos mange innvandrermødre kan imidlertid skyldes helsesøstres begrensede evne til å gjennomføre kommunikasjon om kosthold i tråd med mødrenes kultursensitive normer for og forventning til slik konsultasjon (51). Mødrenes INL behøver således ikke være lav, men kan oppleves av helsesøstrene å være det etter «norsk standard» for kommunikasjonsrutiner og tematisk innhold i kostholds- og ernæringsveiledning som gis ved helsestasjoner i Norge.
Konklusjon
Mange helsesøstre oppfatter INL hos innvandrermødre som lavere enn hos norske mødre, målt med et nyutviklet og Rasch-validert INL-konstrukt. Det anbefales å rutinemessig kartlegge helsestasjonsbrukernes INL (og NL generelt) i forkant av kostholdsveiledningen. Et instrument for direkte måling av INL hos helsestasjonsbrukere bør utvikles og utprøves ved Rasch-analyse. Dette måleinstrument må være språk og kultursensitivt tilpasset helsestasjonsbrukerne som tilhører de tallmessig dominerende etniske minoritetsgruppene i Norge.
Referanser
1. Helsedirektoratet. Utviklingsstrategi for helsestasjons- og skolehelsetjenesten. Oslo: Helsedirektoratet; 2010. IS-1798. Tilgjengelig fra: https://helsedirektoratet.no/publikasjoner/utviklingsstrategi-for-helse… (Nedlastet 23.09.2015).
2. SHDIR. Veileder til forskrift av 3. april 2003 nr. 450 Kommunens helsefremmende og forebyggende arbeid i helsestasjons og skolehelsetjenesten Oslo: Direktoratet 2004.
3. Ilmonen J, Isolauri E, Laitinen K. Nutrition education and counselling practices in mother and child health clinics: study amongst nurses. J Clin Nurs 2012; 21:2985-2994. DOI:10.1111/j.1365-2702.2012.04232.x
4. Magnusson MB, Kjellgren KI, Winkvist A. Enabling overweight children to improve their food and exercise habits – school nurses› counselling in multilingual settings. J Clin Nurs. 2012; 21:2452–60.
5. Store Norske Leksikon. [internett]. Tilgjengelig fra: http://snl.no/innvandring (Nedlastet 12.08.2014).
6. Kumar BN, Meyer HE, Wandel M, Dalen I, Holmboe-Ottesen G. Ethnic differences in obesity among immigrants from developing countries, in Oslo, Norway. Int J Obesity. 2006; 30:684–90.
7. Pettersen KS, Jenum AK. Hva betyr «health literacy» for sykepleiernes helsekommunikasjon? Sykepleien Forskning. 2014; 9:268–75.
8. Pettersen KS. Kostholdsinformasjon og annen helseinformasjon. I: Holthe A, Wilhelmsen BU. (red). Mat og helse i skolen. Bergen: Fagbokforlaget; 2009 (s. 87–100).
9. Finbråten HS, Pettersen KS. En norsk pilotstudie av helsesøstres oppfatninger av pasienters health literacy: helsefremmende allmenndannelse. Nordisk Tidsskrift for Helseforskning. 2012;8:63–77.
10. Nutbeam D. Health literacy as a public health goal: a challenge for contemporary health education and communication strategies into the 21st century. Health Promot Int. 2000;15:259–67.
11. Pettersen S. Er også naturfagdidaktikk godt for helsen? I: Bungum B, Jorde D. (red). Naturfagdidaktikk. Perspektiver – Forskning – Utvikling. Oslo: Gyldendal Akademisk; 2003 (s.273–88).
12. Sørensen K, Van den Broucke S, Fullam J, Doyle G, Slonska Z, Brand H, et al. Health literacy and public health: A systematic review and integration of definitions and models. BMC Public Health. 2012; 12. DOI:10.1186/1471-2458-12-80.
13. SSB. [internett]. Tilgjengelig fra: http://www.ssb.no/innvbef/ (Nedlastet 12.08.2014).
14. Hawkins AO, Kantayya VS, Sharkey-Asner C. Health literacy: A potential barrier in caring for underserved populations. Disease-a-Month. 2010; 56:734–40.
15. Ciampa PJ, White RO, Perrin EM, Yin HS, Sanders LM, Gayle EA, et al. The association of acculturation and health literacy, numeracy and health-related skills in Spanish-speaking caregivers of young children. J Immigr and Minor Health. 2013; 15:492–8.
16. Lloyd A. Building Information Resilience: How do Resettling Refugees Connect with Health Information in Regional Landscapes–Implications for Health Literacy. Aust Acad Res Libr. 2014; 45:48–66.
17. Ishikawa H, Yano E. The relationship of patient participation and diabetes outcomes for patients with high vs. low health literacy. Patient Educ Couns. 2011; 84:393–7.
18. Ursula-Georgine SG. Immigrants’ use of the General Practitioner Scheme: a mixed method study analyzing access of primary health care service facilities in acute but not life-threatening medical situations. (Doktoravhandling). Faculty of Medicine, University of Oslo, Oslo. 2012.
19. Carbone ET, Zoellner JM. Nutrition and health literacy: a systematic review to inform nutrition research and practice. J Acad Nutrition Dietetics. 2012; 112:254–65.
20. Carbone ET. Measuring Nutrition Literacy: Problems and Potential Solutions. J Nutr Disorders Ther. 2013;3:e105.doi: 10.4172/2161-0509.1000e105
21. Silk KJ, Sherry J, Winn B, Keesecker N, Horodynski MA, Sayir A. Increasing nutrition literacy: Testing the effectiveness of print, web site, and game modalities. J Nutr Educ Behav. 2008; 40:3–10.
22. Guttersrud Ø, Dalane JØ, Pettersen S. Improving measurement in nutrition literacy research using Rasch modelling: examining construct validity of stage-specific ‘critical nutrition literacy’ scales. Public Health Nutr. 2014; 17:877–83.
23. Garnweidner LM. Promoting a healthy diet in antenatal care: Qualitative studies of barriers to nutrition communication among women of different ethnic backgrounds in the Oslo Area (Doktoravhandling), Faculty of Medicine, University of Oslo, Oslo. 2013.
24. Gibbs H, Kennett A, Sullivan D, Kerling E, Thodosoff J. A Pilot Study to Explore the Correlation Between Parental Nutrition Literacy, BMI, and Child Healthy Eating Index-2010. J Nutr Educ Behav. 2014; 46:153.
25. Kennett A. A Pilot Study to Explore the Correlation between Parental Nutrition Literacy, Child Healthy Eating Index-2010 and Weight Status (Doctoral dissertation), University of Kansas, Kansas City. 2014.
26. Gibbs H, Chapman-Novakofski K. Exploring nutrition literacy: attention to assessment and the skills clients need. Health. 2014; 4:120–4.
27. Guttersrud Ø, Pettersen KS. Young adolescents’ engagement in dietary behaviour–the impact of gender, socio-economic status, self-efficacy and scientific literacy. Methodological aspects of constructing measures in nutrition literacy research using the Rasch model. Public Health Nutr. 2015; DOI: http://dx.doi.org/10.1017/S1368980014003152 (About DOI)
28. Wångdahl JM, Mårtensson LI. The communicative and critical health literacy scale–Swedish version. Scand J Public Health. 2014; 42:25–31.
29. Gulbrandsen P. Styrking – det rette norske begrep for empowerment? Tidsskr Nor Lægeforen. 2000; 120:2330.
30. Statistics Norway. Immigrants and Norwegian-born to immigrant parents, 1 January 2013. Tilgjengelig fra: http://www.ssb.no/en/befolkning/statistikker/innvbef. (Nedlastet 20.2.2015).
31. Tennant A, Conaghan PG. The Rasch Measurement Model in Rheumatology: What Is It and Why Use It? When Should It Be Applied, and What Should One Look for in a Rasch Paper? Arthritis Rheum (Arthritis Care & Research). 2007; 57:1358–62.
32. Dalane JØ. Nutrition literacy hos sykepleierstudenter. (Masteroppgave, MSc i Samfunnsernæring). Høgskolen i Oslo og Akershus. Kjeller. 2010.
33. Kjøllesdal JG. Nutrition literacy: utvikling og utprøving av et spørreskjema som måler grader av nutrition literacy. (Masteroppgave, MSc i Samfunnsernæring). Høgskolen i Oslo og Akershus. Kjeller 2009.
34. Kommuneforlaget AS. Tilgjengelig fra: www.kommuneforlaget.no (Nedlastet 30.6.2013).
35. Creative Research System Sample Size Calculator. Tilgjengelig fra: http://www.surveysystem.com/sscalc.htm (Nedlastet 11.8.2014).
36. QuestBack.no [internett]. Tilgjengelig fra: http://www.questback.com/no/?gclid=COXswqqhi8ACFUuQcgodlycA_w(Nedlastet 11.8.2014).
37. Bond TG, Fox CM. Applying the Rasch Model: Fundamental Measurement in Human Science. 2nd edn. Mahwah, New Jersey: Lawrence Erlbaum Associates; 2007.
38. Masters GN. A Rasch model for partial credit scoring. Psychometrika. 1982; 47:149–74.
39. RUMM2030. Rasch Unidimensional Measurement Models (software). RUMM Laboratory. Perth: Western Australia; 2014.
40. Andrich D, Hagquist C. Real and Artificial Differential Item Functioning. J Educ Behav Stat. 2012; 37:387-416.
41. Wright BD, Mok M. Rasch Models Overview. J Appl Meas. 2000; 1:83–106.
42. Wright BD. Time 1 to Time 2 (Pre-test to Post-test) comparison: Racking and Stacking. Rasch Measurement Transactions. 1996; 10:478. Tilgjengelig fra: http://www.rasch.org/rmt/rmt101f.htm (Nedlastet 19.08.2014).
43. Brodersen J, Meads D, Kreiner S. Methodological aspects of differential item functioning in the Rasch model. J Med Econ. 2007; 10:309–24.
44. Linacre JM. Sample Size and Item Calibration (or Pearson Measure) Stability. Rasch Measurement Transactions. 1994; 7:328. Tilgjengelig fra http://www.rasch.org/rmt/rmt74m.htm (Nedlastet 19.08.2014).
45. Linacre JM. Investigating rating scale category utility. J Outcome Meas. 1999;3:103–22.
46. Linacre JM. (2002). Optimizing rating scale category effectiveness. J Appl Meas. 2002;3:85–106.
47. Samtaler om mat på helsestasjonen (SOMAH). Forskningsprosjekt innen Samfunnsernæringsutdanningen ved HiOA. Finansiert av Norges forskningsråd [Internett]. Tilgjengelig fra: http://www.hioa.no/eng/Aktuelle-saker-fra-2011/Soeker-bedre-kommunikasj… (Nedlastet 11.8.2014).
48. Haraldsen G. (1999). Spørreskjemametodikk etter kokebokmetoden. Oslo: Ad Notam Gyldendal; 1999.
49. Ishikawa H, Takeuchi T, Yano E. Measuring functional, communicative, and critical health literacy among diabetic patients. Diabetes Care. 2008; 31:874–9.
50. Garnweidner LM, Pettersen KS, Mosdøl A. Experiences with nutrition-related information during antenatal care of pregnant women of different ethnic backgrounds residing in the area of Oslo, Norway. Midwifery. 2013; 29:130–7.
51. Foronda CL. (2008). A concept analysis of cultural sensitivity. J Transcult Nurs. 2008; 19:207–12.





















0 Kommentarer