Riktig renhold forebygger smitte

Renhold som utføres riktig kan hindre spredning
av bakterier i sykehus.
Nasjonale insidens- og prevalensmålinger viser at mellom 5–15 prosent av alle sykehuspasienter får en helsetjenesteassosiert infeksjon (HAI) (1–2).Mikroorganismenes resistensutvikling overfor antimikrobielle midler er i dag et verdensomfattende og utfordrende helseproblem (3) og må tas på alvor.
Forebygging
Dersom alle etterlevde basale smittevernrutiner, kunne en betydelig del av HAI vært forebygget (1,2,4,5). Basale smittevernrutiner omfatter håndhygiene, hostehygiene, pasientplassering, personlig beskyttelsesutstyr, håndtering av pasientnært utstyr, renhold og desinfeksjon, avfallshåndtering, håndtering av sengetøy og tekstiler, trygg injeksjonspraksis, desinfeksjon av hud, samt beskyttelse mot stikkskader(6).Hensikten med renhold er å forhindre smittespredning i miljøet og mellom pasienter (4,7).
I litteraturen er det godt beskrevet hvor lenge patogene mikrober kan overleve i miljøet (4,8–9), men det er lite å finne om hvilken innvirkning dette har på smitteoverføring. Hyppige berøringspunkter er rekontaminert innen fire timer (10). Helsepersonells hender blir betydelig forurenset etter fem sekunders kontakt med disse punktene (11), noe som svekker effekten av økt håndhygiene (10,12).
Faktorer
Hensikten med denne artikkelen er å undersøke hva litteraturen sier om hvilke faktorer som påvirker de hygieniske kravene til renholdskvaliteten.
Definisjoner:
- Renhold er summen av oppgaver som er nødvendig for å holde et område rent (7,13).
- Rengjøring er fjerning av smuss (13) eller fjerning av forurensning (14).
- Daglig renhold utføres med faste frekvenser innenfor et tidsintervall på opptil en måned (15).
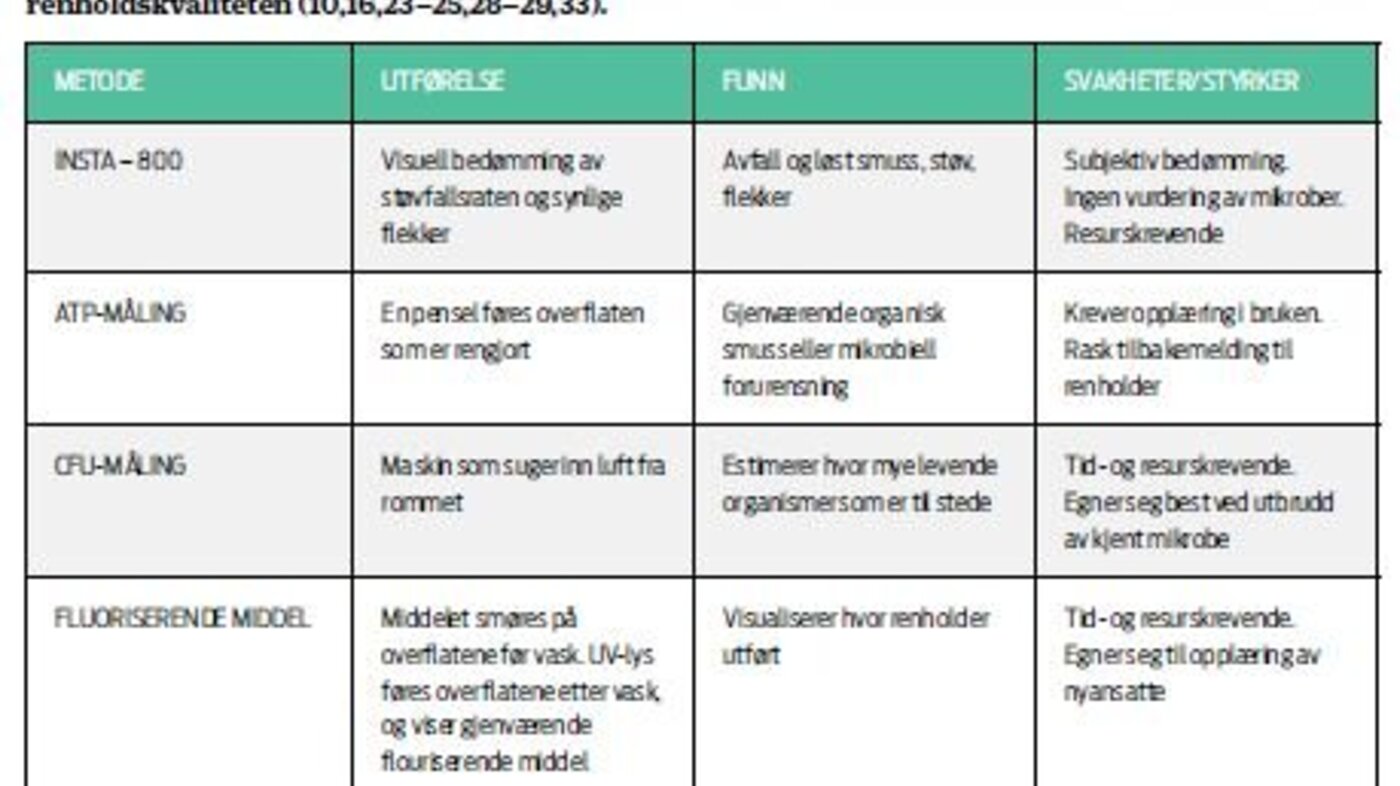
- Renhold skal tilfredsstille kravene i Insta-800 (16), en internordisk renholdsstandard. Den beskriver et kvalitetssystem for å fastsette og bedømme renholdskvalitet i alle typer lokaler. Renholdskvalitet er delt i tre krav: estetiske, hygieniske og innemiljømessige (4,17). I tillegg påvirkes kvaliteten i stor grad av renholdsøkonomien (7,13).
Litteraturstudier
Artikkelen er basert på litteraturstudier (16), der søkene ble gjort i PubMed, Medline, Embase, SveMed+ og Cochrane, samt i Google Scholar høsten 2012. Søkene ble begrenset til nordisk eller engelskspråklige artikler publisert etter 2006. Det er lite forskning som belyser temaet sykehusrenhold grundig. De fleste reviews konkluderer med at det er behov for mer forskning på området (19–22). Hyppige berøringspunkter er emnet som det foreligger mest renholdsforskning på (10–12,23–26).
Begrensninger
Det er lite nasjonal forskning på renhold, hovedtyngden er derfor på internasjonale studier. Forholdene i andre land er annerledes, både med tanke på mikrobeflora, byggmateriDefinisjoner:
Renhold er summen av oppgaver som er nødvendig for å holde et område rent (7,13).
Rengjøring er fjerning av smuss (13) eller fjerning av forurensning (14).
Daglig renhold utføres med faste frekvenser innenfor et tidsintervall på opptil en måned (15).
Renhold skal tilfredsstille kravene i Insta-800 (16), en internordisk renholdsstandard. Den beskriver et kvalitetssystem for å fastsette og bedømme renholdskvalitet i alle typer lokaler. Renholdskvalitet er delt i tre krav: estetiske, hygieniske og innemiljømessige (4,17). I tillegg påvirkes kvaliteten i stor grad av renholdsøkonomien (7,13). ell, renholdsmidler og -utstyr. Overførbarheten til norske forhold blir ikke diskutert, men mikrobene vil, uavhengig av landegrenser, oppføre seg likt. I funnene er det brukt forskjellige mikrober som markører. Det er uvisst om studiene er overførbare til andre patogene mikrober. Denne artikkelen har ikke sett på desinfeksjon som en del av renholdet.
Opplæring
Blant faglærte renholdere er det store forskjeller i rekkefølgen renholdet blir utført på, metodene og tiden som blir brukt (24,27,28). Dette gir store forskjeller i renholdskvaliteten. Opplæring av renholderne økte renholdskvaliteten, slik at miljøbelastningen av patogene mikrober ble mindre (10,12,23–29). Opplæringen bør bestå av teori og praksis, i tillegg til kontinuerlige tilbakemeldinger (24, 29).
Teorien må legges opp slik at renholderne forstår hvorfor de skal utføre renholdet etter prosedyre. De bør ha kjennskap til de forskjellige leddene i smittekjeden (se figur 1) (14), samt kunnskaper om hvilke tiltak de skal gjennomføre for å bryte smittekjeden (7, 30).
Ansvarsfordeling
Studier viser at renholder er god på renhold, og helsepersonell er gode på behandling og pleie (12, 28). En kontroll av hyppige berøringspunkter viste at områdene renholderne hadde ansvar for var betydelig renere enn områdene helsepersonell rengjorde (28). Samarbeid mellom yrkesgruppene og en skriftlig ansvarsfordeling er viktig for å kvalitetssikre at alle områder blir rengjort. Renholdsfrekvensen må gjøres skriftlig (28, 30–31).
Metode og frekvens
Det finnes få frie og uavhengige studier om renholdsmetoder. Bruk av mikrofiberkluter er likevel studert av flere (30,32–34) Disse konkluderer med at innføring av mikrofibermopper og -kluter effektiviserte og kvalitetsforbedret renholdet (30). Blant annet fordi mikrofiber kan brukes alene, uten bøtter som raskt blir kontaminert under bruk, i tillegg til at mikrofiberkluter høvler vekk fastsittende smuss. Ved kjent smitte anbefales engangskluter framfor mikrofiber.
Kvaliteten på kluten avhenger av materialet og tykkelsen. De tynneste mikrofiberklutene kontaminerer mellom åtte og elleve sider av kluten som ikke har vært i bruk, brettet etter 16-sidersmetode (34). I Danmark ble behovet for å stadfeste rekkefølgen på renholdet og hvor ofte klutene skal skiftes tydelig etter en studie som så på bruken av forhåndsfuktede mikrofiberkluter. Studien viste at den totale mikrobebelastningen ble redusert, men rekkefølgen renholdet ble utført på var likevel med på å spre patogene mikrober (34). Studien medførte en endring i renholdspraksisen i Danmark (34, 35). Anbefalingene er nå å vaske mot sengen, og ikke fra, slik den er i Norge (7, 35).
Center for Disease Control and Prevention (CDC) gjennomsnittsberegnet hvor mange berøringer helsepersonell har med pasienter i løpet av en time. Snittet var 21 berøringer (fra ni til 42 ganger/time). Med utgangspunkt i disse funnene og ”My 5 moments of handhygiene” har CDC anbefalt at hyppige berøringspunkter bør rengjøres oftere enn overflater med mindre håndkontakt (36). CFU målinger gjort i Norge, viste en midlertidig økning av mikrober i luften umiddelbart etter mopping av gulv, uavhengig av moppemetode (37).
Implementering
Flere studier understøtter implementering av behovs- og kvalitetstilpasset renhold i sykehusledelsen, og mener dette tiltaket alene vil øke renholdskvaliteten (25,28,30–31). Avdelingene vil ha forskjellige behov for renholdskvalitet. I tillegg vil ulike rom og utstyr i en avdeling ha forskjellige renholdsbehov.
Litteraturen viser at renholderne har for liten tid per rom til å kunne holde miljøbelastningen på et minimum (24–25,30). En aktiv ledelse, hvor månedlige møter med smittevernpersonell er fastsatt, er et viktig ledd i et behovs- og kvalitetsstyrt renhold (7, 25).
Smittevernpersonellets rolle
Veilederen til smittevernloven (38) stiller krav til at det foreligger prosedyrer som minimum beskriver frekvens, rengjøringssystem og behandling av renholdsutstyr. Smittevernansvarlige skal ivareta at loven følges opp. Det finnes ingen tydelige anbefalinger verken nasjonalt eller internasjonalt om metode for eller frekvens av renhold (7,13,16–17,32).
Smittevernpersonell bør være med på å utarbeide opplæringsplan for renholderne. De bør delta i undervisning av denne arbeidsgruppen, og i kontroll av renholdet. Prosedyre for vask av smitterom skal utarbeides av smittevernpersonell (32) og bør implementeres i infeksjonskontrollprogrammet (IKP).
Diskusjon
Mye tyder på at ett av de ovennevnte tiltakene alene ikke vil bedre renholdskvaliteten permanent. Renholdsledelsen må ha et tett samarbeid med smittevernpersonell, som sammen må jobbe kontinuerlig med flere av tiltakene. Ansvarliggjøring av alle ledelsesnivåene er det viktigste tiltaket for å oppnå et kvalitativt godt renhold.
Organisering
Renholdsledelsen må sammen med smittevernpersonell og lederne for hver avdeling, risikovurdere alle områder, spesielt hyppige berøringspunkter. Renholdet bør så organiseres slik at det blir rettet mot der risikoen for krysskontaminering er størst. Ved å tilpasse renholdet ut fra smitterisiko, vil man kunne behovs- og kvalitetsstyre renholdet.
For å få til dette, må en evaluering av det utførte renholdet på plass (7,32). Flere studier understøtter implementering av behovs- og kvalitetstilpasset renhold, og viser at dette alene vil øke kvaliteten på renholdet (25,28,30–31). Dette vil medføre økonomiske, organisasjonsmessige og administrative endringer i forhold til dagens standard. Om regnestykket går i pluss eller minus er litteraturen uenige om, avhengig av utregningen og faktorer man tar med i regnestykket (10,12).
Berøringspunkter
Renhold av hyppige berøringspunkter er en oppgave som helsepersonell mange steder i Norge har vært ansvarlig for (15). Helsepersonell glemmer eller nedprioriterer denne oppgaven når arbeidspresset øker (12,28). Ved å berøre miljøet i fem sekunder, ble helsepersonell nesten like kontaminert av resistente mikrober som ved direkte pasientkontakt (11,16,27). Er det da riktig å la helsepersonell ha ansvaret, når undersøkelser viser at de ikke ivaretar det (31)?
Ved å overføre ansvaret for rengjøring av hyppige berøringspunkt til renholder økte renholdskvaliteten, uten at kvaliteten på de gamle områdene ble dårligere (28). Overføring av ansvar er i tråd med anbefalingene for et kvalitetsstyrt renhold i sykehus (7, 32).Renholdskvaliteten kan forbedres ved å lage skriftlige rutiner og ansvarsfordelingen, og bør gjøres samtidig med en risikovurdering.
Opplæring
Et kontinuerlig opplæringsprogram for renholderne bør implementeres da forskning viser at opplæring, med fokus på renhold som et av de basale smitteverntiltakene, vil bedre renholdet (29,30). Opplæringen bør være både teoretisk og praktisk på avdelingen.
Den teoretiske delen må inneholde renholdsprosedyrene og hvordan renhold som et smitteverntiltak skal gjennomføres (15). Forståelse for smittekjeden, og hvordan renhold skal utføres for å bryte denne smittekjeden bør være en viktig bit av undervisningen. Den teoretiske opplæring bør gjøres i grupper. Da vil man få diskusjon rundt temaet, og forståelsen vil øke.
Den praktiske opplæringen utføres ute på den enkelte avdeling. Gangen i renhold fra rent til urent, hygienenivåer, samt hvilke områder som skal vaskes, og hvor ofte, må gjennomgås (15,30,34–35). Problemet med opplæring og motivering av fagpersonell, er at det har kortvarig virkning, og må gjentas ofte. Et kontinuerlig opplæringsprogram med tilbakemeldinger på utført renhold møter dette behovet.
Retningslinjer
Litteratursøket ga ingen tydelige anbefalinger verken nasjonalt eller internasjonalt om metode eller frekvens av renhold (7, 15–17, 32,).
På de fleste sengeposter er det i dag kun renhold på dagtid. Renhold utover dette må utføres av helsepersonell. Som beskrevet over, samsvarer dette ikke med renhold som et smittevernstiltak.
Et renholdsprogram som beskriver metode, materiale (utstyr og kjemikalier), systematikk (rent til urent, hygienesoner, bytting av utstyr med mer) og frekvens må utarbeides (15-16). Programmet må også beskrive ansvarsfordelingen. Smittevernpersonell må delta i utarbeidelsen. Renholdsprogrammet bør implementeres i IKP, og gjøres kjent for alle ansatte.
Kontroll
Dagens standard er i hovedsak basert på visuell bedømming. Metoden alene sier ikke noen om hygienekvaliteten på renholdet. Bruk av audit eller sjekklister er beskrevet som en effektiv metode for å øke renholdskvaliteten. Da går renholdsleder, smittevernpersonell og renholder sammen gjennom det fastsatte renholdsprogrammet samt kontrollerer renholdet.
Konklusjon
Litteraturen viser at det er behov for retningslinjer for metoder og minstefrekvens av renhold, samt en standardisert anbefaling for å evaluere det utførte renholdet.
Renhold bør presiseres i IKP, mer enn bare som en estetisk bit. Renholdsplanen må inneholde frekvens, metode og ansvarsfordeling. Renhold av hyppige berøringspunkter bør økes, eventuelt på bekostning av gulv, da disse alltid vil være kontaminert.
Riktig utført renhold vil redusere mikrobemengden, og kan være ett av smitteverntiltakene som forebygger HAI. Et kvalitativt godt utført renhold er, på lik linje med håndhygiene, et billig og enkelt smitteverntiltak. Det er en pågående pasientsikkerhetskampanje i Norge. Funnene i denne artikkelen tilsier at renhold burde vært satt på dagsorden i denne sammenheng.
Referanser
1. Nasjonalt folkehelseinstitutt. Resultater fra NOIS. Lesedato: 13.11.13
2. Nasjonalt folkehelseinstitutt. Prevalensundersøkelser av helsetjenesteassosierte infeksjoner og antibiotikabruk (PIAH). Lesedato: 13.11.13
3. European Center for Disease prevention and Control. Overvåkningsrapport. Årlig epidemiologisk rapport 2012. Oversikt. Lesedato: 13.11.13
4. Andersen BM, redaktør. Håndbok i hygiene og smittevern for sykehus. Oslo: Avdeling for hygiene og smittevern. Kvalitetssenteret Ullevål universitetssykehus; 2008. s. 8-9, 16-7, 592–5
5. Berland, A, Berentsen, SB., Gundersen, D. Sykehusinfeksjoner og pasientsikkerhet. Vard i nord. Utveckl Forsk 2009;29:33–37
6. Solberg CO. Mikroorganismene slår tilbake- infeksjonssykdommene de siste 50 år. Tidsskr Nor Laegeforen 2001;30:3538-43
7. Nasjonalt folkehelseinstitutt. Generelle smitteverntiltak. Lesedato: 24.10.13
8. Sintef Byggforsk. Nilsen SK. Alt om renhold. Kap 1, 2, 5, 7, 9, 11, 14, 21.
9. Degré M, Hovig B, Rollag H, redaktører. Medisinsk mikrobiologi. 3.utg. Oslo: Gyldendal; 2008.
10. Kramer A, Schwebke I, Kampf G. How long do nosocomial pathogens persist on inanimate surfaces? A systematic review. BMC Infectious Diseases 2006,6:130.
11. Wilson APR et.al. The impact of enhanced cleaning within the intensive care unit in contamination of the near-patient environment with hospital pathogens: A randomized crossover study in critical care units in two hospitals. Crit Care Med. 2011;39:651-8.
12. Bhalla A. et al. Acquisition of Nosocomial Pathogens on Hands After Contract With Environmental Surfaces Near Hospitalized Patients. Infection Control and Hospital Epidemiology. 2004;25:2:164-7.
13. Dancer SJ, White LF, Lamb J, Girvan EK, Robertson C. Measuring the effect of enhanced cleaning in a UK hospital: a prospective cross-over study. BMC Med. 2009;8:7-28.
14. Sintef Byggforskserien. Byggforvaltning 700.211 Sending 2. Norsk byggforskningsinstitutt. 2007. Lesedato: 7.8.2012
15. Akselsen PE, Elstrøm P. Smittevern i helsetjenesten. 2. utgave. Oslo. Gyldendal Norsk forlag AS. 2012. s. 33-9, s. 93–6
16. Sintef Byggforskserien. Byggforvaltning 740.218 Del 1 og 2. Sending 2. Norsk byggforskningsinstitutt. 2000. Lesedato: 7.8.2012
17. Norsk Standard. INSTA- 800:2010. Rengjøringskvalitet – System for å fastsette og bedømme rengjøringskvalitet. 2011.
18. Nasjonalt folkehelseinstitutt. Smittevern 15. Rettleiar til forskrift om smittevern i helsetenesta. Lesedato: 5.11.2013
19. Bjørk IT, Solhaug M. Fagutvikling og forskning i klinisk sykepleie. En ressursbok. Oslo. Akribe AS 2008. s. 39-81.
20. Keypas Y, McCubbin D, Curnow E. The Role of Environmental Cleaning in Health Care-Associated Infections. Crit Care Nurs Q. 2010;34: 11-7.
21. Dancer SJ. The role of environmental cleaning in the control of hospital-acquired infections. Journal og Hospital Infection. 2009;73:378-85.
22. Dancer SJ. Hospital cleaning in the 21st century. European Journal of Clinical Microbiology & Infectious Diseases. 2010;30:1473-81.
23. Carling PC, Bartley JM. Evaluating hygienic cleaning in health care settings: what you do not know can harm your patients. Am J Infect Control. 2010;38: 41-50.
24. Malik RE, Cooper RA, Griffith CJ. Use of audit tools to evaluate the efficacy of cleaning systems in hospitals. Am J Infect Control. 2003;31:181-7.
25. Boyce JM, Havill NL, Lipka A, Rizvani R. Variations in hospital daily cleaning practices. Infection control and hospital epidemiology. 2010;31:99-101.
26. Eckstein BC et al. Reduction og Clostridium Difficile and vancomycin-resistant Enterococcus contamination of environmental surfaces after an intervention to improve cleaning methods. BMC Infectious Diseases. 2007;7:61.
27. Carling PC, Briggs JI, Perkins J, Highlander D. Improved Cleaning og Patient Rooms Using a New Targeting Method. Brief report. Clinical Infectious Diseases. 2006;42:385-8.
28. Heyden MK, Bonten MJM, Blom DW, Lyle E, van de Vijver DAMC, Weinstein RA. Reduction in Acquisition of Vancomycin-Restistant Enterococcus after Enforcement of Routine Environmental Cleaning Measures. CID. 2006;42:1552-60.
29. Carling PC, Parry MM, Rupp ME, Po JL, Dick B, Von Beheren S. Improving Cleaning of the Environment Surrounding Patients in 36 Acute Care Hospitals. Infection Control and Hospital Epidemiology. 2008;29:11:1035-41.
30. Dumigan DG, Boyce JM, Havill NL, Golebiewski M, Balogun O, Rizvani R. Who is really caring for your environment of care? Developing standardized cleaning procedures and effective monitoring techniques. Am J Inf contr. 2012;38:350-3.
31. Rollins Gina. 2009 Infection Prevention & Hospital Cleaning Survey. How clean is clean? Pro Quest. Materials Management in Health Care. 2009;18:18-24
32. White LF, Dancer SJ, Robertson C. A microbiological evaluation of hospital cleaning methods. Int J Environ Health Res. 2007;17:285-95.
33. Sintef Byggforskserien. Byggforvaltning 700.214 Del 1 og 2. Sending 2. Norsk byggforskningsinstitutt. 2004. Lesedato: 7.8.2012
34. Lewis T, Griffith C, Gallo M, Weinbren M. A modified ATP benchmark for evaluating the cleaning of some hospital environmental surfaces. J Hosp Infect. 2008;69:156-63.
35. Bergen LK, MeyerM, Høg M, Rubenhagen B, Andersen LP. Spread of bacteria on surfaces when cleaning with microfiber cloths. Journal of hospital infection. 2009;71:132-7.
36. Branchearbeidsmiljørådet for service og vejledning. Branchevejledning om smitte og risiko for smittespredning ved rengøring. Bar service 2011. Lesedato: 6.11.12
37. U.S. Department of Health and Human Services. Centers for Disease Control and Prevention (CDC). Guideline for Hand Hygiene in Health-Care Settings. 2002;51:21–4.
38. Folkehelseinstituttet. Rettleiar til forskrift om smittevern i helsetenesta (Smittevern 15). Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/rapporter/nois-msis-verdens-handhygienedag/smittevern-15-rettleiar-til-forskrift-om-smittevern-i-helsetenesta-pdf.pdf (nedlastet 15.01.2020).



























0 Kommentarer