En enkel metode reduserer legemiddelsvinn ved injeksjoner
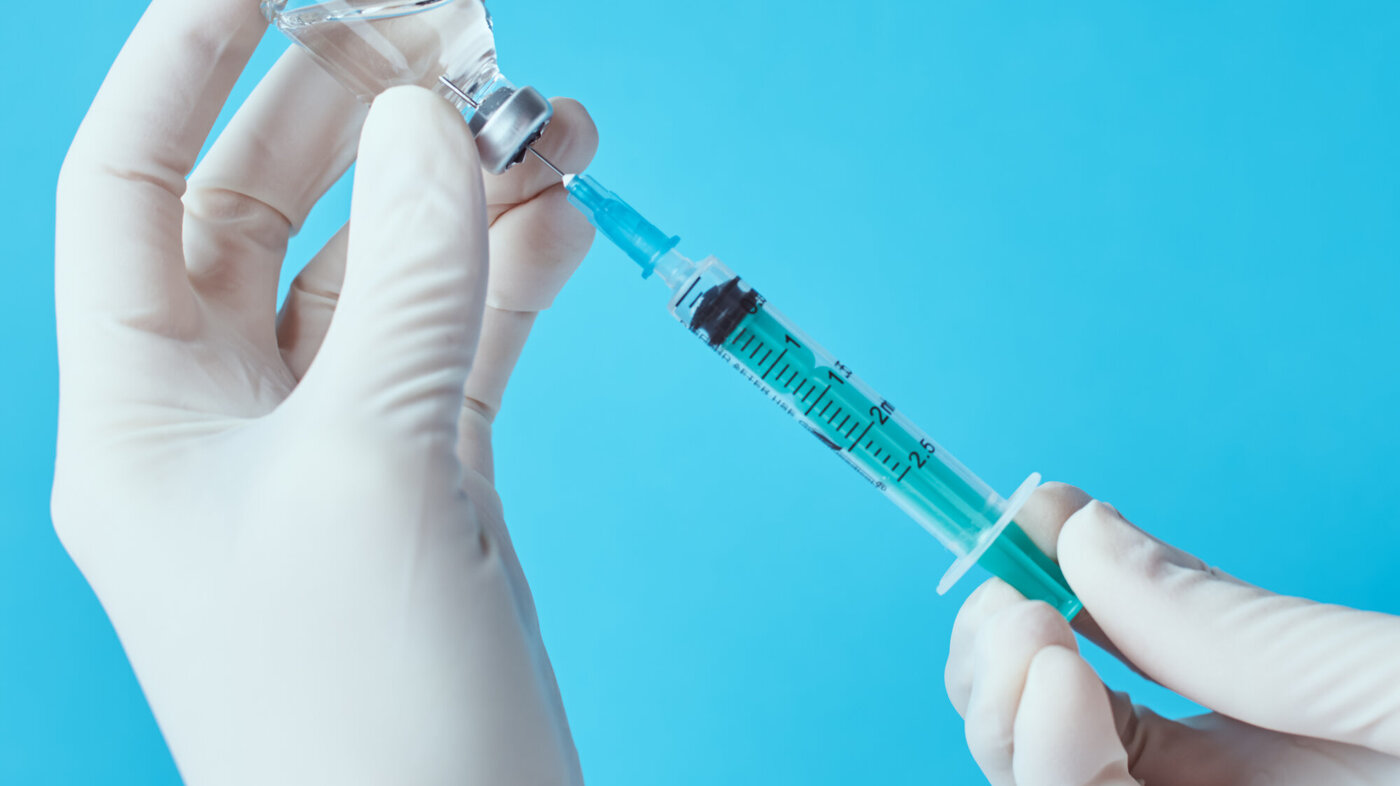
Ved injeksjoner må dødvolumet tas med i beregningen. Det kan overkommes med væske eller luft.
I denne artikkelen beskriver jeg en enkel metode for å minske legemiddelsvinn. Det er særlig relevant i situasjoner der det er lite tilgjengelighet på et legemiddel, som vi så i begynnelsen av koronavaksineringen. Vaksineringen har aktualisert noe som forenkler og forbedrer omtrent alle typer injisering, nemlig betydningen av luft som overvinner dødvolum.
Koronavaksinen var lenge et knapphetsgode med de dyrebare, små hetteglassene med fem doser fra Pfizer/BioNTech. Med spesielle sprøyter med lite dødvolum (1), som fulgte med vaksinene, kunne seks doser hentes ut. Med luft bak i sprøyten som overgår dødvolumet, økte det til sju doser, og det var ikke lenger behov for spesialsprøytene.
Dødvolumet i sprøyten og spissen skal tømmes. For å være på den sikre siden bør litt luft følge med inn i kroppen, noe som er helt ufarlig. Eksempelvisreduserer dødvolumet injisert morfindose med en tredjedel dersom 2,5 mg er ordinert. En luftmengde på 0,08 ml er nok til å presse ut 0,25 ml. Med 0,02 ml luft i tillegg vil dette følge etter medisinen inn i kroppen.
For å være på den sikre siden bør litt luft følge med inn i kroppen, noe som er helt ufarlig.
I denne artikkelen vil jeg vise at luft kan betraktes særlig som en «medhjelper», men også som «følgesvenn» ved alle typer injiseringer – fra ferdig opptrukne sprøyter, ampuller og hetteglass.
Som «medhjelper» tømmer luften sprøytetuppen og spissen for innhold, det vil si dødvolumet, og fører alt inn i kroppen. Flere vaksinedoser kan hentes ut av hetteglasset.
Med «følgesvenn» tenker jeg at det ved ulike opptrekk kan følge med små luftbobler i sprøyten. Det er bedre å la disse være enn å risikere å presse ut noe av medikamentet. Luft i kanylen har ingen betydning, så det er unødvendig med press på stempelet etter at den er satt på. Tid og medisin spares, prosedyrer forenkles, og sikkerheten øker.
Tiden er inne for å endre retningslinjer
Luft i de ferdig opptrukne sprøytene sørger for at hele antikoagulasjonsdosen havner subkutant. Ingenting havner i sprøyteutstyret. Det samme kan gjelde intramuskulært for influensavaksiner, som også er ferdig opptrukket, og inneholder luft. FHI skriver: «Det er ikke nødvendig å fjerne luftboblen i ferdigfylte sprøyter før injeksjon» (2). Produsentene sier imidlertid «nei» til dette i Felleskatalogen uten å oppgi grunn.
FHI skriver at luft, generelt sett, bør tømmes ved opptrekk, men de begrunner det ikke (2). Tiden synes å være moden for å endre dette punktet, noe som ble aktuelt i forbindelse med koronavaksineringen. En kanadisk artikkel støtter prinsippet (3).
Det kan være lett å overse dødvolumet
I daglig injiseringspraksis er det lett å overse dødvolumet i sprøyteutstyret, altså i sprøyten og spissen. Dette utgjør så mye som 0,07–0,08 ml avhengig av hvor hardt man trykker mot stempelet.
Sprøytetuppen utgjør cirka 0,05 ml, og resten i spissen utgjør cirka 0,03 ml. Det er merkelig nok uavhengig av om det brukes oransje (25 G), blå (23 G) eller grønn (21 G) injeksjonskanyle ut ifra hva jeg måler.
Hvis man får ut seks doser, er vaksinen fortynnet for mye.
Det er utviklet en sprøyte med lavt dødvolum (0,035 ml) der gummien buler fremover og er tilpasset sprøytetuppen. Det er altså denne som må brukes for å få ut seks doser av hetteglasset. Jeg vet eksempler på at dette er oversett, slik at det gis seks doser med kun 2,55 ml istedenfor 0,3 ml.
Denne feilaktige veiledningen står fortsatt i Felleskatalogen for Comirnaty (Pfizer/BioNTech): «Ved bruk av standard sprøyter og kanyler kan volumet være for lite til å trekke ut 6. dose fra et enkelt hetteglass.»
Hvis man får ut seks doser, er vaksinen fortynnet for mye. Det er også avsporende at pakningsvedlegget kun illustreres med en standardsprøyte med flatt gummistykke når prosedyren skal forklares.
Noen milliliter luft er ufarlig
Faregrensen for å injisere luft rett i en blodåre har jeg ikke funnet, men det er nok flere milliliter. Her er det snakk om å injisere langt utenfor store årer, og det er ørlite luft som ender i kroppen, cirka 0,03 ml.
Luftprinsippet kan enkelt tilpasses alle typer injiseringer utenom intrakutan injisering. Ved vaksinering fra hetteglass kan ulike metoder benyttes.
Det var aktuelt å prøve ut prinsippet på Comirnaty, som var den første tilgjengelige koronavaksinen. På et sykehjem i Larvik ble basal kunnskap fra sykepleierutdannelsen hentet frem, og det viste seg å fungere utmerket.
En enkel metode kan brukes
En kanadisk artikkel (3) bruker standard sprøyteutstyr i hele prosedyren og dunker opp luft helt på slutten, henholdsvis 0,1 og 0,2 ml. Den anbefaler å trekke opp og injisere med samme kanyle, det vil si i alt åtte perforeringer av membranen. Det må da trekkes opp ut ifra armtykkelsen på mottakerne.
Dette har utgangspunkt i tanken om ulikt dødvolum på de tre aktuelle kanylene, nemlig 21 G, 23 G eller 25 G. Noe overraskende fant jeg samme dødvolum i alle, cirka 0,03 ml. Fordelen med metoden er at den kun baserer seg på standardutstyr.
Metoden jeg beskriver, er svært enkel og er hjulpet av en tykk opptrekkskanyle, 18 G / 40 mm. Med propp til denne trengs det kun én perforasjon av hetteglasset, både for fortynning og opptrekk av de sju dosene. Spesialutstyret – kanylen og proppen – kan brukes flere ganger i samme vaksinerunde.
Luften blir liggende på plass ved vanlig håndtering av sprøyten. Når opptrekkskanylen blir stående på bunnen, vil de siste dråpene kunne suges opp.
Det skjer lettest med den typen opptrekkskanyle (rød) som kun er skråskåret 45 grader (4). Ved vanlig skråskjæring – rosa kanyle – må glasset helles litt for å få ut de siste dråpene.
For å utnytte hetteglassene maksimalt kan de sendes videre, for eksempel til sykehjem.
Dette er altså en svært enkel og tidsbesparende metode med færre feilmuligheter. Det er mindre styr med steriliseringer av membranen og mange perforeringer, da små gummipartikler kan løsne og havne i vaksinen. Opptrekkskanylen sitter godt i membranen og har en lengde som er godt tilpasset til hetteglasset.
For å utnytte hetteglassene maksimalt kan de sendes videre, for eksempel til sykehjem. Det er lett å planlegge vaksineringen når man vet at selv en mindre erfaren vaksinatør kan få ut det gitte antallet doser – med senkede skuldre.
Opptrekkskanyle gir flere fordeler
For å være i forkant ved oppstart av koronavaksineringen i januar 2021 kjøpte Helsedirektoratet inn 100 000 opptrekkskanyler, 18 G / 40 mm, men da med filter. Det ville lette opptrekket, og filteret skulle fange opp eventuelle gummipartikler fra hetten på vaksineglasset ved opptrekk av vaksiner (5).
Filteret kunne dessverre ødelegge for mRNA-vaksinen, så kanylene ble ikke brukt. Det er usikkert hvor ofte gummi løsner, men Japan satte Moderna-vaksinering på hold etter funn av partikler i vaksinen, som kan skyldes at gummien løsnet ved perforasjon av membranen (6).
Sju Comirnaty-doser gir minst vaksinerester
Følgende teoretiske vaksinerester vil måtte kastes ved de ulike opptrekksmetodene:
- Luft i bakkant (med standardsprøyte): 7 doser x 0,3 ml = 2,10 ml (rest: 0,15 ml)
- Sprøyte med lavt dødvolum: 6 doser x 0,335 ml = 2,01 ml (rest: 0,24 ml)
- Standardsprøyte: 5 doser x 0,380 ml = 1,90 ml (rest: 0,35 ml)
Konklusjon
I denne artikkelen har jeg beskrevet en enkel metode for å minske legemiddelsvinn, som er spesielt relevant i situasjoner der det er lite tilgjengelighet på legemidler, som i begynnelsen av koronavaksineringen.
Ved injeksjoner må dødvolumet tas med i beregningen og kan overkommes med væske eller luft: Ved intrakutan injisering brukes den aktuelle væsken. Ved andre typer injiseringer vil luft være middelet.
De vanligst brukte kanylene og sprøytene har omtrent samme dødvolum: 0,1 ml luft i bakkant tømmer utstyret helt. Her kan vi kalle luft en «medhjelper». Litt luft i sprøytetuppen og i hele kanylen kan best bli værende; luften blir da en «følgesvenn». Ved å bruke tid på å fjerne denne kan fort en dråpe eller to forsvinne, som kan utgjøre en betydelig andel.
Det er ulike metoder for å hente opp luften mot dødvolumet fra hetteglass. Jeg har beskrevet en rask, enkel og sikker metode som egner seg spesielt for Comirnaty fra Pfizer/BioNTech.
Den har en hendig størrelse på hetteglasset, men en noe komplisert prosedyre med fortynning før opptrekk. Metoden krever en stor opptrekkskanyle – 18 G / 40 mm – og propp, som begge kan brukes flere ganger. Generelt krever ikke luftprinsippet annet enn standard utstyr til opptrekk og injisering.
Forfatteren oppgir ingen interessekonflikter.
Referanser
1. Holmes MCS, Fausko L, Skjetne OL. Mener FHI-råd gjør at Norge kaster flere vaksinedoser. VG. 19.02.2021. Tilgjengelig fra: https://www.vg.no/i/6zXeoL (nedlastet 06.02.2022).
2. Folkehelseinstituttet (FHI). Praktisk info om vaksinasjon. Oslo: FHI; 2021. Tilgjengelig fra: https://www.fhi.no/nettpub/vaksinasjonsveilederen-for-helsepersonell/vaksinasjon/praktisk-vaksinasjon/ (nedlastet 06.02.2022).
3. Allen MDM. Dead volume air flush: how to save 1.3 million vaccine doses in Canada. BCMJ. 2021 april. Tilgjengelig fra: https://bcmj.org/blog/dead-volume-air-flush-how-save-13-million-vaccine-doses-canada (nedlastet 06.02.2022).
4. BD. BD opptrekkskanyle. Oslo: BD; 2022. Tilgjengelig fra: https://www.bd.com/no-no/our-products/syringes-and-needles/cannulas/blunt-fill-and-blunt-filter-needles (nedlastet 06.02.2022).
5. Folkehelseinstituttet (FHI). Koronavaksinasjonsveileder for kommuner og helseforetak. Vedlegg 1: Oversikt og beskrivelse av utstyr som benyttes ved koronavaksinasjon. Oslo: FHI; 2021. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/veiledere/koronavaksinasjonsveileder/liste-over-vaksinasjonsutstyr-til-kommunene-8.1.21.pdf (nedlastet 06.02.2022).
6. NTB Nyheter. Forurensede Moderna-doser også funnet i Norge. Dagsavisen. 03.09.2021. Tilgjengelig fra: https://www.dagsavisen.no/nyheter/innenriks/2021/09/03/forurensede-moderna-doser-ogsa-funnet-i-norge (nedlastet 06.02.2022).



















0 Kommentarer