Erfaringsskjema kan redusere uønskede hendelser på sykehus

Oppsummeringsskjemaet Lessons Learned er et effektivt verktøy som kan bidra til å sikre høy kvalitet og trygge tjenester på sykehus.
Uønskede hendelser skjer ved alle sykehus. Interne og eksterne meldesystemer bidrar til at hendelser blir analysert. Arbeidet er nyttig og ressurskrevende, men fører ikke alltid til læring i hele organisasjonen. Vi presenterer erfaringer med å utarbeide og ta i bruk et oppsummeringsskjema for uønskede hendelser i et middels stort norsk sykehus. Vi har kalt skjemaet Lessons Learned etter mønster fra oljerelatert virksomhet, der tilsvarende innsats har bidratt til at uønskede hendelser blir oppdaget, meldt og fulgt opp.
Det er ikke bare helsetjenesten som har en utfordring med uønskede hendelser. Vi kan derfor lære av andres erfaringer, blant annet oljerelatert virksomhet. Aker Solutions har nullvisjon for uønskede hendelser. De analyserer hendelsene og kommuniserer læring fra disse til medarbeiderne under navnet Lessons Learned (1).
Etter at Haraldsplass Diakonale Sykehus i Bergen fikk ny avdelingsleder med erfaring fra Aker Solutions, har sykehuset tatt i bruk en modifisert utgave av metodikken.
Når alvorlige hendelser inntrer, lager vi en oppsummering på én side og presenterer og distribuerer denne på sykehuset under navnet Lessons Learned. Formålet er å bruke erfaringene aktivt i forbedringsarbeid. I denne artikkelen beskriver vi erfaringer med å tilpasse og bruke verktøyet.
Alle kliniske sengeavdelinger ved Haraldsplass bruker elektroniske tavler for å planlegge pasientforløp i den daglige koordineringen. Her markeres den enkelte pasientens lege, sykepleier, innleggelsesårsak, smittekategori, hastegrad for legetilsyn og utskrivningsplan.
I «forbedringstavlemøter» følger avdelingene opp resultater for sine egne kvalitetsmålinger. Målinger føres med tusj på etwhiteboard, som brukes som bakteppe for møtene. Her diskuteres lokale utfordringer når det gjelder pasientsikkerhet og/eller kvalitet.
Når alvorlige hendelser inntrer, lager vi en oppsummering på én side […] under navnet Lessons Learned.
Møtene ledes av lederteamet og gjennomføres stående på pauserommet. De arrangeres hver 14. dag og varer 10–15 minutter. Pleiegruppen er alltid representert. Vi tilstreber at legene som hører til avdelingen, også er med på møtene.
Representanter for smittevern, fysioterapi, ergoterapi og klinisk ernæringsfysiologi deltar avhengig av tema. I møtene fokuserer vi på å identifisere forbedringsområder i vår egen avdeling, sette inn tiltak og følge resultatene av disse over tid med målinger. Forbedringstavlemøter er beskrevet i sykehusets elektroniske kvalitetshåndbok.
Lessons Learned lages av avdelingens lederteam
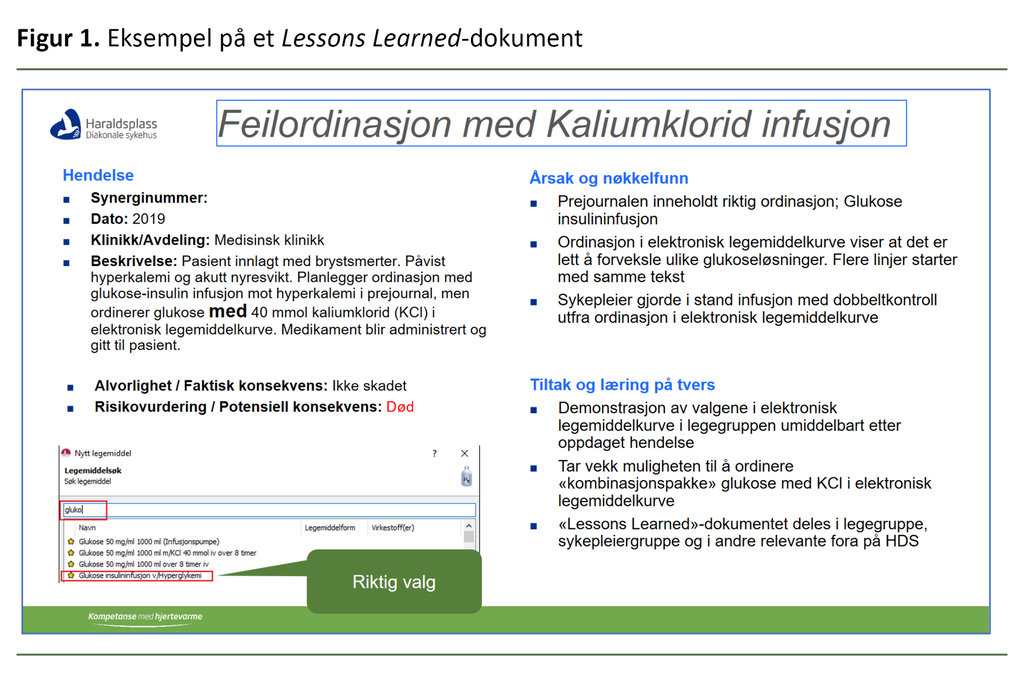
Lessons Learned beskriver hendelsesforløpet, årsaken og de faktiske og potensielle konsekvensene av en uønsket hendelse på sykehuset. Det dreier seg oftest om saker i avviksmeldingssystemet, men kan også ta utgangspunkt i klagesaker fra pasienter eller pårørende, revisjoner eller tilsynssaker.
Dokumentet er utformet som et ensides PowerPoint-bilde. Halve siden er forbeholdt læringsaspektet, altså hvordan tilsvarende hendelser kan unngås (figur 1–3).
Lessons Learned-dokumentet blir utarbeidet av avdelingens lederteam, som også presenterer det for pasientnære medarbeidere i forbedringstavlemøtene. Problemstillingene blir knyttet opp mot utfordringer i avdelingen.
Deling mellom avdelinger skjer i etablerte klinikkledermøter og i driftsmøter der ledere på alle nivåer deltar. Der lederne finner det relevant, presenterer de deretter Lessons Learned-dokumentene fra andre avdelinger i sine egne forbedringstavlemøter. De alvorligste sakene blir sendt til fagdirektøren og administrerende direktør.
Hensikten er å oppnå læring og endring
Lessons Learned-dokumentene tar utgangspunkt i faktiske og uønskede hendelser som vi håper å unngå i fremtiden. Hensikten er å oppnå læring og endring av handlingsmønsteret som førte til hendelsen.
Det er viktig at de som presenterer hendelsene, ikke blir møtt med bebreidelse. Lederne er derfor påpasselige med å gi ros for innsatsen ved å beskrive hendelsene slik at både den aktuelle avdelingen – og andre avdelinger – kan lære av dem og sette inn forebyggende tiltak.
En beskrivelse av Lessons Learned og mal for dokumentet finnes i sykehusets elektroniske kvalitetshåndbok. Her legges også de ferdige dokumentene, som er søkbare for sykehusets medarbeidere. Dokumentene får beskrivende navn og koples som vedlegg til den aktuelle avviksmeldingen.
Metode – evaluering
I denne artikkelen presenterer vi utviklingen av tiltaket Lessons Learned og hvilke uønskede hendelser disse tar utgangspunkt i. Evalueringen er så langt som mulig gjennomført i henhold til retningslinjer for publisering av kvalitetsforbedringsprosjekt (2).
Vi har særlig studert Medisinsk klinikk ved Haraldsplass og beskriver også omfanget av deling av Lessons Learned-dokumenter internt i sykehuset.
Etiske overveielser
Artikkelen er skrevet av personalet som er ansatt ved sykehuset. Pasientinformasjon er aggregert og/eller anonymisert.
Resultatene presenteres i forbedringstavlemøter
Underveis i arbeidet har vi justert utformingen og formidlingen av Lessons Learned-dokumentene. Malen for dokumentet har vi forkortet og forenklet, og stikkordene har fått ny rekkefølge. Presentasjonen av dokumentene blir gjort i en PowerPoint-visning på en elektronisk tavle.
En utskrift av dokumentet blir noen steder hengt opp på forbedringstavlen og/eller sendt elektronisk til avdelingens medarbeidere.
Presentasjonen av dokumentene blir gjort i en PowerPoint-visning på en elektronisk tavle.
Sykehuset forsøkte å etablere et Lessons Learned-forum for mellomlederne, men en ny møtearena ble vanskelig å opprettholde. Deling mellom avdelinger er i stedet blitt et fast punkt i eksisterende møter. Underveis er det bestemt at driftsmøtet, som samler alle lederne på sykehuset, alltid skal inneholde en presentasjon av et Lessons Learned-dokumentet.
I klinikken har forbedringstavlemøter vært viktig som en fast møteplass for å presentere og følge opp Lessons Learned-dokumentene, men noen problemstillinger har vist seg å kreve ytterligere oppfølging.
Hendelser som blir beskrevet i dokumentene, blir også brukt som utgangspunkt for teambasert simuleringstrening. Dette blir gjennomført både ved den avdelingen der den uønskede hendelsen skjedde, og ved andre avdelinger.
Det var flest pasientrelaterte hendelser
Etter oppstarten ved sengeavdelingen Medisin 2 i 2016 er tiltaket Lessons Learned gradvis tatt i bruk i de resterende delene av Medisinsk klinikk og senere hele sykehuset. Legegruppene, først og fremst i Medisinsk klinikk, har i stigende grad utarbeidet og delt dokumenter i sine møter.
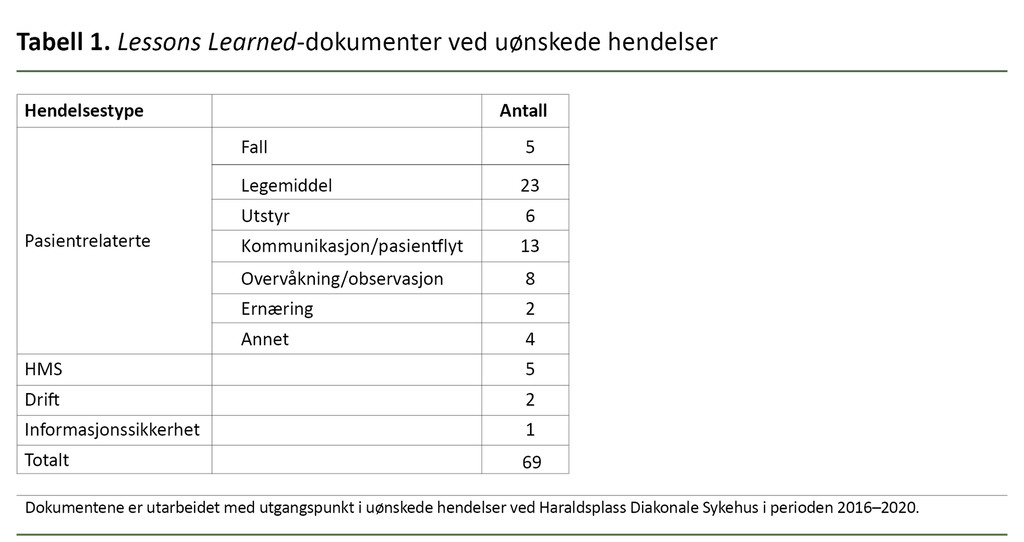
I årene 2016–2020 ble det årlig utarbeidet mellom 8 og 24 Lessons Learned-dokumenter ved Haraldsplass (tabell 1).
Alle avvikssystemets hovedkategorier var belyst i de til sammen 69 dokumentene. Pasientrelaterte hendelser var i klart flertall. Noen av dokumentene tok utgangspunkt i flere liknende avviksmeldinger med antatt felles årsaksmekanisme.
Hendelser som er knyttet til legemiddelbehandling, var den hyppigste årsaken til å utarbeide Lessons Learned-dokumenter. Alle ledd i kjeden for legemiddelbehandling er belyst: feil ordinering, feil dose, feil medikament, feil administreringsmåte, medikament gitt til feil pasient og mangelfull eller manglende oppdatering av medikamentkurve.
Forflytning av pasienter krever god kommunikasjon mellom avdelingen pasientene kommer fra, og den de flyttes til. Denne kategorien har nest flest Lessons Learned-dokumenter.
Flere hendelser var knyttet til pasientobservasjon
Hendelser som er knyttet til pasientobservasjon og -overvåkning, var utgangspunktet for åtte Lessons Learned-dokumenter. Hendelser som skjedde i forbindelse med akutte indremedisinske problemstillinger hos pasienter som primært ikke var innlagt ved medisinsk avdeling, er i denne kategorien.
Disse situasjonene innebar fare for at pasienten kunne få forsinket diagnose og suboptimal behandling og overvåkning. Forebygging av slike hendelser krever opplæring om symptomer og behandling på tvers av klinikker.
Fall hos inneliggende pasienter er en hyppig rapportert uønsket hendelse. Screening for fallfare hos pasienter er godt innarbeidet, og identifisert risiko skal utløse fallforebyggende tiltak. En hendelse viste at rutinene for å innkalle ekstraressurser var uklare, og tiltakene ble forsinket. Oppfølging av denne hendelsen omfattet å klargjøre rutiner og ansvarsforhold.
Fall hos inneliggende pasienter er en hyppig rapportert uønsket hendelse.
Helse-, miljø- og sikkerhetshendelser (HMS) var også representert på listen. Dette gjaldt smitteverntiltak som ikke ble overholdt, og som satte medarbeidere i fare. Korrigerende tiltak i form av ekstravakt og annen sikring er beskrevet.
To driftshendelser gjaldt problemer med vareleveranser til sykehuset. For å unngå slike hendelser fremover blir hele prosessen fra varebestilling til mottak på riktig avdeling gjennomgått.
Medisinsk klinikk utarbeidet i 2020 til sammen 19 Lessons Learned-dokumenter. I tillegg samarbeidet klinikken med kirurgisk klinikk om ytterligere ett dokument. Av disse ble fem dokumenter delt i klinikkledermøter på medisinsk klinikk og to i driftsmøte med alle sykehusets ledere. Tolv dokumenter ble presentert i legenes morgenmøte.
Lederen av Brukerutvalget var involvert i et tidlig stadium av arbeidet med Lessons Learned- dokumentene. Men etter at det nye sykehuset ble tatt i bruk, og særlig etter at pandemien rammet oss i 2020, har ferdige dokumenter i liten grad vært delt med Brukerutvalget.
Ledelsen har vært aktiv og synlig
Ledelsen har vært aktiv og synlig i etableringen av Lessons Learned. Det er veldokumentert at det er viktig med ledelsesinvolvering i arbeid med pasientsikkerhet (3).
Presentasjon av Lessons Learned-dokument i den kliniske enheten der en alvorlig uønsket hendelse har skjedd, sikrer at personalet som var involvert i hendelsen, får reflektert rundt hva som skjedde.
Samtidig får medarbeidere som ikke selv var direkte involvert i hendelsen, kunnskap om den. Hendelsene som presenteres, har stor relevans og aktualitet ettersom de skriver seg fra medarbeidernes egen kontekst.
Utfordringen når det gjelder kunnskapsdeling, er større når avdelingsgrenser skal krysses. Vi tror at mulighetene for å lære av andres feil krever tilrettelegging og oppmerksomhet med øremerket tid, rom og agenda for et samlet team. Vi mener at det her er snakk om en kulturendring som må avspeiles i innarbeidede rutiner.
Andre tiltak kan også virke
Gjennomgang og refleksjon rundt uønskede hendelser er ikke en ny tanke. Mortality and Morbidity Meetings/Conferences er et velprøvd tiltak, ikke minst innen kirurgiske fag.
Fra å være legegruppens interne gjennomgang av sykehusets eller avdelingens dødsfall har tiltaket utviklet seg til å bli et strukturert og tverrfaglig forum som studerer årsaker til uønskede hendelser, og som plasserer ansvar for å følge opp forebyggende tiltak (4, 5).
Cifra og medarbeidere i Iowa, USA omtaler tiltaket med utgangspunkt i en pediatrisk avdeling, men konkluderer med at det har et potensial for å forbedre kvalitet og pasientsikkerhet i mange settinger, og at det også kan brukes for mindre alvorlige hendelser enn dødsfall (4).
Higginson og medarbeidere har studert bruken etter dødsfall i et engelsk sykehus og konkluderer med at Mortality and Morbidity Meetings er en ressurs i arbeidet med pasientsikkerhet som kan brukes mer (5).
Metodikken brukes i store deler av sykehuset
Lessons Learned skal være en kanal for klinikere og øvrig personell til å melde fra om utrygge situasjoner. Kategorisering av hendelser og alvorlighetsgrad bør gjøres på samme måte som i avviksmeldingssystemet, men ofte har hendelsen flere årsaker og passer i flere kategorier. Medarbeidere fra kvalitetsavdelingen har bistått i arbeidet med risikovurdering og kategorisering.
En god beskrivende tittel er viktig for at hendelsen skal kunne søkes frem i den elektroniske kvalitetshåndboken.
Vår erfaring er at kombinasjonen forbedringstavler og Lessons Learned har vært vellykket.
I 2020 var Lessons Learned-metodikken tatt i bruk i store deler av sykehuset, men ble mest brukt der tiltaket ble initiert og forbedringstavler var godt innarbeidet. Vår erfaring er at kombinasjonen forbedringstavler og Lessons Learned har vært vellykket. Det konkretiserer arbeidet med kvalitet og pasientsikkerhet, engasjerer medarbeiderne, styrker teamfølelsen og åpner for dialog og tillit.
Medisin 2 ble våren 2020 sykehusets pandemipost. I denne krisesituasjonen var det behov for raske endringer, og Lessons Learned-metodikken ble oppfattet som tidseffektiv og lite byråkratisk. Presentasjonen i PowerPoint er enkel, og vi mener det bidrar til å redusere terskelen for å ta i bruk dokumentet.
Helseinstitusjoner er komplekse. Mange profesjoner og prosesser i ulike deler av organisasjonen påvirker hverandre. Kunnskap som er avdekket via Lessons Learned-dokumentet og delt via forbedringstavlemøter, fører ikke alltid til at praksis endres.
Simuleringstrening kan være aktuelt
For å følge opp hyppig forekommende eller særlig alvorlige uønskede hendelser kan det være aktuelt å gjennomføre simuleringstrening der kliniske team øver inn arbeidsrutiner for å verne pasienter. Vi erfarer at Lessons Learned-dokumentet er et godt utgangspunkt for simuleringstrening. Omvendt kan også læringselementer fra simuleringstrening etter alvorlige hendelser bli delt i et dokument.
I den videre utviklingen av modellen er det aktuelt å definere indikatorer for å måle i hvilken grad hendelser som blir beskrevet, faktisk blir korrigert. Det er også behov for å trekke pasientrepresentanter inn i arbeidet på en strukturert måte.
Vår modell for å dele kunnskap gjelder internt på Haraldsplass. Etter at modellen har blitt presentert på fagmøter, har andre sykehus utviklet og tilpasset den til sitt eget miljø. Helse Førde har kalt sin modell «Les og lær».
Alle foretakene i Helse Vest har avviksmeldingssystemet Synergi. Det gjør det mulig for foretakene å dele erfaringer etter uønskede hendelser slik at flere kan lære av dem. Tilsvarende deling av Lessons Learned-dokumenter mellom foretakene kan også tenkes. Den enkle og systematiske oppstillingen gjør det lett for mottakerne å bruke hendelsene i sitt eget arbeid.
Konklusjon
Vi mener at Lessons Learned-metodikken er et effektivt og enkelt verktøy i arbeidet med å sikre høy kvalitet og trygge tjenester i sykehus. Metodikken setter søkelys på aktive tiltak, er effektiv og lite byråkratisk. Det gjør at den er godt egnet også i krisetider når raske endringer er påkrevet.
Vi ser at gode læringsarenaer og positive tilbakemeldinger til avdelingslederne som presenterer hendelsene, er viktige forutsetninger for å skape psykologisk trygghet og en god pasientsikkerhetskultur. Lessons Learned-dokumentene er gode utgangspunkt for teambasert simuleringstrening og å innøve hensiktsmessige rutiner.
Dette tiltaket kan utvikles videre for å overføre kunnskap om uønskede hendelser fra et sykehus til et annet. Vi mener at erfaringene våre kan være nyttige når det gjelder å verne pasientene mot hyppig forekommende uønskede hendelser.
Referanser
1. Pinjo A, Jacobsen TJ. Læring av uønskede hendelser i Aker Solutions MMO – en studie av Lessons Learned [masteroppgave]. Stavanger: Universitetet i Stavanger; 2016.
2. Ogrinc G, Davies L, Goodman D, Batalden P, Davidoff F, Stevens D. SQUIRE 2.0 (Standards for QUality Improvement Reporting Excellence): revised publication guidelines from a detailed consensus process. BMJ Qual Saf. 2016;25(12):986–92.
3. Lekka C, Healey N. A review of the literature on effective leadership behaviours for safety [Internett]. London: Health and Safety Executive (HSE); 2012. Tilgjengelig fra: https://www.hse.gov.uk/research/rrpdf/rr952.pdf (nedlastet 16.09.2021).
4. Cifra CL, Miller MR. Envisioning the future morbidity and mortality conference: a vehicle for systems change. Pediatr Qual Saf. 2016;1(2):e003.
5. Higginson J, Walters R, Fulop N. Mortality and morbidity meetings: an untapped resource for improving the governance of patient safety? BMJ Qual Saf. 2012;21(7):576–85.
























0 Kommentarer