NBO kan lære foreldre å forstå det nyfødte barnets signaler bedre

Ved å observere samspillet med den nyfødte kan klinikeren få et inntrykk av foreldrenes styrker og hva de strever med i møte med det lille barnet.
Denne artikkelen belyser hvordan metoden Newborn Behavioral Observations (NBO) kan brukes i pakkeforløpets faser ved barne- og ungdomspsykiatriske poliklinikker (BUP). NBO kan styrke familiens evne til å tolke og forstå barnets signaler og gjøre foreldrene i bedre stand til å respondere på måter som møter barnets behov. Metoden kan forebygge utvikling av psykiske vansker hos barnet og alvorlig skjevutvikling i samspillet mellom foreldre og barn. NBO kan i tillegg styrke relasjonen mellom spedbarnet og øvrige familiemedlemmer, som også inkluderer søsken.
Pakkeforløpet har blitt implementert i det psykiske helsevernet for barn og unge. Ved barne- og ungdomspsykiatriske poliklinikker (BUP) starter pakkeforløpet med en basisutredning som varer i opptil seks uker. Deretter vurderes behovet for en utvidet utredning som varer i opptil seks nye uker, behovet for oppstart av behandling eller eventuelt avslutning.
Jeg ønsker å belyse hvordan Newborn Behavioral Observations (NBO) (se faktaboks under) kan anvendes i pakkeforløpets faser ved BUP. I den forbindelse vil jeg også drøfte hvilke spedbarn som frem til tredje levemåned oftere blir henvist til BUP.
Hvilke spedbarn henvises til BUP?
Erfaringsmessig er det få spedbarn som frem til tre måneders alder henvises til BUP grunnet omsorgsgiverens ønske om utredning av barnet som følge av mistanke om psykopatologi (psykisk avvik eller psykisk skjevutvikling). Så små barn henvises oftere i et forebyggende perspektiv. For å få oppfølging ved BUP skal det nemlig være en risiko for at spedbarnet kan utvikle vansker.
Et eksempel på spedbarnshenvisning er der foreldrene selv strever og ønsker foreldreveiledning. Et annet eksempel er spedbarn som er født prematurt, eller hvor det forekom komplikasjoner under eller etter fødselen, og hvor foreldrene ønsker foreldreveiledning med utgangspunkt i sitt unike barn.
Et tredje eksempel er spedbarn som har fått påvist somatiske vansker, og hvor dette kan utfordre samspillet med foreldrene. Et siste eksempel er gravide i psykososial risiko eller gravide som mottar legemiddelassistert rehabilitering på grunn av rusmiddelavhengighet, som BUP har fulgt gjennom svangerskapet, og hvor BUP vil følge opp barnet etter at det har blitt født.
Felles for disse eksemplene er at foreldrene, som det viktigste systemet rundt barnet, kan være spesielt sårbare i overgangsfasen til nybakte omsorgsgivere (1).
Ifølge Retningslinjer for koding (se faktaboks) bør helsepersonell være tilbakeholdne med å bruke symptomkoder og sykdomskoder på akse 1 for spedbarn (2), som innebærer at man vurderer at barnets tilstand oppfyller kriterier for et klinisk psykiatrisk syndrom. Å vektlegge forebygging, både av utvikling av psykiske vansker og av alvorlig skjevutvikling i samspillet mellom foreldre og barn, fremstår for mange i denne aldersgruppen som et mer hensiktsmessig fokus ved BUP.
Grunnlaget for henvisning til pakkeforløp for utredning og behandling i psykisk helsevern for barn og unge (3), veilederen for poliklinikker i psykisk helsevern for barn og unge (4) og prioriteringsveilederen for barn mellom null og to år (5) indikerer at diagnoser på akse 5, med en potensiell opphopning av risikofaktorer, bør gi spedbarn grunnlag for inntak ved BUP.
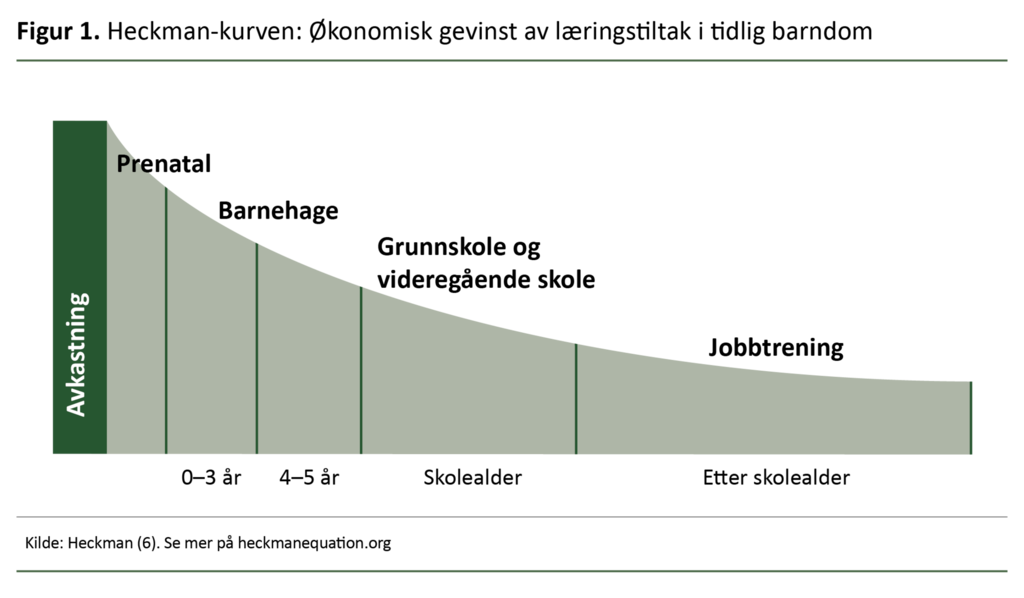
Et slikt inntak fremstår også som hensiktsmessig i lys av den såkalte Heckman-kurven (se figur 1 og utdypende video like under). Heckman-kurven tilsier at investering i barnets utvikling og tiltak fra unnfangelsen til og med de tre første leveårene er de økonomisk mest lønnsomme investeringene på både samfunns- og individnivå (6).
NBO brukes for å observere samspill
Når klinikeren benytter metoden NBO under basisutredningen, og dermed legger mindre vekt på informasjonsinnhenting fra foreldrene, endrer møtet med familien seg fra å snakke om barnet til å samhandle med barnet.
Klinikeren skal ikke bruke NBO diagnostisk for å utrede for mulige psykiske avvik, psykisk skjevutvikling eller somatiske utfordringer hos barnet (7). Klinikeren kan i stedet bruke NBO som samspillsobservasjon og som en innfallsvinkel for – sammen med familien – å bli bedre kjent med akkurat dette unike spedbarnets kompetanser, preferanser, styrker og mulige sårbarheter (7).
Anvendelsen av NBO gir også en mulighet for at klinikeren sammen med familien kan utforske hvordan og på hvilke områder spedbarnet kan trenge støtte fra foreldre og omgivelser for å oppnå god tilpasning til og utvikling i omverdenen (7).
Ved gjennomføringen av NBO kan klinikeren i tillegg få et inntrykk av foreldrenes styrker og strev i møte med det lille barnet. Det som kommer frem under metodeanvendelsen, kan klinikeren ta med seg videre som veiledningstematikk i behandlingsfasen. Dette kan eksempelvis være aktuelt dersom foreldrene får tilbud om foreldreveiledningsprogrammet Circle of Security – Parenting (8) eller veiledningsmetoden Marte Meo (9).
NBO er en utforskende og veiledende intervensjon. Sammen med foreldrene kan klinikeren utforske barnets atferdstilstander og overgangene mellom disse.
Foreldrene lærer å møte barnets behov
Et annet aktuelt utforskningsområde er hvordan foreldrene kan tilpasse seg barnet, for eksempel å følge barnets tempo og å se og forstå når barnet er klart for sosialt samspill eller har behov for å «lade batteriene». Metoden støtter foreldrene i å utforske og forstå hvor hensiktsmessig eller uhensiktsmessig ulike grader av stimulering er for barnet, med utgangspunkt i hva barnet forteller med kroppen sin, og hvor barnet er i sin utvikling.
Slik kan foreldrene bli bedre kjent med og kjenne igjen barnets terskler for responsivitet. I tillegg kan utforskningen og veiledningen i NBO bidra til at foreldrene blir bedre kjent med hvilke omsorgsstrategier, og nyansene av disse, som støtter barnet i sin regulering og utvikling (7).
Den støtten foreldrene får i å forstå seg selv i møte med det lille barnet, kan videre gjøre dem i enda bedre stand til å respondere på måter som møter barnets behov. Dette forebygger utvikling av psykiske vansker hos barnet og alvorlig skjevutvikling i samspillet mellom foreldre og barn. I tillegg kan det gjøre at samspillet med barnet endrer seg i en enda mer utviklingsstøttende og relasjonsstyrkende retning.
Det er samtidig viktig å balansere det å skulle støtte og veilede med det å la tilpasningsprosesser i den nye dyaden/triaden mellom barnet og foreldrene utvikle seg naturlig (10). I den terapeutiske settingen er intuitiv omsorgsatferd en hensiktsmessig inngangsport for å fremme barns tilknytning og tidlige utvikling (11).
Fordypet kontakt kan styrke båndet til barnet
NBO kan forbedre kvaliteten på interaksjonen mellom omsorgsgiver og spedbarn (12). Måten omsorgsgiveren møter barnets behov på, der omsorgsgiveren for eksempel støtter barnet i sin utvikling av selvregulering, har innvirkning på spedbarnets tilknytning til sine foreldre (13). NBO kan slik ha en positiv innvirkning på barnets tilknytningsutvikling til sin omsorgsgiver.
I tillegg kan den fordypede kontakten med barnet berøre omsorgsgiveren emosjonelt og kan slik tenkes å styrke båndet til barnet. Muligheten til å fremme en positiv relasjon mellom familiemedlemmene og den nyfødte bør være et fokus i alle faser.
NBO kan vitalisere mor ved fødselsdepresjon
Noen ganger er det en alvorlig bekymring for barnet eller miljøet rundt barnet som tilsier at behandling bør igangsettes parallelt med basisutredningen. Alvorlig fødselsdepresjon hos mor kan være et eksempel på dette. Det vil da være behov for å starte raskt opp i arbeidet med mors følelsesmessige og kognitive forståelse av barnets signaler og interaksjonen mellom mor og barn samt samspillet og tilknytningen mellom dem.
Ved alvorlig fødselsdepresjon kan det som egentlig er normal atferd hos barnet, tolkes som noe annet av omsorgsgiveren, som ser og tolker barnets atferd gjennom «depressive briller». Et eksempel på dette er at mor kan tolke barnets naturlige pausesignaler, som å vende blikket et annet sted eller snu hele ansiktet bort etter en tid med øyekontakt og sosial interaksjon, som en avvisning.
Gjennom klinikerens empati med mor kan NBO anvendes på en måte hvor klinikeren tilpasser seg mor og utforsker og snakker om hvordan hun ser, føler om og forstår barnets atferd.
NBO gir også mulighet til korrigerende følelsesmessige erfaringer og alternative forståelsesmåter for hvordan barnets signaler og behov kan tolkes og forstås. Når følelsesmessige erfaringer korrigeres, kan det vitalisere mor i samspillet med og relasjonen til barnet sitt. Et eksempel på dette er at mor erfarer hvordan barnet viser preferanse og interesse for henne, og at hun kjenner og opplever dette følelsesmessig.
I tillegg kan NBO skape et rom for samtale om og utforskning av hvordan mor kan møte barnet på utviklingsstøttende måter i tilfeller hvor det er risiko for at hennes fødselsdepresjon kan innvirke på samspillet mellom dem.
Mulige psykiske avvik skal følges opp
Selv om NBO ikke brukes med et diagnostisk formål, kan det under anvendelsen i basisutredningen fremkomme noe som indikerer mulige psykiske avvik, psykisk skjevutvikling eller somatiske utfordringer. Dette skal følges opp.
En mulighet er å tilby familien gjentakelse av NBO som ledd i en utvidet utredning. Klinikeren utforsker da sammen med foreldrene om barnet får vist frem mer av sin kapasitet ved neste gjennomføring. Dette gir indikasjoner på om strevet som barnet viste første gang, kan ha kommet av andre faktorer enn utviklingsmessige utfordringer.
Et eksempel på dette er at barnet under første NBO ikke responderer adekvat på auditive stimuli ved ikke å snu seg i retning av stemmen under gjennomføringen av atferdskomponenten «orientering mot stemme» (7). Dersom barnet er født døvt på et øre, har ikke barnet de hørselsrelaterte ferdighetene som kreves for å lokalisere lyd (14), noe som gjør at det vil ha utfordringer med å finne ut hvor stemmen kom fra.
Samtidig kan det være en rekke andre omstendigheter som gjorde at barnet akkurat da ikke snudde seg mot stemmen, og som ikke nødvendigvis kan årsaksforklares med hørselsvansker. Slike omstendigheter kan være at barnet hadde brukt opp sin kapasitet og hadde behov for en pause, manglende forventninger om kontakt i møte med den voksne eller at andre stimuli forstyrret utførelsen av atferdskomponenten og barnets respons på denne.
Barnet kan sammenliknes med seg selv
Utvikling hos spedbarn skjer raskt den første tiden, slik at endringer raskt kan observeres. Basert på barnets utfordringer, og om disse vedvarer i en utvidet utredning, bør klinikeren vurdere om barnet skal utredes med andre verktøy enn NBO eller henvises videre.
I utredningsøyemed kan for eksempel Neonatal Behavioral Assessment Scale (NBAS), Assessment of Preterm Infant Behavior (APIB) og Neonatal Intensive Care Unit Network Neurobehavioral Scale (NICU Network Neurobehavioral Scale) anvendes som verktøy (7).
Ved gjentakelse av NBO i en utvidet utredning kan klinikeren sammen med foreldrene sammenlikne barnet med seg selv fra første til andre gjennomføring og utforske hvor barnet er i sin utvikling på ulike områder over tid. I tillegg kan klinikeren sammen med foreldrene utforske barnets iboende kapasiteter og hvordan barnet får tatt disse i bruk over tid i møte med foreldrenes omsorgsstrategier og tilpasninger.
Samtidig er det viktig å påpeke at NBO ikke må brukes som et verktøy for utviklingskartlegging, da metoden ikke er ment for dette. For utviklingskartlegging bør det brukes andre verktøy enn NBO. Samtidig bør det sikres tett samarbeid med helsestasjonen om hvordan de vurderer barnets utvikling, og om helsestasjonen har noen bekymringer relatert til utviklingstrinnene.
Skillet mellom pakkeforløpets faser er kunstig
Stern beskrev konseptet «port of entry» i 1995 (15). Dette handler om ulike inngangsporter i foreldre-barn-systemet hvor det teoretiske målet i en behandlingssituasjon kan nås. Det teoretiske målet er det ønskede resultatet av behandlingen, og avklares i et samarbeid mellom klinikeren og foreldrene.
NBO kan virke gjennom ulike inngangsporter til terapeutiske intervensjoner i en behandling ved BUP. Én inngangsport er foreldrenes atferd, hvor barnet får regulerings- og utviklingsstøtte fra sine omgivelser. Dette vil påvirke barnet direkte.
Andre inngangsporter er spedbarnets atferd, foreldre–barn-interaksjonen, foreldrenes representasjoner om barnet, klinikerens representasjoner og spedbarnets forestilte representasjoner. Et siste eksempel på inngangsport er hele familiesystemet, hvor også eventuelle søsken inkluderes.
Hvilken inngangsport som velges, må avveies fra situasjon til situasjon, med utgangspunkt blant annet i det unike barnet samt familiens ønsker, ressurser og eventuelle utfordringer.
Jeg mener at det er et kunstig skille mellom pakkeforløpets utredningsfaser og behandlingsfasen med tanke på inkludering av NBO, fordi metoden ikke har et diagnostisk formål. Jeg mener at metoden kan anvendes på den samme måten og med de samme målene i behandlingsfasen som de som allerede er beskrevet i utredningsfasene.
Relasjonsstyrking, utforskning og veiledning er like aktuelt i behandlingsfasen som i utredningsfasene for denne aldersgruppen. Spedbarnet utvikler seg raskt og er avhengig av god forståelse og støtte fra foreldrene og omgivelsene ellers. De aspektene som allerede er beskrevet i en av de to foregående fasene, vil derfor ikke repeteres for denne fasen.
NBO kan øke foreldrenes selvfølelse
NBO kan styrke foreldrenes ferdigheter samtidig som foreldrene bygger opp en trygghet og selvfølelse i rollen som ivaretakende, kompetente og utviklingsstøttende omsorgsgivere (7). Tilfredshet i morsrollen har sammenheng med mor–barn-interaksjonen og virker inn på barnets tilknytning til mor (16).
Foreldrenes økte kjennskap til spedbarnet kan også bidra positivt for omsorgsgiverens motivasjon til å tenke om barnet sitt (mentalisere), og kan videre bidra til en enda dypere forståelse av barnet og fremme sensitiv omsorg.
NBO bidrar til at både familien som helhet og barnets individuelle behov får økt oppmerksomhet (10). Metoden tilbyr foreldreutforskning av og veiledning i hvordan foreldrene kan bidra støttende for barnet i sine sentrale utviklingsoppgaver, og hvordan omsorgsgivere kan fremme og utløse barnets kapasiteter (7).
På denne måten kan NBO hjelpe foreldrene til å være utviklingsstøttende for barnets selvorganisering og selvreguleringsevne: regulere det autonome og det motoriske systemet, organisere sine tilstander (og endringer i disse) samt kjenne igjen og organisere indre følelser og prosesser (7, 17–19). Denne reguleringsevnen trenger spedbarnet for å finne sin indre likevekt (homeostase), slik at barnet kan være interessert i sine omgivelser, inkorporere komplekse signaler fra omgivelsene og inngå i et gjensidig samspill med sine foreldre (7, 20).
Når foreldrene støtter spedbarnet i sine tilstandsoverganger, får det hjelp til å organisere sine indre erfaringer. Dette er utviklingsstøttende for barnets selvregulering og organisering av sine indre arbeidsmodeller eller representasjoner (7, 21, 22). Ved at spedbarnet får støtte til disse utviklingsoppgavene, blir det kjent med seg selv og sine omgivelser og vil begynne å utvikle en opplevelse av autonomi (20).
Inkludering av søsken kan være positivt
Søsken har i manualen for NBO fått lite oppmerksomhet som potensielle deltakere. Inkludering av søsken ved denne metodeanvendelsen i BUP kan ha flere positive sider. Klinikeren bør vurdere disse fordelene opp mot eventuelle forhold som kan komplisere søskens deltakelse eller tilsi at dette ikke er hensiktsmessig.
Metoden kan styrke relasjonene i familien
Denne artikkelen har belyst hvordan NBO kan brukes i pakkeforløpets faser ved BUP. Verktøyet er fleksibelt i sin anvendelse og kan styrke familiens evne til å tolke og forstå barnets signaler og gjøre foreldrene i enda bedre stand til å respondere på måter som møter barnets behov.
Metoden bidrar forebyggende mot utvikling av psykiske vansker hos barnet og alvorlig skjevutvikling i samspillet mellom foreldre og barn. NBO kan i tillegg styrke relasjonen mellom spedbarnet og øvrige familiemedlemmer, som også inkluderer eventuelle søsken.
Referanser
1. Slinning K, Eberhard-Gran M. Psykisk helse i forbindelse med svangerskap og fødsel. I: Moe V, Slinning K, Hansen MB, red. Håndbok i sped- og småbarns psykiske helse. Oslo: Gyldendal Akademisk; 2010. s. 323–46.
2. Direktoratet for e-helse. Retningslinjer for koding. Multiaksial klassifikasjon i psykisk helsevern for barn og unge (PHBU). Versjon 2.0. Oslo: Direktoratet for e-helse; 2018. Tilgjengelig fra: https://ehelse.no/kodeverk/multiaksial-klassifikasjon-i-psykisk-helsevern-for-barn-og-unge-phbu (nedlastet 19.03.2021).
3. Helsedirektoratet. Pakkeforløp. Psykiske lidelser – barn og unge. Oslo: Helsedirektoratet; 2018. Tilgjengelig fra: https://www.helsedirektoratet.no/pakkeforlop/psykiske-lidelser-barn-og-unge (nedlastet 19.03.2021).
4. Helsedirektoratet. Veileder for poliklinikker i psykisk helsevern for barn og unge. Oslo: Helsedirektoratet; 2008. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/psykisk-helsevern-for-barn-og-unge-veileder-for-poliklinikker/Veileder%20for%20poliklinikker%20i%20psykisk%20helsevern%20for%20barn%20og%20unge.pdf/_/attachment/inline/829f53aa-0b66-4139-8add-944c95d5b163:b03ce59e25e43dc7623f1b5940aff644ae83eb6a/Veileder%20for%20poliklinikker%20i%20psykisk%20helsevern%20for%20barn%20og%20unge.pdf (nedlastet 19.03.2021).
5. Helsedirektoratet. Prioriteringsveiledere. Psykisk helsevern for barn og unge. Oslo: Helsedirektoratet; 2015. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/prioriteringsveiledere/psykisk-helsevern-for-barn-og-unge/tilstander-for-psykisk-helsevern-for-barn-og-unge/bekymring-for-barn-under-6-ar#bekymring-for-barn-under-6-ar-mellom-0-2-ar-alvorlig-bekymring-veiledende-frist-6-uker (nedlastet 19.03.2021).
6. Heckman J. The Heckman Curve. USA: The Heckman Equation Project. Tilgjengelig fra: https://heckmanequation.org/resource/the-heckman-curve/ (nedlastet 25.10.2020).
7. Nugent JK, Keefer CH, Minear S, Johnson LC, Blanchard Y. Manual for NBO (Newborn Behavioral Observations). Nyfødtes atferd og tidlige relasjoner. Oslo: Gyldendal; 2018.
8. Circle of Security International. Early intervention program for parents and children. Washington: Circle of Security International. Tilgjengelig fra: https://www.circleofsecurityinternational.com/ (nedlastet 19.03.2021).
9. Marte Meo Foreningen. Tilgjengelig fra: https://www.martemeo.no/ (nedlastet 19.03.2021).
10. Slinning K, Sandtrø H. The newborn behavioral observation system. En spedbarnsfokusert og relasjonsbasert observasjonsmetode. I: Holme H, Olavesen ES, Valla L, Hansen MM, red. Helsestasjonstjenesten. Oslo: Gyldendal Akademisk; 2016. s. 437–50.
11. Smith L. Foreldres intuitive omsorgsatferd. Oslo: Scandinavian Psychologist; 2014. DOI: 10.15714/scandpsychol.1.e1
12. Barlow J, Herath N, Bartram C, Bennett C, Wei Y. The Neonatal Behavioral Assessment Scale (NBAS) and Newborn Behavioral Observations (NBO) system for supporting caregivers and improving outcomes in caregivers and their infants. Cochrane Database of Systematic Reviews. 2018;3:1–77.
13. Beebe B, Lachmann FM. Organizing principles of interactions from infant research and the lifespan prediction of attachment: application of adult treatment. Journal of Infant, Child and Adolescent Psychotherapy. 2002;2:61–89.
14. Van Wanrooij MM, Van Opstal JA. Contribution of head shadow and pinna cues to chronic monaural sound localization. The Journal of Neuroscience. 2004;24(17):4163–71.
15. Stern DN. The motherhood constellation. A unified view of parent-infant psychotherapy. New York: Basic Books; 1995.
16. Isabella RA. Origins of maternal role satisfaction and its influences upon maternal interactive behavior and infant-mother attachment. Infant Behavior and Development. 1994:17;381–7.
17. Nugent JK, Blanchard Y. Newborn behavior and development: implications for health care professionals. I: Thies KM, Travers JF, red. Handbook of human development for health care professionals. London: Jones and Bartlett Publishers; 2006.
18. Nugent JK, Blanchard Y, Stewart JS. Supporting parents of premature infants: an infant-focused family-centered approach. I: Brodsky D, Ouellette MA, red. Primary care of the premature infant. New York: Elsevier; 2007.
19. Tronick EZ. Emotions and emotional communications in infants. American Psychologist. 1989;44:112–9.
20. Brazelton TB, Als H. Four early stages in the development of mother-infant interactions. The Psychoanalytic Study of the Child. 1979;34:349–69.
21. Beebe B, Lachmann FM. Infant research and adult treatment: co-constructing interactions. Hillsdale: The Analytic Press; 2002.
22. Siegel DJ. The developing mind. How relationships and the brain interact to shape who we are. 2. utg. New York: The Guilford Press; 2012.

























0 Kommentarer