Står opp for de aller minste pasientene

– Lokalene for de aller minste ved nyfødt intensiv på Rikshospitalet er ikke egnet, det er altfor trangt, sier barnesykepleier Heidi Haugen.
De siste ukene har hun og over 140 kolleger fra nyfødt intensiv ved Rikshospitalet frontet et krav til OUS-ledelsen om å bedre det de mener er en «uholdbar arealsituasjon».
Kravet kom gjennom et åpent brev i Aftenposten 31. august, undertegnet av 144 ansatte og tidligere ansatte ved avdelingen. Brevet var stilet til administrerende direktør Bjørn Atle Bjørnbeth og styreleder Gunnar Bovim ved OUS (Oslo universitetssykehus).
Sammen med sykepleierkollega Stine Hallen har Heidi Haugen så frontet ansattekravet i intervju i Aftenposten, og Haugen har også stilt til debatt med sykehusledelsen på Dagsnytt 18 i NRK.
– Hvordan har det vært å fronte varskoet?
– Jeg ønsker ikke oppmerksomhet for min egen del, men jeg har sagt meg villig til å være en slags talsperson fordi jeg synes saken er så viktig at den må få oppmerksomhet, sier Heidi Haugen.
Får så vidt plass
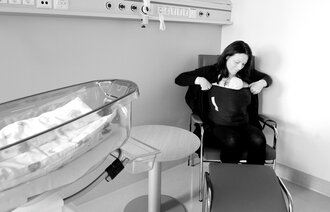
Både i Aftenposten og NRK (spol frem til 50:40 for å se innslaget) har det blitt fortalt om en avdeling som er så trang at de dulter borti ting, må krype under ledninger og så vidt får plass til sengen når keisersnittopererte mødre skal være sammen med babyen. De ansatte har bekymringer både rundt smittevern og det å skape ro rundt de syke nyfødte.
«Uholdbar arealsituasjon»
I brevet skriver de ansatte blant annet:
«Vi ber om at administrerende direktør umiddelbart iverksetter et arbeid med sikte på å løse en uholdbar arealsituasjon. Det finnes muligheter dersom man er villig til å gjøre krevende prioriteringer. Koronaviruspandemien har vist at vårt sykehus kan etablere nye avdelinger og kohorter, og flytte og slå sammen avdelinger. Det er utrolig hva vi får til når vi må.»
Videre viser de ansatte blant annet til Helsedirektoratets «Nyfødtintensivavdelinger – kompetanse og kvalitet», hvor det heter at «Avdelinger for syke nyfødte bør innredes slik at det er mulig for barn og foreldre å være sammen mest mulig uforstyrret …».
Sykehusledelsen mener behandlingen pasientene får er faglig forsvarlig, og det bestrider ikke Haugen.
– Men lokalene er ikke egnet, det er altfor trangt, sier Heidi Haugen til Sykepleien.
Se hva helseminister Bent Høie (H) svarer nederst i saken.
Puster ut etter endt vakt
– Det verste synes jeg er å lukke døra etter endt vakt. For da kjenner jeg hver gang at jeg puster lettet ut over å kunne forlate de høye lydene og de trange lokalene, sier Haugen.
– Og så vet jeg at de små, syke nyfødte og foreldrene må være igjen der inne, i dager, uker og måneder. Jeg synes det er uholdbart at det skal ta ti-femten år før de sykeste nyfødte og foreldrene deres får lokaler som passer til behovene.
Hun har jobbet på nyfødt intensiv på Rikshospitalet i 26 år, og mener lokalene egentlig var for små allerede da de ble bygget.
– Og så har det kommet stadig mer medisinsk utstyr, og vi behandler stadig sykere nyfødte, helt ned til uke 23.
Mer utstyr
– Det er bra å vite at det er mange som støtter. Saken har nok fått ekstra mye oppmerksomhet fordi det ikke er et soloutspill, sier den erfarne barnesykepleieren.
Før hun skulle til pers på Dagsnytt 18 tok hun og kolleger frem målebåndet for å belyse trangboddheten.
– Vi har en bås hvor det er plass til 4 pasienter. Vi prøver aldri å ha mer enn 3 pasienter der, men det er ikke alltid mulig. Denne båsen er cirka 16 kvadratmeter, og jeg vil tro de andre båsene våre er ganske like, og der har vi plass til 3 pasienter i hver bås.
Haugen forteller videre at Sykehusbygg arbeider med standarder for areal for nyfødt intensiv, og ifølge henne ligger det an til å bli cirka 25 kvadratmeter per pasient.
– Så vi behandler 3 til 4 pasienter på et areal som er mye mindre enn det som vil standarden for en pasient, sier hun.
OUS-ledelsen: – Altfor trangt
Hilde Myhren, medisinsk direktør ved OUS, svarte slik i en e-post til Sykepleien etter at brevet fra de ansatte ble publisert i Aftenposten:
– Vi er enig i at forholdene kunne være bedre – både for pasientene, for foreldrene og for ansatte. Avdelingen har blitt altfor trang etter dagens standarder og dagens pasientbelegg. Endringene i pasientgruppe har medført mer utstyr og behov for areal, og de tilpasningene som er gjort, har ikke vært tilstrekkelige.
Hun ønsker videre å formidle at pasientbehandlingen ved nyfødtintensivbehandlingen på Rikshospitalet er av høy faglig kvalitet, og skriver samtidig at det er behov for å finne nye tiltak for å løse utfordringen med trangt areal på Rikshospitalet.
– Dette har vi jobbet med siden i 2019, hvor det ble gjort noen endringer med areal og to nye rom ble gjort tilgjengelig, skriver hun.
Vurderer flere endringer
– Er det etter at brevet ble mottatt satt i gang arbeid for å løse arealsituasjonen slik de ansatte ber om?
– Det gjøres vurderinger av endringer som kan ha effekt relativt raskt, sier hun og viser til en omfordeling av intensivpasienter fra nyfødtintensiv Rikshospitalet til nyfødtintensiv Ullevål. Omfordelingen planlegges å tilsvare 3 intensivsenger.
Myhren skriver at det vil redusere fortetting i arealet for intensivpasienter på Rikshospitalet, og at Ullevåls nyfødtintensiv har klart bedre plassforhold.
– Dette må gjennomføres med en tydelig, felles koordinering av mottak av alle nye pasienter og i god dialog med Kvinneklinikken/fødeavdelingen.
– Videre vurderes økt kapasitet på avansert hjemmesykehus for å gi plass til pasienter som i dag ligger på nyfødtintensiv Ullevål og som kan profittere på å heller motta oppfølging fra avansert hjemmesykehus. Foreløpige vurderinger tilsier at pasientvolumet som kan overføres til avansert hjemmesykehus vil gi plass til omfordeling av intensivpasienter fra Rikshospitalet, skriver hun.
Hun opplyser videre at raskere tilbakeføring av utskrivningsklare pasienter til lokalsykehus er et annet tiltak som vurderes.
– Dette gjelder både Ullevål og Rikshospitalet, og tiltaket vil representere en reduksjon i liggedøgn på begge lokalisasjoner. Tiltaket må gjennomføres i tett samarbeid med andre helseforetak i regionen, skriver Myhren.
– Plass ved Ullevål
Vibeke Hesselberg er hovedtillitsvalgt for Norsk Sykepleierforbund ved Barne- og ungdomsklinikken ved OUS. Hun har jobbet med nyfødte siden 2004. Til daglig jobber hun på nyfødtavdelingen på Ullevål og har i flere år også tatt vakter på nyfødt intensiv på Rikshospitalet.
– Ut fra dagens situasjon er dette det vi kan få til, svarte hun da Sykepleien ba om synspunkter på tiltakene som ble skissert i e-posten fra OUS-ledelsen.
– Det er plass og høykompetent personale ved Ullevål, så dette får vi til. Flere barn som i dag er innlagt, vil ha det bedre ved å være hjemme med oppfølging fra avansert hjemmesykehus. Fordi mange foreldre opplever en helt annen ro når de kan være hjemme med tilgang til den hjelpen de trenger, sa hun.
Ber helseministeren svare
Varskoet fra de ansatte fikk stortingsrepresentant og medlem i helsekomiteen Tuva Moflag (Ap) til å reagere. I et spørsmål til helse- og omsorgsminister Bent Høie (H) spurte hun hvilke tiltak som vil settes i verk for å bedre arealforholdene ved nyfødtintensivavdelingen på Rikshospitalet frem til et nytt sykehus er klart.
«Gjennom saker i mediene er det blitt kjent at 140 ansatte har varslet om «uholdbare arealforhold» ved nyfødtintensivavdelingen ved Rikshospitalet. Dagens arealsituasjon skaper store utfordringer for ivaretakelse av familier i krise, pasientenes behov for ro og et effektivt smittevern. Sykehusledelsen har påpekt at en ny og moderne avdeling bare kan realiseres gjennom store nybygg, altså nytt sykehus rundt 2029. Men det vil si at de uholdbare forholdene vil fortsette i 10 år fremover,» skriver Moflag.
Helseminister Bent Høie (H): Kjent med de trange arealforholdene
Slik svarte helseministeren på spørsmålet:
«Jeg er kjent med de trange arealforholdene ved nyfødtintensivavdelingen på Rikshospitalet. Helse Sør-Øst opplyser at Oslo universitetssykehus har gjennomført tiltak. I fjor ble arealene økt ved at to nye rom ble tatt i bruk. Samtidig ble to etablerte isolater oppgradert i forhold til ventilasjon, som muliggjorde bedre bruk av lokalene. For å styrke rekrutteringen er utdanningsstillinger til nyfødtintensiv også prioritert.
Helse Sør-Øst opplyser at det også er flere tiltak i prosess ved Oslo universitetssykehus for å bedre arealforholdene for nyfødtintensivavdelingen på Rikshospitalet. Blant annet vurderes en omfordeling av intensivpasienter fra nyfødtintensiv på Rikshospitalet til nyfødtintensiven på Ullevål og økt kapasitet ved avansert hjemmesykehus for å gi plass til pasienter som i dag ligger på nyfødtintensiv Ullevål og som kan få et bedre tilbud gjennom oppfølging fra avansert hjemmesykehus. Helse Sør-Øst oppgir videre at utvidet areal for nyfødtintensiv vil bli vurdert som del av en prosess med å vurdere endret arealbruk på Rikshospitalet de kommende årene.
Den langsiktige løsningen for nyfødtintensivavdelingen ved Rikshospitalet ligger i nye sykehusbygg i Oslo og det er viktig med fortgang i arbeidet som pågår. Det er flere avdelinger ved Oslo universitetssykehus som har dårlige lokaler. Det er behov for nye bygg og økt kapasitet i sykehusene i Oslo.»
Barnesykepleier Heidi Haugen: – Tror ikke forslagene monner
Barnesykepleier Heidi Haugen tror ikke at forslagene vil monne:
– Jeg tror dessverre at det er svar som ser gode ut på papiret, men som ikke vil fungere i praksis. Erfaringen min er at de aller fleste nyfødte som kommer til oss på Rikshospitalet, kommer nettopp fordi de trenger behandling akkurat der. Pasientene kommer til oss etter kirurgi, det er hjertesyke og andre svært syke, sier hun.
De har allerede stort fokus på å få pasientene videre når de er klare for det, sier Haugen.
– Vi prøver å være i tidlig dialog med sykehusene som skal ta imot. Det skal vi fortsette med, og det kan være litt å hente dersom sykehusene som skal ta imot også har kapasitet på det tidspunktet de kan overføres, men jeg tror likevel ikke disse forslagene vil monne for Rikshospitalets del, fordi presset hos oss er såpass stort.
– Hva mener du må til?
– Ledelsen må se om det finnes arealmuligheter på Rikshospitalet. Det hadde hjulpet litt å flytte intermediærpasientene til et annet sted, og spredt intensivsengene ut over det arealet vi har i dag. Intermediærpasientene trenger å være på et mer skjermet sted, ikke være i så åpne løsninger, mener hun.
– «Helse Sør-Øst oppgir at utvidet areal for nyfødtintensiv vil bli vurdert som del av en prosess med å vurdere endret arealbruk på Rikshospitalet de kommende årene,» skriver helseministeren. Er det godt nok, mener du?
– Jeg opplever at det ligger et ønske om forbedringer i uttalelsen. Men det ligger ingen forpliktelse i det som er sagt, og jeg er derfor redd for at det fort kan ende opp i ingenting, sier hun.


















0 Kommentarer