Hva gjør du når pasienten nekter stell?
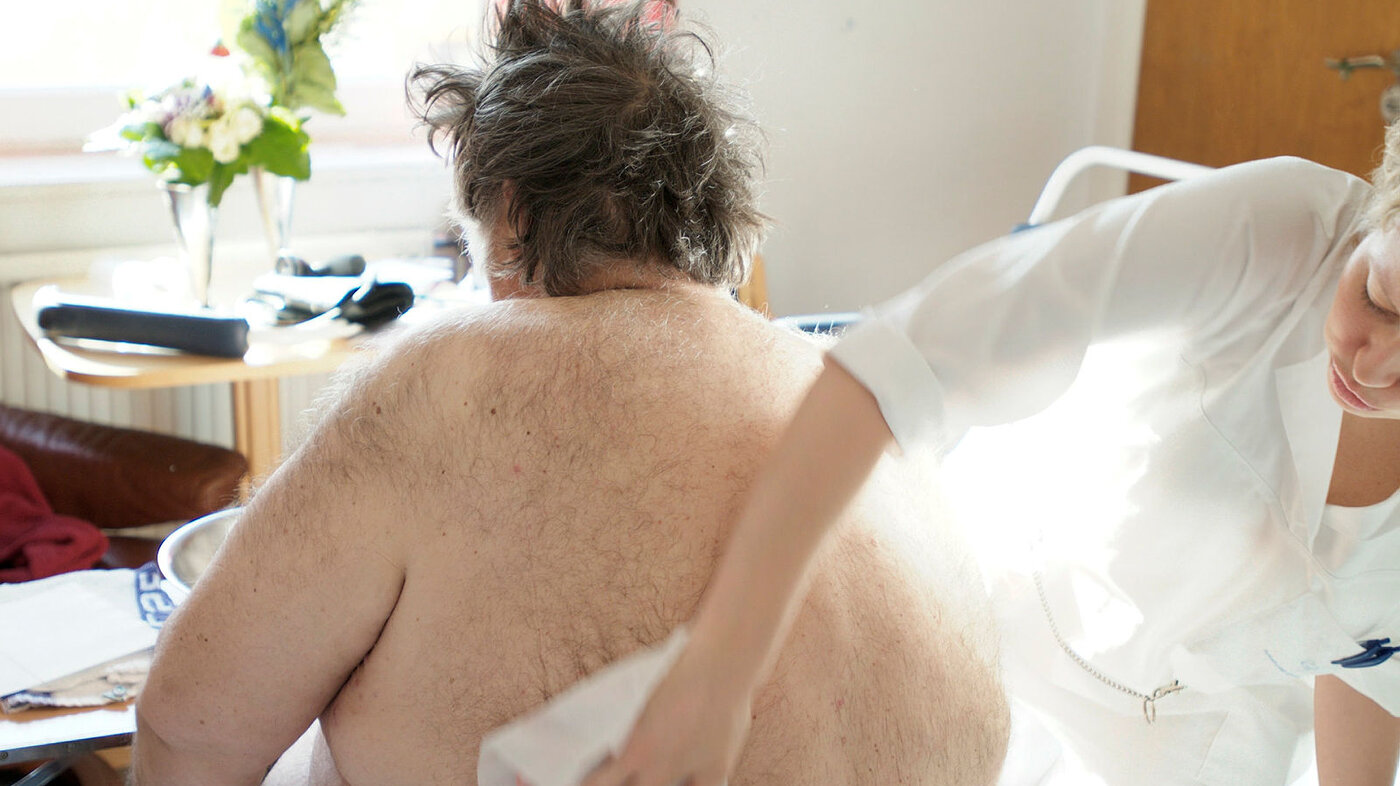
En sykehjemspasient som nektet stell ble «dopet» ned med 70 mg Stesolid. Historien endte med overdose, hjerneblødning og advarsel til sykehjemslegen. Men hva kan du egentlig gjøre når pasienten ikke vil ha hjelp?
I 2014 opprettet fylkesmannen i Tromsø tilsynssak mot en sykehjemslege som Sykepleien har fått innsyn i. Historien bak dreier seg i korte trekk om en pasient som ikke ville stelles.
Klager fra medpasienter
Ifølge tilsynsrapporten som Sykepleien har fått innsyn, forsøkte sykepleierne ved sykehjemmet ut forskjellige miljøtiltak for å overtale pasienten til å la seg stelle. Ifølge rapporten ble alle tiltak møtt med aggressivitet fra pasienten.
Andre pasienter ved sykehjemmet klaget over at deres medpasient luktet vondt, så noe måtte gjøres.
Medisin mot motstand
Å «sløve» ned pasienten ble vurdert som den beste løsningen for at han ikke skulle gjøre så mye motstand. Dette skulle bare gjøres når det var høyst nødvendig.
I begynnelsen fungerte dette bra og pasienten ble stelt annenhver uke med lave doser, men etter hvert avtok effekten. Dosene ble derfor gradvis økt.
Upåvirket
Sykehjemslegen økte dosene til 50 milligram diazepam som premedisinering før stell hver tredje uke. Pasienten hadde imidlertid opparbeidet seg så høy toleranse, at han var nesten uberørt også av denne dosen. De ansatte klarte ikke å gjennomføre stell. To dager etter en slik dose uten effekt, bestemte sykehjemslegen å gi en ny dose. Denne gang på 70 milligram.
Ifølge tilsynssaken stilte noen sykepleiere spørsmål om dette var en forsvarlig dose. Sykehjemslegen mente at dosen var fullt forsvarlig.
Fall og koma
Kort oppsummert endte det med at pasienten falt og slo hodet og lot seg ikke vekke i løpet av et døgn etter den siste dosen. Sykehjemmet tilkalte en annen lege for å se til pasienten. Pasienten ble da akutt innlagt ved Universitetssykehuset i Tromsø (UNN), og tilstanden ble i epikrisen oppgitt som «koma».
Den nye legen mente sykehjemslegen hadde forordnet for store doser diazepam og handlet uforsvarlig. Den nye legen sendte derfor en bekymringsmelding til fylkeslegen som opprettet tilsynssak. Sykehjemslegen endte med å få en advarsel.
Viktig, men vanskelig
Mange sykepleiere ute i praksis har nok opplevd pasienter som motsetter seg stell av ulike grunner. Dette er situasjoner som er utfordrende for alle parter. Rådet for sykepleieetikk har ikke behandlet den spesifikke tilsynssaken over, men problemstillingen er ikke ukjent.
– Generelt er bruk av tvang et problem som har fått økende oppmerksomhet de siste årene. Dette omhandler i stor grad tvang eller press i forbindelse med pleie og stell. Under tvangsbegrepet er også kjemisk tvang, som spørsmålene omhandler her. Først og fremst er dette er viktig tema jeg synes er flott at det blir belyst – fordi dette er så viktig, sier leder av Rådet for sykepleieetikk, Elisabeth Sveen Kjølsrud.
LES OGSÅ: Pasient grodde fast i madrassen
Følg loven
Kjølsrud understreker at dersom tvang skal gjennomføres, må det gjøres i tråd med pasientrettighetslovens kapittel 4A.
– Kapittel 4 A gir helsepersonell anledning til å bruke tvang for å sikre at personer uten samtykkekompetanse får den helsehjelpen de trenger. Men det er strenge kriterier for dette. Helsehjelpen skal anses som nødvendig og før det kan ytes hjelp må tillitvekkende tiltak vært forsøkt og dokumentert, sier hun og legger til:
– I tillegg krever Helsepersonelloven i forhold til forsvarlighetskravet at man i vanskelige saker søker hjelp hos mer kompetent personell.
Må følge med på pasientenes sårbarhet
– Hva tenker du som leder av faglig etisk råd om å medisinere pasienter som motsetter seg stell?
– Jeg mener at man først må forsøke alle andre midler. Samtidig vet vi at små doser beroligende kan virke angstreduserende. Men medisinforordning er legens oppgave, sier Kjølsrud.
Hun legger til at dette er utfordrende for sykepleiere å stå i.
– Det er viktig for sykepleiere alltid å ha for øye pasientens sårbarhet. Pasientens opplevelse av å ikke ha kontroll kan bidra til angst eller forsterkning av den angsten han eller hun allerede har. Det er også viktig å huske på å ikke krenke pasientens verdighet og en pasients verdighet, handler også om må være stelt og ren. Utfordringen ligger i å hjelpe pasienten uten at det skapes for mye uro og angst og at pasientene ikke føler seg truet. En varsom og barmhjertig tilstedeværelse av en kompetent sykepleier kan avhjelpe dette. Det betyr å ha respekt for pasientens følelser, bruke tid, og være oppmerksom i kommunikasjon, sier hun.
I en ideell verden
Flere av sykepleierne satte spørsmålstegn ved de store dosene som ble foreskrevet.
– Kan en sykepleier gjøre noe dersom de mener pasienter får for høy medisindose, eller er det slik at de er nødt til å gi pasientene de dosene legen har foreskrevet?
– Igjen svarer jeg på generelt grunnlag. Sykepleiere må stille spørsmål av respekt for pasientens liv og verdighet. Dette er særdeles viktig. De er ikke nødt til å gi pasientens doser medisin som de anser er faglig uforsvarlig. Det må gis rom blant personalet til refleksjon og drøfting på avdelingene/postene, sier hun.
Bruk de yrkesetiske retningslinjene
Sykepleiere har også noen egne retningslinjer som kan være til hjelp i vanskelige situasjoner, nemlig de yrkesetiske retningslinjene (YER). Kjølsrud trekker frem noen punkter som kunne vært brukt av sykepleierne i tilsynssaken som er beskrevet over:
I yrkesetiske retningslinjers punkt 2 omtales Sykepleieren og pasienten:«Sykepleieren ivaretar den enkelte pasients verdighet og integritet, herunder retten til faglig forsvarlig og omsorgsfull hjelp, retten til å være medbestemmende og retten til ikke å bli krenket.»
I punkt 2.8 står følgende:«Sykepleieren beskytter pasienten mot krenkede handlinger som ulovlig og unødvendig rettighetsbegrensning og tvang».
Sykepleiere skal også varsle ifølge retningslinjenes punkt 4:«Sykepleieren viser respekt for kollegers og andres arbeid, og er til støtte i vanskelige situasjoner. Dette er ikke til hinder for å ta opp brudd på faglige, etiske og kollegiale normer»
I punkt 4.3 står det:«Dersom interessekonflikter oppstår mellom kolleger skal hensynet til pasientens liv, helse og vilje prioriteres».
Og i punkt 5.4 står følgende:«Sykepleieren melder fra eller varsler når pasienter utsettes for kritikkverdige eller uforsvarlige forhold. Lojalitet til arbeidsstedet skal ikke hindre dette»
Det aller viktigste
Men av alle punktene over, mener Kjølsrud punkt 1 er det viktigste:
– Sykepleieren har et faglig etisk og personlig ansvar for egne handlinger og vurderinger i utøvelsen av sykepleie, og sette seg inn i det lovverk som regulerer tjenesten, sier hun.
Kjølsrud understreker at siden sykepleiere har et faglig etisk og personlig ansvar ikke kan pålegges å utføre oppgaver som hun eller han anser å være faglig uforsvarlig.
- Men sykepleieren må kunne gi gode faglige argumenter for hvorfor medisindosen anses som faglig uforsvarlig. Sykepleierne må gjøre ansvarshavende oppmerksom på sine vurderinger slik at legen eventuelt selv kan gi medikamenter der sykepleieren ikke kan utføre forordningen, sier hun.




















0 Kommentarer