– Vi er alltid på pasientens side

Helsesjekk, rene sprøyter, et «vær forsiktig» – og en klem. Psykiatrisk sykepleier Jan Erik Skjølås vet at det er mange måter å forebygge overdoser på.
Én prosent av Norges befolkningen går på nåla, anslår Jan Erik Skjølås fra baksetet i bilen.
Han er psykiatrisk sykepleier og fagleder av helse- og overdoseteamet i Trondheim. Jobben deres er å passe på helsa til byens sprøytenarkomane. Han skal akkurat til å si noe utdypende om antallet som «går på nåla » og sprøytekulturen i Norge, da det piper høyt i AMK-mottakeren.
Kollega og hjelpepleier Inge Løvstad kjører bilen. I dag er det han som har mottakeren, som han hiver bakover til Jan Erik Skjølås.
Varselet fra AMK går til flere: Ambulanse, sykehus, lege – og teamet Skjølås og Løvstad. Det er akutt-tur til Vår Frues kirke.
– Overdoseteamet på vei! kvitterer Skjølås.
Varm juli
Hva som venter inne i Vår Frues kirke, vet de ikke.
– 2015 var et forferdelig overdoseår, sier Jan Erik Skjølås.
Det ble registrert 88 overdoser, og 9 endte med døden. (Se faktaboks)
Bare i løpet av to sommeruker i juli registrerte de 19 overdoser.
– Folk falt som fluer. Jeg sto og ga motgift til en person som hadde tatt overdose på torget her. Femti meter lenger bort segnet kameraten hans om, sier han.
Da var det kommet et parti med sterk heroin til byen. Også i desember var det mange overdoser. Til sammen ble året det verste siden teamet ble opprettet i 2001.

Mer opiater
Skjølås sier overdosetallene kan leses på flere måter. Trondheim kommune har færrest overdoser i forhold til antall innbyggere, sier Skjølås.
– Vi har nok de laveste tallene i forhold til innbyggertall. Men likevel – økningen har vært ekstrem.
Helse- og overdoseteamet registrerer at det den siste tiden har blitt større tilgang på heroin, og at heroinet svinger mer i styrke og renhet.
– Tidligere var det stort sett jevnt over av dårligere kvalitet, sier Skjølås.
Denne trenden bekreftes av Folkehelseinstituttet: Etter at den gjennomsnittlige styrkegraden i heroinbeslagene sank gjennom hele 2000-tallet, økte renheten igjen i 2013 og 2014.
– Vi vet at det har vært en kraftig økning av opiater og benzodiazepiner på det illegale markedet. Det ser vi på rusatferden, og vi hører det fra våre brukere.
Men det er også endringer i rusmiljøene de ikke helt klarer å få tak på eller registrere. Det kan ha noe å gjøre med samfunnsutvikling, teknologi og kommunikasjon på sosiale medier.
– Dette klarer vi ikke umiddelbart å dokumentere eller måle at har en sikker sammenheng med overdoseproblematikken. Men vi aner at det er noe der.

Monica Rolfsen er i LAR og har i mange år vært en del av Trondheims rusmiljø.
Hun har s ett altfor mange overdoser, og har også opplevd det selv. Hun er helt klar på hva som må til dersom overdosetallene skal ned:
– Vi må få den medisinen som virker. For noen er det metadon, for noen er det Dolcontin. Det kan også være Subutex eller Subuxone. Men det må skje med ordentlige rammer, folk må være motiverte og levere rene urinprøver. Det er ikke noe man bare skal få opp i hendene, sier Rolfsen.
– Uten medisin blir folk syke, og da kjøper de det som er å få tak i på gata. Da er det flaks eller uflaks som avgjør. Stoffet kan være sterkere enn man tror.
Om helseteamet har hun bare gode ord:
– De passer på oss hele tiden. Hvis noen er borte fra gata et par dager, begynner de å spørre rundt. Hvis de ikke finner ut av det, drar de hjem til den som er borte og ser om det er liv. Og hvis vi ringer, kommer de på flekken. Uten dem er det mange av oss som ikke hadde stått på fotan i dag, sier hun på trøndersk.
Relasjon og kunnskap
– Vi er alltid på pasientens side. Og fordi vi er så tett på, ser vi med en gang på rusbildet i byen at det er tilgang på dop, sier Skjølås.
Han forteller at brukerne stoler på dem og forteller hva slags dop som er ute på gata.
– Det gjør at vi kan iverksette forebyggende tiltak så fort som mulig.
Å gi rusavhengige faktakunnskap om hva som skjer når man blander og injiserer de rusmidlene det er tilgang på, mener de er det mest forebyggende de kan gjøre.
– Vi ser heldigvis at mange i alle fall ikke dør av overdosene, sier Skjølås.
– Men rusavhengige fordeler ikke dopet utover i tid. De tar det de får tak i der og da, og det skal skytes så fort som mulig for å få best mulig rus.
Høy dødelighet
Det er flere kjente risikofaktorer for overdoser. Overdosefaren er stor rett etter døgnbehandling uten substitusjon, rett etter soning, etter avsluttet LAR og ved livskriser og opplevelse av total håpløshet.
I tillegg er det velkjent at injisering alene og injisering av opioid av ukjent styrke gir økt fare for overdose. Det er en pågående diskusjon om det burde være lov å røyke heroin på sprøyterom for å hindre overdoser.
Det er ikke bare dødsfallene som skal unngås, for selv om en bruker overlever overdosen, kan den gi store skader på kroppens funksjoner.
I disse dager behandles opptrappingsplanen for rus i Stortinget. Ifølge helseminister Bent Høie vil 2,4 milliarder kroner bli brukt på rustiltak de neste fire årene. Kritikerne har etterlyst øremerking av midlene for å sikre at pengene faktisk når de rusavhengige, deres pårørende eller dem som står i fare for å bli rusavhengige. Hvor mye som skal gå til tidlig innsats i helsestasjoner og hvor mye som skal gå til for eksempel overdoseforebygging eller å skaffe stabile boliger til rusavhengige, er også en diskusjon.
Motgift på innerlomma
Tilbake til Trondheim: Bare noen få minutter fra oppkallet fra AMK er de på stedet, før ambulansen denne gangen.
Det skjer av og til at de kommer til stedet før ambulansen, og derfor har de alltid med naloxon som motgift. Den setter de intramuskulært eller intravenøst. Naloxon opphever effekten av opioider og kan få i gang respirasjonen etter en overdose.
– Vi bruker ikke naloxon før vi vet at det er helt nødvendig, sier Skjølås.
Bilen nærmest skrenser inn foran kirken. Skjølås løper inn de doble kirkedørene. Vel inne tar han et raskt overblikk. Vår Frues kirke har åpne dører, og det er mange av byens husløse som samles for å få en kopp kaffe og litt varme. Bakerst i kirkerommet ligger en mann nede, nå i ferd med å sette seg opp. Ambulansepersonellet kommer, hakk i hæl.
Rundt 20 personer er samlet rundt mannen. Beskjeder går på kryss
og tvers. Den kaotiske stemningen roer seg noe da mannen våkner til
så pass at hjelperne sikkert kan slå fast at dette var et
epilepsianfall, og at motgift eller andre tiltak ikke er nødvendig.
Det viser seg at etter at mannen ble løslatt i høst, har han ikke
hatt tilgang på epilepsimedisin.

Ambulansepersonalet tar hånd om ham.
Da ambulansen kjører fra Vår Frues kirke, kunne helse- og overdoseteamet latt andre overta oppfølgingen. Men mannen ønsker at de blir med. Og Inge Løvstad slipper ham ikke. Det er en de kjenner godt, det er viktig at han får medisinene han trenger. Løvstad blir med mannen til legevakta. Der blir de enige om hvem som følger opp videre når det gjelder epilepsimedisinen.
Målet er null
De siste ti årene har rundt 260 mennesker mistet livet i Norge som følge av overdose etter inntak av narkotika – hvert år.
I gjennomsnitt dør 5 mennesker hver uke.
Fire av fem dødsfall skyldes inntak
av opioider med sprøyte, ofte sammen med benzodiazepin og eller
alkohol.
Den nasjonale overdosestrategien fra
Helsedirektoratet har på bakgrunn av disse tallene satt seg et mål:
En årlig nedgang i overdosedødsfall, med en langsiktig visjon om å
ende på null.
Nullvisjonen ved overdosedødsfall er sammenliknet med nullvisjonen for trafikkdødsfalli. På trafikkfeltet blir nullvisjonen beskrevet som en etisk veiviser og en retningslinje for det videre arbeidet.
Som et
prøveprosjekt for å få ned
overdosedødsfallene har Bergen og Oslo hatt mulighet til å
dele ut nalokson nesespray. Det knyttes derfor spenning til de
nasjonale overdosetallene for 2015, som kommer i løpet av året.
Les mer:I begynnelsen av mars kom det to nye nasjonale
retningslinjer på rusfeltet
Risiko
Helse- og overdoseteamet jobber med mer enn akuttutrykninger.
– Vi jobber oppsøkende, og mye av det vi gjør er å redusere skadene ruslivet på gata gir, sier Skjølås.
– Når dere kommer fra overdoseteamet og «avbryter» en rus, blir dere upopulære da?
– Det der er en myte. I alle de årene siden vi startet overdoseteamet i 2001 så har vi kanskje 5–6 ganger fått litt kjeft til å begynne med, forteller Løvstad.
– Hvordan oppleves det å være så tett på?
– Brukerne står i fare for å dø til enhver tid, det er jo livsfarlig å bruke dop, sier Skjølås.
– Det gjør noe med oss hver gang noen dør i overdose. Vi har en god ordning oss imellom med debrifing, slik at personalet kan få det ut av kroppen og jobbe videre. Men vi er tross alt sykepleiere, så døden er ikke noe ukjent begrep for oss, sier han.
– Vi jobber med dette for å bedre helsen og hjelpe folk. Det er trist hver gang noen dør, men det er en risiko du må vurdere for å jobbe her. De du får en god relasjon til, kan faktisk dø veldig fort.
Skal være sykepleierdrevet
I temaet er de både sykepleiere, jordmor og hjelpepleier. De har også en lege som er tilgjengelig på helsestasjonen noen timer hver uke.
De fleste har lang erfaring med denne typen arbeid, og det er liten utskifting blant de ansatte. Skjølås er tydelig på at han ønsker at dette skal være et sykepleierdrevet helsetilbud.
– Vi samarbeider gjerne med både sosionomer, leger og andre, men jobben vi gjør på gata er essensen i sykepleie. På den annen side: Her kan du ikke stå og vente på sterilt skiftesett. Du må kunne ta ting på sparket.
Sårstell, blodprøver, vaksinerer og oppfølging av pårørende etter overdosedødsfall er en viktig del av jobben. Det er også råd, veiledning og samtaler.
Ved å gå på gata observerer de daglig helsetilstanden til en gruppe mennesker som er mye mer utsatt for somatisk og psykisk sykdom enn gjennomsnittet. Levealderen er også betydelig lavere.
I fjor hadde helse- og overdoseteamet nærmere 4500 konsultasjoner. De fleste med gamle kjente, men det blir stadig yngre brukere.











Rent utstyr
Mens Inge Løvstad var på legevakta, har makker Jan Erik Skjølås rukket å åpne helsestasjonen. Her kan sprøytenarkomane komme og få rene sprøyter og annet utstyr.
I dag var det kø før de åpnet dørene til kontorlokalene som ligger ved bryggerekken ved Nidelven. På helsestasjonen er det ikke noe dop å få, og ingen resepter skrives ut. Det vet alle.
– Vi slipper den diskusjonen med brukerne, sier Skjølås.
Det er en jevn strøm inn dørene på helsestasjonen. Flere av sykepleierne er i sving med utdeling av utstyr.
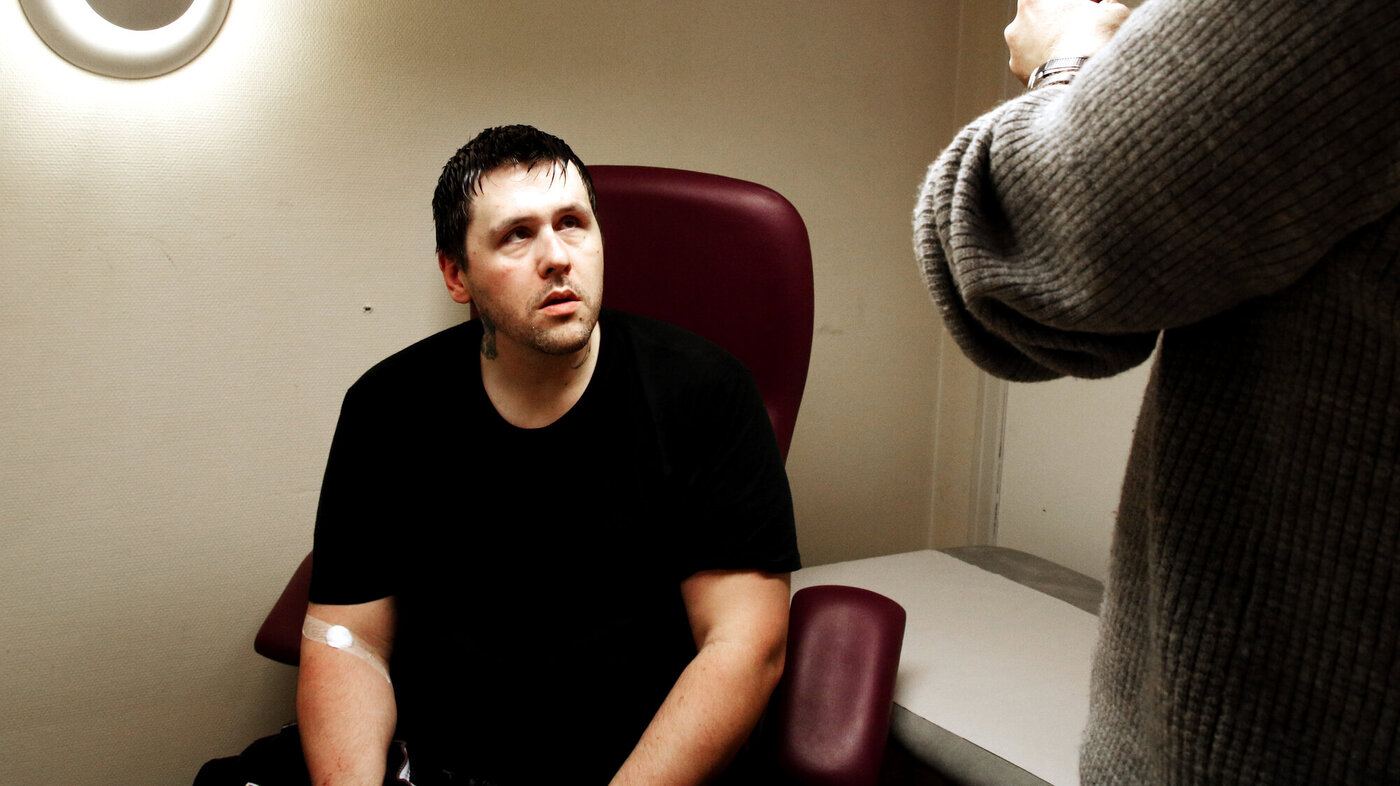
Hvilehjem
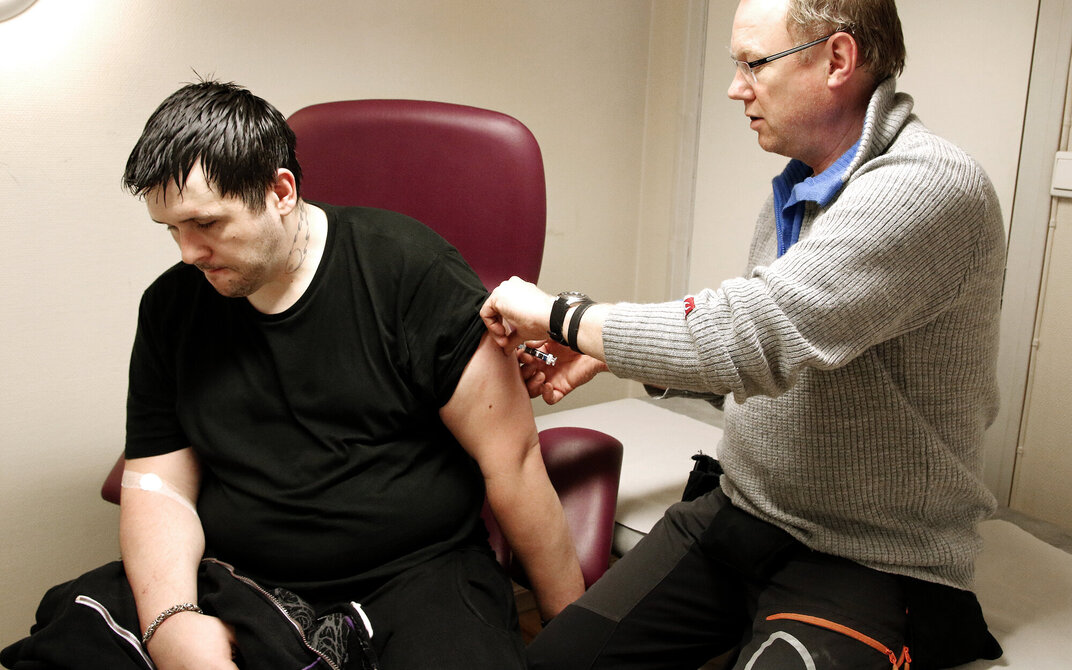
Inne på et av rommene sitter Rolf Henrik. Han er inne til en helsesjekk som ble avtalt tidligere på dagen, da han i forbifarten nevnte at han var veldig sliten etter en sprekk på amfetamin. «Kom ned klokka ett!» sa Skjølås da.
Nå er klokka litt over ett, og Rolf Henrik har siden møtet noen timer tidligere også fått en plass på Utsikten, et krisetilbud og «hvilehjem» for dem som trenger et avbrekk fra rushverdagen.
For noen er det også starten på en mer langvarig rusbehandling.
Dit skal han så snart Skjølås er ferdig med helsesjekken. Rolf Henrik er våt i håret av svette, blek og gjentar at han er «jævlig sliten».
Stabilitet
– Hvilke vaksiner har du tatt, spør Skjølås mens han leter ham opp i journalsystemet.
– Ingen, svarer Rolf Henrik.
Dermed blir han vaksinert for både hepatitt og influensa og sjekket fra topp til tå før han sendes videre. På spørsmål om hva som skal til for å unngå overdoser, er Rolf Henrik helt klar:
– Stabilitet. Og bolig.
Før jul ble han løslatt fra fengsel. Uten penger, uten bolig.
Han må sitte noen minutter til observasjon før han kan bli med sykepleieren som venter utenfor. Neste stopp er Utsikten. Han ser fram til å komme dit.
Jan Erik Skjølås ser til at klær og bærepose er med før han gir Rolf Henrik en klem.
– God tur. Vær forsiktig. Husk at jeg er glad i deg.
– Jeg er glad i deg også, svarer Rolf Henrik, før han forsvinner ut dørene.
Det er mange måter å forebygge overdoser på.
















0 Kommentarer