Sykepleieres erfaringer med å jobbe i en avdeling med smitteutbrudd
Sammendrag
Bakgrunn: Utbrudd av resistente bakterier utgjør en økende utfordring i helsevesenet, og sykepleieren spiller en avgjørende rolle i håndteringen. Det mangler imidlertid kunnskap om hvordan sykepleierne erfarer å jobbe i utbruddsscenarioer.
Hensikt: Å utforske sykepleiernes erfaringer med å jobbe på en avdeling med langvarig utbrudd av extended spectrum beta-lactamase-produserende Klebsiella pneumoniae.
Metode: Vi brukte en tofaset tilnærming med en innledende kvantitativ spørreundersøkelse for å kartlegge relevante temaer for videre kvalitative fokusgruppeintervjuer. Fokusgruppeintervjuene ble transkribert og analysert i tråd med Braun og Clarkes tematiske analyse.
Resultat: Seksten sykepleiere deltok i tre fokusgruppeintervjuer. Intervjuene resulterte i fem hovedtemaer: 1) «Langvarig usikkerhet og skyldfølelse», 2) «Tap av medbestemmelse og motivasjon», 3) «Opplevelsen av stigmatisering og skam», 4) «Redusert kvalitet på pasientomsorgen» og 5) «Positivt arbeidsmiljø som beskyttelsesmekanisme».
Konklusjon: Funnene viser at utbruddet førte til tap av motivasjon og profesjonell autonomi. Studien fremhever behovet for strategier og handlingsplaner som også ivaretar helsen og trivselen til sykepleiere som står i frontlinjen under et utbrudd.
Referer til artikkelen
Dahl K, Vidnes T, Meyer K, Lønning K, Wahl A, Andersen M. Sykepleieres erfaringer med å jobbe i en avdeling med smitteutbrudd. Sykepleien Forskning. 2025;20(100048):e-100048. DOI: 10.4220/Sykepleienf.2025.100048
Introduksjon
Antibiotikaresistens er i dag en av de største utfordringene for moderne medisin og blir beskrevet som en global helsetrussel av Verdens helseorganisasjon (WHO) (1). I Norge har forekomsten av resistente bakterier tradisjonelt vært lav sammenliknet med mange andre land, men smitteutbrudd er en økende trussel også i norsk helsevesen (2).
I sin rapport om utbrudd av smittsomme sykdommer meldte Folkehelseinstituttet at det var registrert 23 utbrudd av resistente bakterier i norske institusjoner i 2023. De reelle utbruddene er trolig underrapportert (3).
Et utbrudd defineres som to eller flere tilfeller av samme sykdom som mistenkes å ha felles kilde, eller når det oppstår flere smittetilfeller enn forventet i et bestemt tidsrom og område (3, s. 6).
Når resistente bakterier oppdages på sykehus, kreves det omfattende smitteverntiltak og betydelige ressurser for å begrense spredningen. Det legger ikke bare press på institusjonens ressurser, men påvirker også arbeidshverdagen til sykepleierne som står i frontlinjen (4, 5).
I etterkant av covid-19-pandemien er det publisert en rekke studier om sykepleieres håndtering av epidemien. Lokale utbrudd av resistente bakterier skiller seg imidlertid fra større pandemier ved at de ofte er avgrenset til enkeltavdelinger eller institusjoner. Det skaper en annen dynamikk og andre utfordringer for personalet (6, 7).
Det finnes svært lite kunnskap om sykepleieres erfaringer fra slike lokale utbrudd, til tross for at disse situasjonene kan være langvarige og krevende. Tidligere studier har primært fokusert på organisatoriske og medisinske aspekter ved utbruddshåndtering, mens helsepersonellets opplevelser og psykososiale belastning har fått mindre oppmerksomhet (6, 7).
Lav jobbtilfredshet og turnover er i dag en utfordring. Når sykepleiere forlater yrket, mister man verdifull kompetanse, noe som påvirker pasientsikkerheten og kvaliteten på helsetjenestene (8–10).
Særlig krevende arbeidssituasjoner, som langvarige smitteutbrudd, kan forsterke disse utfordringene. Sykepleiernes sentrale rolle i frontlinjen ved et utbrudd gjør det viktig å utforske deres erfaringer for å planlegge og håndtere fremtidige smitteutbrudd. Ikke minst er denne innsikten viktig i arbeidet for å ivareta og beholde sykepleierne i klinikken.
Hensikten med studien
Studiens hensikt var å undersøke sykepleieres erfaringer med å jobbe ved en kirurgisk avdeling under et langvarig utbrudd av extended spectrum betalactamase (ESBL)-produserende Klebsiella pneumoniae (ESBL-kp). ESBL er enzymer som er resistente mot de fleste betalaktam-antibiotikaene, inkludert penicilliner, kefalosporiner og monobaktamet aztreonam (11).
Spredning skjer gjennom direkte eller indirekte fekal–oral kontakt (12). Pasienter som er innlagt på sykehus med ESBL, må isoleres (11). Det krever økte ressurser og har flere negative konsekvenser for den som er bærer av bakterien, som høyere dødelighet, negative følelser, begrenset samhandling med pårørende, stigmatisering og dårligere kvalitet på helsehjelpen (13–16).
Metode
I studien ønsket vi å besvare følgende problemstilling: Hvordan opplevde sykepleierne å jobbe under et langvarig utbrudd av ESBL-kp?
For å utforske ulike erfaringer brukte vi en tofaset tilnærming med en innledende spørreskjemaundersøkelse. Resultatene fra denne undersøkelsen dannet grunnlaget for en intervjuguide til kvalitative fokusgruppeintervjuer (17). I denne artikkelen presenteres resultatene fra fokusgruppeintervjuene.
Kontekst
Studien ble gjennomført ved en høyspesialisert kirurgisk avdeling ved et norsk universitetssykehus. Fra juni 2019 til januar 2021 ble mer enn 60 pasienter smittet med ESBL-kp. Omtrent en tredel av pasientene utviklet kliniske infeksjoner, hovedsakelig urinveisinfeksjoner. Noen utviklet videre sepsis og var innlagt på sykehuset i lengre perioder.
Det tok ett år fra smitteutbruddet oppsto til ESBL-kp ble funnet i biofilmen som dannes i avløpsrør i toaletter, dusjer og vasker. Å utelukke andre smittekilder og utrydde ESBL-kp tok omtrent to år.
På tidspunktet for intervjuene hadde det ikke vært nye tilfeller av smitte de siste fire månedene, og noen uker senere ble utbruddet ansett som over. I datainnsamlingsperioden hadde avdelingen 51 sykepleiere i tillegg til 5 sykepleiere i administrasjonen.
Artikkelforfatterne er seks sykepleiere med forskerkompetanse. Første- og andreforfatteren arbeidet på avdelingen som fagsykepleiere under utbruddet og var ikke studiedeltakere.
Rekruttering og inkludering
I rekrutteringen brukte vi tilgjengelighetsutvalg og inviterte alle sykepleierne på avdelingen til å delta. Administrasjonen ble ikke invitert da deres arbeidsoppgaver skilte seg vesentlig fra resten av personalets. I forkant av studien ble studiens mål, metode og tiltak for å sikre personvernet presentert både muntlig og via individuelle e-poster.
Et spørreskjema og invitasjon til å delta i fokusgruppeintervjuer ble distribuert som en elektronisk lenke via e-post og SMS. Deltakere til fokusgruppeintervjuene kontaktet førsteforfatteren, som plasserte dem i grupper ut fra arbeidstidsplanen.
Intervjuene ble gjennomført mellom dag- og kveldsvakten for at flest mulig skulle kunne delta. Sykepleiere som deltok på fritiden, fikk registrere det som arbeidstid. Inkluderingen og datainnsamlingen ble gjennomført i mai og juni 2021.
Utvikling av intervjuguiden og gjennomføring av fokusgruppeintervju
Siden det er lite litteratur om helsepersonells erfaringer fra smitteutbrudd, utviklet vi et spørreskjema som kunne gi retning for temaer i fokusgruppeintervjuene. Vi utviklet spørreskjemaet ut fra diskusjoner med sykepleierne på avdelingen og mellom artikkelforfatterne. Spørreskjemaet omfattet temaene arbeidsmiljø, pasientbehandling, ledelsens håndtering av utbruddet og psykososial helse. Det var også mulig å skrive fritekst.
42 av 51 sykepleiere besvarte spørreskjemaet. Resultatene ble gjennomgått for å velge ut relevante temaer til intervjuguiden. Svar som avdekket utfordringer og uenighet, ble tatt med videre til intervjuguiden. For eksempel svarte 74 prosent at de var uenig i påstanden «Jeg synes det er ok at ESBL-utbruddet har gitt meg nye oppgaver som sykepleier». Dette ble derfor et tema under fokusgruppeintervjuene. Intervjuguiden hadde de samme fire hovedtemaene som spørreskjemaet (vedlegg 1).
Vi valgte fokusgruppeintervju fordi det er egnet til å fange opp erfaringer og holdninger i et miljø der mange mennesker samhandler. Metoden genererer også rike og detaljerte data gjennom diskusjoner (18).
Malterud (18) anbefaler fem til åtte deltakere i en gruppe for å skape best mulig dynamikk i diskusjonen. To av fokusgruppene i studien hadde fem deltakere, og en hadde seks deltakere. Tre fokusgruppeintervjuer ble gjennomført på sykehuset av eksterne forskere. Ett fokusgruppeintervju ble gjennomført av en moderator alene. I de to andre deltok en sekretær i tillegg. Intervjuene varte i omtrent halvannen time.
Analyse
Intervjudataene ble analysert ved hjelp Braun og Clarks sekstrinns tematiske analyse (19). Analysen innebar en kontinuerlig sammenlikning og veksling mellom hele datasettet, de kodede datautdragene og temaene som utgjorde resultatene. For å bli kjent med dataene leste alle forfatterne det transkriberte materialet individuelt.
Førsteforfatteren utførte den innledende kodingen, som ble diskutert videre av alle forfatterne. Vi utviklet deretter mer overordnede temaer som beskrev deltakernes erfaringer under utbruddet. Kodene og temaene ble diskutert flere ganger for å bli enig om hovedtemaene. Den kontinuerlige diskusjonen sikret samsvar og sammenheng i analysen, noe som øker påliteligheten av resultatene (20).
Deltakerne i intervjuene fikk mulighet til å lese og kommentere resultatene og artikkelen. Vi brukte COREQs kriterier for rapportering av kvalitativ forskning for å sikre kvalitet i forskningsprosessen og rapporteringen av resultatene (21).
Etikk
Studien ble godkjent av sykehusets personvernombud (referansenummer 21/10569). For å sikre konfidensialitet besvarte deltakerne spørreskjemaet anonymt uten at vi kunne spore respondenten. Spørreskjemaet inkluderte ikke kjønn eller eksakt alder. Samtykke ble gitt ved å besvare spørreskjemaet.
Siden vi var kjent for sykepleierne på avdelingen, gjennomførte to eksterne forskere fokusgruppeintervjuene. I introduksjonen til fokusgruppesamtalen understreket moderatoren viktigheten av konfidensialitet og at ingenting skulle deles utenfor den spesifikke fokusgruppen. Deltakerne signerte et informert samtykkeskjema før intervjuene.
En ekstern sekretær, uten kjennskap til sykepleierne eller avdelingen, transkriberte intervjuene og fjernet identifiserbar informasjon, som dialekter og navn. Alle dataene ble lagret på sykehusets server for sensitive data. Opptakene ble slettet etter transkribering.
Resultater
Seksten sykepleiere deltok i de tre fokusgruppeintervjuene (tabell 1).
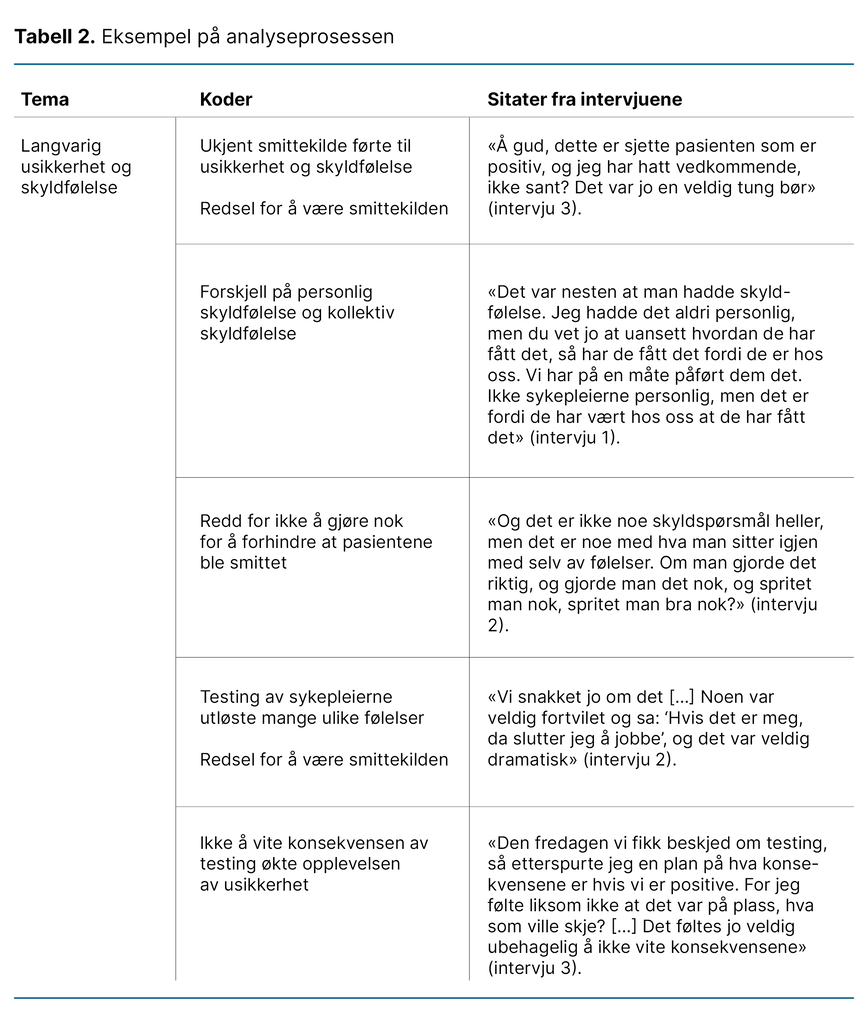
Analysene av fokusgruppeintervjuene førte til fem hovedtemaer (tabell 2):
- Langvarig usikkerhet og skyldfølelse
- Tap av medbestemmelse og motivasjon
- Opplevelse av stigmatisering og skam
- Redusert kvalitet på pasientomsorgen
- Positivt arbeidsmiljø som beskyttelsesmekanisme
Langvarig usikkerhet og skyldfølelse
Sykepleierne brukte mye tid og engasjement for å finne kilden til ESBL-utbruddet. De diskuterte ulike teorier om årsaken til utbruddet og forsøkte å finne fellestrekk mellom pasientene som testet positivt for ESBL-kp. Det at de ikke klarte å avdekke smittekilden, resulterte i langvarig usikkerhet, som de opplevde som svært krevende:
«Det var veldig mange ubesvarte spørsmål, vi fikk liksom aldri noen svar for det var heller ingen svar å få. Så man må leve litt i sånn uvitenhet» (intervju 2).
Deltakerne var ikke bekymret for å få ESBL-kp selv, men de var redd for å overføre smitten til pasientene – altså at de skulle forårsake og ikke forhindre smitte. At pasienter testet positivt for ESBL-kp, resulterte både i en kollektiv og personlig følelse av skyld. Selv om noen beskrev at de ikke trodde de selv var kilden, følte de fortsatt skyld fordi pasientene var smittet på deres avdeling:
«Det er jo potensielt dødelig for dem, så du sitter jo og tenker, har jeg gitt noe til noen pasienter som gjør at de kan dø?» (intervju 3).
I søken etter årsaken til utbruddet ble det besluttet at alle sykepleierne skulle testes for ESBL-kp. Dette hadde ikke blitt gjort tidligere, og mange av sykepleierne fortalte om usikkerhet rundt konsekvensene av å være ESBL-kp-positiv. Blant annet var de redd for å miste jobben eller bli omplassert.
Denne usikkerheten utløste et bredt spekter av følelser. Noen uttrykte angst, psykisk stress og frustrasjon, mens andre godtok testingen uten å bli følelsesmessig involvert. Muligheten for en positiv test føltes også vanskelig, siden det ikke var noen behandling tilgjengelig hvis man testet positivt:
«Vi har jo veldig delte meninger om akkurat det. Noen tok det jo veldig personlig og tok jo til tårer, ja, angstet. Det var et vidt spekter av følelser. Og andre var sånn ja, ja, da får vi teste oss da. Men jeg husker den perioden der [...] da også var det ganske kaotisk. Det ble mye følelser» (intervju 2).
For de fleste deltakerne hadde opplevelsen av langvarig usikkerhet en betydelig effekt på arbeidshverdagen. Noen beskrev den som altoppslukende. Noen deltakere forklarte også hvordan usikkerheten og følelsen av skyld påvirket hverdagslivet utenom jobb.
Tap av medbestemmelse og motivasjon
Siden kilden til utbruddet var ukjent og det manglet en overordnet plan for å håndtere utbruddet, ble en rekke oppgaver introdusert, både for å finne årsaken til og unngå spredning av ESBL-kp. Imidlertid var det ingen av tiltakene som hadde effekt, noe som resulterte i stadig nye arbeidsoppgaver og økt arbeidsbelastning (tabell 3).
Deltakerne beskrev hvordan de hadde mulighet til å foreslå nye tiltak, men hadde liten påvirkning på de eksisterende. I alle tre fokusgruppeintervjuene diskuterte deltakerne hvordan arbeidet deres ble dominert av oppgaver de følte seg overkvalifisert til å utføre, som servering av mat og rengjøring. Dette gjorde at de følte seg devaluerte som sykepleiere. Manglende mulighet til å påvirke beslutninger og ineffektive tiltak, som ikke primært var sykepleierrelaterte, gjorde dem frustrerte og demotiverte:
«Er det vannmaskinen vår? Er det kaffemaskinen? Hvor kommer det fra? Det var jo alle tanker i hodet, og man ble jo mer og mer desperat. Og det ble jo smittevern og ledelsen òg, så det var jo sånn det endte med alle disse kjipe tiltakene og alt sånn, og det var helt uforståelig hvorfor vi ikke fikk bukt på dette utbruddet her da, på alle nivåer» (intervju 3).
«Alle har perioder man er litt lei jobben sin, det er lov, men at en hel avdeling blir det på likt, det er litt skummelt. Og det var vel det som skjedde. At vi alle gikk liksom ned et hakk, både på arbeidsglede og på alt, det var jo ikke bra» (intervju 2).
Opplevelse av stigmatisering og skam
I alle intervjuene beskrev deltakerne hvordan sykepleierne opplevde å bli stigmatisert av helsepersonell utenfor avdelingen. Innsatsen som ble lagt ned i å forhindre smitte, var ikke synlig for andre avdelinger, og deltakerne var redd for at utenforstående tenkte at de ikke gjorde nok for å håndtere utbruddet.
Deltakerne beskrev møter med helsepersonell som satte spørsmålstegn ved deres kompetanse som sykepleiere, var mistenksomme og rettet indirekte beskyldninger mot dem. Dette resulterte i følelser av skam og redusert profesjonell stolthet:
«Men nå har jo jeg jobbet her i mange, mange år, og jeg har alltid vært så stolt av å jobbe her! […] Men da var jeg ikke stolt av å jobbe her. For jeg følte at vi ble sett på som en skitten post. Og det hørte man jo, ja ja, kan dere ikke hygiene dere sykepleiere oppe der? Så nei, det gjorde noe med måten jeg så på meg selv og posten på» (intervju 3).
Pasientene ble også stigmatisert. Sykepleierne beskrev hvordan helsepersonell fra samarbeidende avdelinger manglet kunnskap om hvordan de skulle håndtere pasientene eller helsepersonellet fra avdelingen:
«Og når vi kom på operasjon med pasientene, så sto de der og hilste ikke på pasientene engang» (intervju 2).
Sju måneder inn i utbruddet rammet covid-19-pandemien også helsesystemet. Sykepleierne beskrev hvordan ESBL-kp-utbruddet var forbundet med mer skam og stigmatisering enn covid-19. Covid-19 påvirket alle, mens ESBL-kp-utbruddet bare var i deres avdeling.
Deltakerne diskuterte hvordan ESBL-kp også kunne skape mer stigma, siden bakteriene er kolonisert i tarmen og overføres gjennom avføring. I tillegg ble motivasjonen en annen siden covid-19 var en felles fiende, mens ESBL-kp var avdelingens problem alene:
«Det [covid-19] gjaldt alle! Hele verden! Alle avdelingene på sykehuset. Jeg tror at det som var så belastende med ESBL, var at det var hos oss, vi var den kjipe avdelingen, på en måte» (intervju 3).
Redusert kvalitet på pasientomsorgen
ESBL-kp-utbruddet fikk også negative konsekvenser for pasientene og resulterte i redusert behandlingskvalitet. Utenfor avdelingen ble alle behandlet med kontaktsmitteregime, selv om de hadde negativ ESBL-test. Alle avdelingens pasienter ble oppført sist i rekken for operasjoner og undersøkelser. I noen tilfeller forklarte deltakerne hvordan pasienter ikke fikk postoperativ overvåkning på intensiv eller postoperativ avdeling, fordi det var for få ressurser til å håndtere kontaktsmitte:
«Så jeg sa: ‘Jeg tar ikke med meg ham ned tilbake på post, nederst i gangen på et isolat på en lørdag kveld.’ Da sa de at PO [postoperativ] kan ikke ta ham fordi det er smitte […] Det var veldig ugunstig for pasienten, han burde jo vært på PO. Og det er en av mange» (intervju 1).
Så lenge kilden til utbruddet var ukjent, syntes sykepleierne det var vanskelig å gi pasientene balansert og tilstrekkelig informasjon om utbruddet, risiko for smitte og eventuelle komplikasjoner av ESBL-kp. Mangelen på standardisert informasjon var utfordrende, spesielt hvis pasienter mottok forskjellig informasjon som de senere diskuterte.
Ett år etter utbruddet fikk alle pasienter skriftlig informasjon i forkant av sykehusinnleggelsen. Denne informasjonen var nyttig, og sykepleierne opplevde at pasientene var bedre forberedt på situasjonen da de ankom avdelingen. Deltakerne følte at pasientene kunne gi sitt informerte samtykke til behandling, til tross for utbruddet:
«Jeg husker det var litt ubehagelig i mottak å fortelle om det før de hadde fått [informasjons]skrivet, fordi jeg ikke helt visste hva jeg skulle si. Og mange spurte: ‘Hva skjer hvis jeg får det?’, for man kan jo potensielt få en blodforgiftning og bli alvorlig syk, men man kan jo ikke si akkurat det. Det synes jeg var veldig vanskelig» (intervju 1).
Positivt arbeidsmiljø som beskyttelsesmekanisme
Da utbruddet kom, hadde avdelingen en stab med mange erfarne sykepleiere. Som et resultat av utbruddet, etterfulgt av covid-19, vurderte flere av sykepleierne å bytte arbeidsplass. Økende arbeidsbelastning, kjedelige arbeidsoppgaver, færre pasienter og større ulikhet i pasientbehandlingen endret sykepleiernes motivasjon for jobben.
Imidlertid var noen mekanismer avgjørende for å hjelpe dem med å håndtere situasjonen. I alle tre intervjuene understreket deltakerne den beskyttende funksjonen av et godt arbeidsmiljø som var på plass før utbruddet. Sykepleierne verdsatte muligheten til å dele erfaringer, frustrasjoner og bekymringer og poengterte viktigheten av å dele erfaringer med kolleger, siden venner og familie ikke kunne forstå hvordan de hadde det:
«Det var jo også et sted man kunne tømme seg, for det var ingen hjemme som ville forstå hva man var oppi. Så det ble på en måte naturlig å skulle snakke om det der» (intervju 2).
Å dele erfaringer med kolleger ga følelsen av samhold. Det var spesielt viktig når sykepleierne opplevde at de selv eller pasientene ble stigmatisert. Humor ble ansett som en viktig beskyttelsesmekanisme som styrket følelsen av samhold. Videre beskrev deltakerne arbeidsmiljøet som ikke-dømmende, der ingen mistenkte hverandre. Dette gjorde det lettere å dele erfaringene med kolleger:
«Når hun [en sykepleier fra en annen avdeling] ropte: ‘Skal du være her?!’ Altså for det første, så følte jeg meg sånn pariakaste, og for det andre, hvis jeg ikke da hadde kunnet komme tilbake til avdelingen min og fått støtte av kolleger, så hadde det vært tøft» (intervju 3).
Til slutt la deltakerne vekt på hvor viktig det var å ha en støttende avdelingsleder som gjorde det klart at hun var på deres side, og som tok frustrasjonen deres videre til høyere nivåer i organisasjonen.
Diskusjon
I fokusgruppeintervjuene beskrev sykepleierne en arbeidshverdag som var preget av langvarig usikkerhet og skyldfølelse. De mistet autonomi og kontroll over sin egen arbeidssituasjon, og de opplevde å bli stigmatisert av kolleger på andre avdelinger. I tillegg rapporterte sykepleierne at kvaliteten på pasientomsorgen ble redusert.
Til sammen førte dette til tapt motivasjon og svekket yrkesstolthet hos deltakerne i studien. Et positivt funn var likevel at et støttende arbeidsmiljø fungerte som en beskyttende faktor i møte med disse utfordringene.
Profesjonell autoritet innebærer å kunne ta uavhengige beslutninger og bruke egen kompetanse i arbeidshverdagen (22). Profesjonell autonomi bidrar til opplevelsen av arbeidet som meningsfullt (23) og gir økt kvalitet på sykepleiernes arbeid (24).
Fokus på profesjonell autonomi fører dermed til økt pasientsikkerhet (23), som ikke minst er avgjørende for å beholde sykepleiere i yrket (22). Ifølge Pursio og medarbeidere (22) er fire elementer vesentlig for opplevelsen av profesjonell autonomi: delt lederskap, faglige ferdigheter, profesjonelt samarbeid og et sunt arbeidsmiljø. Disse elementene samsvarer godt med funnene i studien og brukes derfor som et teoretisk rammeverk videre i diskusjonen.
Sykepleierne følte at de mistet kontrollen
Delt lederskap innebærer blant annet muligheten til å påvirke sin egen arbeidssituasjon. Sykepleierne i vår studie fortalte om redusert medbestemmelse, flere arbeidsoppgaver og følelsen av å miste kontroll. Tap av kontroll ble særlig tydelig gjennom ESBL-testing av personalet. Selv om testingen var frivillig, ville det å ikke ta testen sette sykepleierne i et moralsk dilemma fordi de selv ville forbli en uløst brikke i puslespillet. Hvis sykepleierne valgte å teste seg, ville en eventuell positiv test føre til ny usikkerhet, siden konsekvensene av en positiv test ikke var klart definerte.
Flere sykepleiere nevnte i intervjuene at de ville ha sluttet i jobben hvis de hadde hatt en positiv test. Likevel valgte de fleste sykepleierne å gjennomføre testen. Selv om ingen testet positivt, gir våre data grunn til å tro at avdelingen burde vært bedre forberedt, siden testingen utsatte sykepleierne for betydelig usikkerhet og stress.
Ledelsen støttet, mens andre avdelinger stigmatiserte
Delt lederskap innebærer også en støttende ledelse, noe som har positive effekter på sykepleiernes profesjonelle autonomi (22). Fokusgruppeintervjuene viste nettopp hvordan en støttende leder var viktig for at sykepleierne skulle klare å stå i det langvarige utbruddet.
Faglige ferdigheter innebærer at sykepleiernes kunnskap blir verdsatt i et profesjonelt samarbeid (22). Sykepleierne i denne studien følte seg imidlertid nedverdiget og lite respektert i samarbeidet med fagfolk fra andre avdelinger. Et sentralt funn i studien var sykepleiernes opplevelse av stigmatisering fra kolleger ved andre avdelinger.
En scoping review (kartleggingsoversikt) av helsepersonells erfaringer under covid-19 viste også betydelige utfordringer med stigmatisering, både fra andre kolleger og sivilbefolkningen, noe som blant annet førte til psykisk stress, angst, sorg og depresjon (25).
ESBL-kp-utbruddet var mer belastende enn covid-19
Vår studie tilfører viktig kunnskap om hvordan også lokale utbrudd av resistente bakterier kan føre til liknende opplevelser av stigmatisering. Til tross for at covid-19 representerte en større global trussel, opplevde sykepleierne ESBL-kp-utbruddet som mer belastende psykososialt. Denne psykososiale belastningen bør tas i betraktning i fremtidig planlegging av utbruddshåndtering.
Funnene i denne studien indikerer et behov for økt kompetansebygging på tvers av avdelinger når det gjelder håndtering av resistente bakterier. Zingg og medarbeidere (26) understreker betydningen av organisatorisk læring og tverrfaglig samarbeid i utbruddshåndtering.
Bedre kunnskapsformidling kunne muligens redusert stigmatiseringen sykepleierne opplevde, og styrket det profesjonelle samarbeidet mellom avdelingene. Det ville også kunne hatt en positiv effekt på pasientbehandlingen, som sykepleierne opplevde som redusert på grunn av stigmatisering og manglende kunnskap om smittehåndtering.
Et positivt funn i studien var arbeidsmiljøets betydning som beskyttende faktor. Deltakerne fant støtte i hverandre og la vekt på muligheten til å dele erfaringer og frustrasjoner. Denne formen for debrifing var spesielt viktig fordi sykepleierne følte at ingen andre kunne forstå byrden av å arbeide under et pågående utbrudd.
Dette funnet stemmer overens med litteratur som peker på betydningen av sosial støtte som en buffer mot utbrenthet og turnover blant sykepleiere (27). Våre funn forsterker viktigheten av å legge til rette for denne typen støtte i utbruddssituasjoner, for eksempel gjennom strukturerte debrifingssesjoner og åpne kommunikasjonskanaler.
Styrker og begrensninger ved studien
Ved å bruke et spørreskjema som utgangspunkt for å utvikle intervjuguiden sikret vi at fokusgruppesamtalene dekket temaer som var relevante for sykepleiernes opplevelser under utbruddet. Det styrket datakvaliteten og ga rikere innsikt i sykepleiernes profesjonelle utfordringer.
Studien ble dessuten gjennomført kort tid etter at utbruddet var over. Det styrker påliteligheten ved at deltakerne fortsatt hadde erfaringene friskt i minnet. Selv om studien inkluderte et lite antall sykepleiere på én enkelt avdeling, kan resultatene være aktuelle for andre helsearbeidere som opplever forskjellige typer smitteutbrudd.
Konklusjon
Studien viser hvordan et utbrudd av resistente bakterier i en sykehusavdeling kan føre til at sykepleierne mister motivasjon og profesjonell autonomi. Kompleksiteten og den høye kompetansen som kreves i spesialisthelsetjenesten, understreker betydningen av å ivareta personalet under et utbrudd.
Det er viktig å identifisere sykepleiernes sårbarhet i et utbruddsscenario for å ivareta deres psykiske og fysiske helse. Kunnskap om belastninger ved et utbrudd kan forhindre at sykepleiere slutter, og dermed ivareta kompetansenivået som er nødvendig for å opprettholde et profesjonelt miljø.
Mangel på kunnskap og handlingsplaner for utbrudd så ut til å være viktige årsaker til negative erfaringer blant sykepleierne. Studien fremhever behovet for strategier som også tar vare på helsen og velværet til helsepersonell i utbruddssituasjoner.
Takksigelser
En stor takk til sykepleierne som delte sine erfaringer i denne studien. Tusen takk til Sigrid Cecilie Skøyeneie og Elna Hamilton Larsen, som gjennomførte fokusgruppeintervjuene, og til Sofie Nordby, som transkriberte dem.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap
I diskusjonskapitlet er denne setningen flyttet fra andre til første avsnitt:
I tillegg rapporterte sykepleierne at kvaliteten på pasientomsorgen ble redusert.


























0 Kommentarer