Pårørende på intensivavdelinger i Norge før og under covid-19-pandemien
Sammendrag
Bakgrunn: For pasienten er det viktig å ha pårørende til stede på intensivavdelingen. Tradisjonelt har norske intensivavdelinger lagt til rette for at pårørende kan være mye til stede på avdelingen. Med covid-19-pandemien ble det innført strenge besøksrestriksjoner ved intensivavdelingene. Vi har liten oversikt over informasjonsrutinene og de pårørendes muligheter til å være sammen med pasienten på intensivavdelingen både før og under covid-19-pandemien.
Hensikt: Studiens hensikt var å undersøke informasjons- og besøksrutinene for pårørende på norske intensivavdelinger før og under covid-19-pandemien.
Metode: Norske data fra to tverrsnittsstudier om informasjons- og besøksrutiner blir beskrevet og presentert. Vi hentet data fra en nordisk (studie 1, 2019) og en skandinavisk tverrsnittsstudie (studie 2, 2020). Spørreskjema ble sendt til alle intensivavdelinger, og en sykepleier på hver avdeling svarte på spørsmålene. Vi analyserte kvantitative data ved hjelp av deskriptiv statistikk og fritekstkommentarer ved hjelp av innholdsanalyse.
Resultat: Før covid-19-pandemien rapporterte 80 prosent av norske intensivavdelinger at de hadde relativt frie besøkstider, og pårørende ble ansett for å være en viktig ressurs både for pasienten og personalet. Under covid-19-pandemien hadde alle intensivavdelingene strenge restriksjoner for besøk, men sykepleierne gjorde i noen grad individuelle vurderinger. Før covid-19-pandemien fikk 11 prosent av de pårørende tilbud om daglig samtale med lege. Under pandemien var det 47 prosent som fikk det samme tilbudet. Sykepleierne var i mindre grad med på disse samtalene under pandemien sammenliknet med før pandemien.
Konklusjon: Informasjonen og besøksrutinene på norske intensivavdelinger ble endret under covid-19-pandemien, der avdelingene gikk fra å være relativt åpne til å bli lukkede avdelinger. Før pandemien var besøksrutinene preget av fleksibilitet, og individuelle hensyn ble tatt. Under pandemien fikk flere pårørende daglige samtaler med legene sammenliknet med før pandemien. Under pandemien var sykepleierne sjeldnere med på samtaler der legen informerte de pårørende om pasientens tilstand, enn før pandemien.
Referer til artikkelen
Alfheim H, Frivold G, Jensen H, Lind R. Pårørende på intensivavdelinger i Norge før og under covid-19-pandemien. Sykepleien Forskning. 2023;18(91979):e-91979. DOI: 10.4220/Sykepleienf.2023.91979
Introduksjon
For pårørende er det svært viktig å være til stede på intensivavdelingen sammen med pasienten (1). Derfor er fleksible besøkstider en av flere viktige faktorer. Det at pårørende kan være sammen med pasienten uten særlige begrensninger, er essensielt innenfor pasient- og familiesentrert omsorg (2, 3).
I regjeringens pårørendestrategi fra 2020 legges det opp til et tett samarbeid mellom helsepersonell, pasienter og pårørende. Viktige elementer her er tidlig identifisering og ivaretakelse av pårørende, god informasjon, samarbeid og pårørendes rett til medvirkning (4).
For pårørende kan akutt kritisk sykdom og innleggelse på intensivavdeling være forbundet med mye usikkerhet og risiko for å miste sin kjære. Intensivsykepleierne har et særlig ansvar for kontinuitet i pårørendearbeidet (5, 6). Det komplekse samspillet mellom pårørende og sykepleiere er beskrevet i en ny, praktisk rettet teori: nurse-promoted engagement with families in the ICU, der fremmende og hemmende faktorer for inklusjon av pårørende belyses. Et hovedpoeng er at pårørende må ha god mulighet til å være til stede hos pasienten og delta i omsorgen, og at dette har betydning for både pasientens og pårørendes utfall (7).
Pårørende til intensivpasienter er utsatt for langvarige plager relatert til situasjonen deres som pårørende. Forskning viser at de er spesielt preget av emosjonelle reaksjoner som symptomer på posttraumatisk stress, angst, depresjon og komplisert sorg, særlig i tilfeller der pasienten dør (8, 9). Belastningen pårørende opplever, kan reduseres ved at de føler seg velkommen på intensivavdelingen og blir involvert i omsorgen for pasienten. Slik involvering bygger på gjensidig respekt og samarbeid mellom pasienten, de pårørende og helsepersonellet (2).
Et særlig viktig aspekt innen pårørendeomsorgen dreier seg om kommunikasjon og evnen til å etablere et tillitsfullt forhold mellom partene. Her viser forskning at det å ha en imøtekommende og inkluderende kultur i intensivavdelingen bidrar til at pårørende føler seg involvert og aktivt deltakende i pasientens situasjon (10).
Det er imidlertid betydelige forskjeller i besøksrutiner ved intensivavdelinger i ulike land. Noen intensivavdelinger har fleksible besøksrammer hvor pårørende er velkommen når som helst, mens det på andre avdelinger praktiseres restriksjoner med begrenset besøkstid (11).
Vi har til nå hatt liten oversikt over hvordan norske og nordiske intensivavdelinger organiserer sin tilnærming til pårørende. I 2019 ble informasjons- og besøksrutiner i nordiske intensivavdelinger undersøkt (12). Kort tid etter denne undersøkelsen brøt covid-19-pandemien ut, med store konsekvenser for kritisk syke pasienter og deres pårørende (13). Gjennom mange år hadde det vært et mål å inkludere pårørende på intensivavdelingene og ha liberale besøkstider. Med pandemien ble sykehusene raskt lukket for besøk på grunn av smittevern. Hensynet til familien kom i andre rekke.
I forbindelse med den mer eller mindre fullstendige lukkingen av intensivavdelingene ble informasjon og besøksrutiner på nytt undersøkt i de skandinaviske intensivavdelingene (14). Studien vi presenterer her, analyserer og drøfter funn i norske data fra disse studiene (12, 14).
Hensikten med studien
Hensikten med denne studien var å undersøke informasjons- og besøksrutinene for pårørende i norske intensivavdelinger før og under covid-19-pandemien.
Metode
I denne sammenstillingen av data fra to tverrsnittsstudier beskriver og presenterer vi informasjons- og besøksrutiner i norske intensivavdelinger ved å hente ut norske data fra to større tverrsnittsstudier, som vi gjennomførte i 2019 og 2020.
Vi samlet data til den første studien sent høsten 2019 før covid-19-pandemien brøt ut (studie 1). Hensikten med denne studien var å beskrive besøkstilgang og ivaretakelse av pårørende i norske, svenske, danske og finske intensivavdelinger (12).
Da covid-19-pandemien brøt ut i mars 2020, designet vi en liknende studie (studie 2). Spørreskjemaet fra studie 1 ble anvendt som grunnlag og revidert med nye spørsmål relatert til pandemien. Data fra norske, svenske og danske intensivavdelinger ble samlet i november 2020. Hensikten var å undersøke besøksrestriksjoner og ivaretakelse av pårørende under den første fasen av covid-19-pandemien mars til juni 2020 (14).
Etikk
Studien omfattes av godkjenninger som allerede forelå for studie 1 og 2. Studie 1 ble godkjent av Norsk senter for forskningsdata (NSD), referansenummer 557960. Studie 2 ble godkjent av Region Syddanmarks fortegnelse for forskningsprosjekter, referansenummer 20/2513, på vegne av alle deltakende land, og NSD vurderte studien til å være godkjent også i Norge. NSD vurderte at studien som presenteres her, der norske data undersøkes nærmere, ikke var meldepliktig.
Vi registrerte ikke informasjon om respondentenes IP-adresse eller andre personopplysninger. Både studie 1 og studie 2 var forankret hos ledelsen i de ulike intensivavdelingene.
Setting
Studie 1 og 2 var begge tverrsnittsstudier, der en representant fra hver intensivavdeling som primært behandlet voksne pasienter, ble invitert til å delta.
Rekruttering av deltakere
Kontaktinformasjon til lederen eller fagsykepleieren i de ulike intensivavdelingene ble hentet fra Norsk intensivregister (NIR) og via kontaktpersoner i Intensivsykepleierne NSF. Disse ble oppringt eller fikk e-post med forespørsel om å oppgi navn og e-post-adresse til en intensivsykepleier som kunne forespørres om å besvare spørreskjemaet på vegne av avdelingen. Denne sykepleieren skulle fortrinnsvis ha god forankring i klinisk arbeid. Vedkommende fikk tilsendt spørreskjema på e-post, informasjon om studien og samtykket ved å returnere utfylt spørreskjema digitalt. Alle intensivavdelinger fikk en påminnelse.
Spørreskjemaene
Søk etter allerede validerte spørreskjemaer viste at ingen eksisterende skjemaer kunne brukes for å besvare forskningsspørsmålene til de planlagte studiene. Derfor brukte vi tidligere forskning og liknende studier som utgangspunkt for å utvikle studiespesifikke spørreskjemaer (11, 15) med noen åpne felter for fritekstkommentarer. Spørsmålene i skjemaet handlet om besøkstilgang og restriksjoner, informasjonsflyt mellom pasienten, de pårørende og helsepersonell, barn som pårørende og oppfølgingstiltak rettet mot pårørende. Spørreskjemaet som ble brukt i studie 1, ble utviklet på norsk og oversatt til de respektive landenes språk (12).
Spørreskjemaet til studie 2 ble utviklet på dansk og oversatt til de andre deltakende lands språk (14). Begge spørreskjemaene ble pilottestet. I Norge pilottestet vi spørreskjemaet ved at tre intensivsykepleiere i studie 1 og to intensivsykepleiere i studie 2 leste gjennom det og ga tilbakemelding på om spørsmålene var relevante, enkle å forstå og leservennlige. Vi gjorde små språklige korreksjoner etter pilottesten. Det endelige spørreskjemaet ble sendt på e-post via SurveyXact, et verktøy for spørreundersøkelser. Dataene ble lagret på et sikret område på en forskningsserver ved Universitetet i Agder.
De fleste av spørsmålene fra studie 1 og studie 2 var ikke direkte sammenliknbare. Derfor utførte vi ikke statistiske tester for sammenlikning på tvers av studiene. Spørsmålene som ble brukt fra studie 1 og studie 2, omhandlet bakgrunnsinformasjon om intensivavdelingene, besøkstider og informasjon til pårørende. Disse spørsmålene var sammenliknbare, men ikke identiske.
Analyser
Kvantitative data ble analysert i Stata 15, og vi presenterer beskrivende statistikk. Kategoriske variabler er beskrevet som antall og prosent. Vi analyserte kvalitative data i begge studiene ved hjelp av innholdsanalyse (16, 17). En forsker fra hvert land bidro med å analysere dataene fra vedkommendes eget land og på tvers av hele materialet. De fleste kommentarene var relatert til spesifikke spørsmål, men mange svarte utførlig. I denne studien ble kvalitative data fra fritekstfeltene deskriptivt sammenstilt og vurdert på tvers av studiene.
Resultater
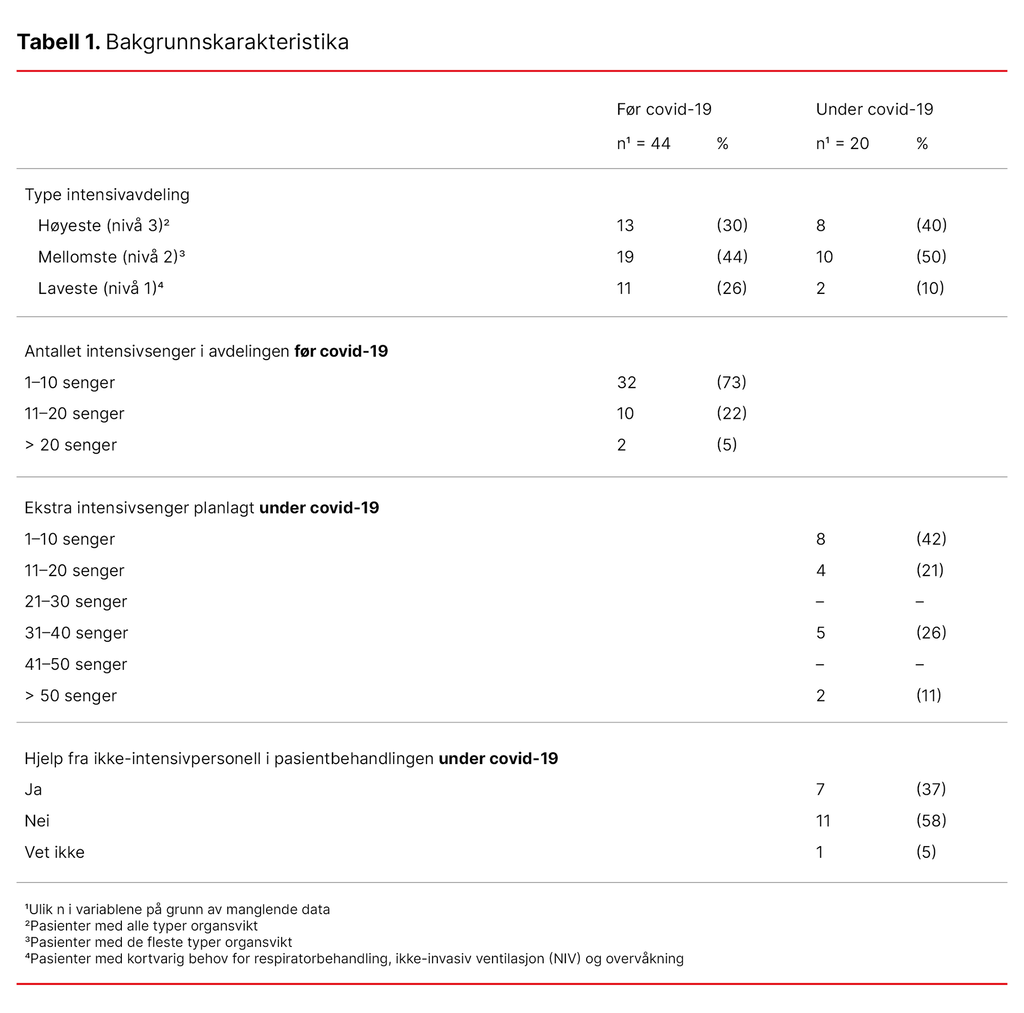
I studie 1 – før covid-19-pandemien – svarte 79 prosent (44 av 56 avdelinger) og 35 prosent (20 av 57 avdelinger) i studie 2 – under covid-19-pandemien. I begge studiene representerte intensivavdelinger alle tre nivåene av intensivenheter (18, 19), der avdeling på nivå 1 har de minst komplekse intensivpasientene og nivå 3 de sykeste intensivpasientene. Alle avdelingene i studie 2 utvidet antallet senger under covid-19-pandemien, og en del avdelinger fikk hjelp fra ikke-intensivpersonell (tabell 1).
Før covid-19-pandemien (studie 1)
Besøksrestriksjoner
Før covid-19-pandemien (studie 1) rapporterte 18 intensivavdelinger (41 prosent) at pårørende kunne komme på besøk når som helst. Ytterligere 17 intensivavdelinger (39 prosent) oppga at pårørende kunne komme på besøk når som helst, med unntak av to timer daglig. To avdelinger (5 prosent) hadde faste besøkstider, der pårørende kunne være til stede mindre enn fire timer daglig, og to avdelinger (5 prosent) hadde faste besøkstider, der pårørende kunne være til stede mer enn fire timer daglig (tabell 2).
Informantene på totalt 9 av avdelingene (20 prosent) beskrev i fritekst andre løsninger for besøkstider, for eksempel individuelle beslutninger som avvek fra avdelingens rutiner. Informantene begrunnet en fleksibel ordning med at pårørende ble ansett som en viktig ressurs, både for pasienten og personalet. At både pasienten og de pårørende kan sies å være i krise, gjør at behovet for samvær øker. Derfor tilrettela avdelingene for besøk i størst mulig grad. Informantene opplevde det som lettere å gjennomføre fleksible besøksordninger dersom pasientene hadde enerom.
Avdelinger som hadde strenge besøksrutiner, som to timer to ganger per dag, begrunnet dette med at tiden måtte prioriteres til arbeidsoppgaver som rapport, stell og legevisitt. Mange arbeidsoppgaver gjorde det utfordrende for personalet å inkludere pårørende, og det var vanlig å ha et tidsrom uten besøk ved hvert vaktskifte. Informantene beskrev at dårlig bemanning gjorde det utfordrende å ivareta pasientens behov for ro og hvile samt ivareta personvernet.
Intensivavdelingene ble spurt om antallet besøkende som kunne komme inn til pasienten på samme tid. Elleve avdelinger (25 prosent) oppga at inntil tre personer kunne komme inn samtidig. Tjuefem avdelinger (57 prosent) sa at de hadde andre løsninger for besøk (tabell 2). Disse ble nærmere spesifisert som individuelle vurderinger relatert til situasjonen og pasientens tilstand og øvrige hensyn i avdelingen. Flere avdelinger kommenterte at kun to personer om gangen fikk besøke pasienten, og de ønsket færrest mulig til stede samtidig.
Under covid-19-pandemien (studie 2)
Besøksrestriksjoner
Under covid-19-pandemien (studie 2) hadde alle avdelingene som besvarte spørsmålet (18 av 20 avdelinger), begrensninger for besøk. Disse begrensningene var enten i form av totalforbud mot besøk på avdelingen, forbud mot besøk på avdelingen unntatt hvis pasienten var døende, eller besøksbegrensninger. I løpet av de første månedene av første smittebølge i mars til juni 2020 justerte tolv avdelinger (67 prosent) noe på restriksjonene. Omtrent et halvt år etter den første bølgen av pandemien hadde alle intensivavdelingene fremdeles helt eller delvis restriktive besøksrutiner for pårørende (tabell 2).
I fritekst kom det frem at til tross for strenge besøksrestriksjoner innledningsvis, gjorde intensivsykepleierne i noen grad individuelle vurderinger. Døende og kritisk syke pasienter på noen avdelinger fikk motta besøk, men også for dem var det strengt.
Fjorten avdelinger (78 prosent) hadde faste kriterier for pårørendes besøk under covid-19-pandemien (tabell 2). I fritekstkommentarene kom det frem at det ofte var nærmeste familie og friske personer som fikk besøke pasientene. Beslutningen om å tillate besøk ble som oftest bestemt av lederen eller som et samarbeid mellom flere på avdelingen (tabell 2).
I fritekstkommentarene ble det også fremhevet at overordnede føringer utenfor deres kontroll var retningsgivende for besøk på avdelingen. Besøk på avdelingen ble organisert på ulike måter og begrunnet med hensynet til smittevern og beskyttelse av intensivkapasiteten, men det ble også utvist skjønn. Begrensninger i areal ble nevnt som en faktor for ikke å tillate besøk.
Det varierte hvor lenge pasientene kunne ha pårørende på besøk under covid-19-pandemien. Omtrent halvparten av intensivavdelingene som tillot besøk, oppga at de pårørende kunne være til stede mindre enn en time (tabell 2). Samtidig viste fritekstkommentarene at personalet gjorde individuelle vurderinger.
Informasjon og samtale med pårørende
Før covid-19-pandemien var det færre intensivavdelinger som hadde et fast system for hvordan informasjon fra intensivlegen til de pårørende var organisert, for eksempel til samme tidspunkt hver dag, enn under pandemien (11 prosent mot 29 prosent). Videre var det slik at før covid-19-pandemien fikk få pårørende (11 prosent av avdelingene) tilbud om daglig samtale med intensivlegen, mens det under pandemiens første bølge var 47 prosent som fikk et slikt tilbud (tabell 3).
Før pandemien var sykepleierne med i samtalene i mer enn halvparten av tilfellene, mens dette ble redusert til knapt en tredel under pandemien (tabell 3). I kommentarene utdypet informantene at kommunikasjonen under covid-19-pandemien mellom pasienten og de pårørende foregikk via telefon med eller uten bilde, med sykepleieren som bindeledd. Det samme gjaldt kommunikasjonen mellom de pårørende og personalet, som også foregikk via telefon, men med mindre bruk av lyd og bilde.
Generell skriftlig informasjon om pasientbehandling og det å være pårørende til en kritisk syk pasient
Både før og under covid-19-pandemien rapporterte omtrent 75 prosent av avdelingene at de sjelden eller aldri ga generell skriftlig informasjon om pasientbehandlingen. Informantene på under halvparten av avdelingene sa at de sjelden eller aldri ga informasjon til de pårørende om hva det kan innebære å være pårørende til en kritisk syk pasient (tabell 3), og at skriftlig materiell som regel inneholdt informasjon om rutinene på avdelingen og sykehuset.
Diskusjon
Hensikten med studien var å undersøke informasjons- og besøksrutiner for pårørende i norske intensivavdelinger før og under koronapandemien. Vi sammenstilte resultater fra to tverrsnittsstudier på to ulike tidspunkter. Vi ser at restriksjoner og store endringer relatert til pandemien har rokket vesentlig ved det grunnleggende ved familiesentrert omsorg, nemlig familiens mulighet for å involvere seg i pasienten på intensivavdelingen, og det å kunne være en støtte og en kjent stemme for pasienten (2, 7).
Pandemien medførte besøksbegrensninger
Mens de fleste norske intensivavdelinger før koronapandemien var klassifisert som åpne med frie besøksrutiner, medførte pandemien en umiddelbar stengning av intensivavdelingen. I likhet med andre studier (20, 21) fant vi at det likevel eksisterte ulike reguleringer og restriksjoner for pårørende. Det kunne være begrensning av antallet samtidig besøkende, definerte besøkstider og situasjoner der det ikke passet at pårørende kunne komme inn til pasienten. Kommentarer viste at reguleringer i stor grad var skjønnsbaserte, og mange strakk seg langt for å imøtekomme pasientens behov.
De skjønnsbaserte avgjørelsene i intensivsykepleiernes praksis kan sies å bidra til humanisering av intensivpraksis ved at individuelle hensyn tas (22). En ny norsk studie viser at intensivsykepleieres skjønnsbaserte avgjørelser både inkluderer og begrenser pårørendes tilstedeværelse på avdelingen. I noen tilfeller opplever helsepersonell at pårørendearbeid kan bli for krevende samtidig med pasientarbeid (10).
Besøksadgang er en typisk regulering som stort sett besluttes av intensivsykepleierne i det tverrfaglige teamet og med ulike begrunnelser (6). Forskning viser at fleksible besøkstider er assosiert med positivt utkomme for både pasienter og pårørende. Ved fleksible besøkstider er det funnet lavere forekomst av delirium og angst hos intensivpasienter. Det er også funnet økt tilfredshet blant pårørende (3).
Vi fant imidlertid få faglige argumenter fra studie 1 og studie 2 som kunne gjenspeile disse funnene fra forskningen. Smittevernhensyn ble nevnt som en viktig begrunnelse for å begrense besøkendes tilgang til pasienten under pandemien. Nyere forskning viser nå at pårørende ikke er en sentral smittekilde på intensivavdelingene (23).
Flere avdelinger løsnet på restriksjonene tidlig i pandemien
Føringer for besøk bør være relativt stabile og ikke endres for ofte. Når føringer endres ofte, kan det bli vanskelig for personalet å forholde seg til dem, og det forårsaker unødvendig forvirring. Slike føringer bør også tåle en smittebølge slik at vi unngår å stenge avdelingene, som var tilfellet under pandemien (23).
I vår studie fant vi at omtrent to tredeler av avdelingene løsnet på restriksjonene i løpet av pandemiens første bølge i mars til juni 2020. Forskning viser at pasienter, pårørende og sykepleiere er fornøyd med fleksible besøkstider, slik at pårørende i stor grad kan treffe pasienten så ofte og lenge de ønsker (3). Men det er viktig å finne en balansegang som ivaretar alle parters behov, der sykepleieren kan utføre sine arbeidsoppgaver på en måte som ivaretar pasientsikkerheten (3, 24).
Pandemien førte til endret informasjon og kommunikasjon
Med pandemien så vi en tydelig endring i informasjons- og kommunikasjonsrutinene mellom helsepersonell og pårørende. Før pandemien tok pårørende selv kontakt med sykepleieren for deretter å snakke med legen hvis de hadde behov for det. Under pandemien var det legen som hadde hovedkontakten med de pårørende. Mens sykepleierne før pandemien som oftest var med i samtaler med de pårørende og legen, ser vi at sykepleierne i langt mindre grad deltok i disse samtalene under pandemien. Forskning fra tiden med pandemi viser at sykepleierne savnet de pårørende under pandemien (25, 26).
Vi fant at omtrent en firedel av de pårørende, både før og under pandemien, fikk skriftlig informasjon om pasientbehandlingen og om det å være pårørende på en intensivavdeling. Men manglende kontakt med sykepleierne under pandemien ble generelt ikke kompensert med ytterligere skriftlig informasjon om hva det kan innebære å være pasient eller pårørende. Individuell informasjon eller skriftlig generell informasjon til pårørende i brosjyrer eller nettbaserte løsninger har vist seg å ha stor betydning i en slik usikker situasjon (27).
Pårørendes uformelle kontakt med intensivsykepleierne under besøk på pasientrommet innebærer at de både får trøst, støtte og oppmuntring, noe som uteble helt under pandemien. Pårørende fikk heller ikke mulighet til å gi pasienten «et ansikt» ved å fortelle hvem pasienten er som person (26). Å kjenne personen forsterker humaniteten i intensivsykepleien (22). Vi fant imidlertid at noen intensivavdelinger kompenserte for manglende besøksmuligheter ved å bruke digitale plattformer. Flere studier viser en liknende praksis (25, 28).
Selv om vår studie viste at det ble lempet på restriksjonene i løpet av de fire første månedene av koronapandemien, kom intensivavdelingene ikke tilbake til nivået de var på før pandemien. Det er usikkert hvorvidt vi nå er tilbake til en situasjon der en stor andel av de norske intensivavdelingene igjen har fleksible og romslige besøkstider, slik internasjonal forskning anbefaler (29, 30).
Begrensninger ved studien
Denne studien har noen begrensninger. Svarprosenten i studie 2 var lavere enn i studie 1. En forklaring kan være at det ikke var alle intensivavdelinger i Norge som hadde covid-19-pasienter innlagt, og derfor ikke besvarte spørreskjemaet. Videre var utvalgene som ble sammenstilt fra studie 1 og studie 2, ulike, og flere av spørsmålene var også forskjellige. Disse faktorene la ikke til rette for å gjøre sammenliknende tester på tvers av disse to utvalgene.
Studie 2 ble gjennomført i en tid der samfunnet generelt var underlagt strenge reguleringer for sosial kontakt. Besøksrutinene på sykehusene ble endret i tråd med disse reguleringene. Til slutt kan avdelingene som ikke besvarte spørreskjemaet, ha hatt både fleksible og restriktive besøkstider, noe som kunne belyst situasjonen bedre.
Konklusjon
I denne studien har vi gjort en sammenstilling av norske data fra to tverrsnittsstudier. Norske intensivavdelinger gikk fra å være ganske åpne og tilgjengelige før pandemien til å være relativt lukket og utilgjengelige for de pårørende under pandemien. Imidlertid foretok de individuelle tilpasninger i løpet av koronapandemiens første bølge, slik at de pårørende i noen grad kunne være til stede hos pasienten.
Under pandemien var det flere pårørende som fikk tilbud om daglig samtale med intensivlegen enn før pandemien. Før pandemien deltok sykepleierne oftere i informasjonsutveksling og kommunikasjon med de pårørende enn under pandemien.
Takk til intensivavdelingene i Norge som bidro med data til studiene.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0.
Hva studien tilfører av ny kunnskap
























0 Kommentarer