Slik kan pårørende til intensivpasienter få en mer aktiv rolle
Sammendrag
Bakgrunn: Pårørende kan bidra som viktige støttespillere for pasienten, også ved intensivopphold, men de pårørendes situasjon og innsats er ikke blitt tilstrekkelig belyst i tidligere forskning. Oppmerksomheten har vært på å identifisere pårørendes behov og deres tilfredshet med hvordan helsepersonellet imøtekommer behovene.
Tradisjonelt har intensivavdelinger hatt besøksbegrensninger. Flersengsavdelinger har virket skremmende, med lite rom for privat samvær. Pårørendes erfaringer med enerom og liberale besøkstider er lite utforsket.
Hensikt: Vi ønsket å få frem mer kunnskap om pårørendes erfaringer i tilknytning til forlenget intensivopphold etter hjertekirurgi på en avdeling med enerom og liberale besøkstider.
Metode: Grounded Theory-basert studie med semistrukturerte intervjuer med seks pårørende til intensivpasienter. Vi utførte analysen av datamaterialet i henhold til Constructivist Grounded Theory (CGT).
Resultat: Pårørende søkte og fremmet trygghet ved å være til stede for pasienten og hjelpe pasienten med å komme gjennom intensivoppholdet. Pårørende opplevde at enerom, lite venting, liberale besøkstider, informasjon, tillit til helsepersonell, privat samvær med pasientene og en rolig atmosfære på avdelingen ga mulighet for en aktiv rolle der de kunne støtte og beskytte pasientene.
Pårørende ønsket sterkt å bidra til at pasienten og andre familiemedlemmer ble tryggere i en usikker, uvant, travel og krevende situasjon preget av svingende håp og emosjoner. Ved besøk var de primært opptatt av å støtte pasienten og beskyttet vedkommende mot sine egne reaksjoner og urovekkende samtaleemner. Sterke inntrykk og omsorgen for pasienten kunne gjøre det vanskelig å forstå viktig informasjon fra helsepersonell.
Konklusjon: Pårørende ønsket å bidra til at pasientene ble tryggere under intensivoppholdet, og de opplevde at innsatsen deres var en viktig ressurs. En rolig atmosfære, tillit til helsepersonellet og skjermet nærvær med pasientene gjorde det mulig for de pårørende å støtte og gi omsorg til pasientene. Funnene utfordrer tradisjonelle perspektiver på pårørenderoller, der pårørende tilskrives en mottakende og passiv besøksrolle.
Referer til artikkelen
Kyrkjebø G, Gjeilo K, Skolbekken J. Slik kan pårørende til intensivpasienter få en mer aktiv rolle. Sykepleien Forskning. 2019;14(76230):e-76230. DOI: 10.4220/Sykepleienf.2019.76230
Intensivbehandlingen er i stadig endring. Endringene påvirker interaksjonen mellom helsepersonell, pasienter og pårørende (1, 2). Mens helsevesenets behandlingsansvar er ufravikelig, kan pårørende bidra som viktige støttespillere for pasienten, også ved intensivopphold (1, 3).
De pårørendes situasjon og innsats er ikke blitt tilstrekkelig belyst i tidligere forskning (1, 3, 4). Målet med denne studien er derfor å belyse pårørendes situasjon ved forlenget intensivopphold etter hjerteoperasjon.
Et planlagt forløp ved en hjerteoperasjon innebærer ett døgn på intensivavdeling, der pasientene ekstuberes etter noen timer. De fleste pasientene er da medtatte. Deretter overflyttes de til intermediær overvåkning i ett døgn, etterfulgt av noen dager på sengepost med eventuell overflytting til lokalsykehus. Ved behov for forlenget intensivopphold endrer forløpet karakter og har flere likhetstrekk med generelle intensivopphold.
Tidligere forskning
Forskning på pårørende til intensivpasienter har vært sentrert rundt kriseopplevelser og stressreaksjoner som kan utgjøre en helserisiko for pasientenes familier. Pårørendes mest sentrale behov er identifisert som åpen og ærlig informasjon, anledning til å være hos pasienten, forsikring om at pasienten er ivaretatt, håp, oppdatering om pasientens tilstand samt behov for trøst og støtte.
Funnene er bekreftet gjennom flere studier og fremstår som veldokumenterte (4–8). Ivaretakelsen av pårørende er primært dokumentert gjennom målinger av pårørendetilfredshet (9, 10). For personalet er intensivsettingen hverdagslig, mens den er en unik erfaring for pasientene og deres familier. Pasienter, pårørende og personalet kan derfor ha ulike fortolkninger av de samme hendelsene (2, 6).
Det foreligger begrenset kunnskap om pårørendeerfaringer i flere kontekster – om hvordan disse erfaringene preges av samfunnet, kulturen, typen helsevesen og av ulike bakenforliggende årsaker til at pasienter trenger intensivbehandling. Forskningen på feltet har tatt utgangspunkt i og fokusert på situasjonen til etterlatte (4), slik at pårørendeerfaringer til intensivoverlevere og pårørendes erfaringer med andre typer intensivopphold ikke er blitt like godt belyst (2, 10).
Retningslinjer
Pårørende kan oppleve intensivmiljøet som en fremmed, stressende og hektisk verden preget av kompleks behandling med høyt innslag av teknologi. Pårørende utsettes for høyt støynivå, begrenset fysisk plass for familien på flersengsrom, omfattende besøksrestriksjoner, venting før besøk uten tilrettelagte fasiliteter og sterke inntrykk fra intensivpasienter samlet i større rom (11–13).
Som svar på disse miljøutfordringene er det utformet retningslinjer for pasient- og familieorientert omsorg i intensivavdelinger, der en familievennlig struktur inkluderer venterom, enerom og liberale besøkstider (11, 12). Retningslinjene åpner for at pasientenes familier involveres under intensivoppholdet, og at pårørendes behov i en vanskelig situasjon blir anerkjent og møtt av helsepersonellet (3, 6, 12).
Hensikten med studien
Til tross for drøyt tretti års forskning på temaet og pågående debatt, spesielt om besøkstider, foreligger det fortsatt ubesvarte spørsmål om hvordan intensivavdelingers ulike strukturer erfares av pårørende, og hvordan pårørende opplever samspillet med pasientene og helsepersonellet innenfor ulike rammer og romløsninger.
Tidligere forskning på området har etterlyst studier som kan gi mer kunnskap om struktur og interaksjon i intensivsettingen (9, 14), da slik kunnskap kan bidra til at helsepersonell tilrettelegger bedre for pårørende.
Hensikten med studien vår var derfor å tilføre kunnskap om pårørendes erfaringer og opplevelser i tilknytning til intensivopphold etter hjertekirurgi på en avdeling der det er innført enerom og liberale besøkstider.
Metode
Kompleksiteten knyttet til pårørendeerfaringer og vår ambisjon om å få frem pårørendes perspektiv tilsa at vi skulle anvende et kvalitativt forskningsdesign basert på Corbin og Strauss’ (15) tilnærming til Grounded Theory (GT). I tråd med et utforskende utgangspunkt valgte vi et induktivt design. Vi utførte analysen av datamaterialet i henhold til prinsippene for Constructivist Grounded Theory (CGT) (15).
GT er tradisjonelt bygd på symbolsk interaksjonisme kombinert med pragmatisk filosofi. Forklaringer, prosesser, erfaringer og hvordan situasjoner blir håndtert, etterspørres i GT-studier. Analyse av samspill mellom handling, struktur og interaksjon står sentralt.
CGT representerer en videreføring av GT med et mål om å bedre kunnskapen om ulike mulige fortolkninger av virkeligheten i en gitt kontekst, hvor forskeren betraktes som en medaktør, ikke som en nøytral oppdager av objektive funn (15).
Vi rekrutterte pårørende gjennom pasienter som var blitt hjerteoperert og hadde hatt et opphold ut over ett døgn på intensivavdelingen. Avdelingen inngår i et relativt nybygd sykehus med enerom, venterom, samtalerom og ingen faste besøkstider.
Dataene ble samlet inn gjennom semistrukturerte intervjuer med pårørende til hjerteopererte pasienter som hadde overlevd intensivopphold. Oppholdet varte ut over det som var forventet etter en standard hjerteoperasjon. Tabell 1 viser intervjuguiden.
Utvalg
Ambisjonen var å rekruttere ti informanter, men det lot seg ikke gjøre innenfor prosjektets tidsramme. Intervjuene fant sted to til seks måneder etter sykehusoppholdet, da vi la til grunn at situasjonen trolig var mer avklart for pasientene og antok dermed at pårørende hadde hatt tid til å reflektere over hendelsene.
Vi henvendte oss skriftlig til pasientene for å rekruttere den de valgte ut som sin nærmeste pårørende over 18 år.
På grunn av faren for sammenblanding av forskerrollen og rollen som intensivsykepleier eller helsepersonell ble henvendelsene sendt fra sykehuset uten at vi hadde innsyn i hvem som ble tilskrevet. Vi fikk dermed først kjennskap til deltakernes identitet når de selv sendte inn svarbrev med kontaktdata.
Studien er godkjent av REK (prosjektnummer 2014/1144) og er basert på deltakernes skriftlige samtykke.
Datamateriale
Datamaterialet omfatter intervjuer med fire ektefeller og to voksne barn, i alt fire kvinner og to menn. Førsteforfatteren, som er intensivsykepleier med lang erfaring med hjertekirurgiske intensivpasienter, intervjuet pårørende. Fire av intervjuene ble foretatt hjemme hos informantene og to i kontorlokaler.
Intervjuene varte mellom 1 ¼ og 1 ¾ time. De ble tatt opp på lydbånd og transkribert i fulltekst. For å styrke troverdigheten oppsummerte vi hovedpunktene på slutten av intervjuene da vi stilte spørsmål som «Har jeg forstått deg rett …?».
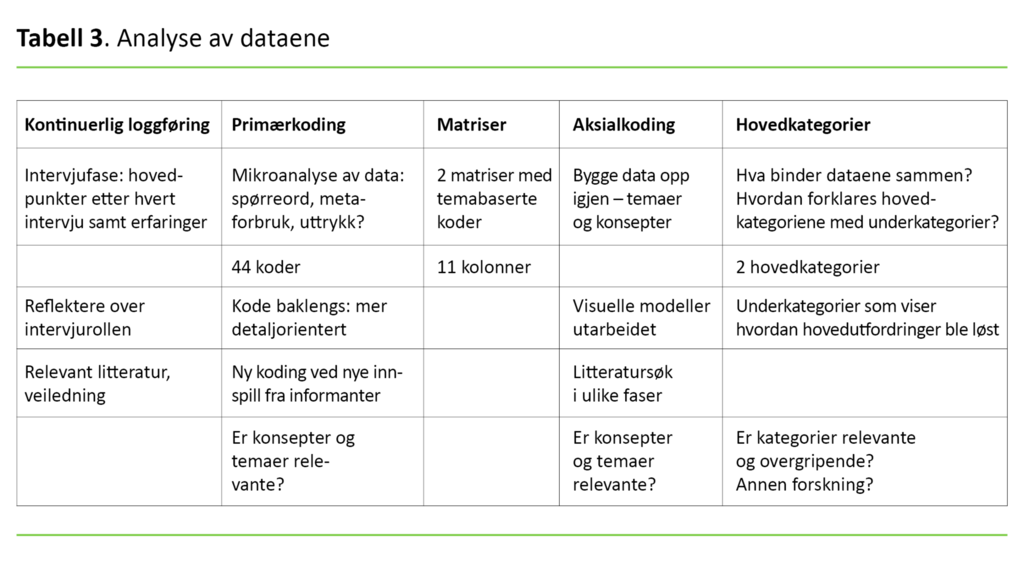
Analysen omfattet transkripsjon av intervjuer, memoskriving og skriveprosess i tråd med GT, koding av materialet og videre analyse med utvikling av konsepter og kategorier (15). En av medforfatterne leste gjennom transkripsjonene, og begge medforfatterne tok del i analyse- og skriveprosessen.
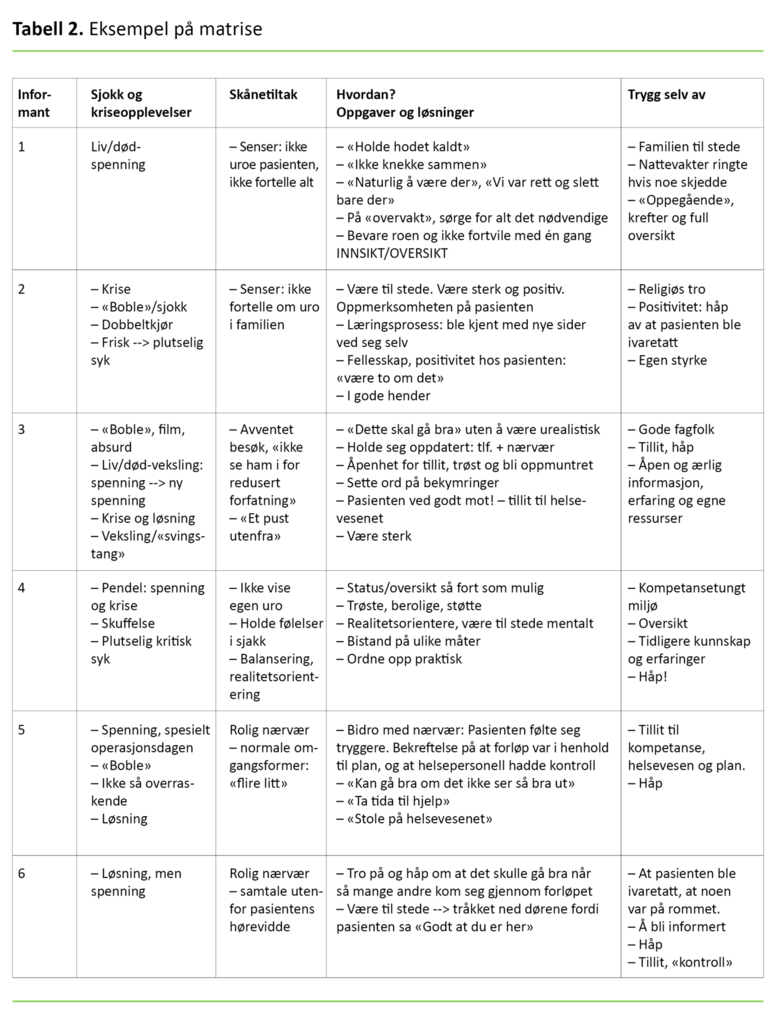
I åpen koding var hensikten å bryte datamaterialet ned i mindre og mer håndterlige deler. Derfor laget vi matriser for å få oversikt. Se eksempel i tabell 2.
Åpen koding, matriser, notater fra intervjuer og transkribering ga mulighet for å strukturere datamaterialet ved aksial koding i ulike temaer og kategorier, for så, i tråd med en sirkulær arbeidsform, å vende tilbake til datamaterialet for å validere analysen (15). Tabell 3 illustrerer analyseprosessen.
Under analysearbeidet noterte vi både typiske og avvikende funn og rettet oppmerksomheten mot alternative forklaringer (15). Etter hvert intervju sammenholdt, endret og kontrollerte vi konsepter og kategorier opp mot dataene i tråd med prinsippet i GT om konstant sammenlikning (15).
Dette gjorde vi for å styrke troverdigheten til vår tolkning av dataene. Målet var å belyse situasjonen ut fra informantenes perspektiv. Vi ivaretok dessuten troverdigheten til kategoriene og konseptene ved å presentere relevante sitater fra transkripsjonene.
Resultater
Analysen frembrakte to hovedtemaer: Pårørende søkte og fremmet trygghet gjennom å støtte pasientene og gi omsorg til dem gjennom intensivoppholdet. Det andre temaet var at kombinasjonen av en familievennlig struktur med eneromsløsning, liberale besøkstider og positive opplevelser med helsepersonellet på intensivavdelingen gjorde det mulig for de pårørende å praktisere en støttende og aktiv rolle når de var på besøk.
Fremme trygghet
Det viktigste for de pårørende var å søke trygghet, først og fremst for pasienten, men også for seg selv og familien. Informantene opplevde at de var i en «boble» der de hadde all oppmerksomhet rettet mot pasientens ve og vel, og de mobiliserte energi og krefter for å kunne støtte pasienten gjennom intensivoppholdet. Agendaen til de pårørende besto i første rekke av støttende nærvær:
«Da kom tårene uten at han sa noen ting. Så han følte at vi var der, ja. For det sa han, at det var godt å se meg: ʻGodt at du er herʼ, sa han. Og det var nok til at jeg tråkket ned dørene.»
Intensivoppholdene varierte fra et par dager til opptil to uker, og både planlagte og akutte forløp var representert i fortellingene til de pårørende. Operasjonsdagen innebar uansett uutholdelig spenning for de pårørende.
Noen pasienter kom seg raskt etter å ha gjennomgått et nytt inngrep, mens for andre dominerte komplikasjoner og en usikker prognose. De pårørende fortalte også om respiratorbehandling og ulike former for bevissthetsforstyrrelser. De pårørende besøkte pasientene minst én gang daglig.
Gjennom pasientforløpet hadde pårørende vært på besøk på et eller flere sykehus og var opptatt med reising, jobb og familieforpliktelser. Det var krevende å være pårørende til en alvorlig syk. De beskrev det å forholde seg til svingende pasientforløp og uro for pasientene som å befinne seg i «en emosjonell svingstang».
Ulik grad av trygghet innen samme familie
Noen familiemedlemmer klarte knapt å være på besøk og ble beskrevet av informantene som «helt ferdige». Informantene påla seg selv å skjule sin egen uro for pasientene når de var på besøk. Noen reagerte sterkt på det første møtet med pasienten på intensivavdelingen, noe som ble forsterket av at de ikke var forberedt på pasientens endrede utseende og bevissthet. En pårørende beskrev et møte med en pasient etter en akutt operasjon, som tidligere var frisk, slik:
«Det er veldig mange som kan bli negativt overrasket over egne reaksjoner når de møter en mor eller farmor i en sånn situasjon og blir overveldet negativt fordi de opplevde intensivavdeling for første gang med måleapparat, pusteapparat og en nær slektning midt oppe i det som forandret hudfarge fra normal til grå i løpet av dagen.»
Å beskytte pasienten innebar å unngå å snakke om urovekkende emner, forlate avdelingen når de observerte at pasienten ble sliten, ikke forstyrre helsepersonellet i pasientrettet arbeid og bestrebe seg på å opptre rolig overfor pasientene:
«Nå må jeg vise til min mor at jeg er bekymret, men ikke så bekymret at hun blir bekymret for at jeg blir bekymret! Så det er en sånn balansegang en må ha som pårørende, for jeg så jo hvor redd og preget hun var, da.»
Det virket betryggende for de pårørende å observere at pasienten ble beroliget av nærværet deres, noe som styrket troen på deres egen innsats. Informantene signaliserte et bekreftende familiefellesskap: Dette var noe de skulle komme gjennom sammen. De oppmuntret og avledet våkne pasienter fra uro og ubehag. Utenfor sykehuset påtok de seg oppgaver pasientene normalt skjøttet, de hadde omsorgsoppgaver for andre familiemedlemmer, og de oppdaterte sosiale nettverk om pasientens tilstand.
Handlingsrom for aktivt nærvær
Intensivmiljøet var nytt og ukjent for informantene, som beskrev en stille avdeling med rolig atmosfære, og de opplevde ikke intensivmiljøet som skremmende. Liberale besøkstider og enerom la godt til rette for at de pårørende kunne være til stede på pasientrommet:
«Så var det bare å gå rett på, for å si det sånn. Å få tilgang var uproblematisk for oss, vi kom rett på hele tiden!»
«For oss var det ikke mye venting, vi var på rommet hans. Han hadde jo enerom, ikke sant?»
«Enerom kontra flermannsrom, det er utrolig stor forskjell. Så det oppfattet jeg som utrolig positivt. Det gjorde på en måte det å være pårørende veldig enkelt, du har ingen andre momenter å forholde deg til enn pasienten og behandlingen. Og det, det er jo det du ønsker skal være i fokus når du besøker et sykehus.»
Det var muligheter for trygge, «private» rom mens helsepersonellet trakk seg tilbake, men fortsatt overvåket pasienten. Personalet ble overveiende beskrevet som «hyggelige», og informantene følte seg velkomne på avdelingen. Dialogen med helsepersonellet på pasientrommet bar imidlertid preg av en viss tilbakeholdenhet. I tillegg til å skåne pasienten for uro var pårørende opptatt av å kommunisere med pasienten og utøve omsorg.
Ønsket mer informasjon fra helsepersonellet
De ønsket heller ikke å forstyrre helsepersonellet når de utførte pasientrettet arbeid. Derfor etterlyste informantene at helsepersonellet tok mer initiativ til å gi informasjon, ikke bare om pasienten, men om hvilke yrkesgrupper de hadde snakket med, døgnrytme, egnede besøkstidspunkter og helsepersonellets forventninger til de pårørende.
I tillegg foreslo informantene at helsepersonellet ga en kort orientering om pasientens tilstand før besøk, en kort samtale med personalet etter besøk samt informasjonsmøter etter at den første sjokkfasen hadde lagt seg. Samtaler og møter utenfor pasientrommet ville også gi pårørende anledning til å snakke om sin situasjon og sine egne reaksjoner.
Informantene ble beroliget av at hjertekirurgi i dag betraktes som en rutineoperasjon, og av bekreftelser på at det planlagte pasientforløpet i hovedsak ble fulgt. Komplikasjoner og betydelige avvik fra det planlagte pasientforløpet etter operasjonen reiste nye, ubesvarte spørsmål for noen av informantene. At disse spørsmålene ikke ble besvart, kunne skyldes manglende informasjon, men også at de ikke hadde forstått eller husket det de var blitt informert om:
«Vi fikk høre at det var så mange som tok denne operasjonen, og at det gikk bra. Vi håpet på det. Vi fikk egentlig ikke noen forklaring, de sa at alle prøvene var fine. Men der og da tenkte jeg at det der får jeg sikkert høre siden.»
Tillit hang sammen med informasjon
For pårørende var det knyttet tett sammen hvorvidt de fikk informasjon, og hvorvidt de fikk inntrykk av at helsepersonellet var kompetente. Hvordan helsepersonellet formidlet informasjon, var avgjørende for hvorvidt helhetsinntrykket var tillitsvekkende:
«Akkurat hvor mye oversikt jeg følte at jeg hadde, det er jeg usikker på. Jeg fikk forståelsen av at de hadde kontroll på ting. Det var egentlig det viktigste for meg. Faguttrykk og alt det der betyr ikke så mye. At jeg ikke husker på alt kirurgen sa, er ikke hans feil.»
Tillit var sentralt i informantenes fortellinger. Pårørende hadde generelt stor tillit til helsevesenet, men i denne aktuelle settingen opplevde de tilliten som påtvungen:
«Man er totalt overgitt de menneskene som er rundt deg, om de maskinene fungerer. Man må jo bare ha tiltro til at alt skal fungere! Man kan ikke liksom gå inn i det og forvente eller lete etter feil, en må jo bare ha tiltro, ikke sant?»
Etter å ha observert at pasienten ble ivaretatt, opplevde informantene at den generelle tilliten til helsevesenet ble innfridd. Denne vissheten medvirket til at de stolte på at pasientene var i gode hender når de selv ikke var til stede.
Støtte fra helsepersonellet
Informantene ønsket informasjon fra leger og sykepleiere, men noen mente at helsepersonellet først og fremst skulle konsentrere seg om pasienten. Noen familiemedlemmer ivaretok hverandre og trengte derfor ikke støtte fra helsepersonellet så lenge pasienten kom seg gjennom intensivoppholdet. Andre ønsket og fikk den støtten de hadde behov for av helsepersonellet, men erfaringene varierte:
«For min egen del, tror jeg, at jeg var i sjokk, jeg var ikke i stand til å ta kontakt selv. Så jeg tror nok det hvis det hadde vært noen der som hadde tatt kontakt med meg, og satt seg ned og pratet litt, det tror jeg hadde gjort godt.»
Informanter som fikk støtte av helsepersonellet, oppfattet den som betryggende:
«Man er jo veldig sårbar som pårørende, en skal jo være til stede for den som er syk. Da er det godt at en kan få litt trøst og forståelse fra den som kan faget sitt, og at de skjønner at du er litt skjør, at du faktisk trenger å få høre at det her går bra. Det er sånne småting som tar bort ærefrykten, som tar bort skrekken for slanger. At de tar seg tid, at du møter blikk, kanskje at de gir deg et lite smil.»
De pårørendes erfaringer med rollene til helsepersonellet varierte, men alle ønsket å kunne bidra til at pasientene ble tryggere gjennom de pårørendes støttende nærvær og omsorg.
Diskusjon
Ved forlenget intensivopphold etter hjertekirurgi var det viktig for pårørende å gjøre pasientene tryggere gjennom beroligende, bekreftende, beskyttende og oppmuntrende nærvær.
Positive erfaringer med helsevesen og helsepersonell som opptrådde tillitvekkende, ingen ventetid, liberale besøkstider og en rolig atmosfære med muligheter for privat samvær på enerom åpnet for en aktiv pårørenderolle med egendefinert, pasientrettet agenda.
Pårørendes rolle
Engasjerte pårørende med stor tiltro til betydningen av sin egen rolle utfordrer tradisjonelle perspektiver på pårørenderoller (16, 17), der familiers kapasitet og innsats for intensivpasientene er blitt lite vektlagt (1, 3, 14).
Også i Norge er pårørende blitt betraktet mer som besøkende enn som en ressurs for pasientene (18). Det å definere pårørende som passive besøkende eller som ressurser kan ha betydning for interaksjonen mellom de pårørende og helsepersonellet.
Funnene er i tråd med forskning på pårørende til intensivpasienter når det gjelder vektlegging av trygghet, kompetanse og ivaretakelse av pasienten, ærlig informasjon samt viktigheten av en familievennlig struktur (4–8, 12).
Pårørendes innsats er betydningsfull
Informantenes ønske om å stille opp for pasientene er blitt identifisert i tidligere forskning (4, 7, 8, 19). Studier har vektlagt at deltakelse er viktig for de pårørendes egen helsetilstand (20, 21), men har i mindre grad fått frem at pårørendes innsats er viktig for pasientene. Informantenes håp og positive forventninger til hjertekirurgi kan ha gjort det lettere for informantene å innta en ytende rolle.
Forskning har vist at pårørende ikke opplever samme belastninger ved intensivbehandling etter planlagt kirurgi som ved akutte intensivforløp (22). På den annen side er betydningen av pårørendes innsats for svært syke intensivpasienter blitt dokumentert i forskning (3, 23), noe som viser at sykdomskonteksten kan ha innvirkning, men ikke utgjør en forutsetning for at de pårørende kan innta aktive roller.
Forventninger til at pasienten skulle komme seg vel gjennom hjertekirurgi og intensivopphold, medvirket til at noen informanter ikke anså seg selv som en målgruppe for støtte fra helsepersonell. De ønsket kun informasjon, da familien tok vare på hverandre. Viktigheten av helsepersonells støtte og ivaretakelse av pårørende er nærmest blitt tatt for gitt, og er derfor i liten grad diskutert.
Forskning har tidligere vist at pårørende til intensivpasienter fortrenger egne behov fordi de er så oppmerksomme på pasientens situasjon (4, 7, 8, 20). Selv om noen pårørende ikke synes at de har behov for støtte, vil medlemmer av samme familie kunne reagere ulikt på pasientens sykdomsforløp og intensivopphold og ha større behov for engasjement fra helsepersonell. Pårørende er ulike med tanke på omsorg for pasientene, deltakelse, reaksjoner på pasientens sykdom og behov for støtte.
Informantene etterspurte oppdateringer om pasientens tilstand. For noen var bekreftende informasjon etter hjertekirurgi tilstrekkelig, men ikke når pasientforløpet tok en annen retning. Det er tidligere vist at avvik fra beskrevet behandlingsforløp øker pårørendes behov for forklaringer (24). Når anvendelsen av standardiserte pasientforløp i helsevesenet tiltar, kan reaksjoner og behov ved avvikende forløp utgjøre en aktuell problemstilling også for andre pårørendegrupper.
Tillit til helsevesenet
Informantene hadde tillit til helsevesenet generelt. De opplevde at helsepersonellet på avdelingen levde opp til denne tilliten. Pårørendes observasjoner av hvordan helsepersonell ivaretok pasienten, og deres kontakt med helsepersonellet bekreftet at pasienten var i trygge hender. Viktigheten av at pårørende erfarer at pasientene blir tatt godt hånd om, samsvarer med forskning som har vist at pårørende beroliges av omsorg, godt håndverk og engasjement fra helsepersonell (4, 5, 8, 20, 21).
Når informantene opplevde at helsepersonellet hadde kontrollen, kompenserte det for et ufullstendig bilde av forløpet. Betydningen av tillit til helsepersonellet kan forklare forskningsresultater som viser at selv om majoriteten av pårørende ikke forsto innholdet i det som ble formidlet, var de like fullt fornøyde med informasjonstilbudet (25).
Forskning viser også at pårørende har avstått fra å stille spørsmål om uklarheter når de har tiltro til helsepersonellet (26). Dette funnet står i kontrast til forskningsresultater fra intensivavdelinger som i liten grad gir besøkende adgang, og der restriksjoner og venting har medført betydelig frustrasjon for pårørende og skapt mer usikkerhet (17).
Pårørende beskyttet pasienten
En viktig oppgave for informantene var å beskytte pasienten, som vi forstår som å skåne og skjerme pasienten. Ifølge forskning på pårørende som bor i stater med lav samfunnsmessig tillit, hadde beskyttelse en annen betydning da de overvåket helsepersonellets behandling av og omsorg for pasientene.
De antok at helsepersonellet gjorde mer for pasientene når pårørende var til stede (27). Pårørende påtok seg da en voktende, advokatliknende rolle for å ivareta pasientens interesser (3, 16, 17, 20, 23, 28), mens informantene våre stolte på at pasientene uansett ble tatt godt hånd om.
Ambisjoner om å beskytte pasienten kom i konflikt med informantenes ønsker om å stille spørsmål til helsepersonellet. Forskning har vist at pårørende avstår fra å stille spørsmål til helsepersonell ut fra beskyttelseshensyn, for å skåne pasienten for urovekkende samtaleemner på pasientrommet (7, 8, 29).
De la til grunn at helsepersonell som utfører pasientomsorg, ikke kan vie for mye oppmerksomhet til pårørende. Studiene peker på et behov for alternative arenaer for kommunikasjon med intensivpårørende (13, 19, 24).
Mer tilfredse med enerom
Informantene syntes det var enkelt og mulig å yte omsorg til og støtte pasientene gjennom intensivperioden når de lå på enerom. Intensivavdelinger med enerom er lite utforsket, men målinger av tilfredshet før og etter omlegging av romstruktur viser at tilfredsheten tiltar når det gis mulighet for privatliv og bedre atmosfære på avdelingen vektlegges (30).
Resultatene fra disse studiene representerer en endring fra forskning der intensivmiljøet beskrives som skremmende og støyende (10, 11). Selv om intensivmiljøet fremstår som roligere, etterlater møter med et kritisk sykt familiemedlem likevel sterke inntrykk som gjør at pårørende fortsatt vil ha behov for forberedende informasjon (4, 13, 31).
Ulike familiemedlemmer opplevde nærværet forskjellig på intensivavdelingen, men dette funnet er lite belyst i tidligere forskning (4). Ifølge Olsen og medarbeidere har intensivpasienter bekymret seg for at enkelte familiemedlemmer ikke tåler å komme på besøk (32). Slike funn kan løfte frem variasjon i erfaringer og opplevelser, ikke bare mellom familier, men også innenfor den enkelte familie.
Pårørendes erfaringer viste at en moderne, familievennlig struktur og tillitvekkende erfaringer med helsepersonell tilrettela for at pårørende kunne innta en støttende og ytende rolle overfor pasientene. Denne pårørenderollen fremstår som mer aktiv og mindre mottakende enn det som tidligere er vist i forskning.
Metoderefleksjon
Intervjuene genererte rikholdig informasjon om pårørendes erfaringer og opplevelser. Pårørendes perspektiv og stemmer kom frem, også om forhold vi ikke stilte spørsmål om i intervjuguiden, som at informantene la stor vekt på betydningen av tillit til helsevesenet generelt og til helsepersonell de hadde kontakt med gjennom pasientforløpet. Vi drøftet funnene ut fra relevant forskning, og vi har grunn til å mene at funnene er relevante for pårørendeerfaringer i en liknende kontekst.
Antallet informanter ble lavere enn planlagt, da vi satte strek ved seks informanter etter ni måneder. Det lave antallet er en svakhet ved studien. Til tross for at vi hadde ambisjoner om å rekruttere flere informanter, mener vi at datamaterialet i form av pårørendeerfaringer rommet både felles og mer varierte erfaringer, noe som styrket analysen av funn (15, 33). Antall informanter vurderes prinsipielt etter hvorvidt dataene belyser problemstillingen i tilstrekkelig grad.
Da utvalget besto av informanter som ble hentet fra en avgrenset populasjon, der informantene hadde erfaringer fra et avgrenset og definert felt, kan det forsvares å nedjustere kravet til antallet informanter (33).
Vi konkluderte med at utvalget informanter var sammensatt ut fra ulike familiære roller, kjønn og geografisk tilhørighet, datagrunnlaget var tilstrekkelig, og vi oppnådde metning i datamaterialet. Det er likevel mulig at pasientene rekrutterte familiemedlemmer ut fra ulike familiære roller, men som likevel hadde mye felles, og at funnene ble preget av dette.
Funnene er basert på en tolkning av intervjumaterialet. Intervjueren inntok en dobbeltrolle som forsker og fagutøver. Vi unngikk å blande sammen yrkesrolle og forskerrolle i intervjusettingen ved at vi ekskluderte pasienter som førsteforfatteren, som også er intensivsykepleier, hadde hatt pasientansvaret for. Rollen som intensivsykepleier kan likevel ha påvirket informantene og bidratt til at de underkommuniserte kritikk.
God kjennskap til feltet, både hos førsteforfatteren og en av medforfatterne, er en styrke for studien. Likevel innebærer yrkestilknytning en risiko for forutinntatthet og utilstrekkelig avstand til feltet ved tolkning av data (15). Denne risikoen er forsøkt redusert ved at vi involverte en medforfatter uten samme tilknytning i alle leddene i forskningsprosessen.
Dataene bygger på pårørendes fortellinger i etterkant av intensivoppholdet, noe som kan ha preget funnene, både med hensyn til hvordan hendelsesforløpet ble erindret, og hvordan det ble vurdert. Detaljerte opplysninger kan lett glemmes, men det er uvisst om glemt informasjon forringer kvaliteten ved formidling av mer sammensatte opplevelser og erfaringer.
Informantene var pasientenes ektefeller av begge kjønn samt voksne barn av begge kjønn. Det er ukjent om variasjon i familiære roller og kjønn hadde betydning for våre funn, men vi mener at familieroller og familiedynamikk i tillegg til individuelle reaksjoner i samme familier bør belyses gjennom forskning.
Konklusjon
Pårørende erfarte at det var mulig med trygghetsopplevelser til tross for spenning og usikkerhet i intensivperioden. Tillit til helsepersonellet, informasjon, forventninger til hjertekirurgisk behandling og en familievennlig struktur la grunnlaget for en mer aktiv pårørenderolle enn det som er beskrevet i tidligere forskning.
Pårørende opplevde at de var en viktig ressurs for intensivpasientene gjennom den innsatsen de gjorde. Dette funnet utfordrer tradisjonelle perspektiver på pårørenderoller, der pårørende primært tilskrives en mottakende og passiv besøksrolle. Funnene peker på stor variasjon i reaksjonsmønstrene innenfor samme familie, noe som i liten grad er blitt belyst tidligere, og som bør utforskes nærmere.
Takk til pasientene som rekrutterte en av sine pårørende, og takk til de pårørende som deltok i studien.
Vi vil også takke Klinikk for thoraxkirurgi ved St. Olavs hospital.
Til sist takker vi Norsk Sykepleierforbunds Landsgruppe av intensivsykepleiere for at førsteforfatteren fikk delta på skriveseminar i 2017.
Referanser
1. Schmidt M, Azoulay E. Having a loved one in the ICU: the forgotten family. Current Opinion in Critical Care. 2012;18(5):540–7.
2. Hwang DY, Yagoda D, Perrey HM, Currier PF, Tehan TM, Guanci M, et al. Anxiety and depression symptoms among families of adult intensive care unit survivors immediately following brief length of stay. Journal of Critical Care. 2014;29(2):278–82.
3. McAdam J, Arai S, Puntillo K. Unrecognized contributions of families in the intensive care unit. Intensive Care Medicine. 2008;34(6):1097–101.
4. Verhaeghe S, Defloor T, Van Zuuren F, Duijnstee M, Grypdonck M. The needs and experiences of family members of adult patients in an intensive care unit: a review of the literature. Journal of Clinical Nursing. 2005;14(4):501–9.
5. Obringer K, Hilgenberg C, Booker K. Needs of adult family members of intensive care unit patients. J Clin Nurs. 2012;21(11–12):1651–8.
6. Maxwell KE, Stuenkel D, Saylor C. Needs of family members of critically ill patients: A comparison of nurse and family perceptions. Heart & Lung: The Journal of Acute and Critical Care. 2007;36(5):367–76.
7. Burr G. Contextualizing critical care family needs through triangulation: an Australian study. Intensive and Critical Care Nursing. 1998;14(4):161–9.
8. Linnarsson JR, Bubini J, Perseius K-I. Review: a meta-synthesis of qualitative research into needs and experiences of significant others to critically ill or injured patients. Journal of Clinical Nursing. 2010;19(21–22):3102–11.
9. Rothen HU, Stricker KH, Heyland DK. Family satisfaction with critical care: measurements and messages. Current Opinion in Critical Care. 2010;16(6):623–31.
10. Wall RJ, Curtis JR, Cooke CR, Engelberg RA. Family satisfaction in the ICU: differences between families of survivors and nonsurvivors. Chest. 2007;132(5):1425–33.
11. Choi Y-S, Bosch SJ. Environmental affordances: Designing for family presence and involvement in patient care. HERD: Health Environments Research & Design Journal. 2013;6(4):53–75.
12. Davidson JE, Aslakson RA, Long AC, Puntillo KA, Kross EK, Hart J, et al. Guidelines for family-centered care in the neonatal, pediatric, and adult ICU. Crit Care Med. 2017;45(1):103–28.
13. Cappellini E, Bambi S, Lucchini A, Milanesio E. Open intensive care units: a global challenge for patients, relatives, and critical care teams. Dimensions of critical care nursing: DCCN. 2014;33(4):181–93.
14. Olding M, McMillan SE, Reeves S, Schmitt MH, Puntillo K, Kitto S. Patient and family involvement in adult critical and intensive care settings: a scoping review. Health Expectations. 2015;19(6):1183–1202.
15. Corbin JM, Strauss AL. Basics of qualitative research: techniques and procedures for developing grounded theory. Thousand Oaks, California: Sage; 2008.
16. Levine C, Zuckerman C. Hands on/hands off: Why health care professionals depend on families but keep them at arm's length. The Journal of Law, Medicine & Ethics. 2000;28(1):5–18.
17. Vandall-Walker V, Clark AM. It starts with access! A Grounded Theory of family members working to get through critical illness. Journal of Family Nursing. 2011;17(2):148–81.
18. Haugdahl HS, Eide R, Alexandersen I, Paulsby TE, Stjern B, Lund SB, et al. From breaking point to breakthrough during the ICU stay: A qualitative study of family members' experiences of long-term intensive care patients' pathways towards survival. J Clin Nurs. 2018;27(19–20):3630–40.
19. Blom H, Gustavsson C, Sundler AJ. Participation and support in intensive care as experienced by close relatives of patients – A phenomenological study. Intensive and Critical Care Nursing. 2013;29(1):1–8.
20. Johansson I, Fridlund B, Hildingh C. What is supportive when an adult next of kin is in critical care? Nursing in critical care. 2005;10(6):289–98.
21. Robley L, Ballard N, Holtzman D, Cooper W. The experience of stress for open heart surgery patients and their caregivers. Western Journal of Nursing Research. 2010;32(6):794–813.
22. Halm MA, Treat-Jacobson D, Lindquist R, Savik K. Caregiver burden and outcomes of caregiving of spouses of patients who undergo coronary artery bypass graft surgery. Heart & Lung: The Journal of Acute and Critical Care. 2007;36(3):170–87.
23. Nelson JE, Puntillo KA, Pronovost PJ, Walker AS, McAdam JL, Ilaoa D, et al. In their own words: Patients and families define high-quality palliative care in the intensive care unit. Critical Care Medicine. 2010;38(3):808–18.
24. Micik S, Borbasi S. Effect of support programme to reduce stress in spouses whose partners ‘fall off’ clinical pathways post cardiac surgery. Australian Critical Care. 2002;15(1):33–40.
25. Mathew JE, Azariah J, George SE, Grewal SS. Do they hear what we speak? Assessing the effectiveness of communication to families of critically ill neurosurgical patients. Journal of Anaesthesiology, Clinical Pharmacology. 2015;31(1):49–53.
26. Hughes F, Bryan K, Robbins I. Relatives’ experiences of critical care. Nursing in Critical Care. 2005;10(1):23–30.
27. Schenker Y, White DB, Asch DA, Kahn JM. Health-care system distrust in the intensive care unit. Journal of Critical Care. 2012;27(1):3–10.
28. Gibson V, Plowright C, Collins T, Dawson D, Evans S, Gibb P, et al. Position statement on visiting in adult critical care units in the UK. Nursing in Critical Care. 2012;17(4):213–8.
29. Dreyer A, Nortvedt P. Sedation of ventilated patients in intensive care units: relatives’ experiences. Journal of Advanced Nursing. 2008;61(5):549–56.
30. Jongerden IP, Slooter AJ, Peelen LM, Wessels H, Ram CM, Kesecioglu J, et al. Effect of intensive care environment on family and patient satisfaction: a before–after study. Intensive care medicine. 2013;39(9):1626–34.
31. Health talk.org. Intensive care: experiences of familiy & friends 2015 [oppdatert 2016, sitert 13.10.2016]. Tilgjengelig fra: http://www.healthtalk.org/peoples-experiences/intensive-care/intensive-care-experiences-family-friends/topics.
32. Olsen KD, Dysvik E, Hansen BS. The meaning of family members’ presence during intensive care stay: A qualitative study. Intensive and Critical Care Nursing. 2009;25(4):190–8.
33. Kelly SE. Qualitative interviewing techniques and styles. I: Dingwall R, De Vries R, Bourgeault I, red. The Sage handbook of qualitative methods in health research. London: Sage; 2010. s. 307–26.




















0 Kommentarer