Sykepleieres erfaringer og utfordringer med perifer venekanylering
Sammendrag
Bakgrunn: Innleggelse av perifert venekateter (PVK) er den vanligste kliniske invasive prosedyren sykepleiere rutinemessig utfører i sykehus. Åtti prosent av alle pasienter på sykehus har behov for et PVK. Likevel mislykkes sykepleiere med prosedyren i et av tre tilfeller, særlig når pasienter har vanskelig venevei. Dermed utsettes pasienten for komplikasjoner som smertefulle stikk, hematom og arterie- og nerveskade samt forsinkelse i medisinsk behandling. Sykepleieres kunnskap om PVK-prosedyren er ikke godt nok undersøkt.
Hensikt:Å beskrive sykepleieres erfaringer og utfordringer ved PVK-innleggelse. Denne studien vil bidra til å bedre sykepleieres kompetanse, styrke pasientsikkerheten og pasientenes opplevelse i forbindelse med PVK-prosedyren.
Metode: Vi benyttet et kvalitativt deskriptivt design. Vi utførte to semistrukturerte fokusgruppeintervjuer med totalt ni sykepleiere for å få rede på deres erfaringer og utfordringer ved PVK-innleggelse. Intervjuene ble analysert ved hjelp av tematisk analyse.
Resultat: Alle sykepleierne i studien var kjent med PVK-prosedyren og estimerte at de stakk to til tre ganger per uke. Sykepleiernes erfaringer og utfordringer ved PVK-innleggelse ble spesielt knyttet til pasientens vener, egen kompetanse og arbeidsforhold. Alle informantene kom med eksempler på utfordringer, som usynlige eller ikke-palpable vener og samtidighetskonflikter. Samtidighetskonfliktene oppsto når sykepleierne hadde mange arbeidsoppgaver som burde løses samtidig på ulike steder, og når det var vanskelig å prioritere. Sykepleiere med mindre enn fem års arbeidserfaring, og de som manglet mengdetrening, fortalte om større utfordringer med å legge PVK enn erfarne sykepleiere.
Konklusjon: Funn i denne studien antyder at uerfarne sykepleiere mener at de har mangelfulle praktiske ferdigheter. Alle fortalte at opplæring og gode muligheter til å øve for å vedlikeholde ferdigheter er fraværende. Det kan derfor gjøres en innsats i sykehus for å øke sykepleieres kompetanse i å utføre venekanylering for å redusere komplikasjoner og ubehag ved mislykkede PVK-forsøk hos pasienter. Anestesisykepleiere har nødvendig kompetanse og er ønsket av sykepleiere på sengeposter som ressurspersoner i PVK-ferdighetsøving.
Referer til artikkelen
Gjerde E, Moen A, Henni S. Sykepleieres erfaringer og utfordringer med perifer venekanylering. Sykepleien Forskning. 2021;16(86808):e-86808. DOI: 10.4220/Sykepleienf.2021.86808
Perifer venekanylering er den vanligste kliniske invasive prosedyren som sykepleiere på sykehus rutinemessig utfører (1). Perifert venekateter (PVK)-prosedyren er komplisert, og for å lykkes kreves kunnskap i anatomi (egnede vener og unngåelse av nerve- og arterieskade), hygiene (aseptisk metode) og tekniske ferdigheter (valg av PVK-størrelse og innføringsteknikk) (2).
Det er estimert at 60–80 prosent av alle pasienter på sykehus trenger intravenøs behandling via minst ett PVK (3). Vanskelig etablering av PVK defineres som to eller flere mislykkede hudpunksjoner. En tredjedel av voksne pasienter (4, 5) antas å ha vanskelig venevei, noe som ytterligere kompliserer en gjennomføring av prosedyren.
Mislykket etablering av PVK kan føre til at oppstarten av viktig behandling blir forsinket. Ved gjentatte forsøk på å etablere PVK utsettes pasienten for smertefulle stikk og ubehag. Videre kan komplikasjoner som blødning, infeksjon og arterie- og nerveskade oppstå rundt innstikksstedet etter mislykket kanylering (5–7).
Det er tidligere vist at sykepleierstudenter har begrenset opplæring i og litt tilfeldige muligheter til å øve på PVK-prosedyren. På bachelorstudiet praktiseres nettbasert prosedyregjennomgang og trening på plastarmer. Den enkelte studenten er videre avhengig av tildelt praksissted, der PVK-innleggelse praktiseres med en praksisveileder som kan undervise (7, 8).
Flere studier presenterer ulike utdanningsprogrammer der sykepleierstudenter benytter simulering ved PVK-innleggelse (9, 10). Lite mengdetrening på pasienter i praksis gjør det vanskelig å bli god. Flere studier beskriver spesialsykepleieres erfaringer med vanskelig PVK, mestring av PVK-innleggelse og komplikasjoner ved venekanylering (11–13). Få studier belyser hvilke erfaringer sykepleiere på sengeposter har med PVK-prosedyren.
Hensikten med studien
Studiens hensikt var å undersøke sykepleieres erfaringer og utfordringer når de skal legge PVK. Slik kunnskap kan bidra til å identifisere tiltak som kan gi sykepleierne økt kompetanse på prosedyren, og dermed styrke pasientsikkerheten og pasientopplevelsen. Studien hadde følgende forskningsspørsmål:
«Hvilke vurderinger og tiltak gjør sykepleiere når PVK skal etableres, og hvilke utfordringer har de med å gjennomføre prosedyren?»
Metode
Design
Studien hadde et kvalitativt deskriptivt design ettersom det var ønskelig å beskrive sykepleieres erfaringer og utfordringer (14, 15). For å samle data utførte førsteforfatteren to fokusgruppeintervjuer med henholdsvis fire og fem deltakere i hver gruppe. Antallet deltakere anses som gunstig for gruppedynamikken og for å ha oversikt i gruppen (16).
Begrenset deltakerantall og valg av forskningsmetode gjør at resultatene ikke kan generaliseres, men funnene er interessante og kan gi inspirasjon til kvalitetsforbedring og videre forskning.
Deltakere og rekruttering
Førsteforfatteren inviterte 150–200 sykepleiere ved seks forskjellige sengeposter på et sykehus i Norge til å bli med i studien. Hver sengepost hadde cirka 20 PVK-trengende pasienter. Deltakerne var godt kjent med PVK og dermed aktuelle informanter (14).
Skriftlig informasjon ble sendt til avdelingsledere, som videreformidlet informasjonen. Fjorten interesserte sykepleiere kontaktet førsteforfatteren direkte via e-post. Totalt ni informanter stilte til fokusgruppeintervju. Rekrutteringsprosessen varte i tre måneder, fra november 2018 til januar 2019.
Datasamling
På bakgrunn av forskingsspørsmålet utarbeidet vi temaer for den semistrukturerte intervjuguiden (se tabell 1). Temaene var utgangspunkt for fokusgruppeintervjuene og bidro til å få tak i konteksten, vurderinger og tiltak samt utfordringer sykepleiere har med PVK. Samtidig var det ønskelig at informantene fikk uttale seg fritt og ha støtte i hverandres uttalelser (16).
Til hvert av de to intervjuene engasjerte vi en medmoderator for å hjelpe moderatoren (førsteforfatteren) med å få informantene til å holde seg til temaet i den semistrukturerte intervjuguiden (15). Intervjuene varte i underkant av 40 minutter og ble tatt opp på bånd. Underveis i fokusgruppeintervjuene stilte vi informantene utdypende og bekreftende spørsmål (17) for å sikre at vi forsto svarene.
Dataanalyse
Vi analyserte dataene ved hjelp av tematisk analyse etter en seksstegsmodell inspirert av Braun og Clarke (18) (tabell 2). Med denne modellen organiserte og tolket vi dataene, noe som bidro til at vi fant temakoder ved hjelp av forskningsspørsmålet uten en teoretisk ramme. Temakoder med samme mening ble til slutt til et tema. Informantenes perspektiver trådte frem ved at vi lyttet nøye til dataene, laget transkripsjoner og gikk gjennom transkriberte tekster flere ganger (15).
De to fokusgruppeintervjuene ble tolket på tvers grunnet likhetstrekk med informantene, som ulik yrkeserfaring og representanter fra forskjellige sengeposter i begge gruppene. Alle dialekter ble omgjort til bokmål for at informantene ikke skulle kunne bli identifisert (16).
Forskningsetiske vurderinger
Studien er godkjent av Norsk senter for forskningsdata (referansenummer. 929402) og fagavdelingen ved det aktuelle sykehuset. Dataene ble lagret etter gjeldende praksis ved Universitetet i Oslo. Vi innhentet skriftlig informert samtykke fra alle deltakerne. Før intervjuene startet, ble både medmoderatorer og deltakere oppfordret til taushetsplikt (14).
Resultater
Fire av informantene hadde ett til fire års erfaring med PVK, og fem hadde mer enn fem års erfaring (heretter beskrevet som «erfarne»). Åtte av informantene var kvinner, én var mann.
Informantenes erfaring med selve PVK-prosedyren var at de i gjennomsnitt prøvde å legge PVK to–tre ganger i uken. Alle informantene i studien var kjent med at lokal PVK-hjelp ble ivaretatt av intensivsykepleiere. Samtidig var anestesisykepleiere med sin spesialkompetanse i venekanylering å anse som ressurspersoner når PVK-hjelp ikke lyktes eller ikke hadde anledning.
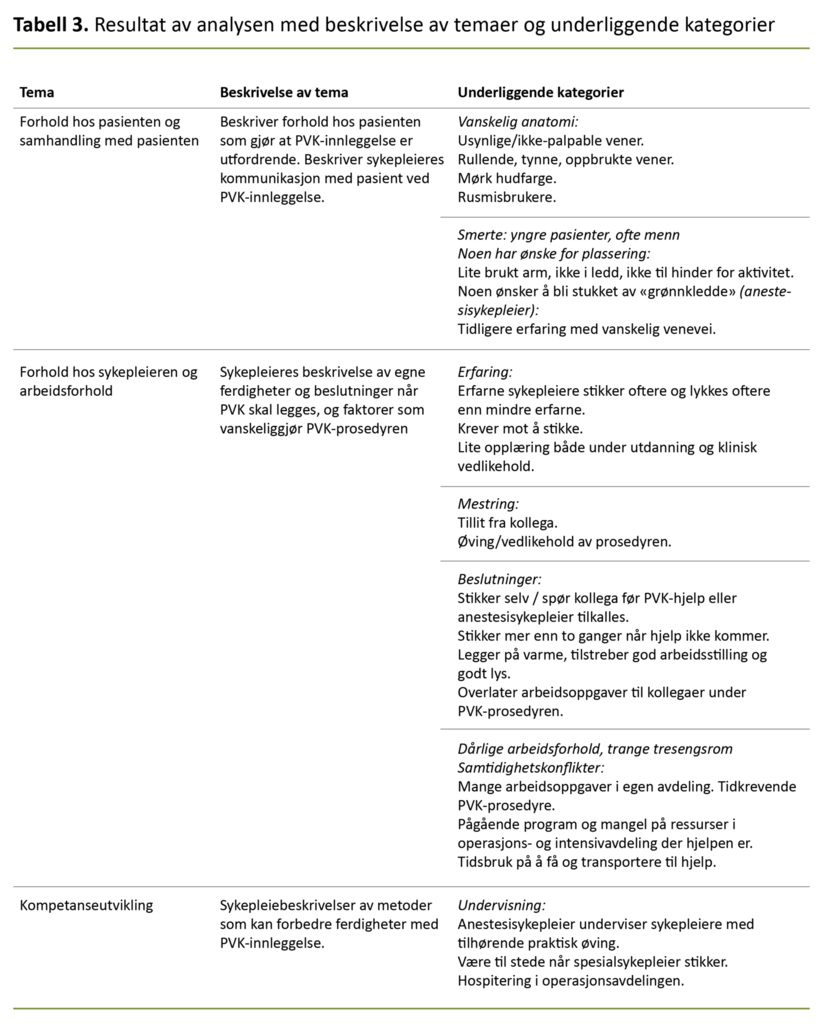
Dataanalysen resulterte i tre hovedtemaer: 1) forhold hos pasienten og samhandling med pasienten, 2) forhold hos sykepleieren og arbeidsforhold, og 3) kompetanseutvikling (tabell 3).
Forhold hos pasienten og samhandling med pasienten
Informantene nevnte flere anatomiske forhold som kunne vanskeliggjøre PVK-innleggelse, og pasienter med tynne, usynlige eller ikke-palpable vener ble regnet som spesielt utfordrende. Det var vanskelig når pasienten var urolig eller trakk til seg hånden når stikket kom. Pasienter som hadde blitt utsatt for mange stikk, slik at det ikke var så mange steder tilgjengelig for å etablere PVK, ble sett på som nesten umulige å stikke:
«De verste er de oppe hos oss som er så oppstukket. Når du verken ser eller føler, har du ikke sjanse til å se hvor det er» (informant 5).
Informantene opplevde at pasientens smerte i forbindelse med prosedyren var en kompliserende faktor de prøvde å ta hensyn til. De var enig i at unge pasienter syntes det var mest smertefullt å få PVK, og de opplevde at noen av pasientene kunne grue seg til prosedyren. Flere av informantene mente at pasientene intuitivt forsto at stikket var nødvendig, og godtok å bli stukket uten protester:
«Pasientene skjønner det når jeg kommer med kanyleboksen» (informant3).
Sykepleierne fortalte at noen pasienter ba om at anestesisykepleieren skulle stikke dem, fordi det tidligere hadde vært vanskelig å få etablert PVK. De ønsket ikke for mange smertefulle stikk. Flere sykepleiere uttrykte at pasienter ofte sa følgende:
«Det bruker å være sånne grønne klær som kommer og stikker» (informant 4).
Sykepleierne rapporterte at de ofte prøvde å imøtekomme dette ønsket, men enkelte informanter kunne overtale pasienten til å la dem få lov til å prøve å stikke, og de erfarne sykepleierne fortalte at de av og til mestret dette.
Informantene bemerket at noen pasienter hadde et ønske om hvor de skulle plassere PVK-et. De nevnte lite brukt arm, ikke-leddnært og ikke til hinder for aktivitet. Sykepleierne beskrev det som utfordrende å imøtekomme disse ønskene.
Forhold hos sykepleieren og arbeidsforhold
Sykepleierne var enig i at gode arbeidsforhold var en forutsetning for å lykkes med PVK, men syntes det kunne være utfordrende:
«Det er trangt og kronglete med kofferter og sko og bord overalt» (informant 4).
Informantene var opptatt av å etablere PVK selv, og de hjalp hverandre før de tilkalte annen hjelp. Det hendte at sykepleierne stakk mer enn to ganger, og de uttalte at det var vanskelig å bruke tid på prosedyren:
«Da fortsetter vi bare å stikke, vi, og ja, man får hjelp ‘eventually’, men det kan jo ta noen timer» (informant 9).
Dette gjaldt ved samtidighetskonflikter. Med samtidighetskonflikter viste sykepleierne til at de hadde mange arbeidsoppgaver som burde løses samtidig på ulike steder, slik at det ble vanskelig å prioritere. Sykepleiernes opplevelse var at samtidighetskonflikter, både på egen avdeling og hos PVK-hjelpen, kunne føre til behandlingsutsettelse og mange stikk. De var svært oppmerksomme på å «få PVK-jobben gjort», og det kunne være vanskelig å få tilstrekkelig tid til å gjennomføre PVK-prosedyren. Dermed ringte de etter PVK-hjelp eller en anestesisykepleier for å få utført jobben.
Sykepleierne fikk mestringsfølelse av å få tillit fra kollegaer som spurte dem om hjelp til å legge PVK, og av å lykkes flere ganger etter hverandre. Erfarne sykepleiere oppfordret mindre erfarne til å prøve å stikke selv, og de opplevde å få bedre selvtillit ved å legge PVK oftere enn mindre erfarne sykepleiere:
«Jeg har funnet noe jeg liker, noe jeg er god på da. Har jo gjort det noen ganger» (informant 6).
Kompetanseutvikling
Alle informantene så på praktisk veiledning som en mulighet for kompetanseutvikling for å forbedre PVK-prosedyren:
«Jeg liker å se litt på hvordan PVK-hjelpen får det til. Spør litt om tips og sånn, men i en hektisk hverdag så får en ikke tid til det, da» (informant 2).
Sykepleierne ønsket seg kort undervisning av eksempelvis en anestesisykepleier noen ganger i måneden, eventuelt hospitering i operasjonsavdelingen.
Sykepleierne ønsket seg kort undervisning av eksempelvis en anestesisykepleier noen ganger i måneden, eventuelt hospitering i operasjonsavdelingen. Informantene beskrev at de tidligere hadde hatt noen undervisningsdager i året, men med økende arbeidsmengde og høyere driftskostnader var det ikke lenger enkelt å skaffe ressurser til slik rutinemessig kompetanseutvikling:
«Før var det undervisning fast hver onsdag, så ble det annenhver onsdag, og så ble det fjerdehver onsdag, og nå vet vi ikke helt» (informant 9).
De fleste sykepleierne kjente seg igjen i denne situasjonen. Lite opplæring under utdanningen og dårlig vedlikehold av PVK-prosedyren i klinisk praksis gjorde at flere av sykepleierne vegret seg for å prøve å stikke:
«Det var skummelt å stikke som nyutdannet fordi på sykepleierskolen øvde vi kun på sånne gummihender» (informant 8).
Flere av de uerfarne sykepleierne ga uttrykk for at de vegret seg for å stikke, men også erfarne sykepleiere som ikke hadde praktisert PVK-prosedyren jevnlig, kviet seg:
«Jeg savner litt mer opplæring. Det blir en stund siden vi gikk på sykepleierskolen» (informant 5).
Sykepleiernes uttalelser tyder på at de selv ønsket å bli bedre til å legge PVK. De ønsket seg praktisk øving med en anestesisykepleier og klinisk adekvat opplæring i sykepleierutdanningen. I tillegg ønsket de å få tilbake undervisningsdagene i avdelingen sin.
Diskusjon
Resultatene fra denne studien har vist at sykepleierne har komplekse utfordringer med å legge inn PVK. Oppsummert kan disse utfordringene beskrives overfor pasienten, sykehusets organisering eller sykepleieren selv.
Utfordringer overfor pasienten
Pasienterfaringer og sykepleieres ferdigheter med PVK-prosedyren er ikke godt nok undersøkt (11). Informantene beskrev at lite synlige vener og et rotete og trangt pasientrom gjorde det vanskelig å etablere PVK. Slike forhold har vist seg å øke tidsbruken ved prosedyren i tillegg til å skape uro og kaotiske forhold i pasientnære situasjoner (19, 20).
Pasienter har svært varierende oppfatning av smerte når de utsettes for stikk – alt fra mildt ubehag til ekstrem smerte, og noen pasienter ser på PVK som «et nødvendig onde» (21). Informantene i denne studien fortalte at pasientene godtok å få PVK uten særlige spørsmål eller protester, selv om sykepleierne opplevde at noen pasienter sa at det kunne være smertefullt. Forklaringen kan være at pasientene godtar mer smertefulle prosedyrer når de forstår behovet for behandlingen.
For pasientens komfort er det essensielt med god kommunikasjon mellom pasienten og sykepleieren.
Flere informanter hadde opplevd at pasienter selv ba om at anestesisykepleieren skulle tilkalles for å etablere PVK, fordi sykepleierne på sengepost ikke hadde lyktes tidligere. Dette ønsket tok informantene svært ofte hensyn til. Pasienter som tidligere har opplevd at de har vanskelig venevei, er mer engstelige for stikk, og de kan påføres mer smerte for hvert mislykkede forsøk (21).
For pasientens komfort er det essensielt med god kommunikasjon mellom pasienten og sykepleieren. Videre er det viktig at den som gjennomfører prosedyren, har gode ferdigheter, og at lokalisasjonen på PVK-et er akseptabel (7, 11). Informantene beskrev at pasienter ønsket PVK på et sted som ikke var til hinder for mobiliteten.
De fleste informantene hevdet at det var viktig å våge å etablere PVK. Derfor prøvde erfarne sykepleiere å anlegge PVK selv om pasienten antydet at andre hadde hatt problemer, og at det kunne være vanskelig. Slik beslutningstaking tyder på at informantene stolte på egne ferdigheter, noe som kan være viktig for å lykkes med prosedyren (12).
Klinisk vurdering og selvsikker beslutningstaking når man skal utføre prosedyrer, øker med erfaring og beskrives som et ekspertnivå når man stoler på egne ferdigheter, jobber raskt og gjør kvalitativ analyse i arbeidet sitt (22).
Utfordringer overfor sykehusets organisering
Informantene viste til hektiske vakter med samtidighetskonflikter, slik som ansvar for mange pasienter og mange arbeidsoppgaver, som årsaker til utfordringer med å få nok tid til å etablere PVK. Slike samtidighetskonflikter er i samsvar med studier som rapporterer at sykepleiere opplever at de bruker mye tid på arbeidsoppgaver andre kunne ha utført, slik at de selv blir hindret i å prioritere sentrale arbeidsoppgaver og pasientnære sykepleiehandlinger (23, 24).
Forskning viser at kompetanse, selvsikkerhet og teamarbeid er kriterier for god beslutningstaking (25). Alle informantene beskrev at de nesten alltid ba om hjelp fra en kollega før de ringte PVK-hjelpen. Gode kollegiale forhold i avdelingene ble sett på som en viktig ressurs. Sykepleiere i trygge omgivelser er i stand til å beslutte gode tiltak i sine sykepleieoppgaver (24).
Sykepleierne forklarte at ukentlige møter med undervisning var redusert til mer sporadisk kompetanseutvikling på grunn av manglende ressurser. De så på dette som et tilbakeskritt i å vedlikeholde PVK-ferdighetene. Økonomi veier tyngre enn prioriteringer av de nære arbeidsoppgavene (23). For å bli god til å legge PVK behøves opplæring og vedlikeholdstrening (26, 27).
Allerede under utdanningen kan sykepleierstudenter øke sine ferdigheter i venekanylering ved å registrere egentrening og bruke sjekklister ved hjelp av videoundervisning med praktisk trening, bruk av øvingshender og simulering (2, 9, 10, 27).
En forbedring i ferdigheter kan innebære at sykepleiere raskt vil kunne identifisere pasienter som er vanskelige å stikke, og som skal ha stikkehjelp med anestesisykepleiekompetanse. Anestesisykepleieren kan om nødvendig ta i bruk alternative metoder som ultralyd (5, 7). Unødige stikkeforsøk kan da begrenses betydelig.
Utfordringer overfor sykepleieren
Det kan være vanskelig for sykepleiere å balansere mellom å prøve å etablere PVK selv og identifisere pasienter som har behov for spesiell PVK-kompetanse (4, 12). Når det var travelt, spurte informantene en tilfeldig kollega eller PVK-hjelp, alt etter hvem som var ledig. Pasienter kunne oppleve å bli utsatt for to stikk fra tre til fire personer før PVK ble etablert, til sammen seks–åtte stikk (en til to sykepleiere på sengepost, PVK-hjelp og til slutt anestesisykepleier).
Derfor er det viktig at sykepleieren er klar over og sier fra om egne begrensninger med erfaring og ferdigheter når prosedyren skal utføres, for å unngå smertefulle stikk og medfølgende komplikasjoner (26).
En grunn til at sykepleierne sjelden stakk mer enn to ganger før de tilkalte hjelp, eller av og til tilkalte hjelp før de selv prøvde å stikke, kan være at de ønsket å beskytte pasientene mot smerte. Informantene opplevde at informasjon og en rolig atmosfære bidro til dette, selv om de ofte hadde det for travelt til å ta slike hensyn.
Informantene brukte teoretisk anerkjente strategier da de forberedte PVK-prosedyren, som å legge varme på venen, ha godt lys, sette seg ned og informere. Sykepleierne med lang erfaring, definert som å befinne seg på nivået mellom profesjonell og ekspert i Benners erfaringsstige (28), hadde mer selvsikkerhet og følte at de lyktes oftere enn mindre erfarne sykepleiere.
De erfarne informantene forsøkte å oppmuntre mindre erfarne kollegaer til først å etablere PVK selv.
De med mindre erfaring kan defineres på nivået mellom avansert nybegynner og kompetent sykepleier på erfaringsstigen. Anerkjennelse fra kollegaer ga alle informantene selvtillit, trygghet og økt mestringsfølelse når de skulle etablere PVK.
De erfarne informantene forsøkte å oppmuntre mindre erfarne kollegaer til først å etablere PVK selv. Ekspertsykepleieren med bred bakgrunn, situasjonsforståelse og gode tekniske ferdigheter lærer den avanserte nybegynneren som har behov for støtte i sin kliniske forståelse (27). Sykepleiere med selvopplevde gode ferdigheter har rapportert å lykkes oftere med å legge PVK enn sykepleiere uten disse ferdighetene (24).
Å få etablert PVK genererer som regel noe prosedyrerelatert smerte (21, 26). Noen av informantene var opptatt av å beskytte pasientene mot slik smerte, men hadde likevel en oppfatning av at de fleste pasientene godtok PVK uten store protester. Sykepleiere har ansvaret for ikke å skade, men bidra til god behandling og gjøre sitt beste for å minimere prosedyrerelatert smerte (29, 30). Når sykepleiere argumenterer med seg selv at pasienter har medisinsk behov for PVK, rettferdiggjøres det å påføre smerte.
Begrensninger og styrker ved studien
Førsteforfatteren er anestesisykepleier og har dermed mye erfaring og kunnskap om temaet, noe som er en styrke for studien (14). Samtidig kan det ha bidratt til uforutsett skjevhet (bias) med manglende oppfølgingsspørsmål i fokusgruppeintervjuene, slik at ikke alle deltakernes uttalelser ble tilstrekkelig utdypet (15, 16).
Når interesserte deltakere selv melder seg, er det grunn til å anta at de har flere refleksjoner omkring PVK-innleggelse enn sykepleiere flest. Flere fokusgruppeintervjuer kunne styrket studien, og for ytterligere dypdykk kunne individuelle intervjuer vært en egnet datasamlingsmetode (14, 15). Når bare ni deltakere meldte seg til å delta i studien, var det liten mulighet til å påvirke gruppesammensetningen.
Konklusjon
Selv om PVK er en vanlig klinisk sykepleieoppgave, erfarer det begrensede utvalget av sykepleiere i denne studien at prosedyren er kompleks og kan være vanskelig å gjennomføre. Det er vanlig at pasienter utsettes for flere stikk når PVK skal etableres. Det kan gi komplikasjoner for pasienten og forsinker den medisinske behandlingen.
Resultatene fra studien viser at sykepleierne hadde god støtte i hverandre og brukte anerkjente strategier for å etablere PVK, men de identifiserte flere utfordringer. Pasienter med usynlige og upalpable vener ble sett på som nesten umulige å stikke, og sykepleierne opplevde stadig samtidighetskonflikter som kunne svekke konsentrasjonsevnen ved PVK-prosedyren.
Informantene ønsket undervisning i og muligheter til å trene på PVK-innleggelse, både i sykepleierutdanningen og i klinisk praksis, ettersom det kan øke sykepleiernes PVK-kompetanse og dermed redusere antallet smertefulle stikk med påfølgende komplikasjoner. Økte kunnskaper kan også føre til at sykepleierne prioriterer PVK på lik linje med andre sykepleieoppgaver.
Pasienter med vanskelig venevei kan identifiseres tidlig, slik at anestesisykepleieren kan utnytte ressursene i sin egen avdeling når en pasient behøver PVK-hjelp. Da kan pasienter som er vanskelige å stikke, få etablert PVK tidlig av en anestesisykepleier.
Referanser
1. Webster J, Osborne S, Richard C, Marsh N. Clinically-indicated replacement versus routine replacement of peripheral venous catheters. Cochrane Database of Systematic Reviews. 23.01.2019. DOI:10.1002/14651858
2. Ahlin C, Klang-Søderkvist B, Johansson E, Bjørkholm M, Løfmark A. Assessing nursing student's knowledge and skills in performing venipuncture and inserting peripheral venous catheters. Nurse Education in Practice. 2017;23:8–14.
3. Dychter SS, Gold DA, Carson D, Haller M. Intravenous therapy: a review of complications and economic considerations of peripheral access. Journal of Infusion Nursing. 2012;35(2):84–91.
4. Sou V, McManus C, Mifflin N, Frost SA, Ale J, Alexandrou E. A clinical pathway for the management of difficult venous access. BioMed Central Nursing. 2017;16(64):64.
5. Partovi-Deilami K, Nielsen J, Moller A, Nesheim S, Jorgensen V. Effect of ultrasound-guided placement of difficult-to-place peripheral venous catheters: a prospective study of a training program for nurse anesthetists. American Association of Nurse Anesthetists Journal. 2016;84(2):86–92.
6. Fields J, Piela N, Au A, Ku B. Risk factors associated with difficult venous access in adult ED patients. Am J Emerg Med. 2014;32(10):1179–82.
7. Carr P, Higgins NS, Cooke ML, Mihala G, Rickard CM. Vascular access specialist teams for divice insertion and prevention of failure. Cochrane Database of Systematic Reviews. 20.03.2018. DOI: 10.1002/14651858.CD011429
8. Norges teknisk-naturvitenskapelige fakultet (NTNU). Pensum: Innleggelse av perifert venekateter (PVK) på IV pad (Atrappen). NTNU. Tilgjengelig fra: https://www.ntnu.no/documents/1266567701/1269169681/PVK+og+IV+Pad/a0aa77bd-e49a-49bb-9a08-34832f2f68f5 (nedlastet 20.01.2021).
9. Ravik M, Havnes A, Bjørk IT. Conditions affecting the performance of peripheral vein cannulation during hospital placement: a case study. Nursing Research and Practice. 2017;2017:9748492. DOI: 10.1155/2017/9748492
10. Simonetti V, Comparcini D, Miniscalco D, Tirabassi R, Giovanni DP, Cicolini G. Assessing nursing students' knowledge of evidence-based guidelines on the management of peripheral venous catheters: a mulitcentre cross-sectional study. Nurse Education Today. 2019;73:77–82.
11. Larsen E, Keogh S, Marsh N, Rickard C. Experiences of peripheral IV insertion in hospital: a qualitative study. British Journal of Nursing. 2017;26(19):S18-S25.
12. Forsberg A, Engstrøm Å. Critical care nurses' experience of performing successful peripheral intravenous catheterization in difficult situations. Journal of Vascular Nursing. 2018;36:64–70.
13. Woody G, Davis BA. Increasing nurse competence in peripheral intravenous therapy. Journal of Infusion Nursing. 2013;36(6):413–9.
14. Polit D, Beck C. Nursing Research. Generating and assessing evidence for nursing practice. 10. utg. Philadelphia: Wolters Kluwer Health; 2017.
15. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. Oslo: Gyldendal Akademisk; 2017.
16. Malterud K. Fokusgrupper som forskningsmetode for medisin og helsefag. Oslo: Universitetsforlaget; 2012.
17. Green J, Thorogood N. Qualitative methods for health research. 3. utg. London: Sage Publications; 2018.
18. Braun V, Clarke V. Using thematic analysis in psychology. Qualitative Research in Psychology. 2006;3(2):77–101.
19. Rodriguez-Calero M, Fernandez-Fernandez I, Molero-Ballester L, Matamalas-Massanet C, Moreno-Mejias L, de Pedro-Gomez J, et al. Risk factors for difficult peripheral venous cannulation in hospitalised patients. Protocol for a multicentre case-control study in 48 units of eight public hospitals in Spain. British Medical Journal Open. 2018;8(2)e-020420.
20. Shaw S. Locating difficult veins for venepuncture and cannulation. Nursing Standard. 2017;31(25):62–71.
21. Robinson-Reilly M, Paliadelis P, Cruickshank M. Venous access: the patient experience. Support Care Cancer. 2016;24(3):1181–7.
22. Higgs J, Jones MA, Loftus S, Christensen N, red. Clinical reasoning in the health professions. 3. utg. Butterworth Heinemann, Elsevier; 2008.
23. Bergsagel I. 6 av 10 sykepleiere bruker daglig tid på oppgaver de mener andre burde utføre. Sykepleien. 06.02.2019.
24. Wilson B, Harwood L, Oudshoorn A, Thompson B. The culture of vascular access cannulation among nurses in a chronic hemodialysis unit. Canadian Association of Nephrology Nurses and Technologists Journal. 2010;20(3):35–42.
25. Hagbaghery M, Salsali M, Ahmadi F. The factors facilitating and inhibiting effective clinical decision-making in nursing: a qualitative study. Bio Med Central Nursing. 2004;3(1):2.
26. Jacobson A. Cognitive-behavioral interventions for IV insertion pain. AORN Journal. 2006;84(6):1031–48.
27. Collins M, Phillips S, Dougherty L, de Verteuil A, Morris W. A structured learning programme for venepuncture and cannulation. Nursing Standard. 2006;20(26):34–40.
28. Benner P. From novice to expert. The American Journal of Nursing. 1982;82(3):402–7.
29. Ichimura M, Sasaki S, Mori T. Tapping but not massage enhances vasodilatation and improves venous palpation of cutaneous veins. Acta Medica Okyama. 2015;69(2):79–85.
30. Norsk Sykepleierforbund, Rådet for sykepleieetikk. Yrkesetiske retningslinjer for sykepleiere. Oslo: Norsk Sykepleierforbund; 2001. Tilgjengelig fra: https://www.nsf.no/vis-artikkel/2193841/17036/Yrkesetiske-retningslinjer-for-sykepleiere (nedlastet 22.05.2019).























1 Kommentarer
Anne Kjellevold
,Selve innleggelsen av venflon er visst en utfordring for sykepleiere på post. Jeg har sett mange sykepleiere som slurver med å få luft ut av iv settet som skal kobles til. Jeg har til og med opplevd at treveiskranen med slange blir koblet på uten å fylle den med væske. Lurer på hvorfor sykepleiere ofte ikke bekymrer seg for luftbobler i settet. Når jeg spør sier de ofte at man tåler en hel slange med luft uten at noe skjer. Det er viktig å kunne hele prosedyren inklusiv tilkobling av væske eller medikament.