Registrerer få hjertestanser
Sammendrag
Bakgrunn: Studier fra andre land viser stor variasjon i forekomst og overlevelse etter hjerte- lunge-redning (HLR) på intensivavdelinger. Det foreligger få studier på dette området i Norge.
Hensikt: Å kartlegge forekomst og overlevelse etter HLR samt få oversikt over hvordan HLR ble registrert.
Metode: Vi foretok en tverrsnittsstudie av 14 intensivavdelinger på Oslo universitetssykehus gjennom hele 2013. Pasienter med diagnoser og prosedyrekoder for hjertestans, ventrikkelarytmier og HLR ble identifisert i pasientadministrative systemer. Vi inkluderte alle tilfellene der diagnoser og prosedyrekoder ble bekreftet i pasientjournalen, i studieutvalget. Deretter sammenliknet vi med de tilfellene som var registrert i det interne kvalitetsregisteret for hjertestans.
Resultat: Blant 15 101 intensivinnleggelser fant vi 117 (0,8 prosent) tilfeller av HLR fordelt på 99 pasienter. Av 91 voksne (> 18 år) var 64 (70 prosent) menn. Gjennomsnittsalderen var 63 år. Antall voksne som overlevde til utskrivning fra sykehuset var 44 (48 prosent). Overlevelsen for kvinner var signifikant lavere enn for menn: 8 (30 prosent) kvinner overlevde mot 36 (56 prosent) menn, (p = 0,023). Kun 32 (32 prosent) av alle pasientene var registrert i vårt interne hjertestansregister.
Konklusjon: Knapt én av hundre intensivinnleggelser fikk HLR. Halvparten av pasientene overlevde til utskrivning etter HLR. En tredjedel av disse pasientene var registrert i det interne hjertestansregisteret. Forekomst og registrering av HLR er lav, mens overlevelsen er høy sammenliknet med tilsvarende studier fra andre land.
Referer til artikkelen
Alm-Kruse K, Kramer-Johansen J, Bogstrand S. Registrerer få hjertestanser. Sykepleien Forskning. 2016;11(58523):e-58523. DOI: 10.4220/Sykepleienf.2016.58523
Hjertestans er definert som tilfeller der «pasienter uten livstegn … enten behandles med defibrillering av en letal arytmi eller trenger brystkompresjoner og innblåsinger for å overleve» (1). Hjertestans er fryktet blant pasienter på sykehus, også på intensivavdelinger. Pasientene på intensivavdelingen er i utgangspunktet mer utsatt for hjertestans og har dårlig prognose til tross for utført hjerte-lunge-redning (HLR), på grunn av komorbiditet og organsvikt (2). Intensivpasienter er kontinuerlig monitorert og omgitt av høy medisinsk- og sykepleiefaglig ekspertise. Dermed kan hjertestans oppdages og behandles rask (3). Internasjonal forskning viser at forekomsten av HLR blant intensivpasienter varierer mellom 0,6–8 prosent per innleggelse (4–7), mens overlevelse etter HLR varierer mellom 0–79 prosent (4). Studier på forekomst og overlevelse etter hjertestans savnes hos norske intensivpasienter.
Viktig med fullstendig innregistrering
Kvalitetsregistre er verktøyer til å evaluere virksomhet og drive målrettet kvalitetsforbedring. Opprettelse av interne kvalitetsregistre og innsamling av data til slike registre er hjemlet i helsepersonelloven § 26 (8). Norsk hjertestansregister er underlagt Hjerte- og karregisteret, et nasjonalt kvalitetsregister med egen forskrift (helseregisterloven §§ 8, 11) (9). Hjertestans er dermed en tilstand hvor nominell rapportering til register er obligatorisk på linje med kreftsykdom og fødsler. Det er en forutsetning med internt kvalitetsregister for å kunne levere data til det nasjonale registeret. Det interne kvalitetsregisteret for hjertestans i sykehus åpnet 1. januar 2013 og etterfulgte tidligere lokale initiativer på sykehusene som nå er samlet i Oslo universitetssykehus (OUS).
For at registrene skal kunne oppfylle sin funksjon, må innregistrering av hjertestans være fullstendig. Samtidig bør dekningsgraden kontrolleres for å se om registrene oppfyller denne funksjonen. En svensk studie av 103 kvalitetsregistre trekker frem at nylig oppstart av et register kan gi dårlig dekningsgrad av registreringer (10). Kunnskap om kvaliteten av og dekningsgraden i registre er viktig for sykepleiere som ønsker å benytte registre for evaluering, utvikling og forbedring av praksis. Hensikten med studien var derfor å se nærmere på forekomst og registreringspraksis av hjertestans ved intensivavdelingene ved OUS for å validere og forbedre selve registeret. Vi ønsket også å bidra med kunnskap om nytteverdien av å gjennomføre denne typen revisjon av et kvalitetsregister.
Forskningsspørsmål og metode
Vi formulerte tre forskningsspørsmål for å svare på hensikten med studien:
- Hvor stort er omfanget av HLR?
- Hvor mange pasienter overlever hjertestans på intensivavdelingene?
- I hvilken grad registreres utført HLR på intensivavdelingene i pasientjournal, pasientadministrative kodeverk og det interne hjertestansregisteret?
Studien hadde et tverrsnittsdesign der vi gjennomgikk data for hele 2013 ved de 14 intensivavdelingene som tilbyr respiratorbehandling ved OUS med henblikk på forekomst av hjertestans. Vi samlet inn data fra avdelinger på alle de fire somatiske lokalisasjonene ved OUS: Aker sykehus, Radiumhospitalet, Rikshospitalet og Ullevål sykehus. Intensivavdelingene har både lokal, regional og nasjonal funksjon, og dekker medisinske og kirurgiske tilstander. Studien inkluderer både barne- og voksenintensivavdelinger uten begrensning i alder eller innleggelsesårsak. Det var for få barn til at de kunne skilles ut som en egen subgruppe og skilte seg markant fra resten av studieutvalget når det gjelder overlevelse. De er derfor ikke inkludert i analysene av pasientkarakteristikk, overlevelse og liggetid. Pasienter fra nyfødtintensivavdelinger er ikke inkludert i studien.
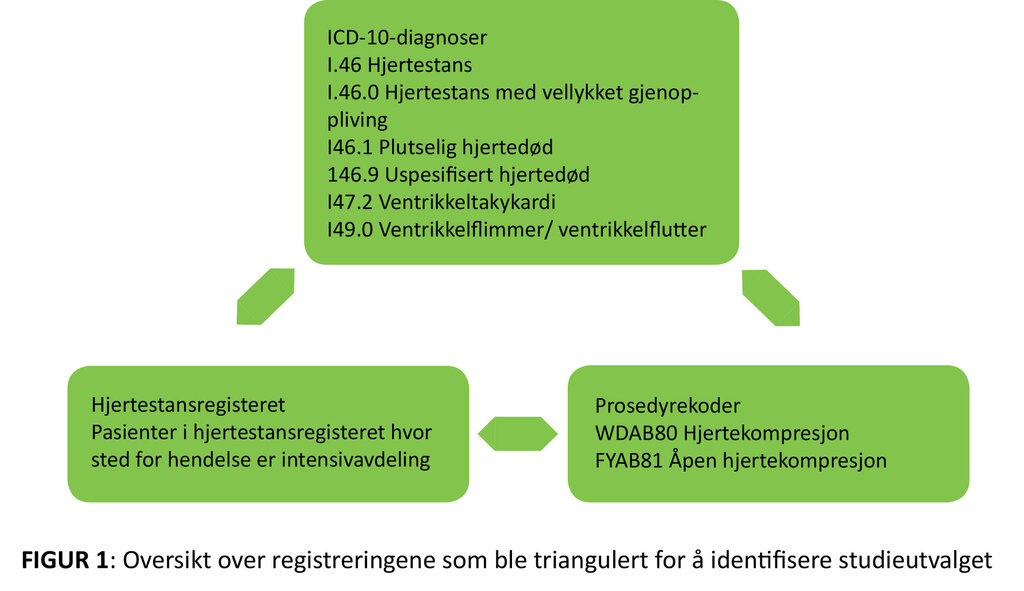
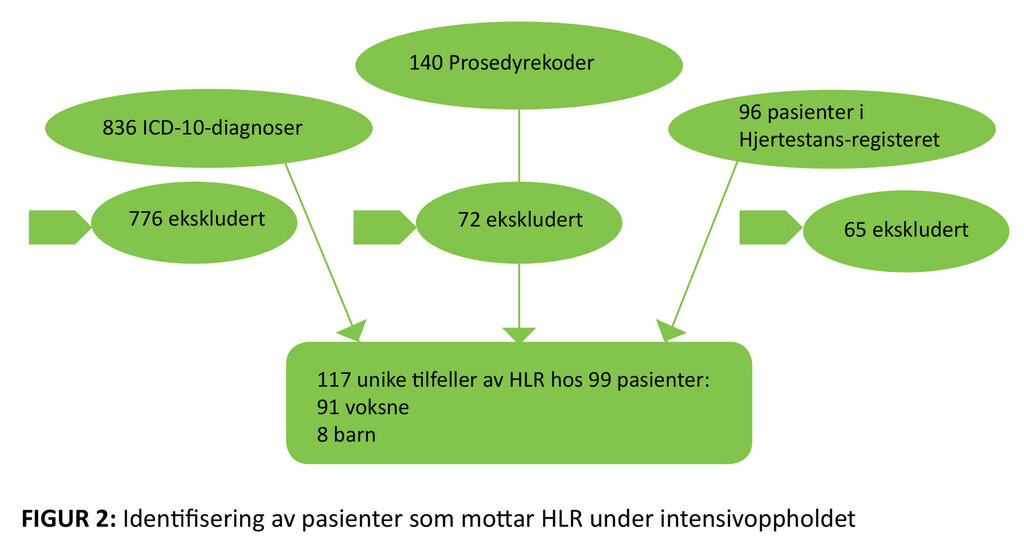
Studieutvalget ble funnet ved en triangulering av diagnoser og prosedyrekoder hentet fra de pasientadministrative systemene PasDoc og SPISS (figur 1) (11). Deretter gransket vi journalene, både lege- og sykepleienotater, til pasientene som ble identifisert. Pasienter med hjertestans eller HLR som ikke var dokumentert i journal, ble ekskludert. Vi sammenliknet funnene med hjertestansregisterets pasienter. Pasienter fra registeret som ikke allerede var identifisert, ble lagt til i studieutvalget (figur 2).
Inklusjonskriterier
Hjertestansregisterets kriterier for inklusjon omfatter pasienter som er livløse, og som blir behandlet med enten brystkompresjoner i mer enn 30 sekunder eller ved forsøk på defibrillering (12). Gjentatte tilfeller av hjertestans behandlet med > 1,5 timers mellomrom kvalifiserte for separate registreringer. Pasienter som fikk hjertestans ved flere anledninger, inkluderes kun én gang i registeret, men antall tilfeller HLR registreres. Indusert hjertestans som del av en prosedyre, for eksempel ventrikkelflimmer ved innleggelse av hjertestarter, inkluderes ikke. Vi brukte de samme kriteriene for inklusjon i denne studien.
Datainnsamling
Vi samlet inn data for variablene alder, kjønn, avdeling, tid for innleggelse, HLR og utskrivning, sted for HLR, overlevelse til utskrivning fra intensivavdeling og sykehus, samt hvor pasienten ble utskrevet til. Data ble hentet fra pasientjournalen. Vi registrerte om hjertestans eller HLR var dokumentert i lege- og sykepleienotat, om det var kodet med diagnose og prosedyrekode i det pasientadministrative systemet, og om det fantes registrering i hjertestansregisteret. Hvis pasienten hadde dokumentasjon fra alle disse fem systemene, ble dette regnet som en komplett registrering. Tidspunkt for HLR er angitt i hele døgn, da det var få nøyaktige tidsangivelser for HLR i pasientjournalen.
Etikk
Aktuelle klinikksjefer og personvernombud ved OUS har tilrådd studien (2013/18062). Regional etisk komité (REK) gjorde en fremleggingsvurdering av prosjektet og avviste behov for godkjenning fra REK da prosjektet kvalifiserte som kvalitetssikring av helsetjenesten, saksnummer 2014/1017. Data ble anonymisert før analyser.
Dataanalyser
Vi brukte SPSS (Statistical Package of Social Sciences PASW-versjon 21) til å utføre analysene. For kategoriske variabler brukte vi antall, prosentandeler og kjikvadrattest. For normalfordelte kontinuerlige variabler brukte vi gjennomsnitt, standardavvik (SD) og t-test, og for kontinuerlige, ikke-normalfordelte data median, interkvartil bredde (IQR) og Mann-Whitney U test. Grense for signifikans satte vi til < 0,05. Analysene ble gruppert på kjønn og overlevelse.
Vi analyserte forekomst, registreringer og validering av registeret på det samlete utvalget.
Resultater
I 2013 var det på de 14 intensivavdelingene 15 101 innleggelser fordelt på 25 909 liggedøgn. 58 prosent av de innlagte pasientene var menn. Forekomsten av behandlet hjertestans var 0,8 prosent per innleggelse, eller 4,5 per 1000 liggedøgn.
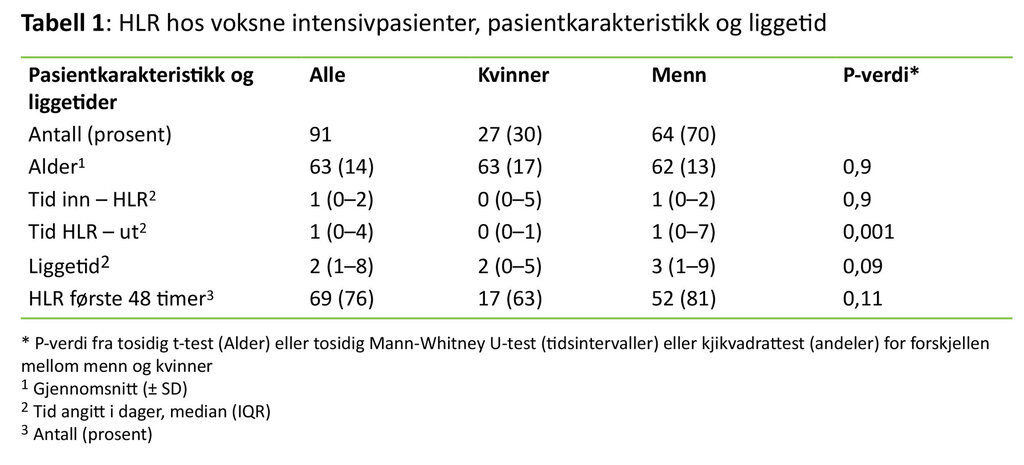
HLR-episodene ble funnet ved 12 av de 14 avdelingene. De fleste pasientene hadde kun én episode med HLR, og ti pasienter opplevde to eller flere tilfeller med HLR. Alderen på pasientene som fikk hjertestans, varierte mellom 0–91 år. Av de 99 pasientene vi undersøkte, var åtte under 18 år. Disse barna fikk HLR ved to av intensivavdelingene. Blant de 91 voksne pasientene var det en overvekt av menn. Det var ingen forskjell i alder mellom kjønnene (tabell 1).
Flertallet av pasientene fikk HLR i løpet av de to første døgnene etter innleggelse i intensivavdeling. En større andel menn enn kvinner fikk hjertestans innen to døgn, men denne forskjellen var ikke signifikant (tabell 1). For pasienter som døde, var tid fra innleggelse til HLR noe lengre sammenliknet med dem som overlevde til utskrivning fra sykehus (tabell 2).
Tid fra HLR til utskrivning eller død var signifikant kortere for kvinner enn for menn (tabell 1). De som døde, hadde signifikant kortere tid fra HLR til utskrivning enn overlevende (tabell 2).
De fleste tilfellene av HLR, 93 prosent, ble utført på intensivavdelingen. De resterende 7 prosentene av tilfellene skjedde under transport til radiologiske undersøkelser eller kortere kirurgiske prosedyrer utenfor avdelingen. Disse pasientene var også innlagt på intensivavdelingen.
Overlevelse
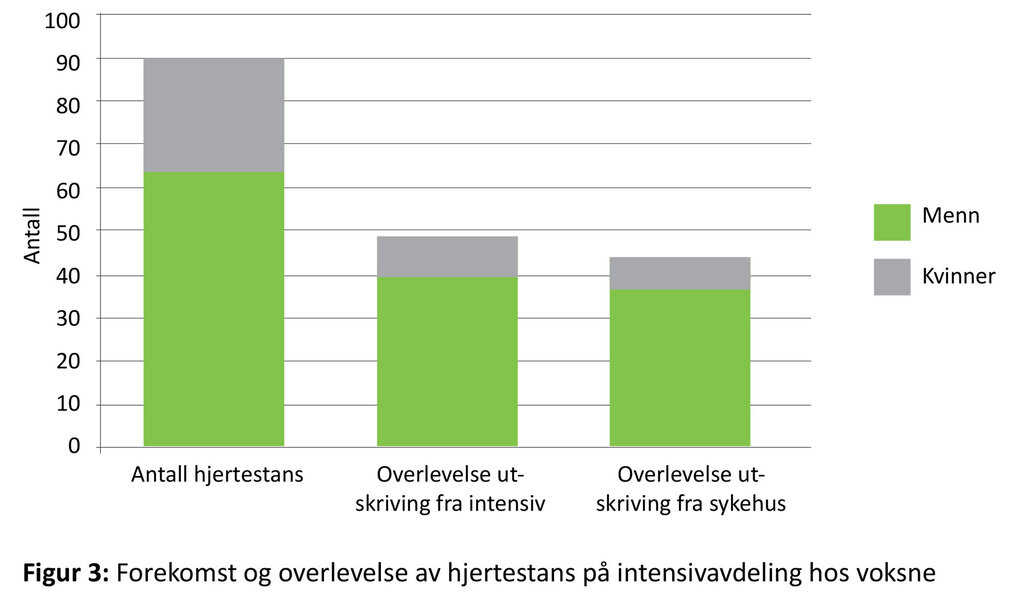
Omtrent halvparten av de voksne pasientene overlevde til utskrivning fra intensivavdeling og sykehus. Det var signifikant flere menn som overlevde til utskrivning fra både intensiv og sykehus (figur 3).
Etter utskrivning fra intensivavdelingene der HLR ble utført, ble overlevende pasienter som oftest overflyttet til en annen intensivavdeling, enten innad på sykehuset eller til annet sykehus. Et fåtall av pasientene ble flyttet videre til en sengepost etter hjertestans (tabell 3).
Registreringer
Vi fant 836 diagnosekoder og 140 prosedyrekoder relatert til hjertestans og HLR. En stor andel var gjentatte registreringer uten gjentatte tilfeller av HLR eller hjertestans før ankomst til intensivavdelingen. Enkelte tilfeller utgikk da diagnosen ikke lot seg bekrefte i pasientjournalen. I tillegg utgikk en del av diagnosene for ventrikkelarytmier fordi pasienten for eksempel hadde fått indusert VF som del av prosedyren. Hjertestansregisteret hadde 96 pasienter i studieperioden. 65 av disse var ikke intensivpasienter. Av de gjenstående 31 pasientene var det ni tilfeller med HLR som ikke hadde blitt identifisert gjennom diagnose- eller prosedyrekodene. Disse ble også inkludert i studieutvalget (figur 2).
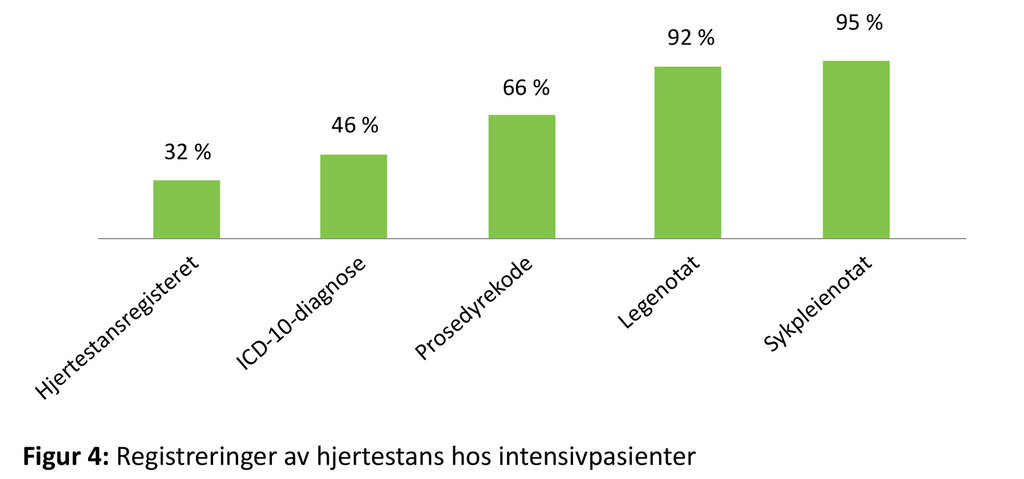
Vi forventet å finne registreringer i alle fem systemene for alle de 99 pasientene med hjertestans, men vi fant bare 326 av 495 forventete registreringer (66 prosent). De største manglene ble funnet i Hjertestansregisteret og ved diagnose- og prosedyrekodene. Men også lege- og sykepleiejournalene hadde betydelige mangler i registreringen. Kun åtte av de 99 pasientene hadde registreringer for alle de fem ovennevnte registreringsmulighetene (figur 4).
Diskusjon
Denne studien har kartlagt forekomst og registrering av samt overlevelse etter HLR blant intensivpasienter i OUS. Det ble i 2013 identifisert 99 barn og voksne som mottok HLR fordelt på 117 tilfeller. Av voksne pasienter overlevde 48 prosent til utskrivning fra sykehus.
Populasjonen i denne studien er sammenliknbar i alder og kjønnssammensetning med andre tilsvarende studier (2, 3, 13–19). Forekomst av hjertestans varierte i andre studier mellom 0,6–8 prosent per innleggelse (4–7). I vår studie ble det funnet en forekomst på 0,8 prosent. På tross av en omfattende kartleggingsprosess for å finne HLR ved intensivavdelingene er det usikkert om alle tilfellene av behandlet hjertestans ved intensivavdelingene faktisk er med.
Kjønnsdifferanser ved hjertesvikt
I vårt datamateriale fikk tre fjerdedeler av pasientene hjertestans i løpet av de to første døgnene etter innleggelse på intensivavdeling. I en studie av Rozen et al. fikk to tredjedeler av pasientene HLR i løpet av de to første døgnene ( 1). Dersom hoveddelen av hjertestans skyldes hjertesykdom, passer dette med det vanlige forløpet etter akutt hjerteinfarkt og reperfusjon. En større andel menn enn kvinner fikk hjertestans de to første døgnene. Denne differansen kan gjenspeile at kvinner og menn får hjertestans av ulike årsaker, og dette kan også kanskje forklare noe av kjønnsdifferansen i overlevelse.
En systematisk undersøkelse av Hasan et al., som inkluderte studier av til sammen en halv million tilfeller av hjertestans uavhengig av sted, viste at menn har høyere forekomst av hjertestans der årsaken var hjertesykdom (20). Årsak til hjertestans var ikke en del av vår studie. Årsak til hjertestans registreres i vårt interne kvalitetsregister, men kodes kun som «antatt kardial» eller «annen». Kodene er basert på beste anslag fra behandlingsteamet og revurderes sjelden. I en studie av hjertestans i sykehus ved St. Olavs Hospital fant de at systematisk etterarbeid for å klargjøre årsak resulterte i revurdering av hjertestansårsak i en tredjedel av tilfellene (21).
Blant pasientene som døde etter hjertestans i denne studien, viste vi at de hadde signifikant kortere tid fra HLR til utskrivning. Det kan nok tilskrives at mange pasienter dør i forbindelse med HLR-prosedyren, eller at de i etterkant blir så dårlige at videre behandling avsluttes.
Høyere overlevelse blant menn
I denne studien var overlevelse til utskrivning fra sykehus 48 prosent. I en systematisk litteraturstudie av Efendijev hadde fire av 18 studier sammenliknbare resultater med en overlevelse på 47–79 prosent. De øvrige 14 studiene hadde funnet en overlevelse mellom 0–27 prosent (4). I vår studie fant vi at overlevelse til utskrivning fra sykehus varierte signifikant mellom kjønnene. Denne signifikante forskjellen er også funnet hos Tian et al. Her har menn 16,4 prosent overlevelse mot kvinners 15,3 prosent (14). Andre tilsvarende studier rapporterer ikke om overlevelse fordelt på kjønn (2–4, 6, 15–19, 22–26).
Lav forekomst av registrering
Kun 32 prosent av studieutvalget var registrert i hjertestansregisteret. Kvalitetsregistre vil ofte ha en viss grad av underrapportering, og dekningsgradsanalyser hører med for å sikre valide data. Vi brukte registrerte diagnoser og prosedyrer til kartlegging, men også i disse kildene var det betydelige mangler ved dokumentasjonen. Den skriftlige journalen viste seg å være den mest pålitelige registreringen, men journalsøk var begrenset av tekniske årsaker. Derfor var det ikke mulig å bruke pasientjournalen som den primære kilden for å identifisere pasientene. Det svenske, nasjonale registeret for hjertestans utenfor sykehus gjorde en manuell leting gjennom et utvalg ambulansejournaler og fant at 75 prosent av tilfellene med hjertestans var registrert. Registeret hadde da vært i drift og godt kjent i mer enn 18 år (27).
Vi utførte vår studie i hjertestansregisterets første driftsår, men det er likevel overraskende at kun én av tre pasienter var registrert. Kanskje er det slik at informasjon om denne obligatoriske registreringen lett drukner i akuttavdelinger med stadige endringer i behandlingsmetoder, utstyr og rutiner. En annen årsak kan være at registreringen blir glemt i etterbehandlingen av dårlige pasienter.
Koder ble overregistrert
Det ble i denne studien funnet en vesentlig overregistrering av koder. De fleste av dem var et resultat av gjentatte registreringer av samme tilfelle med HLR. Det var eksempler der pasienter hadde 10–15 repeterte diagnoser for samme hjertestans. Denne overregistreringen gir et uriktig bilde av driften ved sykehuset og forringer grunnlaget for administrative avgjørelser og ressursbruk tatt på grunnlag av kodingen. De store avvikene ved gjennomgang av en enkelt, men likevel dramatisk og ressurskrevende hendelse kan tyde på at det er et behov for å gjennomgå kodepraksisen ved sykehuset.
I tillegg til overregistreringen var det også en betydelig underregistrering av hjertestans, både i pasientjournalen, prosedyrene og diagnosekodene. Dokumentasjon i pasientjournal fra leger og sykepleiere var på plass i de fleste tilfellene. Men når 13 av 99 pasienter manglet enten lege- eller sykepleiedokumentasjon på gjennomgått HLR under intensivoppholdet, viser det at dokumentasjonen av HLR ikke er komplett selv i pasientjournalen. Ifølge helsepersonelloven § 40 er det et krav til dokumentasjon av nødvendige og relevante opplysninger i pasientjournalen (8). En potensielt livstruende situasjon og behandling, som hjertestans og HLR, faller klart inn under denne definisjonen. Manglende relevant informasjon undergraver pasientjournalen som informasjonskilde og kan utgjøre en trussel for pasientens sikkerhet. På lik linje med overregistreringen gir underregistreringen av koder et uriktig bilde av virkeligheten. Det blir dermed vanskelig å bruke koder som dokumentasjon for aktivitet, for eksempel som grunnlag til denne studien.
Underregistrering kan ha økonomiske konsekvenser
Diagnose- og prosedyrekode var satt hos henholdsvis 46 prosent og 66 prosent av pasientene. Dette er en underregistrering av aktivitet som også kan ha økonomiske konsekvenser for foretaket gjennom beregning av diagnoserelaterte grupper (DRG) og innsatsstyrt finansiering. Vi fant ingenting som tyder på systematiske forskjeller i hvem som ble registrert og hvem som ikke ble registrert i de ulike systemene (basert på alder, kjønn og avdeling).
Funnene av både over- og underregistrering av diagnose- og prosedyrekoder viser at det er potensial for å forbedre dokumentering av tilstander og behandling. Manglende dokumentasjon i hjertestansregisteret, pasientjournal og diagnose- og prosedyrekoder signaliserer at det er et behov for å gjennomgå og forbedre dokumentasjonspraksisen for HLR. At man har gode tall på antall tilfeller av hjertestans, er avgjørende for å allokere nok ressurser til å behandle disse pasientene. Hjertestans er en alvorlig komplikasjon for intensivpasienter. Forekomsten av hjertestans på intensivavdelingene er lav. Likevel er potensialet for et godt resultat så høyt at det er viktig å trene på avansert hjerte-lunge-redning regelmessig for å vedlikeholde kunnskaper og ferdigheter om temaet.
Begrensninger ved studien
Denne studien har flere begrensninger. Rammen for studien gjorde at vi ikke hadde mulighet til å følge opp endelig overlevelse blant pasientene. På grunn av de store manglene i alle registreringssystemene er det fortsatt mulig at studieutvalget ikke er komplett, til tross for triangulering. Også studiens retrospektive design og moderate studieutvalg gir begrensninger. Vi var avhengige av registrerte diagnoser og prosedyrekoder, som hadde dårlig overlapping, for å identifisere utvalget. Resultatene av denne studien viser at det er viktig at kvalitetsregistre valideres slik at formålene med dem kan oppfylles. Denne studien har vist at det interne hjertestansregisteret etter første års drift har en foreløpig svakhet ved registreringer for å kartlegge forekomst av hjertestans. Det å organisere et godt system for registrering er en læringsprosess.
Helseregistre og data fra pasientadministrative systemer benyttes til evaluering og dimensjonering av helsetjenestene i tillegg til forskning. Store avvik mellom registrerte og reelle tilfeller kan føre til feiltolkninger og gale beslutninger. Helseregistre skal være en pålitelig kilde til oppdatert kunnskap om helsetjenesten, årsaker til sykdom og helsetilstand (28). Sykepleiere er med i hjertestansteamet og har dermed ansvar for å dokumentere, men de må også bidra til at informasjonen havner i registrene, og at dokumentasjonen er riktig utfylt.
I fremtiden vil gode registre bli en viktig kilde til å evaluere og utvikle sykepleiepraksis. De vil også danne grunnlaget for forskning innen sykepleie. I mangel av gode elektroniske løsninger avhenger kvaliteten på mange registre i dag av personalet som behandler pasienten, og som også registrerer data. I denne jobben har ofte sykepleiere en aktiv rolle. Bedre kjennskap til de eksisterende registrene og innsats i registreringsarbeidet vil gi god avkastning i form av ny kunnskap, som er til det beste for pasientbehandlingen.
Konklusjon
Studien viste at knapt en av hundre innleggelser på intensivavdeling ble komplisert med hjertestans som ble behandlet med brystkompresjoner og/eller defibrilleringsforsøk. Av pasientene som fikk HLR, overlevde halvparten til utskrivning. Kun en tredjedel av pasientene som fikk HLR, ble registrert i hjertestansregisteret. Journalføringen er ikke komplett, og det er betenkelig at omtrent hver tiende pasient ikke har fått dokumentert at de har mottatt HLR under intensivoppholdet, verken i lege- eller sykepleienotat. Avvik og mangler også ved øvrig dokumentasjons- og registreringspraksis signaliserer at det er behov for å forbedre registreringspraksisen. Funnene av en forskjell i overlevelse mellom kjønnene gir grunnlag for videre forskning for å identifisere årsakene til denne forskjellen.
Referanser
1. Skogvoll E, Lexow K. Hjertestans – definisjon og forekomst. Tidsskrift for Den norske legeforening. 2009;1351–2.
2. Chang SH, Huang CH, Shih CL, Lee CC, Chang WT, Chen YT et al. Who survives cardiac arrest in the intensive care units? Journal of critical care. 2009;408–14.
3. Enohumah KO, Moerer O, Kirmse C, Bahr J, Neumann P, Quintel M. Outcome of cardiopulmonary resuscitation in intensive care units in a university hospital. Resuscitation. 2006;161–70.
4. Efendijev I, Nurmi J, Castren M, Skrifvars MB. Incidence and outcome from adult cardiac arrest occurring in the intensive care unit: a systematic review of the literature. Resuscitation. 2014;472–9.
5. Parra DA, Totapally BR, Zahn E, Jacobs J, Aldousany A, Burke RP et al. Outcome of cardiopulmonary resuscitation in a pediatric cardiac intensive care unit. Critical care medicine. 2000;3296–300.
6. Rozen TH, Mullane S, Kaufman M, Hsiao YF, Warrillow S, Bellomo R et al. Antecedents to cardiac arrests in a teaching hospital intensive care unit. Resuscitation. 2014;411–7.
7. Slonim AD, Patel KM, Ruttimann UE, Pollack MM. Cardiopulmonary resuscitation in pediatric intensive care units. Critical care medicine. 1997;1951–5.
8. Lovdata. Lov om helsepersonell m.v. (helsepersonelloven) 2. juli 1999. Tilgjengelig fra: https://lovdata.no/lov/1999-07-02-64. (Nedlastet 22.03.2015).
9. Lovdata. Lov om helseregistre og behandling av helseopplysninger (helseregisterloven) 20. juni 2014. Tilgjengelig fra: https://lovdata.no/lov/2014-06-20-43. (Nedlastet 22.03.2015).
10. Emilsson L, Lindahl B, Köster M, Lambe M, Ludvigsson JF. Review of 103 Swedish Healthcare Quality Registries. Journal of Internal Medicine. 2015;94–136.
11. FinnKode 2014 Versjon 5.0.3. Tilgjengelig fra: www.https://finnkode.ehelse.no.
12. Jacobs I, Nadkarni V, Bahr J, Berg RA, Billi JE, Bossaert L et al. Cardiac arrest and cardiopulmonary resuscitation outcome reports: update and simplification of the Utstein templates for resuscitation registries. A statement for healthcare professionals from a task force of the international liaison committee on resuscitation. Resuscitation. 2004;233–49.
13. Lee HK, Lee H, No JM, Jeon YT, Hwang JW, Lim YJ et al. Factors influencing outcome in patients with cardiac arrest in the ICU. Acta Anaesthesiologica Scandinavica. 2013;784–92.
14. Tian J, Kaufman DA, Zarich S, Chan PS, Ong P, Amoateng-Adjepong Y et al. Outcomes of critically ill patients who received cardiopulmonary resuscitation. American Journal of Respiratory and Critical Care Medicine. 2010;501–6.
15. Grigoriyan A, Vazquez R, Palvinskaya T, Bindelglass G, Rishi A, Amoateng-Adjepong Y et al. Outcomes of cardiopulmonary resuscitation for patients on vasopressors or inotropes: A pilot study. Journal of Critical Care. 2009;415–8.
16. Wallace S, Ewer MS, Price KJ, Feeley TW. Outcome and cost implications of cardiopulmonary resuscitation in the medical intensive care unit of a comprehensive cancer center. Supportive Care in Cancer. 2002;425–9.
17. Landry FJ, Parker JM, Phillips YY. Outcome of cardiopulmonary resuscitation in the intensive care setting. Archives of Internal Medicine. 1992;2305–8.
18. Myrianthefs P, Kalafati M, Lemonidou C, Minasidou E, Evagelopoulou P, Karatzas S et al. Efficacy of CPR in a general, adult ICU. Resuscitation. 2003;43–8.
19. Yi HJ, Kim YS, Ko Y, Oh SJ, Kim KM, Oh SH. Factors associated with survival and neurological outcome after cardiopulmonary resuscitation of neurosurgical intensive care unit patients. Neurosurgery. 2006;838–45; discussion 45–6.
20. Hasan AF, Al Suwaidi J, Omer AA, Ghadban W, Alkilani H, Gehani A et al. The Influence of female gender on cardiac arrest outcomes: a systematic review of the literature. Current medical research and opinion. 2014;1–30.
21. Bergum D, Nordseth T, Mjølstad OC, Skogvoll E, Haugen BO. Causes of in-hospital cardiac arrest – Incidences and rate of recognition. Resuscitation. 2015;63–8.
22. Bialecki L, Woodward RS. Predicting death after CPR. Experience at a nonteaching community hospital with a full-time critical care staff. Chest. 1995;1009–17.
23. Karetzky M, Zubair M, Parikh J. Cardiopulmonary resuscitation in intensive care unit and non-intensive care unit patients. Immediate and long-term survival. Archives of Internal Medicine. 1995;1277–80.
24. Rabinstein AA, McClelland RL, Wijdicks EF, Manno EM, Atkinson JL. Cardiopulmonary resuscitation in critically ill neurologic-neurosurgical patients. Mayo Clinic proceedings. 2004;1391–5.
25. Peterson MW, Geist LJ, Schwartz DA, Konicek S, Moseley PL. Outcome after cardiopulmonary resuscitation in a medical intensive care unit. Chest.1991;168–74.
26. Skrifvars MB, Varghese B, Parr MJ. Survival and outcome prediction using the Apache III and the out-of-hospital cardiac arrest (OHCA) score in patients treated in the intensive care unit (ICU) following out-of-hospital, in-hospital or ICU cardiac arrest. Resuscitation. 2012;728–33.
27. Stromsoe A, Svensson L, Axelsson AB, Goransson K, Todorova L, Herlitz J. Validity of reported data in the Swedish Cardiac Arrest Register in selected parts in Sweden. Resuscitation. 2013;952–6.
28. Folkehelseinstituttet. Dahl C, Camilla Stoltenberg C, Magnus T. Gode helseregistre – bedre helse : strategi for modernisering og samordning av sentrale helseregistre og medisinske kvalitetsregistre 2010–2020. Oslo, 2009.

















0 Kommentarer