Uformell omsorg til pasienter i hjemmesykepleien

Mange pasienter i hjemmesykepleien mottar uformelle omsorgstjenester fra familie og venner.
Bakgrunn: Mange pasienter som mottar hjemmesykepleie mottar også uformell omsorg fra familie og venner. Samtidig er det lite kunnskap om omfanget og innholdet i den uformelle omsorgen fra aktørene i pasienters sosiale nettverk.
Hensikt: Hensikten med studien var å kartlegge nettverket til pasienter som mottar hjemmesykepleie, samt frekvensen og innholdet i den uformelle omsorgen fra familie og venner. I tillegg ville vi studere om det var sammenhenger mellom formell og uformell omsorg.
Metode: En tverrsnittsundersøkelse blant hjemmesykepleiepasienter i en kommune på Østlandet. Fra et utvalg på 166 pasienter besvarte 127 pasienter (76 prosent) et spørreskjema i løpet av høsten 2013.
Resultat: De fleste pasienter hadde et tilfredsstillende sosialt nettverk og mottok uformell omsorg fra både familie og venner. Innholdet i den uformelle omsorgen var først og fremst praktisk bistand. I tillegg fant vi en statistisk signifikant sammenheng mellom uformell og formell omsorg. Pasienter som fikk flere besøk daglig fra hjemmesykepleien, mottok også oftere uformelle omsorgstjenester fra familiemedlemmer.
Konklusjon: Pasienter i hjemmesykepleien mottar en rekke ulike typer uformelle omsorgstjenester som i all hovedsak er praktisk bistand. I tillegg indikerer studien at det er en sammenheng mellom en økning i pasienters omsorgsbehov og omfanget av formell og uformell omsorg.
Introduksjon
Mange av pasientene som mottar hjemmesykepleie mottar også
uformell omsorg fra familie og venner (1). De uformelle
omsorgsoppgavene omfatter både pleieoppgaver, sosial støtte og
praktisk hjelp (2–4), og har stor betydning for pasienters
livskvalitet og mestringsevne (5, 6). I tillegg ser man at
pasienter som mottar uformell omsorg har mindre behov for formell
omsorg (7). Dette indikerer at den uformelle og den formelle
omsorgen står i gjensidig forhold til hverandre. Endringer i den
uformelle omsorgen påvirker den formelle omsorgen og vice versa. Av
den grunn er det viktig at ansatte i hjemmesykepleien kartlegger
pasienters sosiale nettverk og innholdet i den uformelle omsorgen.
Forskning viser imidlertid at pasienters sosiale nettverk i liten
grad tas hensyn til under planleggingen og utformingen av den
formelle omsorgen fra hjemmesykepleien (8,9).
Tidligere studier viser at familien står for halvparten av den
uformelle omsorgen. De fleste omsorgsoppgavene utføres av
kvinnelige familiemedlemmer, det vil si konene og/eller døtrene
(4,10–12). I tillegg til at kvinnelige familiemedlemmer oftere
bistår med uformelle omsorgsoppgaver enn menn, finner man at
kvinner og menn påtar seg ulike typer oppgaver. Kvinner utfører i
større grad pleieoppgaver, det vil si stell og påkledning. Menn
bidrar oftere med praktisk hjelp, som for eksempel
vedlikeholdsarbeid (13). Venner og naboer er andre viktige aktører
i pasientens sosiale nettverk og bidrar med både praktisk bistand
og sosial støtte (6,14,15). Dette viser at alle aktørene i
pasientens sosiale nettverk, som familie, venner og naboer, er
viktig for å få dekket omsorgsbehovet hos hjemmeboende pasienter
(1).
Uformell omsorg fra aktørene i pasienters sosiale nettverk er
med på å forebygge opplevelsen av ensomhet (16–18), styrke
pasienters evne til å utføre daglige aktiviteter (2,6) og bidrar
til å opprettholde livskvaliteten (2, 5). Fravær eller en reduksjon
i pasienters sosiale nettverk fører derimot ofte til økt behov for
hjelp (1,19), ensomhet (18,20) og økte forventninger til innholdet
i den formelle omsorgen (8). En studie fra hjemmesykepleien viser
blant annet at pasienter med et mangelfullt sosialt nettverk har
forventninger om at ansatte skal ivareta deres sosiale behov (21).
Endringer i nettverket og den uformelle omsorgen pasienten mottar
får dermed betydning både for pasienten og de ansatte som bistår
med formell omsorg.
I tillegg viser studier at formell omsorg, som for eksempel
hjemmesykepleie, påvirker den uformelle omsorgen fra familien
(3,11). En studie viste at pasienters pårørende i mindre grad var
tilbøyelig til å yte uformelle pleieoppgaver når kommunen tilbød
pleie- og omsorgstjenester (3). Forskerne forklarer dette med at
den uformelle omsorgen i de tilfeller endrer karakter. Det vil si
at uformelle pleieoppgaver erstattes med praktisk hjelp, noe som
også er funnet i tidligere studier (10).
Litteraturgjennomgangen viser at uformell omsorg fra pasienters
sosiale nettverk er av betydning i seg selv, samt kan påvirke den
formelle omsorgen. Samtidig er det fortsatt lite kunnskap om den
uformelle omsorgen fra alle aktørene i pasientens sosiale nettverk,
som venner og naboer.
Denne artikkelen ønsker av den grunn å gi svar på følgende
forskningsspørsmål:
Hvilke aktører inngår i det sosiale nettverk til pasienter som
mottar hjemmesykepleie?
Hvor ofte og hvilke typer uformelle omsorgstjenester mottar
pasienter fra aktørene i sitt sosiale nettverk?
Finnes det sammenhenger mellom formell omsorg fra
hjemmesykepleien og den uformelle omsorgen fra pasientens sosiale
nettverk?
Design og metode
Datagrunnlaget er basert på en tverrsnittsstudie (22) blant pasienter i en norsk kommune på Østlandet. Datasamlingen ble gjennomført i løpet av oktober og november 2013.
Utvalg og datasamling
Inklusjonskriteriet var alle pasienter som hadde et vedtak om
nødvendig helsehjelp i kommunen ved starten av datasamlingen. Dette
utgjorde 209 pasienter. Pasienter uten samtykkekompetanse eller som
hadde avsluttet helsehjelpen i løpet av datasamlingen ble
ekskludert. Det utgjorde 43 pasienter. Utgangspunktet for studien
var dermed 166 pasienter hvorav 32 pasientene ikke ønsket å delta.
Dessuten ble sju av de innleverte spørreskjemaene forkastet siden
de var mangelfullt besvart. Datagrunnlaget var dermed svar fra 127
pasienter, noe som gir en svarprosent på 76.
Datasamlingen foregikk ved at de ansatte i hjemmesykepleien
distribuerte et informasjonsskriv, spørreskjema og en svarkonvolutt
til pasientene de to første ukene av datasamlingen. Pasientene ble
bedt om å legge ferdig utfylt spørreskjema i svarkonvolutten, lukke
den, og gi den til en ansatt i hjemmesykepleien ved neste
hjemmebesøk. Pasientene ble dessuten påminnet om undersøkelsen
etter to uker dersom de ikke hadde besvart spørreskjemaet. Med
utgangspunkt i at de ansatte rapporterte om at man hadde fått svar
fra alle pasienter som ønsket å delta i studien, ble
datainnsamlingen avsluttet november 2013. Svarkonvoluttene ble
oppbevart i et låst rom i hjemmesykepleiens lokaler og overlevert
til artikkelforfatterne etter endt datainnsamling.
Under datasamlingen fikk pasienter tilbud om bistand til å
svare på spørreskjemaet, og 53 pasienter benyttet seg av tilbudet.
De pasientene som ønsket slik hjelp ble kontaktet av en ansatt i
hjemmesykepleien. Vedkommende hadde fått innføring i oppbyggingen
av spørreskjemaet, samt opplæring i spørreskjemaintervju av
artikkelforfatterne. De ansatte som bisto under besvarelsen av
spørreskjemaer var dessuten ikke involvert i
hjemmesykepleietilbudet til pasientene.
Spørreskjemaet
Pasientens bakgrunn og egenvurderte helsetilstand ble kartlagt. I tillegg ble det stilt spørsmål knyttet til pasientens sosiale nettverk, omfang og innhold i tjenester som ble utført av aktørene i nettverket, og omfanget på hjemmesykepleietilbudet. Pasienters egenvurderte fysiske og psykiske helsetilstand ble kartlagt ved hjelp av følgende svaralternativer: «Svært god», «ganske god», «verken god eller dårlig», «ganske dårlig» og «svært dårlig».
Sosiale nettverk
Pasientens sosiale nettverk ble kartlagt ved hjelp av spørsmål som tidligere er validert og anvendt ved studier av eldres sosiale nettverk (23–25). Spørsmålene omfattet både strukturen og kvaliteten på relasjonene i nettverket. Strukturen på nettverket ble kartlagt ved å spørre pasientene om de hadde barn og barnebarn (familie), og relasjoner utenfor familien, som venner/naboer/bekjente (venner). Kvaliteten på nettverket ble kartlagt ved å spørre hvor ofte man hadde kontakt med aktørene i nettverket, og i hvilken grad man opplevde kontakten som tilfredsstillende. Svaralternativene for hvor ofte man var i kontakt med aktørene var: «Daglig», «flere ganger i uken», «en gang i uken til en gang i måneden», «mindre enn en gang i måneden til en gang i kvartalet», «mindre enn en gang i kvartalet». I tillegg ble pasientene spurt om de var tilfredse med hyppigheten ved å svare på om kontakten med aktørene forekom; «for ofte», «passe ofte» eller «for sjeldent».
Uformell omsorg
Ved tidligere studier har man skilt mellom pleieoppgaver og praktisk bistand som uformelle omsorgstjenester (1,6,13). Til pleieoppgavene hører blant annet personlig hygiene og matlaging.Renhold av boligen, innkjøp av varer, vedlikehold av bolig, hage, holde orden med økonomien, holde orden med avtaler og annen hjelp er definert som praktisk bistand. Av den grunn ble pasientene spurt om man mottok pleieoppgaver og/eller praktisk hjelp fra familie og venner. I tillegg ble det kartlagt hvor ofte man mottok tjenester fra familie og venner, det vil si: «Daglig», «flere ganger i uken», «en gang i uken til en gang i måneden», «mindre enn en gang i måneden til en gang i kvartalet», «mindre enn en gang i kvartalet» og «aldri».
Formell omsorg fra hjemmesykepleien
Den formelle omsorgen fra hjemmesykepleien ble kartlagt ved at pasientene svarte på hvor lenge de hadde mottatt hjemmesykepleie. Svaralternativene var: «Mindre enn en måned», «fra en måned inntil seks måneder», «fra seks måneder inntil tolv måneder og lengre enn ett år». I tillegg svarte pasientene på hvor ofte de mottok hjemmesykepleie med svaralternativene: «En gang i uken eller sjeldnere», «to til seks ganger i uken», «en gang i døgnet», «to til fire ganger i døgnet» og «mer enn fem ganger i døgnet». Til slutt ble pasientene bedt om å svare på innholdet i vedtakene som la grunnlaget for tilbudet om hjemmesykepleie. Dette omfattet følgende svaralternativer: «Personlig hygiene», «medisinadministrering», «tilsyn», «ernæring/mat», «av-/påkledning», «sårbehandling» og «annet».
Analyse av data
Skjemaene ble registrert og analysert i statistikkprogrammet SPSS, versjon 22. Analysene omfattet frekvensanalyser og kji-kvadrattest for krysstabeller (26). Kendall’s Tau (t) ble valgt som mål på styrken på samvariasjon, samt et signifikansnivå på 5 prosent. Før analysen ble pasientene tilordnet ulike aldersgrupper i samsvar med kategoriene hos SSB (7). I tillegg ble verdiene svært god/ganske god og svært dårlig/ganske dårlig for pasientens egenvurderte helsetilstand slått sammen til henholdsvis god og dårlig.
Etiske overveielser
Studien ble gjennomført i tråd med Helsinkideklarasjonen forksningsetiske retningslinjer (27), og godkjent og registrert av personvernombudet.
Resultater
Gjennomsnittlig alder var 79 år, med spredning i alder fra 40 til 101 år. Tabell 1 presenterer utvalget i studien med alder i kategorier. Mer enn halvparten av pasientene vurderte sin psykiske helse som ganske god eller svært god (60 prosent), mens rundt en tredjedel opplevde sin fysiske helse som ganske god eller svært god (36 prosent). Verken alder eller kjønn hadde statistisk signifikante sammenhenger med pasienters egenvurderte helsetilstand. Derimot viste kji-kvadrattesten en statistisk signifikant sammenheng mellom pasienters bostatus og deres egenvurderte fysiske (p=0,012, t=-0,21) og psykiske (p=0,047, t=-0,18) helsetilstand.
Pasienters sosiale nettverk
Egenskaper ved pasientenes sosiale nettverk er sammenfattet i
tabell 2. Tabellen viser at de fleste pasientene hadde både familie
og venner i sitt sosiale nettverk, samt at de fleste pasienter
opplevde kontakten som tilfredsstillende. Kun en pasient hadde
verken kontakt med familie eller aktører utenfor familien.
Analysen viste en statistisk sammenheng mellom frekvensen på
kontakten med familiemedlemmer og tilfredsheten på kontakten
(p=0,001, t=0,29). Dette indikerer at pasienter som møtte sine
barn/barnebarn daglig eller flere ganger i uken oftere var tilfreds
med kontakten. I tillegg hadde pasienter som vurderte sin fysiske
helse som god eller svært god statistisk signifikant oftere kontakt
med sine venner (p=0,035, t=-0,18).
Frekvens og innhold i uformell omsorg
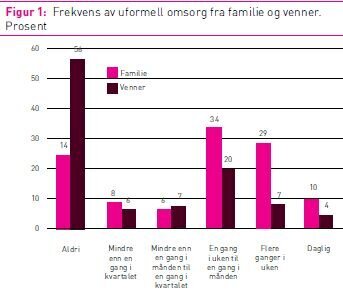
Figur 1 illustrerer hvor ofte pasienter mottok uformell omsorg fra henholdsvis familie og venner i sitt nettverk. Den viser at de fleste pasienter med barn og/eller barnebarn fikk uformell omsorg fra familien (87 prosent), samt at 39 prosent mottok omsorgstjenestene ofte (daglig eller flere ganger i uken). Analysen viste dessuten at kvinnelige pasienter som bodde alene mottok oftere hjelp fra familien enn menn (p=0,011, t=0,22).
Dessuten viser figur 1 at 44 prosent av pasientene mottok
uformell omsorg fra venner. Videre var det en statistisk
signifikant sammenheng mellom pasienters egenvurderte psykiske
helsetilstand og frekvensen på uformell omsorg (p=0,019, t=-0,14).
Pasienter som vurderte sin psykiske helsetilstand som dårlig
rapporterte at de sjeldnere mottok uformell omsorg fra familien enn
de som vurderte sin psykiske helsetilstand som god. I tillegg
svarte 12 prosent av pasientene at de verken fikk hjelp fra familie
eller venner, mens fem prosent mottok regelmessig hjelp fra både
familie, naboer og venner.
I tabell 3 presenteres innholdet i den uformelle omsorgen fra
pasientens nettverk. Mesteparten av den uformelle omsorgen fra
nettverket er praktisk bistand. «Innkjøp av varer» er den tjenesten
som familiemedlemmene oftest bisto med, mens «renhold i boligen»
var den hyppigst rapporterte tjenesten fra venner. «Hjelp med
personlig hygiene» var den oppgaven som sjeldnest ble utført av
aktørene i nettverket.
Forholdet mellom formell og uformell omsorg
Tabell 4 viser varighet, frekvens og innholdet i
tjenestetilbudet fra hjemmesykepleien.
De fleste pasientene som hadde mottatt hjemmesykepleie i over
ett år (70 prosent), fikk besøk fra hjemmesykepleien to til fire
ganger daglig (32 prosent) og medisinhåndtering var den tjenesten
som oftest ble gitt (72 prosent). Analysen viste ingen statistisk
signifikante sammenhenger mellom varighet eller frekvens på
hjemmesykepleien og pasienters kjønn, alder, boforhold eller
egenvurdert helsetilstand, eller mellom varigheten på tilbudet om
hjemmesykepleie og omfanget av uformell omsorg.
Derimot var det en statistisk signifikant sammenheng mellom
frekvensen på formell og uformell omsorg (p=0,043, t=0,2).
Pasienter som fikk flere besøk daglig fra hjemmesykepleien mottok
også oftere uformelle omsorgstjenester fra familiemedlemmer.
Analysen viste videre en sammenheng mellom frekvensen på besøk fra
hjemmesykepleien og innholdet i hjemmesykepleien. Pasienter som
hadde vedtak på personlig hygiene (p=0,002, t=0,36) og tilsyn
(p=0,021, t=0,21) rapporterte oftere at de fikk flere besøk daglig
fra hjemmesykepleien.
Diskusjon
I likhet med tidligere studier (2,12) viser våre funn at det
sosiale nettverket til pasienter i hjemmesykepleien omfatter både
familiemedlemmer og aktører utenfor familien, og at de fleste
pasienter i vår studie opplevde kontakten med aktørene i nettverket
som tilfredsstillende. Samtidig fant vi en sammenheng mellom
redusert fysisk helsetilstand hos pasientene og kontakten med
aktører utenfor familien. Betydningen av gjensidighetsprinsippet
(28), det vil si at aktørene bidrar med like mye for å opprettholde
relasjonen, kan være en mulig forklaring på dette. Pasienter med
redusert fysisk helsetilstand kan ha større vanskeligheter med å
gjengjelde besøk eller tjenester fra venner. Dette kan igjen føre
til at venner i mindre grad opprettholder kontakten med pasienten.
Denne sammenhengen fant vi imidlertid ikke for kontakten med
familiemedlemmer, noe som indikerer at gjensidighetsprinsippet i
mindre grad har betydning i familiære relasjoner.
Vårt andre hovedfunn er at mange av pasientene i
hjemmesykepleien mottar uformelle omsorgstjenester fra
familiemedlemmer og venner i sosiale nettverk. Familien er den
største bidragsyteren, og 39 prosent svarte at de ofte mottok
uformelle omsorgstjenester. Våre funn harmonerer til en viss grad
med en nyere studie (11), der 36 prosent av pasientene svarte at de
mottok uformell omsorg tre timer eller mer i uken. Dessuten fant vi
en statistisk signifikant sammenheng mellom frekvensen på uformell
omsorg fra familien og pasienters egenvurderte helsetilstand.
Pasienter som vurderte sin psykiske helsetilstand som god svarte at
de oftere fikk uformell omsorg enn de som vurderte sin psykiske
helse som dårlig. Man er kjent med at eldre med en svekket psykisk
helse i mindre grad benytter seg av omsorgstilbud utenfor hjemmet
(19). Det er derfor nærliggende å anta at denne pasientgruppen i
større grad vil forsøke å få dekket denne mangelen ved hjelp av
tjenester fra hjemmesykepleien. Det er derfor mulig at pasienters
helsetilstand ikke bare påvirker omfanget av den uformelle
omsorgen, men også pasienters forventninger til omsorgstilbudet fra
hjemmesykepleien.
Denne studien viser at innholdet i den uformelle omsorgen fra
familiemedlemmer og venner i all hovedsak var praktisk bistand.
Lignende funn er gjort i andre studier (1,4,6) og blir forklart med
at den uformelle omsorgen fra familien endrer karakter når
hjemmesykepleien overtar pleieoppgavene (3). Til tross for at de
uformelle tjenestene fra nettverket først og fremst inneholdt
praktiske oppgaver, fant vi noen forskjeller i den praktiske
bistanden fra henholdsvis familie og venner. For eksempel var det
familien som i større grad bidro med hjelp til å følge opp private
avtaler og holde orden i økonomien. Dette indikerer et behov for
nære relasjoner når praktisk bistand griper inn i pasientens
private sfære. I tillegg var det noen omsorgstjenester fra venner
som ikke ble fanget opp av denne studien, siden 24 prosent svarte
at de fikk «annen hjelp» fra venner. Det ser dermed ut til å være
behov for kvalitative studier for å kartlegge innholdet i den
uformelle omsorgen fra venner. Få studier har sett på dette
aspektet ved pasienters sosiale nettverk (14).
Den statistisk signifikante sammenhengen mellom frekvensen på
den uformelle og den formelle omsorgen til pasientene i
hjemmesykepleien, indikerer at pasienter som ofte mottar formell
omsorg også ofte får uformell omsorg fra aktørene i sitt nettverk.
Andre studier viser sammenfallende funn (3, 6). Dette indikerer at
pasienter med et omfattende omsorgsbehov trenger omsorgstjenester
fra både hjemmesykepleien og sitt sosiale nettverk (1). I tillegg
er det et behov for samarbeid mellom ansatte i hjemmesykepleien og
aktørene i pasientens sosiale nettverk (9, 13). Samtidig har
tidligere studier vist at hjemmesykepleien i liten grad inkluderer
pasienters sosiale nettverk under planleggingen av tilbudet fra
hjemmesykepleien (8, 9). Fremtidige studier bør av den grunn se
nærmere på hvilke forhold som kan bidra til å styrke samarbeidet
mellom hjemmesykepleien og aktørene i pasienters sosiale
nettverk.
Metodekritiske betraktninger
Utvalget i vår studie ansees for å være representativ for
pasientene som mottok hjemmesykepleie i denne kommunen, siden over
70 prosent av pasientene svarte på spørreskjemaet og analysen ikke
viste systematiske frafall (22). Samtidig er kommunen i denne
studien ikke representativ for alle norske kommuner. Dette
innebærer at funnene ikke kan generaliseres til alle pasienter som
mottar hjemmesykepleie.
Flere av pasientene i hjemmesykepleien var skrøpelige og fikk
derfor tilbud om bistand til å besvare spørreskjemaet. På den måten
ønsket vi å fange opp pasienter som ellers ikke ville bli hørt, og
dermed styrke representativiteten i utvalget. I denne studien
utgjorde dette 42 prosent. Bistanden ble imidlertid gitt av ansatte
i kommunen og kan dermed ha vært med på å true svarenes
pålitelighet (22), f.eks. at pasienten ville gitt et annet svar
dersom man besvarte spørreskjemaet alene. Av den grunn fikk de
ansatte opplæring i datasamling ved hjelp av spørreskjemaintervju.
Det ble også sørget for at intervjuer ikke deltok i pleien til
pasienten som fikk hjelp under besvarelsen. Man registrerte ikke
hvilke pasienter som fikk bistand under besvarelsen av
spørreskjemaet, noe som medførte at vi ikke fikk kontrollert for
eventuelle skjevheter i våre data. Samtidig er det tidligere ikke
funnet statistisk signifikante forskjeller i datagrunnlaget når man
sammenliknet data som ble samlet fra ansatte eller pasient og
pårørende (29).
Et siste moment er at spørreskjemaet for å kartlegge
pasientenes sosiale nettverk (23) kategoriserer venner, naboer og
bekjente som en felles gruppe, det vil si aktører utenfor familien.
Det er dermed usikkert om det er venner eller naboer som yter
uformell omsorg til pasienten. Med utgangspunkt i behovet for mer
kunnskap om uformell omsorg fra aktørene utenfor familien (14), bør
man av den grunn differensiere mellom aktørene ved fremtidige
studier.
Konklusjon
Vår studie viser at mange pasienter i hjemmesykepleien har et sosialt nettverk som består av familiemedlemmer og aktører utenfor familien. I tillegg bidrar både familie og venner med ulike uformelle omsorgstjenester som i all hovedsak er praktisk bistand. Den statistisk signifikante sammenhengen mellom uformell og formelle omsorg i denne studien, indikerer dessuten at pasienters omsorgsbehov har betydning for omfanget av både formelle og uformell omsorg.
Referanser
1. Sigurdardottir SH, Sundstrom G, Malmberg BO, Bravell ME.
Needs and care of older people living at home in Iceland.
Scandinavian Journal of Public Health. 2012;40(1):1–9.
2. Dale B, Sævareid HI, Kirkevold M, Söderhamn O. Older home
nursing patients’ perception of social provisions and received
care. Scandinavian Journal of Caring Sciences. 2010;24(3):523–32.
3. Jakobsson N, Hansen T, Kotsadam A. Er det en sammenheng
mellom formell og uformell omsorg i Norge? Tidsskrift for
velferdsforskning. 2012;15(3):168-75.
4. Rønning E. Dobbeltarbeidende seniorer: ulønnet
omsorgsarbeid. Samfunnsspeilet. 2010;24 (2):2-6.
5. Dale B, Dale JG, Lorensen M. Livskvalitet hos eldre
hjemmeboende som mottar hjemmesykepleie. Vård i Norden.
2001;21(2):4-10.
6. Dale B, Sævareid HI, Kirkevold M, Söderhamn O. Formal and
informal care in relation to activities of daily living and
self-perceived health among older care-dependent individuals in
Norway. International Journal of Older People Nursing.
2008;3(3):194-203.
7. Mørk E, Sundby B, Otnes B, Wahlgren M. Pleie- og
omsorgstjenesten 2013: statistikk om tjenester og
tjenestemottakere. Oslo: Statistisk sentralbyrå; 2014.
8. Kirchhoff JW. Fra vedtak til tjeneste: om utformingen av
nødvendig helsehjelp i hjemmebaserte tjenester. Halden: Høgskolen i
Østfold; 2013.
9. Aasgaard HS, Disch PG, Fagerström L, Landmark BT. Pårørende
til aleneboende personer med demens – Erfaringer fra samarbeid med
hjemmetjenesten etter ny organisering. Nordisk Sygeplejeforskning.
2014;4(2):114-28.
10. Kröger T. Interplay between formal and informal care for
older people: the state of the Nordic research.
Äldreomsorgsforskning I Norden En kunskapsöversikt Köpenhamn:
Nordiska ministerrådet Tema Nord. 2005.
11. Døhl Ø, Garåsen H, Kalseth J, Magnussen J. Factors
associated with the amount of public home care received by elderly
and intellectually disabled individuals in a large Norwegian
municipality. Health & Social Care in the Community.
2015:n/a-n/a.
12. Dale B, Söderhamn U, Söderhamn O. Self-care ability among
home-dwelling older people in rural areas in southern Norway.
Scandinavian Journal of Caring Sciences. 2012;26(1):113-22.
13. Ekwall A, Sivberg B, Hallberg IR. Dimensions of informal
care and quality of life among elderly family caregivers.
Scandinavian Journal of Caring Sciences. 2004;18(3):239-48.
14. Daatland SO, Veenstra M, Lima IAÅ, Studien av livsløp gok.
Helse, familie og omsorg over livsløpet: resultater fra LOGG og
NorLAG. Oslo: Norsk institutt for forskning om oppvekst, velferd og
aldring; 2009.
15. Moorer P, Suurmeijer TPBM. The Effects of Neighbourhoods on
Size of Social Network of the Elderly and Loneliness: A Multilevel
Approach. Urban Studies (Routledge). 2001;38(1):105-18.
16. Barron CR, Foxall MJ, Von Dollen K, Jones PA, Shull KA.
Marital status, social support, and loneliness in visually impaired
elderly people. Journal of Advanced Nursing. 1994;19(2):272-80.
17. Golden J, Conroy RM, Bruce I, Denihan A, Greene E, Kirby M,
et al. Loneliness, social support networks, mood and wellbeing in
community-dwelling elderly. International Journal of Geriatric
Psychiatry. 2009;24(7):694-700.
18. Normann TM. Svekket helse – mindre sosial kontakt: sosial
deltakelse. Samfunnsspeilet. 2010;24(5-6):88-97.
19. Bøen H. Hvem er brukere av eldresentrene?: en sammenlikning
av hjemmeboende over 65 år som er brukere av eldresentrene med dem
som ikke er brukere i to bydeler i Oslo. Oslo:
Folkehelseinstituttet; 2008.
20. Hofseth C, Norvoll R. Kommunehelsetjenesten – gamle og nye
utfordringer: en studie av sykepleietjenesten i sykehjem og
hjemmesykepleien. Oslo: Sintef, UNIMED, Ledelse, organisasjon og
samhandling; 2003.
21. Birkeland A, Natvig GK. Eldre som bor alene og deres
erfaringer med hvordan hjemmesykepleien ivaretar deres sosiale
behov. Norsk Tidsskrift For Sykepleieforskning. 2008;10(2):3-14.
22. Jacobsen DI. Hvordan gjennomføre undersøkelser?: innføring
i samfunnsvitenskapelig metode. Kristiansand: Høyskoleforlaget;
2005.
23. Andersson L. Loneliness research and interventions: a
review of the literature. Aging & Mental Health.
1998;2(4):264-74.
24. Orrebakken HB, Drageset S, Natvig GK. Samanhengen mellom
helserelatert livskvalitet og kontakt med eigne barn hos kognitivt
klåre sjukeheimsbebuarar. Nordisk Sygeplejeforskning.
2013;3(1):3-14.
25. Andersson L. Intervention Against Loneliness in a Group of
Elderly Women: A Process Evaluation. Human Relations.
1984;37(4):295-310.
26. Skog O-J. Å forklare sosiale fenomener: en regresjonsbasert
tilnærming. 2. utgave. Oslo: Gyldendal Akademisk; 2004.
27. Ruyter KW, Førde R, Solbakk JH. Medisinsk og helsefaglig
etikk. 3. utg. ed. Oslo: Gyldendal Akademisk; 2014.
28. Fyrand L. Sosialt nettverk: teori og praksis. Oslo:
Universitetsforlaget; 2005.
29. Kirchhoff JW, Gjellebæk C, Tangen M. Personlige relasjoner
har betydning for pasienters tilfredshet på sykehjem. Sykepleien
Forskning.
2014;9(3):226-33.























0 Kommentarer