Sykepleieres og studenters kunnskap og holdninger til smerte og smertelindring hos voksne

Sykepleiere og studenter trenger å styrke sin kompetanse på smertehåndtering på flere områder.
Bakgrunn: Smerter er fortsatt utilstrekkelig behandlet til tross for økt kunnskap. Forskning viser at sykepleieres kunnskaper og holdninger til smerter er mangelfull, men vesentlig for tilfredsstillende smertelindring av pasienten.
Hensikt: Å få økt kunnskap om sykepleieres og sykepleiestudenters kunnskaper om og holdninger til smerter og smertelindring hos voksne.
Metode: En tverrsnittstudie der data ble samlet inn ved hjelp av den norske versjonen av kartleggingsverktøyet Nurses’ Knowledge and Attitudes Survey Regarding Pain (NKAS-N). NKAS-N inneholder 39 spørsmål vedrørende smertehåndtering og smertelindring. Studien inkluderte totalt 200 sykepleiere og sykepleiestudenter fra ett universitetssykehus og én høyskole.
Resultater: Det endelige utvalget besto av 165 deltakere og ga en svarprosent på 83 prosent. Prosentvis gjennomsnittlig riktige svar var 71,1 prosent for sykepleierne og 58,5 prosent for sykepleiestudentene. Sykepleierne skåret signifikant bedre enn sykepleiestudentene
(p < 0,001).
Konklusjon: Både sykepleiere og sykepleiestudenter hadde gode kunnskaper om smertelindring på noen områder. Studien avdekket imidlertid at sykepleiere og sykepleiestudenter var engstelige for respirasjonsdepresjon og opioidavhengighet. Videre var det et gap mellom teoretisk kunnskap og praktisk handling synliggjort gjennom to pasienthistorier. Det er et behov for å styrke kompetansen om smertehåndtering.
Introduksjon
Å lindre smerter har alltid vært viktig innenfor pleie av syke.
Den norske legeforeningen (1) slår fast at smerte er en subjektiv
opplevelse i tråd med International Association for the Study of
Pain (IASP) (2). IASP vektlegger at pasienten blir trodd på og at
ingen andre enn pasienten kan bestemme om smerten eksisterer eller
dens intensitet (2,3). Ifølge Legeforeningen bør alle avdelinger
som ivaretar kirurgiske pasienter ha rutiner for smertebehandling.
Målet for postoperativ smertelindring er ikke å overskride 3 på
numerisk rangskala (NRS-11), der 0 er ingen smerter og 10 er verst
tenkelige smerter (1).
Sykepleiere arbeider nær pasienten og har dermed en unik
mulighet til å kartlegge pasientens smertetilstand, samt vurdere
effekten av smertebehandlingen. Det å smertelindre en pasient er en
utfordrende oppgave som krever oppdaterte kunnskaper,
tilfredsstillende ferdigheter, samt holdninger som frembringer
tillit, omsorg og en overbevist tro på det pasienten sier
(4,5).
I denne artikkelen er fokuset på medikamentell smertebehandling
etter kirurgiske inngrep og ved alvorlig kreftsykdom. Disse
tilstandene krever ofte behandling med opioider. Vurdering av
smerteintensitet og administrering av opioider er viktige oppgaver
som sykepleieren har ansvaret for (6,7). Forskning viser imidlertid
at sykepleiernes holdninger og kunnskaper er viktige faktorer som
kan hindre god smertelindring, og at det fremdeles eksisterer myter
og misoppfatninger om bruk av opioider (5,8–13). Mange sykepleiere
frykter for avhengighet av opioider og respirasjonsdepresjon
grunnet overdosering med opioider, noe som kan føre til at
pasienter ikke blir godt nok smertelindret (7,14–16). Å
underbehandle smerter er uetisk (16,17). Av den grunn er det viktig
å rette oppmerksomheten mot sykepleierens kunnskaper om og
holdninger til smerter. Funnene fra en norsk studie (18) viste at
leger og sykepleiere rapporterte at pasientene ofte eller veldig
ofte oppnådde tilfredsstillende postoperativ smertebehandling ved
deres avdeling. En høy andel av utvalget rapporterte lav
egenkompetanse om behandling av nevropatisk smerte, mens andelen
var høyere når det gjaldt egen kompetanse om behandling av
nociseptive smerter. Det var ingen signifikante forskjeller mellom
profesjonene med hensyn til vurdering av egen kompetanse. I en
norsk studie fra 1998 (19), vurderte leger og sykepleiere egen
kunnskap og kompetanse om smerter hos kreftpasienter og pasienter
med kronisk smerte. Sykepleierne vurderte sin egen kompetanse
lavere enn legene med hensyn til nociseptive og nevrogene smerter
og høyere når det gjaldt psykiske og sosiale dimensjoner ved
smerte, mens det ikke var noen forskjeller når det gjaldt
eksistensielle eller åndelige dimensjoner (19). I begge studiene
(18–19) var det helsepersonellets egen vurdering av egen kompetanse
som ble kartlagt. Det er ikke funnet norske studier som kartlegger
kunnskaper og holdninger til smerte hos voksne ved hjelp av et
validert kartleggingsverktøy.
Hensikten med studien var å beskrive sykepleieres og
sykepleiestudenters kunnskaper om og holdninger til smerter hos
voksne pasienter inneliggende på kirurgisk avdeling.
Metode
Utvalg
I denne deskriptive tverrsnittsundersøkelsen ble 200 sykepleiere og sykepleiestudenter inviterte til å delta. Av disse var 114 sykepleiere ved fem kirurgiske sengeposter fra et universitetssykehus, og 86 var sykepleiestudenter i siste studieår ved en høgskole. Sykepleiestudentene i siste studieår hadde hatt smerteundervisning, samt gjennomført kirurgisk praksis. De hadde derfor et teoretisk og et visst praktisk grunnlag for å svare på spørsmålene. Vi hadde interesse av å se hva de hadde lært, mindre enn et halvt år før de skulle begynne i jobb som sykepleiere.
Instrumenter
Spørreskjemaet Nurses’ Knowledge and Attitudes Survey Regarding
Pain (NKAS) ble utviklet i 1987 av Ferrell og McCaffery for å
vurdere sykepleieres og andre helsearbeideres kunnskaper om og
holdninger til smertebehandling. NKAS brukes også til å evaluere
opplærings- eller utdanningsprogrammer (20). Skjemaet bygger på
standarder fra American Pain Society, Agency for Health Care Policy
and Research og Verdens helseorganisasjon (20). Skjemaet tester
kunnskaper og holdninger gjennom spørsmål og utsagn som krever
eksakte svar. Det grunnleggende ved NKAS er at for å lykkes i
smertelindringen, må sykepleieren være lydhør overfor pasientens
subjektive opplevelse av smertene.
NKAS ble oversatt til norsk etter tillatelse fra forfatterne.
Oversettelsen ble utført etter gjeldende internasjonale
retningslinjer inkludert reoversettelse ved to profesjonelle
oversettere (21–23). Det var avgjørende at de oversatte spørsmålene
målte det originalspørsmålene var konstruert for å måle (21).
Medikamentelle tilpasninger ble konferert med lege og farmasøyt.
NKAS-N ble vurdert til å ha tilfredsstillende reliabilitet og
validitet (24).
NKAS-N består av 39 spørsmål fra områdene smertevurdering,
smertehåndtering og medikamentell smertelindring. I de første 21
spørsmålene skal man ta stilling til om et utsagn er sant eller
usant. De neste 14 er multiple choice med tre til fem
svaralternativer hvor kun ett er riktig. De fire siste spørsmålene
er basert på to pasienthistorier der sykepleieren skal vurdere
pasientens smerteintensitet, etter at pasienten selv har bedømt
sine smerter på NRS-11. Til slutt skal sykepleieren angi hvor mye
morfin hun ville gitt ut fra fire faste svaralternativer. Bruk av
de to pasienthistoriene er en metode for å komme nærmere en reell
situasjon der man skal benytte kunnskap i smertevurderingen av en
pasient. For hvert spørsmål blir det gitt 0 poeng for galt svar og
1 poeng for rett svar, slik at maksimal oppnåelig poengsum er 39
poeng. Antall korrekte svar for hvert utfylte skjema kalles
sumskår. Det tar 20–25 minutter å fylle ut skjemaet. Deltakerne
svarte også på spørsmål om alder, utdanning, erfaring og
stillingsbrøk.
Datainnsamling
Datainnsamlingen ble utført primo 2009. Sykepleierne fikk informasjon om studien på personalmøter og mail via sykehusets intranett. Det ble understreket at alle skulle svare på alle spørsmål og velge dét alternativet de trodde var rett svar. Sykepleierne fylte ut skjemaet inklusive demografiske data i arbeidstiden. Studentene fikk informasjon om studien på intranett og muntlig informasjon ble gitt i forkant av utfyllingen av skjemaene, som ble gjennomført i en skoletime.
Forskningsetiske overveielser
Ved gjennomføring av prosjektet ble forskningsetiske retningslinjer fulgt (25). Prosjektet, inklusive informasjonsskrivene til sykepleiere og sykepleiestudenter, ble forhåndsgodkjent av Personvernombudet for forskning hos Norsk samfunnsvitenskapelig datatjeneste (NSD). Det ble innhentet tillatelse til gjennomføring av undersøkelsen ved sykehus og høyskole. I informasjonsskrivene ble konfidensialitet og frivillig deltakelse understreket. I de demografiske dataene ble alder kategorisert og kjønn ikke registrert, i den hensikt å ivareta deltakernes anonymitet.
Statistiske analyser
Dataene ble analysert ved bruk av SPSS versjon 17. Deskriptiv statistikk ble benyttet for å analysere bakgrunnsdataene. Gjennomsnittlig sumskår ble beregnet i gruppene med sykepleiere og sykepleiestudenter. Forskjellen i gjennomsnittlig sumskår mellom de to gruppene ble undersøkt med Student t-test. Signifikansnivået ble satt til 5 prosent (p < 0,05). Det ble beregnet prosentvise korrekte svar på hvert av de 39 spørsmålene både i det samlede utvalget og i hver av de to gruppene.
Resultater
Demografiske data
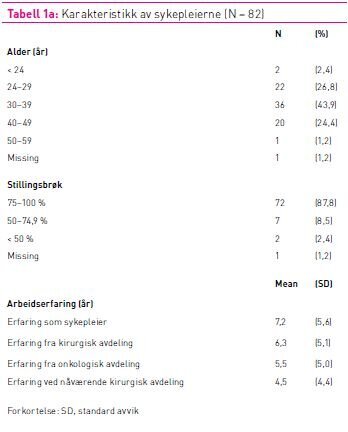
Totalt 165 (83 prosent) besvarte spørreskjemaet, fordelt på 82 (49,7 prosent) sykepleiere og 83 (50,3 prosent) sykepleiestudenter. Studentene hadde ingen arbeidserfaring som sykepleiere, derfor ble kun alder registrert. Sykepleiergruppen hadde en arbeidserfaring fra 0–26 år med et gjennomsnitt på sju år. Innen sykepleiergruppen var fire kliniske spesialister, ni hadde spesialutdanning og én begge deler. Tabell 1a og 1b gir en oversikt over bakgrunnsdata for begge grupper (se tabell 1a og 1b).
Spørreundersøkelsen
I denne spørreundersøkelsen varierte sumskår i det samlede utvalget mellom 16 og 37 med et gjennomsnitt på 25,2 (64,7 prosent). Sykepleierne hadde en gjennomsnittlig sumskår på 27,7 (71,1 prosent) med en variasjon mellom 19 og 37. Studentene hadde tilsvarende et gjennomsnitt på 22,8 (58,5 prosent) og varierte mellom 16 og 32. Det betyr at sykepleierne som gruppe svarte nesten 5 poeng bedre enn studentgruppen. Resultatene fra t-testen viste at det var statistisk signifikant forskjell i gjennomsnittlig sumskår mellom sykepleiere og studenter, t=8,30, p<0,001.
Best besvarte spørsmål
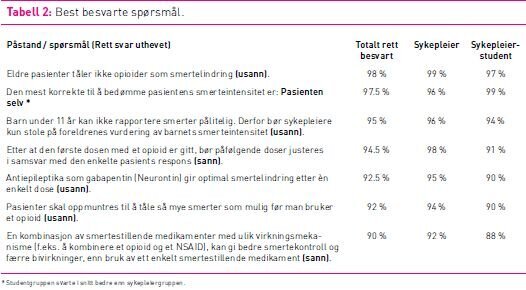
Tabell 2 viser hvilke spørsmål sykepleier- og studentgruppen hadde flest korrekte svar på. Begge grupper skåret høyt blant annet på at det er pasienten selv som best bedømmer egen smerte, at eldre pasienter tåler opioider og at en multimodal smertelindring kan gi bedre smertekontroll enn bruk av ett enkelt smertestillende legemiddel. (Se tabell 2.)
Dårligst besvarte spørsmål
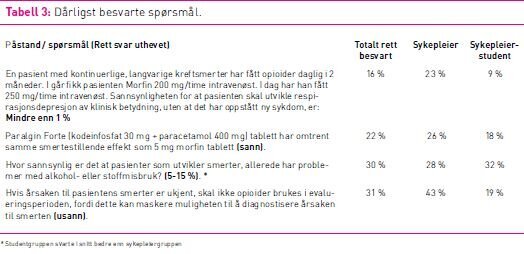
De fire spørsmålene som oftest ble besvart feil i sykepleier- og studentgruppen omhandlet blant annet redsel for respirasjonsdepresjon og opioidavhengighet og presenteres i tabell 3. De neste fire var 2 pasienthistorier med hvert sitt a- og b-spørsmål. Disse presenteres hver for seg nedenfor (se tabell 3).
Følgende pasienthistorie ble presentert og rett svar er
uthevet: «Anders er 25 år gammel, og dette er hans første dag etter
operasjonen. I det du kommer inn på rommet, smiler han til deg og
fortsetter å snakke og spøke med den som er på besøk. Dine
observasjoner viser følgende; BT=120/80, hjertefrekvens=80,
respirasjonsfrekvens=18. På en skala fra 0–10 (hvor 0 = ingen
smerte eller ubehag, 10 = verst tenkelige smerte / ubehag), angir
han sin smerte til 8.
I pasientens kurve skal du markere hans grad av smerter på
skalaen under. Sett kryss i den boksen du mener representerer din
vurdering av Anders’ smerter:
0 1 2 3 4 5 6 7 8 9 10
Legens ordinasjon av smertestillende medikament er «Morfin 1–3
mg IV ved behov inntil hver time til smertelindring».
Hvilket tiltak vil du iverksette på dette tidspunktet? Ikke gi
morfin foreløpig, Gi morfin 1 mg IV nå, Gi Morfin 2 mg IV nå, Gi
morfin 3 mg IV nå.
I alt 37 prosent av sykepleierne og 38 prosent av studentene
markerte ved tallet «8», slik pasienten anga sine smerter til å
være. Når sykepleieren skulle avgjøre hvilken morfindose pasienten
burde få ut fra legens ordinasjon, valgte kun 28 prosent av
sykepleierne rett svar, som var å gi 3 mg morfin intravenøst
umiddelbart og bare 6 prosent av studentene valgte rett
svaralternativ.
Videre ble pasienthistorie nummer 2 presentert nøyaktig lik den
forrige, bortsett fra følgende setning: «I det du kommer inn på
rommet hans, ligger han rolig i sengen og lager en grimase i det
han snur seg i sengen». Pasienten anga sin smerte også i dette
tilfellet til å være «8».
Når pasientens smerteintensitet skulle markeres på NRS-skalaen,
valgte 52 prosent av sykepleierne og 46 prosent av studentene «8».
Alternativene for smertebehandling var lik som i forrige
pasienthistorie. I alt 46 prosent av sykepleierne og kun 12 prosent
av studentene valgte å gi 3 mg morfin intravenøst, som er rett
svaralternativ. Av de sykepleiere og studenter som valgte å markere
ved tallet «8», var det dermed ikke alle som valgte rett dose
morfin som smertelindrende tiltak. De sykepleiere og studenter som
valgte å gi 3 mg, hadde samtlige notert «8» på NRS-skalaen.
Diskusjon
Dette er den første studien som evaluerer sykepleieres og
sykepleiestudenters kunnskap om og holdninger til smerte hos voksne
i Norge ved bruk av NKAS. Hovedfunnene i studien var at både
sykepleiere og sykepleiestudenter hadde gode kunnskaper innen noen
områder, men at det fortsatt eksisterte redsel for
respirasjonsdepresjon og opioidavhengighet. Videre var det et gap
mellom teoretisk kunnskap og praktisk handling synliggjort gjennom
to pasienthistorier.
Studien viste at få i utvalget tok hensyn til pasientens egen
smertevurdering i de to pasienthistoriene, selv om de tidligere
hadde svart at pasienten selv er den som best bedømmer egen
smerteintensitet. Dette kan bety at sykepleierne og studentene ikke
tok hensyn til pasientens subjektive utsagn i pasienthistoriene. At
sykepleieres vurdering av pasientens smerteintensitet ikke alltid
stemte overens med pasientens egenvurdering, fremkommer i annen
forskning. Pasienter vurderte ofte egen smerteopplevelse til å være
høyere enn det sykepleiere vurderte (8,26–28). Intervensjonen ved
smertelindring er definert i Nursing Interventions Classification
(NIC) som «the alleviation of pain or a reduction in pain to a
level of comfort that is acceptable to the patient» (29). Skal
effekten av smertebehandlingen vurderes ut fra det som er et
akseptabelt smertenivå for pasienten, må sykepleieren lytte til
pasienten. Det er derfor bekymringsfullt at så mange av deltakerne
i studien valgte et lavere tall enn det pasienten angir i
pasienthistorien, når de skulle markere pasientens smertenivå i
NRS-skalaen. Ifølge McCaffery og Ferrell er det bare tallet 8 som
er rett, fordi det er «det pasienten sier» (20). I en tilsvarende
studie i Italia markerte 46 prosernt av 66 sykepleiere «8» der
pasienten smiler, og 52 prosent når pasienten snudde seg i sengen
med grimaser (12).
Pasienthistoriene i NKAS avspeilte til en viss grad praksis, og
var nyttige for å se om sykepleierne tok hensyn til pasientens
opplevelse av smertene. I tillegg ble det synliggjort i hvilken
grad sykepleiernes avkryssing av morfindose ble påvirket av
beskrivelsen av pasientens atferd. Mange hadde en tilbøyelighet til
å ville gi mer morfin til en pasient som viste tegn på smerter, enn
til den som smilte. Sykepleierne og studentene tolket pasientens
egen smerteopplevelse i lys av pasienthistorienes beskrivelse av
atferd. McCaffery og Beebe understreker at pasientens atferd kan
være et forsøk på å avlede og utholde smertene (31). Svarene fra
pasienthistoriene viste at mange av sykepleierne og studentene
valgte å gi en ineffektiv dose, eller avsto fra å ville gi morfin
enn så lenge. Det betyr at de ville ha latt pasienten ha så sterke
smerter som 8 på en skala fra 0–10. Dette til tross for at så mange
som 98 prosent av sykepleierne og 91 prosent av studentene svarte
at når et opioid var gitt, burde påfølgende dose blitt justert
etter pasientens respons. Ifølge McCaffery, Pasero og Ferrell skal
dosen med opioider økes med 25–50 prosent når den forrige dosen
anses som ineffektiv (16, 31). Når pasientene i pasienthistoriene
vurderte smertene til å være fra 6–8 hver halve time etter å ha
fått en morfindose på 2 mg, har ikke denne dosen hatt ønsket
effekt, og burde justeres opp til 3 mg. Resultatene synliggjorde en
uoverensstemmelse mellom sykepleierne og studentenes kunnskap, og
hvordan denne kunnskapen ble anvendt i de to pasienthistoriene.
Dihle et al. (10) fant lignende resultater i en norsk studie om
postoperativ smertehåndtering. Det ble gjort observasjoner av
sykepleiere i praksis, samt intervjuer med sykepleierne i etterkant
om den smertebehandlingen som ble utført. Studien avdeket at
sykepleierne hadde bedre kunnskaper teoretisk, enn det de
praktiserte overfor pasienter med smerter (10). Dette viste at
holdningsendringer og kunnskapsøkning var nødvendig, i den hensikt
å styrke kompetansen innen smertebehandling. Bruk av NKAS i
sykepleierutdanningen og på sykehus kan synliggjøre områder med
svak kompetanse. Undervisning kombinert med veiledning i reelle
pasientsituasjoner kan være hensiktsmessig for å bedre
smertelindringen til kirurgiske pasienter og pasienter med
kreftsykdom. Forhåpentligvis kan det gi sykepleieren større
trygghet og pasienten bedre smertelindring.
Opiofobi
Når sykepleierne krysset av ved en ineffektiv dose, eller valgte
ikke å gi mer morfin selv om pasienten hadde smerter, kan det
skyldes en bekymring for at pasienten skulle utvikle
medikamentavhengighet. Denne «opiofobien» medførte en
overforsiktighet ved administrering av opioider (9,14,17).
Imidlertid skal redselen for en fremtidig avhengighet ikke hindre
sykepleieren i å smertelindre med en effektiv dose (32). Det er
viktig å vite at behovet for opioider reduseres når smertene avtar,
som etter et kirurgisk inngrep og i mer stabile faser av
kreftsykdom. Mindre enn 1 prosent av pasienter får et
avhengighetsproblem som følge av smertebehandling (30,33). At
sykepleiere administrerte lavere doser opioider enn hva som var
ordinert «ved behov», fremkom også i internasjonal forskning
(9,13,34).
Respirasjonsdepresjon forekommer sjelden hos pasienter som har
fått stabile doser med opioider i flere måneder (31). Dette visste
82 prosent av sykepleierne og 46 prosent av studentene. I et senere
spørsmål settes denne problemstillingen inn i en klinisk
sammenheng. Nå var det bare 23 prosent av sykepleierne og 9 prosent
av studentene som visste at faren for respirasjonsdepresjon er
minimal. Selv om morfindosen i eksemplet er høy, er økningen kun 25
prosent, som anbefalt. Totalt sett viste sykepleierne og studentene
at de hadde grunnleggende kunnskap. Praksiseksempelet viste
imidlertid at de hadde problemer med å bruke den.
McCaffery har definert smerte som «Pain is whatever the
experiencing person says it is, existing whenever he says it does»
(35). Det er viktig at sykepleieren erkjenner at «smerte er det
pasienten sier at det er». Det er kun personen selv som kan kjenne
smertens lokalisering, intensitet og hyppighet. At smerte er en
subjektiv opplevelse bekreftes av den internasjonale
smerteforeningen IASP, som i 1979 definerte smerte som «an
unpleasant sensory and emotional experience associated with actual
or potential tissue damage or described in terms of such damage»
(2). Smerteopplevelsen knyttes til en aktuell eller mulig
vevsskade, eller noe som kan kjennes ut som dette. For dårlig
smertelindring kan føre til psykologiske og fysiologiske
komplikasjoner, samt bidra til utvikling av kroniske smerter
(36,37).
Sykepleierne og sykepleiestudentene i studien visste at det er
pasienten selv som best kan kjenne og bedømme smerteintensiteten.
Dette ble synliggjort ved at 96 prosent av sykepleierne og så mange
som 99 prosent av studentene krysset av for «pasienten selv» og
dermed svarte rett på spørsmålet om hvem som best kan bedømme
pasientens smerteintensitet. Det er betryggende at svært få krysset
av for legen, primærsykepleieren eller familien. På spørsmålet om
den mest sannsynlige forklaringen på at en pasient ba om økt dose
smertestillende medikament, svarte 94 prosent av sykepleierne og 83
prosent av studentene at det var fordi pasienten opplevde økte
smerte. Underforstått at det dermed ikke skyldes angst,
oppmerksomhetsbehov eller medikamentavhengighet.
Begrensninger
Selv om funnene gikk i samme retning som lignende internasjonale studier med bruk av NKAS (12,34,38,39), er de ikke nødvendigvis representative for alle sykepleiere i Norge. En svakhet ved studien var at utvalget kun var hentet fra ett universitetssykehus og én høyskole innenfor én helseregion. Studien ble gjennomført i 2009 og man kan heller ikke utelukke at endringer i praksis og undervisning ville gitt et annet resultat om studien hadde blitt gjennomført i dag. At sykepleierne var rekruttert fra kirurgiske avdelinger som forholdsvis ofte benyttet opioider som smertelindring, kan ha påvirket resultatene. Sykepleierne i denne studien kan dermed ha flere riktige svar enn om utvalget hadde blitt rekruttert fra andre typer avdelinger.
Konklusjon
Resultatene fra studien viste at mange fortsatt frykter
respirasjonsdepresjon og opioidavhengighet. Videre var det et gap
mellom teoretisk kunnskap og praktisk handling synliggjort gjennom
to pasienthistorier. På noen områder innen smertelindring viste
sykepleiere og sykepleiestudenter at de hadde god kunnskap og gode
holdninger.
Studien synliggjorde et behov for å styrke kompetansen, slik at
sykepleiere og studenter kan bli dyktigere til å håndtere
pasientens smerter. Undersøkelsen avdekket at sykepleiere og
studenter må bli flinkere til å ta hensyn til det pasienten
uttrykker, synliggjort gjennom pasienthistorien. Videre må
sykepleiere og studenter forbedre kunnskapen om og fornye
holdningene til smertebehandling med opioider.
Implikasjoner for praksis
Det å kartlegge kunnskaper og holdninger er ikke nok, men
resultater fra kartleggingsstudier gir en mulighet til å
identifisere områder for forbedring. Å heve kunnskapsnivået og
styrke holdningene til sykepleiere og studenter, vil kunne komme
pasientene til gode. Denne undersøkelsen i seg selv var ikke
omfattende nok til å kunne generalisere på landsbasis, men ga
indikasjoner som kan følges opp med lignende studier. Nye studier
kan danne grunnlag for kompetanseheving innen utdanning, opplæring
i praksis og for videre forskning. NKAS har blitt validert og er nå
tilgjengelig på norsk. Dermed kan kartlegging av sykepleieres
kunnskaper om og holdninger til smerter gjennomføres i flere
sammenhenger, både lokalt og nasjonalt.
Takk til avdelingsledere, sykepleiere og sykepleiestudenter som gjorde denne studien mulig.
Referanser
1. Den norske legeforening. Retningslinjer for smertebehandling
i Norge. Den norske legeforening 2009.
http://legeforeningen.no/pagefiles/42355/retningslinjer%20smertebehandl….
(Nedlastet 26.01.2015).
2. International Association for the Study of Pain (IASP).
http://www.iasp-pain.org/Taxonomy?navItemNumber=576 (Nedlastet
26.01.2015).
3. Dihle A. Smerte og smertelindring. I: Hovind IL (red.).
Anestesisykepleie. Akribe AS, Oslo 2011 (s. 95–117).
4. Carr E. Barriers to effective pain management. Journal of
Perioperative Practice. 2007;17:200.
5. Carr ECJ, Meredith P, Chumbley G, Killen R, Prytherch DR,
Smith GB. Pain: A quality of care issue during patients› admission
to hospital. Journal of Advanced Nursing. 2014;70:1391–403.
6. Francis L, Fitzpatrick JJ. Postoperative Pain: Nurses’
Knowledge and Patients’ Experiences. Pain Management Nursing.
2013;14:351–7.
7. Taylor A, Stanbury L. A review of postoperative pain
management and the challenges. Current Anaesthesia & Critical
Care. 2009;20:188–94.
8. Yildirim YK, Cicek F, Uyar M. Knowledge and attitudes of
Turkish oncology nurses about cancer pain management. Pain
Management Nursing: Official Journal of the American Society of
Pain Management Nurses. 2008;9:17–25.
9. Coulling S. Nurses› and doctors› knowledge of pain after
surgery. Nursing Standard. 2005 5/4;19:41–9.
10. Dihle A, Bjolseth G, Helseth S. The gap between saying and
doing in postoperative pain management. Journal of Clinical
Nursing. 2006;15:469–79.
11. Apfelbaum JL, Chen C, Mehta SS, Gan TJ. Postoperative pain
experience: results from a national survey suggest postoperative
pain continues to be undermanaged. Anesthesia and analgesia.
2003;97:534–40.
12. Bernardi M, Catania G, Tridello G. Knowledge and attitudes
about cancer pain management: a national survey of Italian hospice
nurses. Cancer Nursing. 2007;30:E20–6.
13. Lorentzen V, Hermansen IL, Botti M. A prospective analysis
of pain experience, beliefs and attitudes, and pain management of a
cohort of Danish surgical patients. European Journal of Pain.
2012;16:278–88.
14. Auret K, Schug SA. Underutilisation of opioids in elderly
patients with chronic pain. Drugs & Aging. 2005;22:641–54.
15. Cullen L, Greiner J, Titler MG. Pain management in the
culture of critical care. Critical care nursing clinics of North
America. 2001;13:151–66.
16. McCaffery M, Ferrell BR, Pasero C. Nurses› personal
opinions about patients› pain and their effect on recorded
assessments and titration of opioid doses. Pain Management Nursing.
2000;1:79–87.
17. Brennan F, Carr DB, Cousins M. Pain Management: A
Fundamental Human Right. Anesthesia & Analgesia.
2007;105:205–21.
18. Rognstad M-K, S, Johannessen TEB, Kvarstein G, Skauge M,
Undall E, et al. Attitudes, beliefs and self-reported competence
about postoperative pain among physicians and nurses working on
surgical wards. Scandinavian Journal of Caring Sciences.
2012;26:545–52.
19. Skauge M, Borchgrevink PC, Kaasa S. [Self-evaluation of
knowledge and competence with regard to the treatment of pain].
Tidsskrift for Den norske legeforening. 1998;118:536–40.
20. Ferrell B, McCaffery M. Nurses` Knowledge and Attitudes
Survey Regarding Pain. (http://prc.coh.org) City of Hope,
California 2014.
21. Beaton DE, Bombardier C, Guillemin F, Ferraz MB. Guidelines
for the process of cross-cultural adaptation of self-report
measures. Spine. 2000;25:3186–91.
22. Guillemin F, Bombardier C, Beaton D. Cross-cultural
adaptation of health-related quality of life measures: literature
review and proposed guidelines. Journal of Clinical Epidemiology.
1993;46:1417–32.
23. Koller M, Aaronson NK, Blazeby J, Bottomley A, Dewolf L,
Fayers P, et al. Translation procedures for standardised quality of
life questionnaires: The European Organisation for Research and
Treatment of Cancer (EORTC) approach. European Journal of Cancer.
2007;43:1810–20.
24. Granheim TH. Den norske versjonen av «Nurses› Knowledge and
Attitudes Survey Regarding Pain»: oversettelse, reliabilitet og
validering. Masteroppgave i klinisk sykepleievitenskap, Avdeling
for sykepleierutdanning, Høgskolen i Oslo. 2009.
25. Sykepleiernes Samarbeid i Norden. Etiske retningslinjer for
sykepleieforskning i Norden. 2003.
26. Ene KW, Nordberg G, Bergh I, Johansson FG, Sjöström B.
Postoperative pain management – the influence of surgical ward
nurses. Journal of Clinical Nursing. 2008;17:2042–50.
27. Sloman R, Rosen G, Rom M, Shir Y. Nurses’ assessment of
pain in surgical patients. Journal of Advanced Nursing.
2005;2:125–32.
28. Gunningberg L, Idvall E. The quality of postoperative pain
management from the perspectives of patients, nurses and patient
records. Journal of Nursing Management. 2007;7:756–66.
29. Bulechek GM, Butcher HK, McCloskey Dochterman JM, Wagner C.
Nursing interventions classification (NIC) 6th ed. ed. St. Louis:
Elsevier; 2013.
30. McCaffery M, Beebe A. Smerter. Lærebok for helsepersonell.
Oslo: Gyldendal Akademisk; 2001.
31. McCaffery M, Pasero C, Ferrell BR. Nurses› Decisions About
Opioid Dose. AJN The American Journal of Nursing. 2007;107:35–9.
32. McCaffrey M, Ferrell BR. Nurses› knowledge of pain
assessment and management: How much progress have we made? Journal
of Pain and Symptom Management. 1997;14:175–88.
33. Marks RM, Sachar EJ. Undertreatment of medical inpatients
with narcotic analgesics. 1973;78:173–81.
34. Matthews E, Malcolm C. Nurses› knowledge and attitudes in
pain management practice. British Journal of Nursing.
2007;16:174–9.
35. McCaffery M. Nursing the Patient in Pain. London: Harper
and Row Publishers Ltd.; 1983.
36. Kehlet H, Jensen TS, Woolf CJ. Persistent postsurgical
pain: risk factors and prevention. Lancet. 2006;367:1618–25.
37. Katz J, Seltzer Z. Transition from acute to chronic
postsurgical pain: risk factors and protective factors. Expert
Review of Neurotherapeutics. [Review]. 2009;9:723–44.
38. Lui LYY, So WKW, Fong DYT. Knowledge and attitudes
regarding pain management among nurses in Hong Kong medical units.
Journal of Clinical Nursing. 2008;17:2014–21.
39. Plaisance L, Logan C. Nursing students› knowledge and
attitudes regarding pain. Pain Management Nursing.
2006;7:167–75.


















0 Kommentarer