Pasienters erfaring med sjelesorg i en psykiatrisk klinikk
Sammendrag
Bakgrunn: Det er en økende erkjennelse av betydningen av å ivareta pasienters religiøse og åndelige behov i behandling og rehabilitering av psykiske lidelser. I sykehus blir disse behovene oftest ivaretatt av prester. Hensikten med denne studien var å få fordypet kunnskap om pasienters erfaringer med sjelesorg eller samtaler med prest som en del av behandlingen, og hvilken betydning dette hadde for dem.
Metode: Et strukturert skjema med åpne spørsmål ble utarbeidet. Skjemaene ble besvart av 113 pasienter, som var innlagt på en psykiatrisk klinikkavdeling. De åpne spørsmålene ble analysert ved kvalitativ innholdsanalyse.
Resultater: Sjelesorg med prest opplevdes som et utvidet rom for å samtale om åndelige og eksistensielle tema, og omtrent halvparten av pasientene tok imot tilbudet. De opplevde dette som et nyttig tillegg i en helhetlig behandling, som bidro til å gi verdi, mening og håp. Sjelesørgeren ble beskrevet som et medmenneske, som hadde en friere posisjon enn individualterapeutene. Innholdet i samtalene med prest og terapeut var overlappende, men hadde forskjellig fokus og tilnærming.
Konklusjon: Sjelesorg ble opplevd som et nyttig supplement i et tverrfaglig behandlingstilbud. Økt samarbeid mellom prest og helsearbeider kan være et spennende faglig utviklingsområde framover.
Referer til artikkelen
Borge L, Rolfsnes J. Pasienters erfaring med sjelesorg i en psykiatrisk klinikk. Sykepleien Forskning. 2009;4(2):142-149. DOI: 10.4220/sykepleienf.2009.0070
Introduksjon
I de senere årene har det vært økende erkjennelse for betydningen av å ivareta pasienters religiøsitet og åndelige behov i behandling og rehabilitering av psykiske lidelser (1,2). Dette perspektivet er også vektlagt i Opptrappingsplanen for psykisk helse, som erkjenner at mennesket må sees både som kropp, sjel og ånd, og nødvendige hensyn må tas til menneskets åndelige og kulturelle behov, ikke bare de biologiske og sosiale (3). Når pasienten erfarer at behandleren anerkjenner og evner å forholde seg til dimensjonen ånd - kropp - sjel, vil pasienten oppleve at helsearbeideren forholder seg til hele mennesket, og dette kan motvirke desintegrasjon og være mentalt helende (4,5). Begrepet «åndelighet» (på engelsk spirituality) er et globalt anerkjent begrep, men er uklart definert i klinisk praksis og forskning (5). Både åndelighet og religiøsitet kan innebære en følelse av mening, håp og verdier, samt en forbindelse med en høyere kraft eller noe som ligger utenfor vår erfaring (2). Det er denne forståelsen vi legger til grunn i artikkelen. Litteraturoversikter viser at åndelige opplevelser synes å være en betydningsfull buffer mot belastende livshendelser, og kan bidra til å hjelpe mennesker til å overvinne fortvilelse og bekymringer (6,7,8). Religion og åndelighet kan imidlertid også oppleves negativt og bidra til psykiske problemer (6). Helsepersonells evner til å forstå menneskers erfaring og mening omkring religiøse og åndelige spørsmål er viktig for korrekt vurdering og behandling (9). Ved litteratursøk i databasene CINAHL, Medline og PsycINFO i februar 2009, med søkeordene «chaplain», «clergy», «psychotherapy» og «psychiatric inpatients», fant vi 31 artikler som var relevante i vår sammenheng. En oversiktsartikkel beskrev samarbeidet mellom prester og helsearbeidere som sentralt i det psykiske helsefeltet (10). Men begge grupper manglet kunnskaper og utdanning om de andres fagfelt og yrkesroller. Vi fant ingen publikasjoner hvor pasienter var spurt om sine erfaringer med å samtale med prest som en del av psykiatrisk behandling. Pasienter bekrefter at åndelige behov ofte ikke er prioritert eller blir neglisjert av helsepersonell (1). Tradisjonelt har behandlingskulturen i det psykiatriske fagfeltet vært lite interessert i pasienters religiøse og åndelige verdier (11). Dette kan ha bidratt til at helsepersonell er usikre på hvordan religiøs erfaring og tro kan tematiseres (11,12). Dessuten har det vært lite utforsket hvordan helsepersonell kan samarbeide med prest om disse spørsmålene i tverrfaglig behandling (13). Det er en økende oppfatning at prester med pastoralklinisk utdanning er sentrale i tverrfaglige team på sykehus (14,15), og i denne sammenheng kan presten bli definert som helsearbeider (16). Vi gjennomførte en undersøkelse ved den private stiftelsen Modum Bad, som har en landsdekkende psykiatrisk klinikk som er rammefinansiert av Helse Sør-Øst. Klinikken har 127 døgnplasser og tilbyr behandling for pasienter fordelt på fem individual- og en familieavdeling. Hovedelementer i behandlingen er samtaleterapi, individuelt og i grupper, samt miljøterapi, og vanlig varighet på oppholdene er to til tre måneder. Hovedandelen av de ansatte er psykiatriske sykepleiere, psykologer, leger og ergoterapeuter, i tillegg til to sykehusprester. Institusjonen er basert på et kristent verdigrunnlag og vektlegger likeverd, respekt for menneskets integritet og et helhetlig menneskesyn. Prestenes mandat ved Modum Bad er forankret i Den norske kirkes liv og tradisjon og er fristilt fra et behandlingsperspektiv. Tilbud om samtale med prest er en integrert del av behandlingen, og må avtales med behandlingsansvarlig terapeut. Den sjelesørgeriske praksis har som fokus å aktivere pasientenes ressurser for å bidra til helse, åndelig modning og autonomi. Tilbudet presenteres gjennom informasjon og fellesundervisning som en samtale med utgangspunkt i pasientens egen opplevelse og beskrivelse av sin livssituasjon. Samtalens mål er å styrke pasientens livsmestring og religiøse tro ved å gi rom for refleksjon og bearbeiding av egne livs- og troserfaringer. I denne prosessen er det et nært samarbeid mellom pasient, prest og terapeut. I en tidligere undersøkelse av sjelesorgvirksomheten ved Modum Bad vurderte 60 prosent av pasientene kontakten med sjelesørger som viktig (17), men studien belyste ikke på hvilken måte pasientene vurderte kontakten med presten som så positiv og betydningsfull. Hensikten med undersøkelsen var å få fordypet kunnskap om pasienters erfaringer med å samtale med prest i en behandlingssammenheng, og hvilken betydning de tillegger dette. Vi ønsket å belyse følgende spørsmål: 1) Hvilken betydning har samtaler med prest for pasientene under behandlingen? 2) Hvilke grunner har pasienter for ikke å benytte seg av tilbud om samtaler fra prest? 3) Opplever pasientene samtalene med prest og terapeut som forskjellige?
Materiale og metode Utvalg
Alle pasienter som var innlagt til behandling i løpet av en seks måneders periode i 2005-2006, ble forespurt om å delta. Grunnene til at de var innlagt til behandling var angst og depresjon, traumer etter overgrep, spiseforstyrrelser, fastlåst sorg, eksistensielle, religiøse, og relasjonelle problemer. De ansvarlige terapeuter delte ut spørreskjema til sine pasienter cirka 14 dager før utskrivelse. Til sammen 113 av totalt 162 pasienter deltok, 79 kvinner og 30 menn Fire pasienter oppga ikke kjønn og to oppga ikke alder. De fleste var i alderen 41-50 år, som er den aldersgruppen som oftest innlegges ved klinikken.
Metode
Vi benyttet et deskriptivt design og samlet inn data ved hjelp av et semistrukturert spørreskjema, som ble konstruert av forskerne. Dette er en relevant metode i studier av ukjente fenomener, eller fenomener som er kjente, men som en ønsker utdypet kunnskap om (18). Det selvkonstruerte spørreskjemaet inneholdt åpne spørsmål, og dekket sosiodemografiske data (kjønn og alder) og erfaringer fra samtaler med prest. Begrepsvaliditeten ble sikret ved at flere tilfeldige valgte pasienter pretestet skjemaet. Etter testing av det første utkastet til spørreskjemaet oppfordret enkelte pasienter og ansatte oss til å bruke et annet ord enn sjelesorg, fordi de mente at sjelesorgbegrepet var uklart. Vi valgte da å bruke «samtale med prest» som utdypende forklaring for rammene for samtalen, uten å definere selve sjelesorgbegrepet eller en bestemt sjelesørgerisk metode. Benevnelsen terapeut blir anvendt på den som er ansvarlig behandler for den enkelte pasient, og ulike helseprofesjoner hadde denne rollen.
Analyse og tolkning
Hele materialet med kvalitative data ble først lest igjennom for å sikre god oversikt. Begge forskerne gjorde en foreløpig analyse av de åpne spørsmålene hver for seg før sammenstilling. Det ble foretatt en kvalitativ innholdsanalyse av hvert spørsmål, slik de relateres til forskningsspørsmålene. Her dreier det seg om å beskrive, fortolke og forstå pasientenes svar og å søke variasjon og bredde. Den kvalitative innholdsanalysen er sammenfallende med metodeanvisninger som er gjort i andre studier (18, 19). Analysen fulgte følgende fremgangsmåte: 1) Gjennomlesning av svarene i sin helhet flere ganger. 2) Systematisering av data ved å skrive inn alle pasientenes svar under det enkelte spørsmål. 3) Gjennomlesning - med henblikk på å finne hovedtemaer og undertemaer som svarene kunne gå inn i. Svar som falt under samme tema ble gitt en bestemt fargekode. 4) Eliminering av svar som faller utenfor det området spørsmålet dreide seg om. 5) Opptelling av antall svar i hvert undertema, for å få et inntrykk av hvor fremtredende de enkelte svarreaksjoner er. 6) Rangering og presentasjon av svarene. De enkelte undertema blir eksemplifisert med pasientutsagn for å vise meningsvariasjon. 7) Temaene blir tolket på «common sense»- og teorinivå. Kategoriene ble validert mot teksten, og eksempler på utsagn var med på å validere kategoriene. Kategoriene ble utformet og vi tilstrebet at kategoriene skulle ha en intern og ekstern heterogenitet (20).
Etiske aspekter
Prosjektet ble godkjent av Norsk Samfunnsfaglig Datatjeneste, NSD, som ga tilbakemelding på at det ikke var nødvendig å søke Regional etisk forskningskomité. Det var frivillig å delta i undersøkelsen, og vi betraktet det som informert samtykke når det anonyme skjemaet ble returnert i en lukket konvolutt til avdelingens sekretær. Alle opplysninger er behandlet konfidensielt og anonymitet er ivaretatt i fremstillingen av resultatene.
Resultater
Blant de 113 hadde 31 pasienter tidligere erfaring fra å samtale med prest om åndelige spørsmål. Flere etterlyste mer informasjon om tilbudet fra prestene. I det følgende presenteres funn i form av temaer, og disse eksemplifiseres med sitater fra respondentene. Tallene i parentes angir hvor hyppig svarreaksjonene forekommer. Resultatene presenteres i tre tabeller, og presentasjonen og kommentarene følger forskningsspørsmålene.
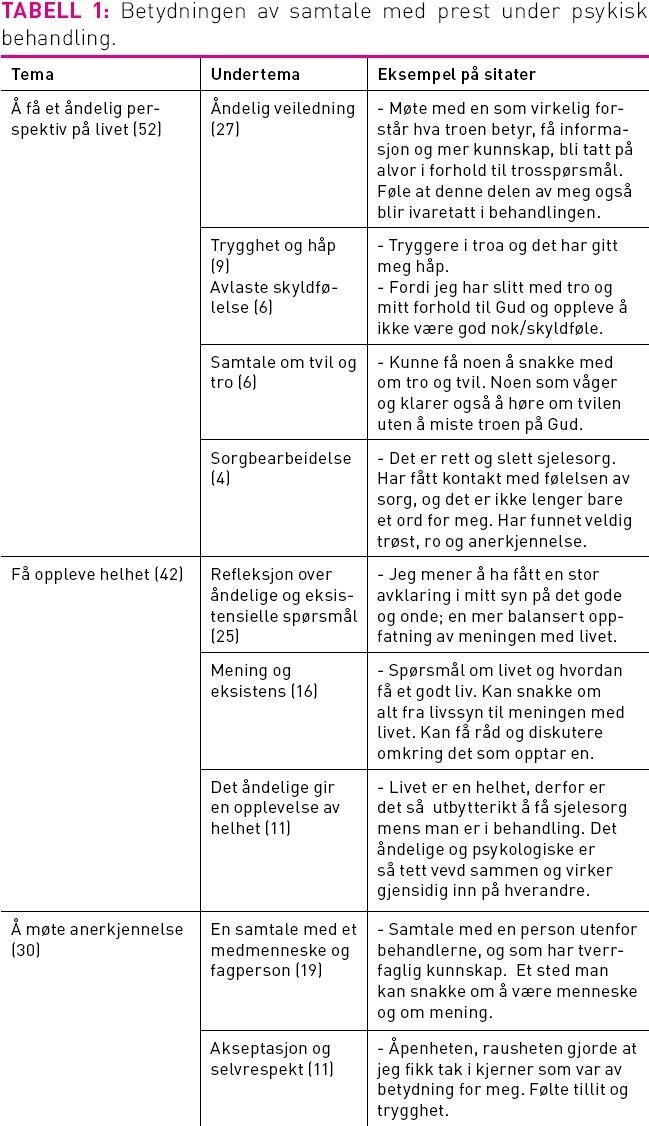
1) Hvilken betydning har samtale med prest under behandlingen?
Totalt hadde 52 pasienter samtaler med prest under oppholdet, og de fleste tok selv initiativ til samtaler. Pasientene oppsøkte prest fordi de ønsket å få et åndelig og eksistensielt perspektiv på livet, for å få trygghet og håp. De beskriver også en forventning om åndelig veiledning og hjelp til å oppleve helhet, mening og eksistens i tilværelsen, og bli avlastet for skyldfølelse. Noen ønsket å samtale om tvil og tro og bearbeide sorg. Andre ville ha konkret veiledning i åndelige spørsmål, refleksjon og tolkning av religiøse erfaringer, hjelp til å integrere livserfaringer i en religiøs selvforståelse og finne tilhørighet og mening med livet. Samtalen ble beskrevet som et eksistensielt møte, og hos flere også som en gudserfaring. Noen opplevde at de ble møtt av godhet som åpnet opp, og som ga inspirasjon til åpenhet for erfaring av Guds kjærlighet. Det synes altså å være noen særtrekk i det sjelesørgeriske møtet som gir positive erfaringer for pasientene og bidrar til en opplevelse av aksept og selvrespekt. Her vektlegges betydningen av en aksepterende, ikke dømmende holdning hos presten og møtet med presten som et omsorgsfullt medmenneske. Samtidig synes møtet å preges av prestens spesielle rolle som representant for Gud, for noe hellig og ukrenkelig som kan være viktig å identifisere seg med. Flere uttrykte at samtale med prest ga en opplevelse av en Gudsrelasjon, og samtalen kunne således bidra til å reflektere over hvordan møtet med dem selv og Gud kan erfares. De fleste som oppsøkte prest beskrev dette som utfyllende i terapiprosessen. De opplevde det åndelige og psykologiske som en helhet som hører sammen. Erkjennelse av denne helhet syntes å gi mening og håp.
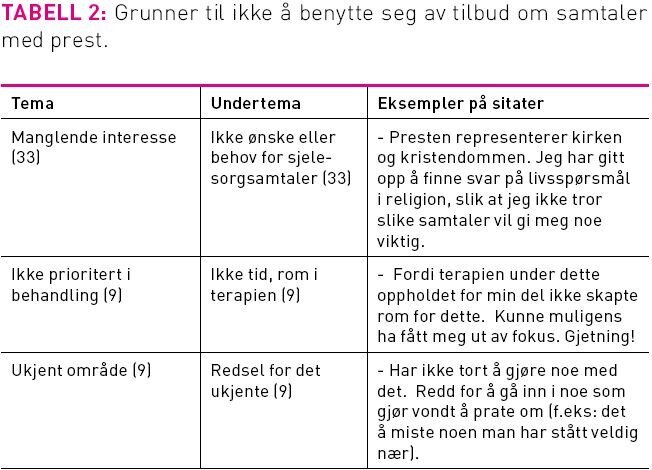
2) Hva gjorde at pasienter ikke benyttet seg av tilbud om samtaler med prest?
Omtrent halvparten (51 respondenter) ønsket ikke samtaler med prest. Mennesker kommer til Modum Bad med forskjellig livssynsmessig bakgrunn, og det er viktig at de føler seg respektert og ivaretatt i forhold til egen religiøs eller ikke religiøs identitet. Noen beskrev tidligere negative erfaringer med kristendom og prester, og ønsket av den grunn ikke kontakt. Andre så ikke noe poeng i samtale med prest, fordi de selv ikke hadde noe aktivt forhold til kristendom eller tro. Muligens kan enkelte pasienter ha hatt en forestilling om at de måtte ha et kristent livssyn eller en aktiv tro for å få snakke med prest. Noen erfarte at behandlingen ikke ga tid eller rom for samtaler med prest. Andre beskrev at samtale med prest og sjelesorg var ukjente områder for dem.
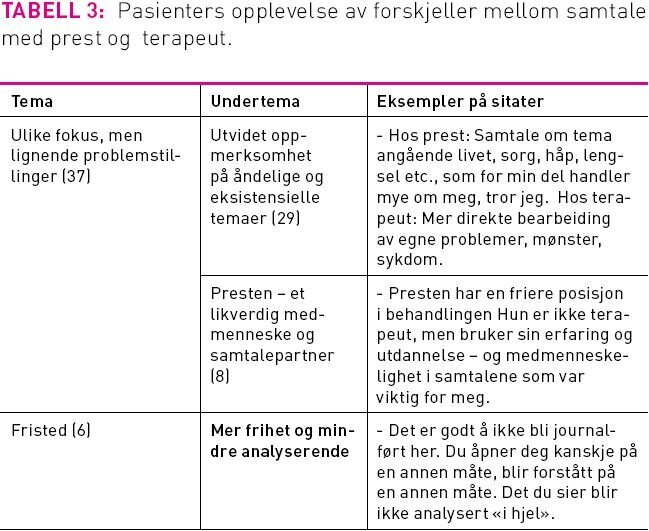
3) På hvilken måte opplevde pasientene forskjell på samtale med prest og terapeut?
Pasientene mente at temaene i samtaler med prest og terapeut lignet på hverandre, men fokus var forskjellig. Terapeutene hadde mer oppmerksomhet på det patologiske, selv om enkelte terapeuter også ga rom for eksistensielle temaer. Samtalen med prest ble beskrevet som et fristed og et utvidet rom for åndelige og eksistensielle spørsmål. Den gode relasjonen ble opplevd gjennom prestens likeverdige, medmenneskelige, frie posisjon og ikke-analyserende tilnærming.
Diskusjon
Studiens hovedfunn er at pasientene som oppsøkte prest beskriver dette som et viktig bidrag til øvrig behandling. Dette samsvarer godt med andre studier (9,17). Det viktigste i samtalen syntes å være møtet med presten som et likeverdig medmenneske, samtalens særegenhet og en utvidet mulighet til refleksjon over åndelige og eksistensielle spørsmål, som de mente ga en opplevelse av helhet. Samtalene med prestene om eksistensielle temaer ble fremhevet som forskjellig fra samtalene med terapeutene, hvor temaene oftere var problem- og sykdomsorientert. Prestenes friere posisjon i behandlingsmiljøet kan muligens bidra til at pasienten får alternative tilnærminger til de samme terapeutiske problemstillingene. Vi vet lite om de respondentene som ikke hadde samtaler med prest, og om disse også hadde ønsket å tematisere åndelige og eksistensielle temaer, eventuelt om dette ble ivaretatt av andre i personalgruppen. I det følgende vil vi diskutere to sentrale aspekter ved undersøkelsen, som vi mener kan ha klinisk relevans for prester, terapeuter og helsepersonell i psykiatriske institusjoner.
Samtaler med prest
Pasientene som tok imot tilbudet om samtale med prest, opplevde dette som verdifullt. Presten beskrives som et medmenneske og fagperson, og samtalen som et supplement til den øvrige behandlingen. Begreper som helhet, mening og eksistens er sentrale tema i denne sammenheng. Erkjennelse av denne helheten synes å gi opplevelse av å ha verdi, mening og håp (21). Wickström (22) minner om det dypt eksistensielle i at mennesket strever etter en helhet. Han mener derfor at prester og helsepersonell bør samarbeide om å hjelpe den kriserammede til å bearbeide sine erfaringer og oppnå større grad av helhet. Å åpne for det åndelige kan forsterke personens selvaktelse og gjøre at personen opplever seg som «helere» (5). Det kan videre forsterke evne til mestring og opplevelse av håp, samt være viktige kilder til sosialt fellesskap (23). Det lidende menneske kan i møtet med presten, som bærer av et symbol for det hellige, finne en indre kraft som gir mening og håp og bidra til en dypere følelse av sammenheng i tilværelsen (24). Disse komponentene kan knyttes til Antonovskys (25) teori om opplevelse av sammenheng, som er menneskets måte å forholde seg til livet og tilværelsen på. Når livet og eksistensen er begripelig, håndterbar og meningsfull, blir man motivert til å finne løsninger på utfordringer i livssituasjonen. Det tradisjonelle skillet mellom terapi ved helsepersonell og samtaler/sjelesorg ved prester kan være en begrensning i forhold til å møte menneskers åndelige og eksistensielle lengsel. I tverrfaglig samarbeid, med prest til stede i et team, er det ofte helsepersonell som henviser pasienter til prest. Dette krever en åpenhet fra helsepersonells side, hvor en slutter seg til en helhetlig tilnærming, som tydelig etterspør og inkluderer pasientenes åndelige og religiøse erfaringer (26). En canadisk undersøkelse viste at pasientene var mer interesserte i å snakke om åndelige eller religiøse tema enn psykiaterne (9). Det er et åpent spørsmål hvor hensiktsmessig det er at den ansvarlige terapeut eller øvrig helsepersonell som skal avgjøre hvorvidt pasientene får tilbud om samtaler med prest. Noen av respondentene i denne studien var kritiske til at de ikke fikk bestemme dette selv. Pasienter ønsker å være delaktig i egen behandling, og de kan ha andre behov enn det helsepersonell er klar over. Andre studier har vist at pasienter med psykiske lidelser synes det er lettere å snakke om angst, skyld og skam med en prest enn med helsepersonell (27). Økt samarbeid mellom helsearbeidere og prester kan bidra til utvidet kunnskap og forståelse av hvordan pasienters åndelige og eksistensielle behov kan arbeides med i et tverrfaglig samarbeid (28). På den måten kan en sikre at intensjonen fra Opptrappingsplanen oppfylles (3), og at pasienter får hjelp til det de ber om.
Det åndelige og psykologiske
Samtalen med prest beskrives som et eksistensielt møte, og for flere også som en gudserfaring. I denne samtalen møtes pasienten og presten med utgangspunkt i kirkens tro og virkelighetsoppfatning, for å bidra til hjelp til utvikling av både psykisk helse og åndelig liv (23). Den åpne dialogen og felles undring over liv og tro synes å bidra til økt selvrefleksjon. Møtet med presten som medmenneske og fagperson synes å stimulere til et møte med seg selv, hvor en i mindre grad opplever seg analysert og definert. Prestens posisjon fristilt fra behandlingsmiljøet, kan bidra til å hjelpe pasienter til å få alternative tilnærminger til de samme terapeutiske problemstillingene. Å være fristilt betydde for respondentene at samtalene ikke ble journalført og at prestene ikke deltok i avdelingens terapeutiske miljø. Samtaleformen mellom prest og pasient kan være mindre preget av fortolkning og ha andre rammer enn helsearbeiderens tilnærming. Skjervheim (29) var kritisk til hvordan behandlingstenkningen spredte seg i samfunnet, gjennom fortolkning framfor lytting. Saklighet i relasjonen i forhold til den andres utsagn, og å ta det den andre sier på alvor, er et vesentlig bidrag til å sikre den andres subjektivitet. Det er mulig at dette er sterkere framme i prestens tilnærming enn i tradisjonell psykoterapi, hvor utforskning av mulige bakenforliggende motiver kan skygge for det pasientene egentlig sier. De fleste pasientene måtte selv ta initiativ for å komme i kontakt med prest, og enkelte erfarte at behandlingen ikke ga tid eller rom for dette. Vi vet ikke bakgrunnen for dette, men helsepersonell kan være usikre på hvordan de kan identifisere og møte åndelige behov (2,12). Koenig & Larson (30) gir en god oversikt over hvordan psykiatere og andre helsearbeidere kan gå fram for å innhente kunnskaper om pasienters åndelige og religiøse behov. Deres anbefaling er å trekke inn institusjonens prest i dette samarbeidet. Psykologiens forsøk på å forstå og beskrive menneskets psykiske struktur, og teologiens forsøk på å beskrive mening i den menneskelige væren, kan være høyst forskjellige, men er samtidig uoppløselig forbundet med hverandre (31). Med utgangspunkt i forskjellige perspektiver og arbeidsmetoder, er et felles mål i det tverrfaglige samarbeidet å hjelpe den enkelte pasient til en opplevelse av sammenheng og helhet gjennom erkjennelse, aksept og endring. Helsepersonellets psykoterapeutiske tilnærming har et psykologisk perspektiv. Prestenes tilnærming har et religiøst perspektiv og meningsinnhold, der Gud er en del av helheten. Et godt samspill mellom terapi og sjelesørgeriske samtaler kan bidra til synergi, og hjelpe mennesker til ny erkjennelse og innsikt i forhold til seg selv, andre og Gud (32). Åndelige erfaringer kan for enkelte mennesker være viktige for deres opplevelse og forståelse av livet, samt for å finne mening og sammenheng. Åndelig bevissthet kan dermed bli en viktig helsebringende dimensjon i en pasients selvforståelse, som hjelp til livsmestring (7).
Metodisk begrensning
Denne undersøkelsen uttrykker meninger og erfaringer fra pasienter i en bestemt tidsperiode på en psykiatrisk klinikk med et kristent verdigrunnlag, og resultatene kan ikke uten videre generaliseres utover dette. Pasientpopulasjonen er selektert, og resultatene må derfor tolkes med forsiktighet. Skjemaene ble delt ut på den enkelte avdeling. Det ble ikke registrert om hver enkelt pasient faktisk mottok spørreskjemaet, og ikke systematisk registrert hvilke pasienter som ikke besvarte spørsmålene. Derfor vet vi ikke hvorfor 30 prosent av pasientene ikke svarte. Brukertilfredshetsundersøkelser finner generelt at kvalitative undersøkelser gir mer rom for negative vurderinger, og at åpne spørsmål oppleves mindre truende å besvare - noe som gir mer nyanserte svar (33). I denne undersøkelsen var begge forskerne ansatt ved institusjonen mens undersøkelsen pågikk. Dette kan bidra til å farge vurderingene, og har derfor satt spesielle krav til forskningsetisk bevissthet. Dette gjelder spesielt i forhold til eget verdisyn og kristen-humanistisk tolkningshorisont, som kan påvirke beskrivelser av resultater og fokus i diskusjonsdelen. Styrken er for- skernes kjennskap til fagfeltet og at de har ulik yrkesbakgrunn. Dette har bidratt til viktige nyanseringer i fortolkningen av funnene.
Implik asjoner for praksis
Det er få som har undersøkt hvilke erfaringer pasienter har med samtale med prest under psykiatrisk behandling (6), og denne undersøkelsen er et bidrag i denne sammenheng. Pasienter og brukere som søker hjelp for psykiske vansker har forskjellig livssynsmessig bakgrunn, og det er viktig at de føler seg respektert og ivaretatt i forhold til sitt åndelige og religiøse ståsted. Helsearbeidere skal respektere dette, og samtidig være oppmerksomme på at mange ønsker å snakke om åndelige spørsmål (2). Den enkelte helsearbeider er ofte inngangsporten for at pasientene kommer i kontakt med prest. Dette utfordrer den enkelte helsearbeider til mer åpne refleksjoner om eksistensielle og åndelige temaer, der det sjelden finnes eksakte svar. Økt samarbeid mellom prest og helsearbeider kan være et spennende utviklingsområde, både i forskning og praksis.
Referanser
1. Awara M, Fasey C. Is spirituality worth exploring in psychiatric out-patient clinics? Journal of Mental Health 2008; 17 (2): 183 - 191.
2. Fallot RD. Spirituality and religion in psychiatric rehabilitation and recovery from mental illness. International Review of Psychiatry, 2001; 13: 110 - 116.
3. Sosial- og helsedepartementet. St prp nr 63 (1997/98). Om Opptrappingsplan for psykisk helse 1999-2006. Endringer i statsbudsjettet for 1998. Oslo: Sosialog helsedepartementet.
4. Sæteren B. Menneskets åndsdimensjon i møte med lidelse - en fenomenologisk studie. Institutt for sykepleievitenskap, Oslo: Universitetet i Oslo, 1993.
5. D`Souza R, Georg K. Spirituality, religion and psychiatry: its application to clinical practice. Australasian Psychiatry, 2006; 14 (4): 408 - 412.
6. Koenig HG, McCullough ME, Larson DB. Handbook of Religion and Health. Oxford; New York: Oxford University Press, 2001.
7. Krok D. The role of spirituality in coping: examining the relationships between spiritual dimensions and coping styles. Mental Health, Religion & Culture, 2008; 11(7): 643-53.
8. Koslander T, Arvidsson B. How the spiritual dimension is addresses in psychiatric patient-nurse relationship. Journal of Advanced Nursing, 2005; 51 (6): 558 - 566.
9. Baetz M, Griffin R, Bowen R, Marcoux G. Spirituality and Psychiatry in Canada: Psychiatric Practice Compared With Patient Expectations. Canadian Journal Psychiatry, 2004; 49 (4): 265 - 271.
10. Oppenheimer J, Flannelly K, Weaver AJ. A Comparative Analysis of the Psychological Literature on Collaboration between Clergy and Mental-Health Professionals- perspectives from Secular and Religious Journals: 1970-1999. Pastoral psychology, 2004; 53 (2): 153 - 162.
11. Galek K, Flanelly K, Koenig H, Fogg, SL. Referrals to chaplains: The role of religion and spirituality in healthcare settings. Mental Health, Religion & Culture, 2007; 10 (4): 363 - 377.
12. Greasley P, Chiu LF, Gartland M. The concept of spiritual care in mental health nursing. Journal of Advanced Nursing, 2001; 33: 629 - 637.
13. Handzo G, Koenig H. Spiritual Care: Whose Job Is It Anyway? Southern Medical Journal, 2004; 97 (12): 1242 - 1244.
14. Dein S. Working with patients with religious beliefs. Advances in Psychiatric treatment, 2004; 10: 287 - 295.
15. McClung E, Grossoehme DH, Jacobson A. Collaborating with chaplains to meet spiritual needs. MEDSURG Nursing, 2006; 15 (3): 147 - 156.
16. Lov om helsepersonell. Oslo: Helse og omsorgsdepartementet, 2. juli, 1999.
17. Tønnesen R. Sjelesorg i klinisk kontekst. En undersøkelse av sjelesorg praksis ved Modum Bads Nervesanatorium, 2000; Skriftserien Koinonia, 3: 4- 87. 18. Hummelvoll JK. Psykiatrisk sykepleie i et folkehelseperspektiv. En studie av hvordan en holistisk-eksistensiell psykiatrisk sykepleiemodell bidrar til folkehelsearbeid. Göteborg: Nordiska Hälsovårdhögskolan, 1995.
19. Lindström UÅ. De psykiatriske spesialsjukskötarnas yrkesparadigm. Åbo: Abo Akademis förlag, 1992.
20. Graneheim UH, Lundman B. Qualitative content analysis in nursing research: concepts, procedures and measures to archive trustworthiness. Nurce Education Today, 2004; 24: 105 - 112.
21. Borge L, Fagermoen MS. Patients' core experiences of hospital treatment: Wholeness and self-worth in time and space. Journal of Mental Health, 2008; 17 (2): 193 - 205.
22. Wickström O. Den outgrundeliga människan. Göteborg: Natur och kultur, 1990.
23. Sullivan WP. It helps me to be a whole person: The role of spiruality among the mentally challenged. Psychosocial Rehabilitation Journal, 1993; 163 (3): 125 - 134.
24. Hugaas JV, Barbosa da Silva A, Hummelvoll JK, Solli HM.(red.). Helse og helhet. Tverrfaglige perspektiver på helsefaglig teori og praksis. Oslo: Unipub, 2004.
25. Antonovsky A. Hälsans mysterium. Stockholm: Natur och Kultur, 1991.
26. Breakey W. Psychiatry, spirituality and religion. International Review of Psychiatry, 2001; 13: 61-66.
27. Chapman TR, Grossoehme DH. Adolescent patient and nurse referrals for pastoral care: A comparison of psychiatric vs. medical-surgical populations. Journal of Child and Adolescent Psychiatric nursing, 2002; 15 (3): 118 -123.
28. Blass DA. A conceptual framework for the interaction between psychiatry and religion. International Review of Psychiatry, 2001; 13: 79 - 85.
29. Skjervheim H. Mennesket. Oslo: Universitetsforlaget, 2002.
30. Koenig H, Larson D. Religion and mental health: evidence for an association. International Review of Psychiatry, 2001; 13: 67 - 78.
31. Falk B. Fænomenologi og eksistens i psykoterapi og sjælesorg. Tidsskrift for sjelesorg; 2006; 2: 99 - 113.
32. Sivonen K. Vården och det andliga: en bestämning av begreppet `andlig` ur ett vårdvetenskapligt perspektiv. Doktorgradsavhandling. Abo: Åbo Akademis förlag, 2000.
33. Sørgaard KW. Bruk av tilfredshetsundersøkelser i evaluering av psykiatriske helsetjenester. En litteraturgjennomgang. Tidsskrift for Norsk Psykologforening, 1996; 33: 11-25.













0 Kommentarer