– Spør om seksualitet når du spør om mat og søvn

– Den seksuelle helsen er en så integrert del av å være menneske, at det hører med når vi spør om naturlige funksjoner som mat og søvn, sier Beate Alstad, sexolog ved Notodden DPS.
Beate Alstad var først sykepleier. Så tok hun videreutdanning i psykiatri.
– I psykiatrien så jeg at psykiske lidelser sliter på både paret, familien, i tillegg til pasienten selv, så jeg utdannet meg videre innen familieterapi. Da oppdaget jeg at det var ingen som snakket med pasienten om seksualitet heller, forteller hun.
Dermed utdannet hun seg til sexologisk rådgiver ved Universitetet i Agder. Høsten 2018 ble hun ansatt som sexolog ved Notodden distriktspsykiatriske senter (DPS) i en 40 prosents stilling.
Jungeltelegrafen gikk, og hun ble raskt overbooket. Da ble stillingen utvidet til 100 prosent. Det var i mai 2019.
Nybrottsarbeid
– Jeg tror jeg er Norges eneste sexolog ved et DPS, og jeg får bare mer og mer å gjøre. Nå har jeg omtrent dobbelt så mange pasienter som de andre terapeutene her, sier hun og fortsetter:
– Det er et givende og inspirerende nybrottsarbeid. Sexologi har tidligere ikke fått den anerkjennelsen og plassen innen norsk helsevesen som det fortjener.
Det var psykiater Kjetil Dale som ønsket Alstads kompetanse ved Sykehuset Telemark. Fra august får sykehuset også en jordmor og sexologisk rådgiver i 40 prosent stilling for å ta de fleste henvisningene fra somatikken.
– Seksuelle problemstillinger kan føre til patologi, og patologi kan medføre seksuelle vansker. Sexologisk fagkompetanse bør derfor være et tilbud både i primærhelsetjenesten og spesialisthelsetjenesten, mener Alstad.
Pasientene må henvises
Alstad reiser i tillegg rundt i landet og underviser, veileder og holder foredrag for alt fra barnehageansatte og ungdommer til eldre og helsepersonell. Den faste spalten hun har hatt i 16 år annenhver lørdag i regionsavisen Telemark Arbeiderblad, måtte hun nylig legge ned fordi hun ikke hadde mer kapasitet.
– 5 prosent av befolkningen trenger til enhver tid sexologisk rådgivning. Og det er ingen grunn til å tro at tallet er mindre i psykiatrien, sier Alstad.
Snarere tvert imot. Alstad viser til en artikkel fra 2008 der det kommer frem at mellom en tredjedel og halvparten av alle pasienter med alvorlige psykiske lidelser har opplevd seksuelle eller fysiske overgrep i barndommen.
– Hver femte jente og hver sjuende gutt kan ha vært utsatt for seksuelle overgrep ifølge norske undersøkelser, opplyser hun.
Både spesialisthelsetjenesten, psykologspesialister, fastleger og helsesykepleiere henviser til henne.
– Sexologer finnes ved flere Helseforetak innen somatikken, men de fleste sexologer arbeider i hovedsak innen det private. Dette medfører oftest at de med økonomisk frihet kan skaffe seg et sexologisk helsetilbud. Noe av det flotte med å jobbe her ved DPS Notodden, er at alle med vansker av sexologisk art som fører til, eller opprettholder den aktuelle lidelsen, kan bli henvist hit.
Lyst- og ereksjonsproblemer
– Hva gjør du?
– Jeg utreder, gir råd, behandler, følger opp og forebygger senere helselidelser. I tillegg underviser jeg og veileder andre fagpersoner ved klinikken.
– Hvilke seksuelle problemer har pasientene?
– Seksuell helse er jo et kjempestort felt, det gjelder oss alle fra vi er barn til vi blir gamle. Det handler mye om seksuelle funksjonsvansker, lyst- og ereksjonsproblemer, legningsproblematikk, variasjoner av tenningsmønstre og traumereaksjoner etter seksuelle overgrep. En økende andel strever med kjønnsinkongruens, sier Alstad.
Transseksualisme har i nye ICD-11 byttet navn til kjønnsinkongruens, og diagnosen finnes nå i et kapittel om seksuell helse og ikke lenger i kapittelet om psykiske lidelser.
– Har alle som kommer til deg en psykisk utfordring eller lidelse i tillegg til å streve med den seksuelle helsen?
– Ikke alle, men vi mennesker har ikke god fysisk og psykisk helse hvis vi ikke har god seksuell helse. Det går inn i hverandre. Man kan for eksempel både bli deprimert hvis man har et ereksjonsproblem, og kan få ereksjonsproblemer som en bivirkning av antidepressive legemidler.
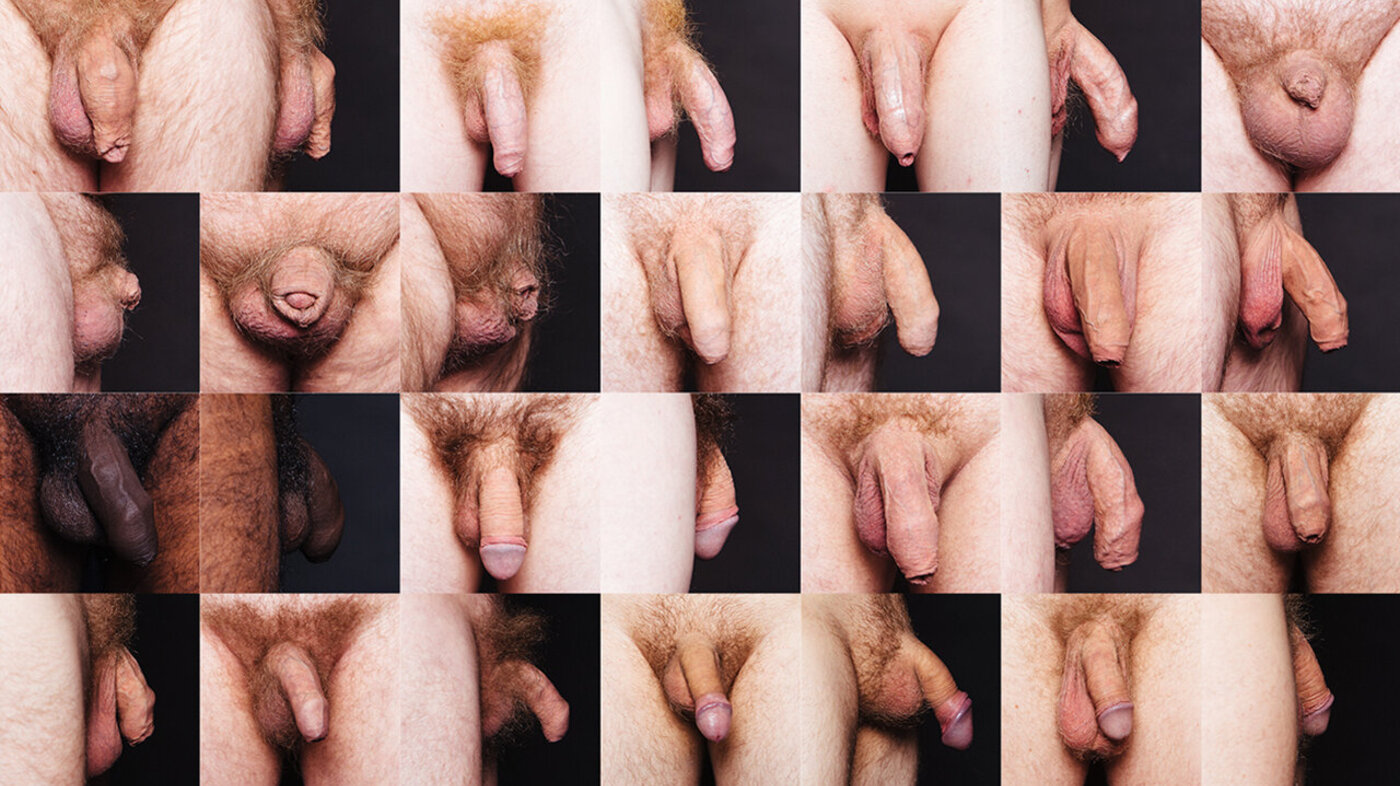
REALITETSORIENTERING 1: Ulike vulvaer fra virkeligheten hører med når Beate Alstad realitetsorienterer ungdommene hun holder foredrag for, så de skal få en motvekt mot det de lærer av pornoen. (Foto: Sigga Dogg, sexolog på Island)
– Penetrering og orgasme er bare en brøkdel
– Sliter pasienter ved DPS med andre seksuelle utfordringer enn «normalbefolkningen»?
– De er overrepresentert blant dem som har vært utsatt for seksualisert vold og overgrep. Det kan forstyrre egen seksualitet og orgasme og man kan få en del ekstra utfordringer. Da er det viktig å få høre at det er mulig å jobbe med å få seksualiteten tilbake.
Ellers handler det, som hos alle pasienter, om å spørre om den seksuelle helsen.
– Da kan vi kanskje oppklare hva som kan ligge til grunn eller hva som spiller inn på en psykisk lidelse pasienten har, eller vi kan forebygge senere helseskader og lidelser.
– Har du inntrykk av at helsepersonell er skeptiske til å snakke om sex med pasienter i psykiatrien?
– Ja, de tror kanskje at pasientene er spesielt skjøre og vil trå litt forsiktig. De er spesielt redde for retraumatisering hvis pasienten har vært utsatt for seksuelle overgrep. Men disse pasientene har ressurser og mestringsevner som alle andre.
Alstad mener det da blir viktig å huske på at sex er en naturlig ting som har vært med oss hele livet.
– Seksualitet er så mye. Det er drivkraften til å søke varme, nærhet og kjærlighet. Det er måten vi går på, snakker på og tenker på. Det er alt fra kjønnsidentitet, seksuell identitet og seksuelle tenningsmønstre til våre fantasier. Penetrering og orgasme er bare en brøkdel!
– Å tørre å spørre
Alstad skulle ønske hun hadde lært på grunnutdanningen i sykepleie om hvor viktig seksualitet og seksuell helse er.
– Vår identitet som menneske henger tett sammen med vår seksualitet.
God seksuell helse gir økt livskvalitet og virker forebyggende. En dårlig seksuell helse kan gi tapsopplevelser, følelser av mindreverdighet, skam og depresjon.
Som sykepleier ønsket Alstad seg mestringsverktøy eller arbeidsredskap i møte med pasientene. Det har hun fått nå som sexolog.
– Hva er de verktøyene?
– Å tørre å spørre! Seksualitet er en så integrert del av å være menneske, at det hører med når vi spør om naturlige funksjoner som mat og søvn. Vi må huske at det er behandlerens ansvar å signalisere hva det er lov å snakke om.
– Hva skal man spørre om da?
– Jeg pleier å spørre om hvordan de synes de har det med sin seksuelle helse. Dermed inviterer jeg pasienten til å ta opp ulike temaer og spørsmål knyttet til seksualitet. Det er viktig at pasienten føler seg trygg nok til for eksempel å kunne fortelle om sine seksuelle problemer eller utfordringer.
– Et annet aspekt er hvordan vi som behandlere imøtekommer det som blir tatt opp. Hvis pasientene spør om noe du ikke vet, kan du bare si at du skal finne det ut. Det skaper trygghet og tillit hos pasienten.
Strategiplan: «Snakk om det»
«Noen tror den seksuelle delen av oss sitter mellom beina. Men den sitter like mye mellom ørene», skrev helseminister Bent Høie i strategiplanen for seksuell helse fra Helse- og omsorgsdepartementet for 2017 til 2022, som het «Snakk om det».
– Planen kom fordi pasient- og brukerorganisasjonene etterlyste seksualitet i helsevesenet, sier Alstad.
De mente det er for lite oppmerksomhet rundt seksuell helse i behandling, oppfølging og rehabilitering, og at det i mange tilfeller er mangelfull tilgang til informasjon og veiledning om seksuelle problemer og dysfunksjoner som følge av sykdom, funksjonssvikt eller behandling.
– Strategiplanen var en oppmuntring til både helseforetak og kommuner om å snakke mer om seksuell helse. Det er bra, men det burde vært en handlingsplan, sier Alstad.
Hun mener man må starte allerede i barnehagen.
– Vi må gi barn språk for seksualitet, for ord er makt. Da kan de fortelle og få hjelp hvis noen voksne gjør et overgrep. De må lære seg ordene for vulva, vagina og kjønnslepper, ikke negative betegnelser som skamlepper, for eksempel.
– Holder det ikke å si «tissen» til barnehagebarn?
– Først og fremst er det viktig for at barn skal få et trygt og godt forhold til kroppen sin. En del av dette med seksualitetsundervisning handler om forplantning, men det handler også om å lære seg navnene på kjønnsorganene.
Alstad mener dette er basiskunnskap, og at man må snakke med barn om underlivet slik man snakker om resten av kroppen.
– Når jenter tar seg i vulva, må de ikke få bemerkninger som «nei, ikke gjør det»! I stedet bør nytelsen og sex også få plass i barnehagen, for sexlivet har vi hatt med oss fra vi lå i livmoren, sier hun og legger til:
– Dessuten er det godt dokumentert at barn som lærer om seksualitet, debuterer senere seksuelt.
Pornoens pris
Av alle de Beate Alstad holder foredrag for, brenner hun mest for ungdommen.
Norsk ungdom var blant dem som så mest bilder og film med seksuelt innhold i Europa i 2010, ifølge EU Kids Online-undersøkelsen. Den viste at gjennomsnittlig 14 prosent av europeisk ungdom mellom 9 og 16 år hadde sett nakenbilder eller bilder og filmer av personer som har sex det siste året, mens i Norge var tallet 34 prosent.
Elisabeth Staksrud er professor ved medier og kommunikasjon ved Universitetet i Oslo, og utfører EU Kids Online-undersøkelsen i Norge. En ny undersøkelse ble gjort i 2018. Da hadde tallet gått litt ned, og det var ikke lenger så stor forskjell mellom Norge og resten av Europa.
– Vi har ikke publisert den internasjonale rapporten ennå, men jeg kan si så mye at Norge er ikke på noen «pornotopp» i Europa, sier Staksrud.
Uansett gir nettet dagens ungdom tilgang til porno som generasjoner før ikke hadde. Beate Alstad ser at det gir ungdomsgenerasjonen nye problemer å stri med:
– De sliter med ereksjon og vaginisme. Unge kan alt om dobbel penetrering og gruppesex, men har problemer med å onanere. De kan ha hatt flere sexpartnere, men ønsker seg kjæreste.
Realitetsorienterer ungdommene med ekte bilder
Alstad understreker at pornoen ikke er farlig i seg selv, men at mye av den er kvinnefiendtlig. Hvis ungdommen ikke får kunnskap om hva som er vanlig og normalt, tror hun det blir en verden som er vanskelig å leve opp til.
– Pornodamene får omtrent orgasme bare de ser en penis. De er ofte enten retusjert eller kosmetisk operert, slik at vulva som ser ut som den tilhører en femåring. En slik vulva med små, rosa og hårløse kjønnslepper er det ingen damer som har.
Alstad bruker å vise ekte bilder med mange forskjellige vaginaer og peniser, rett og slett for å realitetsorientere ungdommene.
– Vulvaer er som snøfnugg, ingen er like. Det er viktig at ungdommene får kunnskap om hvordan kvinnelige genitalier ser ut. Dessverre viser en ny undersøkelse at hver sjette unge kvinne er misfornøyd med utseendet på kjønnsorganet sitt. Jeg møter ofte jenter som sparer konfirmasjonspengene sine til vulvakirurgi.
Som sexolog kjenner hun på en oppriktig fortvilelse over at kvinner tenker «skjønnhet» fremfor nytelse ved å gjennomgå en slik operasjon.
– For å oppleve stolthet og trygghet i forhold til kjønnsorganet sitt, burde vi starte når barna er i førskolealder med å normalisere, tegne og forklare hvor unikt og fantastisk organ vulva faktisk er. Det kan bidra til å unngå komplekser og dermed intimkirurgi senere, mener hun.















0 Kommentarer