Ivaretakelse av pårørende ved hjemmedød – hjemmesykepleieres erfaringer
Sammendrag
Bakgrunn: Omtrent 14 prosent av dødsfallene i Norge skjer hjemme, og det foreligger flere nasjonale føringer om tilrettelegging for hjemmedød. Pårørende står ofte i krevende situasjoner og trenger hjelp for å kunne ha omsorgen for pasienter som skal dø hjemme. For at pasienter og pårørende skal føle seg trygge, trenger de kunnskap og god oppfølging fra hjemmetjenesten. Forskning viser at pårørende ofte føler seg utrygge, og at mange hjemmesykepleiere føler seg utilstrekkelige og alene.
Hensikt: Studiens hensikt er å utforske hvilke behov sykepleiere har for å kunne ivareta pårørende som har omsorg for pasienter som ønsker å dø hjemme.
Metode: Studien benytter en kvalitativ metode basert på tre fokusgruppeintervjuer med til sammen tolv pleiere fra ulike avdelinger i hjemmetjenesten. Dataene er analysert med Braun og Clarkes metode for refleksiv tematisk analyse.
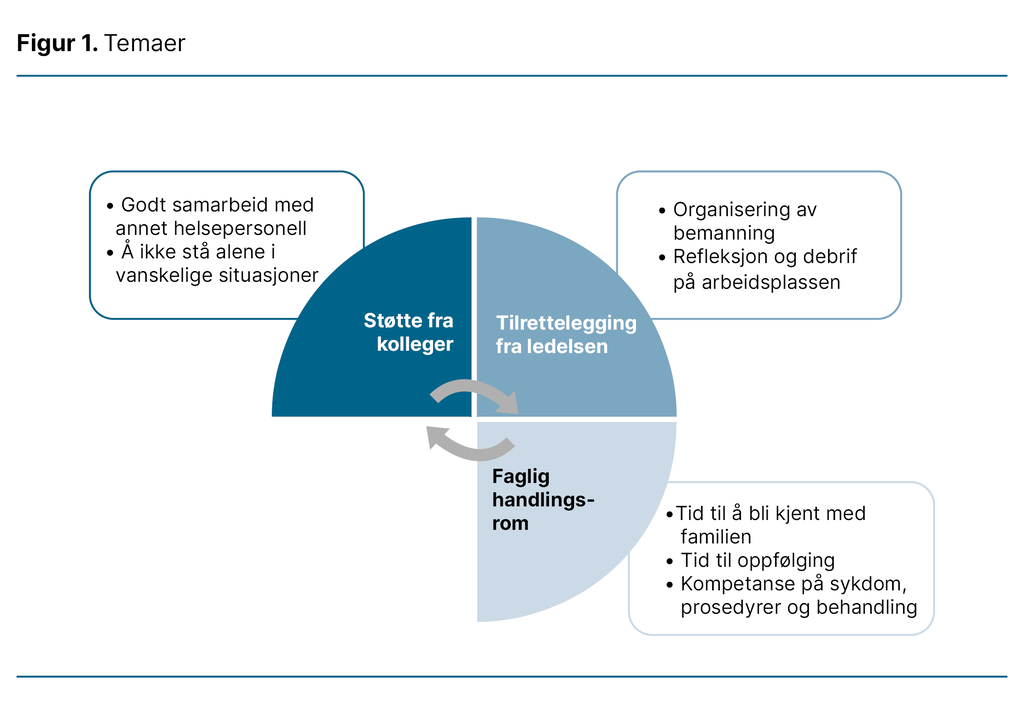
Resultat: Analysen førte til utvikling av tre hovedtemaer som beskriver hjemmesykepleiernes erfaringer med hvilke forhold som er viktige for å kunne ivareta pårørende: 1) «Støtte fra kolleger», 2) «Tilrettelegging fra ledelsen» og 3) «Faglig handlingsrom».
Konklusjon: Pårørende til pasienter som skal dø hjemme, bærer ofte en stor omsorgsbyrde. Sykepleiernes mulighet til å ivareta dem avhenger av tid, kollegial støtte og en organisering som fremmer relasjonsbygging og samarbeid. Funnene viser et tydelig gap mellom intensjon og faktisk handlingsrom, noe som bør tydeliggjøres overfor arbeidsgivere og beslutningstakere.
Referer til artikkelen
Meyer L, Oksholm T, Fjørtoft A. Ivaretakelse av pårørende ved hjemmedød – hjemmesykepleieres erfaringer. Sykepleien Forskning. 2026;21(105141):e-105141. DOI: 10.4220/Sykepleienf.2026.105141
Introduksjon
Årlig dør over 40 000 nordmenn, omtrent 14 prosent i eget hjem. Seks prosent er planlagt hjemmedød, som innebærer at et betydelig antall pårørende er involvert (1–4). Familieomsorg og omsorg fra andre nære er en betydelig ressurs i et samfunnsperspektiv og en nødvendighet for at hjemmedød skal være mulig (4–7). Pårørende er en avgjørende samarbeidspartner for hjemmesykepleien når pasienter ønsker å få være hjemme så lenge som mulig og dø i sitt eget hjem (4–7).
Nasjonale styringsdokumenter legger vekt på pårørendes bidrag, og flere stortingsmeldinger trekker frem pårørende som en nødvendig ressurs som skal ivaretas og inkluderes (8, 9). Nasjonal handlingsplan for palliasjon i kreftomsorgen beskriver at pårørende skal tilbys individuelt tilpasset støtte, avlastning, oppfølging og veiledning (3). Det er også utviklet en egen pårørendeveileder rettet mot helsepersonell (10).
Forskning viser at pårørende kjenner på et stort ansvar og bekymrer seg for ikke å strekke til. De har behov for emosjonell, psykososial og praktisk hjelp og støtte (11–15). Mange pårørende føler seg alene i en uforutsigbar situasjon og dras mellom ønsket om å hjelpe familiemedlemmet og behovet for å beskytte seg selv mot stress og usikkerhet (16).
En del pårørende tar på seg komplekse oppgaver uten tilstrekkelig opplæring eller støtte fra helsepersonell (11, 16). Pårørende har behov for informasjon og veiledning. Kontinuitet i tjenesten er viktig for at de skal føle seg trygge (3, 11, 15–18). Det er avgjørende at helsepersonell har nok tid i møte med de pårørende (10, 15–17, 19, 20). De pårørendes behov for forhåndssamtaler og planlegging når pasienten er forventet å ha begrenset levetid, er grundig begrunnet i de nasjonale faglige rådene fra Helsedirektoratet (21).
Sykepleierne har en viktig rolle i å følge opp de pårørende og pasienten i denne fasen, som kan oppleves krevende (22, 23). Tidspress påvirker sykepleiens kvalitet og kan medføre at sykepleiere føler seg utilstrekkelige og opplever moralsk stress (19). Sykepleiere beskriver en økende mengde arbeidsoppgaver og redusert tid til gjennomføring (23). Det trengs mer hensiktsmessig organisering og bedre tverrfaglig samarbeid i hjemmetjenesten, og sykepleierne trenger faglig og personlig støtte i pårørendearbeidet (17).
For å tilrettelegge for hjemmetid på slutten av livet må pårørende kjenne seg trygge, og da er det nødvendig med tilstrekkelig og kompetent helsepersonell (3). Til tross for politiske føringer tyder forskning på at det er et gap mellom hva de pårørende trenger, og hva hjemmetjenesten klarer å dekke (3, 11–18). For å tette dette gapet trengs mer kunnskap om sykepleiernes erfaringer med hva som skal til for å kunne ivareta de pårørende.
Hensikten med studien
Studiens hensikt var å utforske hvilke behov sykepleiere har for å kunne ivareta pårørende som har omsorg for pasienter som ønsker å dø hjemme.
Metode
Studien har et kvalitativt beskrivende design, der vi benyttet fokusgruppeintervju for å få frem deltakernes ulike erfaringer (24). Dataene ble analysert med Braun og Clarkes metode for refleksiv tematisk analyse (25).
Deltakere
Studien ble gjennomført i en vestlandskommune høsten 2023. Deltakerne ble rekruttert av avdelingsledere fra tre ulike avdelinger i hjemmesykepleien (tabell 1). Avdelingslederne ble kontaktet av førsteforfatteren per telefon og informert om prosjektet. Deretter fikk de tilsendt skriftlig informasjon for å kunne sette seg inn i prosjektet og videreformidle informasjonen til mulige deltakere.
Inklusjonskriterier var sykepleiere i hjemmetjenesten som hadde erfaring med å ivareta pårørende til pasienter som ønsket å dø hjemme. To vernepleiere deltok i studien, men omtales som sykepleiere videre i artikkelen ettersom de utførte tilsvarende oppgaver og hadde samme ansvar som sykepleierne i klinisk praksis.
Datainnsamling
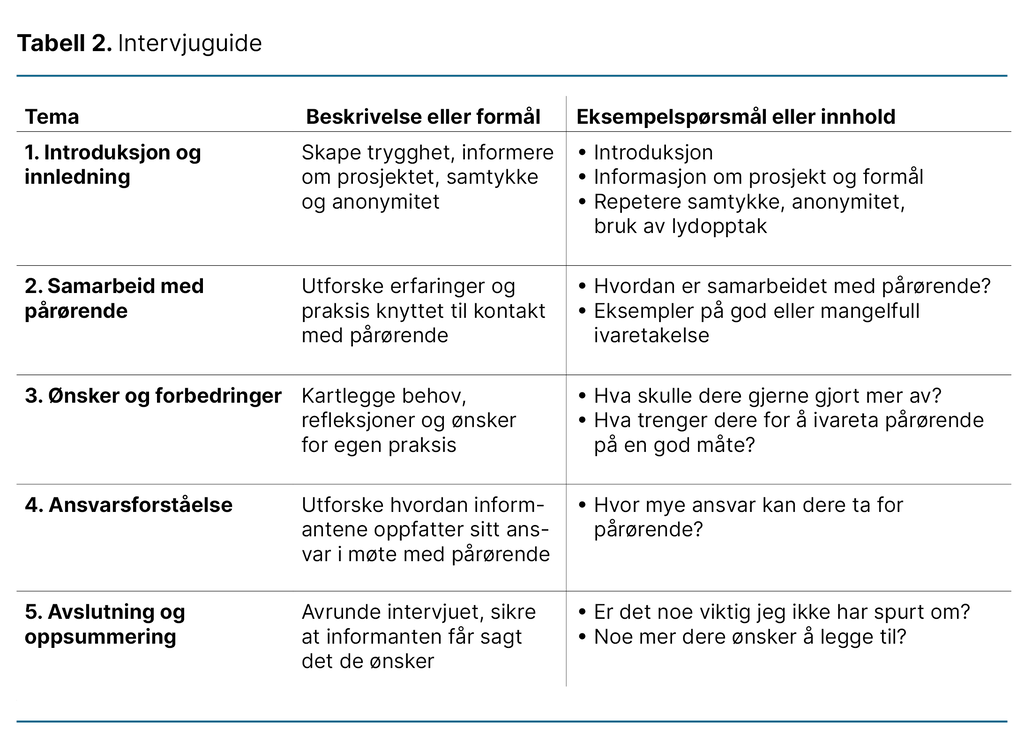
Studien er basert på empirisk materiale fra tre fokusgruppeintervjuer med henholdsvis tre, fire og fem deltakere. Førsteforfatteren gjennomførte intervjuene på informantenes arbeidsplass for å skape trygghet i situasjonen. Intervjuguiden ble utviklet ut fra tidligere forskning (tabell 2).
Spørsmålene omhandlet sykepleiernes erfaringer fra å samarbeide med og følge opp pårørende samt hva sykepleierne selv trenger for å kunne ivareta pårørendes behov. Intervjuene varte i 70–75 minutter, og vi tok lydopptak. Førsteforfatteren tok refleksive notater underveis i intervjuene og transkriberte dem i etterkant.
Analyse
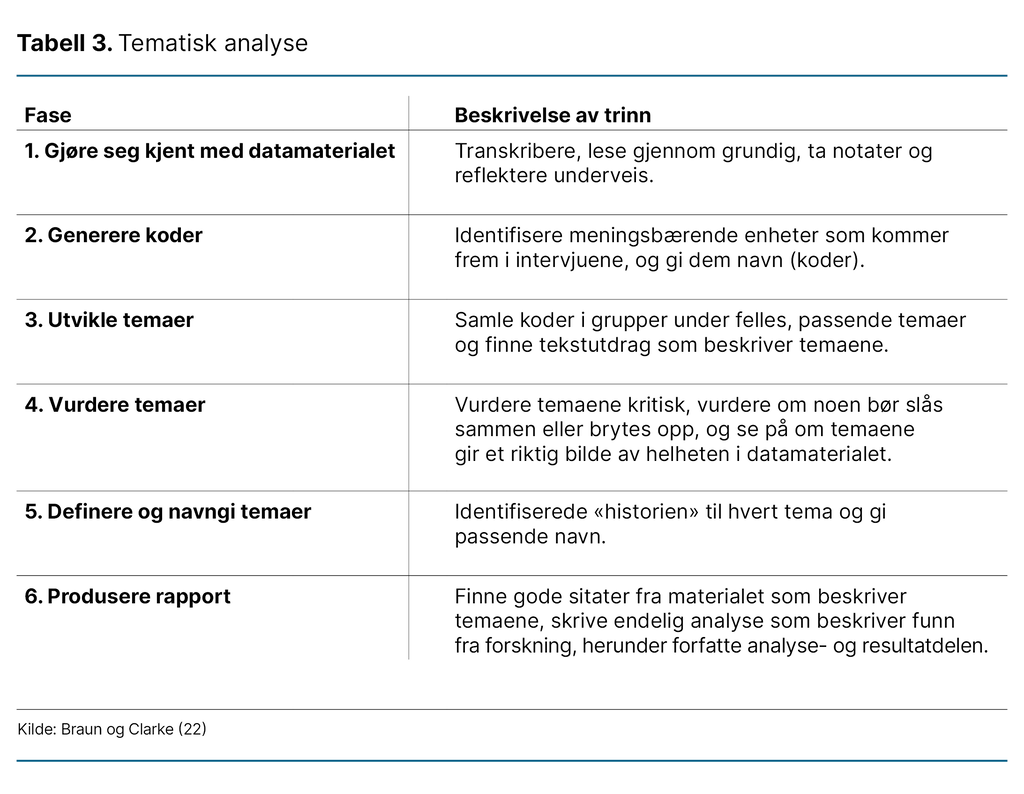
Braun og Clarkes refleksive tematiske analyse (tabell 3) er en metode for å identifisere, analysere og rapportere mønster i data, som hjelper å organisere, beskrive og tolke ulike aspekter av forskningstemaet (26). Analysen ble gjennomført og diskutert av alle forfatterne for å sikre en grundig og nyansert fortolkning av datamaterialet (25).
Vi leste først intervjuene flere ganger for å få en helhetsforståelse av innholdet. Deretter diskuterte vi innholdet og analyserte teksten for å finne likheter og forskjeller. Teksten ble satt inn i en tabell der koder ble identifisert (tabell 4).
Vi analyserte det første intervjuet hver for oss og sammenliknet analysen i etterkant for å kontrollere at vi var samstemte. Førsteforfatteren kodet de andre intervjuene alene. Deretter ble kodene sortert i foreløpige temaer, som så ble kritisk gjennomgått og diskutert. Analysen endte med tre hovedtemaer (figur 1).
Etiske aspekter
Studien ble meldt til Sikt – Kunnskapssektorens tjenesteleverandør (referansenummer 804863). Informantene ble informert om at det var frivillig å delta, og at de når som helst kunne trekke seg uten konsekvenser. De signerte informert samtykke. Lydopptak og transkribert tekst ble oppbevart på kryptert minnepenn og slettet etter at prosjektet var avsluttet. Informasjonen som kommer frem i studien, kan ikke knyttes til deltakerne eller pasienter.
Resultater
Sykepleierne i studien fortalte at pårørende er avgjørende for å kunne legge til rette for en god livsavslutning hjemme. De ønsket å ivareta de pårørende, men opplevde ofte at de ikke strakk til for å møte deres behov.
Analysen førte til utvikling av tre temaer som beskriver hva sykepleierne erfarer som viktige for å kunne møte pårørendes behov bedre: 1) «Støtte fra kolleger», 2) «Tilrettelegging fra ledelsen» og 3) «Faglig handlingsrom». Temaene har gjensidig påvirkning på hverandre.
Støtte fra kolleger
Samarbeid og støtte fra kolleger ble sterkt vektlagt i alle fokusgruppene. Deltakerne beskrev at godt samarbeid med fastlegen og sykehuset samt tilstrekkelig informasjon er avgjørende for å kjenne seg trygg i situasjonen og kunne støtte de pårørende:
«Noen ganger kommer du sent inn i forløpet, sånn at vedkommende har rukket å bli ganske syk, men du har ikke noe sammenlikningsgrunnlag – hvordan var du før, sant, ikke fått noe særlig dokumentasjon fra sykehuset. Er du under palliativ behandling, kurativ behandling, er du terminal? Det er ingen skriv, pasienten vet ikke selv. Det er en ufattelig skvis å bli stående i når du har tre–fire pårørende i sofaen som spør.»
Sykepleierne fortalte at det var krevende å komme inn i situasjoner der pårørende ofte var slitne, usikre på og uerfarne med livets siste fase. For å kunne gi adekvat støtte må en sykepleier være kompetent og trygg. Sykepleierne fremhevet viktigheten av tilgjengelig fastlege og godt utarbeidede planer, slik at alle vet hva de skal gjøre til enhver tid.
Deltakerne følte seg alene i kompliserte pasientsituasjoner der de pårørende hadde sammensatte behov, og der både pasienten og de pårørende trengte å bli ivaretatt. Slike situasjoner var spesielt utfordrende når samarbeidet med fastlegen ikke fungerte, eller når de var eneste sykepleier på jobb. De opplevde trygghet ved å kunne ringe en kollega, også på fritiden.
Sykepleierne fortalte at det er en kultur for å stille seg disponibel og strekke seg langt for å trygge hverandre i disse situasjonene: «Hvis du har rapportvakt, gjør du deg gjerne tilgjengelig hvis senvakten lurer på noe: ‘Bare ring meg, jeg skal ha med meg telefonen.’». Denne praksisen bidro til at de følte seg mindre alene om ansvaret.
Tilrettelegging fra ledelsen
Deltakerne fortalte at det kunne vært tøft i møte med slitne pårørende, spesielt hvis det var konflikt mellom pasientens og de pårørendes ønsker. Deltakerne uttrykte at de trengte tid til å reflektere og snakke seg gjennom vanskelige situasjoner, såkalt debrifing, både for å lufte egne tanker og følelser og for å lære av situasjonene.
En deltaker beskrev det slik: «En kan ikke tillate seg selv å kjenne på det der og da, men det kan være ganske voldsomt. Da er det i hvert fall viktig, da, synes jeg, med en samtale i etterkant blant oss kolleger.» Sykepleierne erfarte at slike samtaler ofte ble nedprioritert, men reflekterte over at de kanskje må ta litt initiativ til samtalene selv.
I intervjuene var de uenige om hvorvidt ledelsen tilrettela godt nok for å kunne ivareta de pårørende. En sykepleier beskrev det slik: «Det blir en del diskusjoner om hvor mye vi skal være der [i hjemmet]. Det er jo av og til jeg føler at vi må kjempe litt for å få det gjennom», mens en annen sa: «Ledelsen legger til rette for at vi kan få være der når det trengs.»
Det var enighet om at lav bemanning var årsaken til at tilretteleggingen ble opplevd som for dårlig: «Ting kan jo endre seg veldig fort, sånn akutt, og da er det ikke alltid bare å få inn en person i en fart.»
Deltakerne understreket behovet for tilstrekkelig bemanning for å kunne følge opp både den alvorlig syke pasienten og de pårørende. De beskrev en avstand mellom å følge opp pasientens behov og samtidig ivareta de pårørende, som står i en krevende situasjon. Når pasientens tilstand endrer seg raskt, blir det særlig utfordrende, og da er det viktig å ha kolleger å støtte seg på: «Da har en òg den muligheten til å gi en lyd til noen andre og be dem steppe inn. Da må en hjelpe hverandre.»
Deltakerne poengterte at ledelsen må organisere arbeidet slik at sykepleierne får mulighet til å ivareta pasienter, pårørende og seg selv.
Faglig handlingsrom
Deltakerne uttrykte hvor viktig det er at sykepleierne har høy kompetanse for at de pårørende skal være trygge på at pasienten får god pleie, og for å gi de pårørende nødvendig opplæring og støtte dem i å mestre situasjonen. Sykepleierne må derfor kunne kommunisere og være oppdatert på relevant utstyr, prosedyrer og behandling.
Flere nevnte at det er godt å ha noen med spisskompetanse i avdelingen. De understreket at sykepleierens kunnskap om diagnoser, forløp og medisiner er sentral for å skape trygghet – både for seg selv og de pårørende. En sykepleier beskrev det slik: «Det [kompetanse] handler jo litt òg om det med å være trygg i det du skal, når pårørende spør, når ikke vi vet hva vi skal gjøre, hvordan skal vi berolige pårørende da? Og hva skal du si for at de skal føle både trygghet, og at de får den hjelpen de trenger?»
Deltakerne fortalte at de må avklare hva familien trenger hjelp til, og hva de ønsker å gjøre selv. I denne prosessen må de få tid til å bygge relasjoner og skape tillit, slik at de kan vurdere behovene til de pårørende, også når de ikke uttrykkes: «Det er ikke alltid de kan se det selv tidlig nok, at det blir for mye for dem, da må vi inn og ta vare på pårørende og beskytte dem ved å finne gode løsninger.»
Deltakerne var enige om at de trenger mer tid til å ivareta pårørende, men at de må prioritere: «Det hadde vært veldig fint med tid til pårørende, men kan vi få tid til det andre først?»
Resultatene viser at sykepleierne trakk frem de pårørende som avgjørende for at pasientene skal kunne være hjemme på slutten av livet, og at de bidrar med omfattende og krevende omsorgsoppgaver. Studien viser at for å kunne ivareta pårørendes behov, trenger sykepleierne kollegastøtte for å føle seg mindre alene om ansvaret. De trenger også tid og kompetanse til å identifisere og imøtekomme behovene.
Videre vektla de at ledelsen må tilrettelegge for at sykepleierne får mulighet til å følge opp de pårørende, noe som gjerne er det første som blir nedprioritert når ressursene er begrensede.
Diskusjon
Studien utforsker hvilke forhold sykepleiere erfarer som viktige for å kunne ivareta pårørende til pasienter som ønsker å være hjemme mot slutten av livet.
Behov for samarbeid
Deltakerne understreket at det er avgjørende med et godt samarbeid med de pårørende for å oppnå en verdig hjemmedød. De ønsker å støtte og ivareta pårørende til alvorlig syke og døende pasienter, men opplever at de ofte må nedprioritere dette i en hektisk arbeidshverdag. Studien bekrefter funn fra tidligere forskning om at sykepleiere ofte føler seg alene om ansvaret i komplekse situasjoner, og at de har behov for bedre tverrfaglig samarbeid (15–17, 27).
Tett kommunikasjon med fastlegen og spesialisthelsetjenesten kan gi faglig trygghet, men deltakerne i studien erfarte at tilgjengeligheten ofte er begrenset. Et bedre tverrfaglig samarbeid kan bidra til at ressursene brukes mer effektivt, og til at kompetansen brukes til å støtte pasienten og de pårørende. Bruk av palliativ plan og forhåndssamtaler kan bidra til å forenkle og trygge situasjonen for pleiere og pårørende (28, 29).
I forhåndssamtaler får pasienten og de pårørende uttrykke sine behov. Palliative planer beskriver ofte hva som skal gjøres, og hvem som skal kontaktes i ulike situasjoner. Det gir pasienten, de pårørende og helsepersonellet trygghet.
Etisk refleksjon og samtaler om tøffe situasjoner, der sykepleierne får luftet tanker og følelser, er viktig. Det er også essensielt å evaluere sammen og lære av situasjonene de har vært med på. Likevel opplevde deltakerne at denne typen faglig oppfølging ble nedprioritert i en presset arbeidshverdag.
Alme og medarbeidere (30) bekrefter at etisk refleksjon på arbeidsplassen kan dempe stress og bidra til å rekruttere og beholde helsepersonell. Ved å prioritere denne formen for ivaretakelse av de ansatte kan det komme både ledere, ansatte, pasienter og pårørende til gode.
Et sentralt funn er omfattende kollegial støtte, også utenfor arbeidstid. Funnet indikerer at de har en sterk og støttende kollegial kultur, men som samtidig kan skjule et behov for faglig og organisatorisk styrking. Når uformell støtte kompenserer for ressursmessige mangler, risikerer man at ledelsen ikke identifiserer behov som burde løses organisatorisk. Det kan ha konsekvenser for kvaliteten på pasientomsorgen og ivaretakelsen av pårørende.
Kompetent personell
Kompetanse blant pleierne er avgjørende for at de skal kunne utføre arbeidet forsvarlig. Dette funnet samsvarer med eksisterende forskning som viser at videreutdanning og kompetanseheving fører til økt trygghet (6, 15–17, 31). Politikere mener at pårørende bør kunne forvente hjelp og støtte fra sykepleierne (3, 8, 10, 22, 32).
En evaluering av samhandlingsreformen viser at kommunene ikke har nok kompetanse til å påta seg de faglige oppgavene som reformen har ført til, og har gjort for lite for å øke kompetansen til eget personell (33). Denne studien bekrefter hvor viktig det er med god kompetanse, og viser at det er behov for kompetanseheving for å kunne ivareta både pasientene og de pårørende.
NOU 2023: 4 beskriver «et økende sprik mellom forventningene i befolkningen knyttet til omfang, kvalitet og utbredelse av helse- og omsorgstjenestene, og tjenestenes mulighet til å møte forventningene, dette som følge av personellmessige og finansielle begrensninger» (34, s. 15).
Det er i stor grad opp til kommunene å organisere og finansiere helsetjenestene, og hjemmetjenesten avhenger av kommunens økonomiske situasjon og politiske prioriteringer når tjenestene skal leveres. Deltakerne understreket behovet for kompetanseheving, men påpekte at det sjelden er satt av tid og ressurser til dette arbeidet. Det er derfor relevant å stille spørsmål om det er mulig å imøtekomme de pårørendes sammensatte behov med dagens organisering og begrensede ressurser.
Sykepleieren som premissleverandør
Pårørende trenger støtte og veiledning og må vite at de kan få tak i helsepersonell når de trenger hjelp (11, 13). Studien vår viser at sykepleierne må ha tid til å bli kjent med familien og være tilgjengelig for å kunne ivareta de pårørende. Sykepleierne påpekte at selv om ledelsen har et ønske om å legge til rette for god oppfølging av de pårørende, er de tilgjengelige ressursene ofte utilstrekkelige.
Når ressursene blir knappere, blir tiden også mer begrenset, og nye løsninger må utvikles (9). Tidspress påvirker tjenestekvaliteten og pasientsikkerheten og fører til omsorgstrøtthet hos pleierne (14, 15). Et godt arbeidsmiljø og en tydelig ressursfordeling kan motvirke dette, og både pleiere og ledelse kan bidra positivt selv med begrensede ressurser (14).
Politikerne legger vekt på at de pårørende skal følges opp (7–10). For at pårørende skal ivaretas som den nødvendige ressursen de er, må deres rolle anerkjennes og oppfølging prioriteres på alle nivåer i tjenesten. Pårørendeomsorg må derfor gjøres synlig som en oppgave på arbeidslistene til hjemmesykepleien.
Lederne skal dekke inn ulike behov med kompetent personell, men må samtidig tenke kostnadseffektivt. Sykepleierne må delta i diskusjonen om hva som skal prioriteres i praksis, både politisk og lokalt. Når hjemmesykepleierne blir pålagt for mange arbeidsoppgaver, må de vise tydelig hva konsekvensene blir. For at sykepleiere skal kunne ivareta pårørende på en god måte, må de selv bli ivaretatt gjennom tilstrekkelige ressurser og støtte.
Når pårørende ikke får den støtten de trenger, kan de oppleve økt stress, usikkerhet og isolasjon. Det kan føre til at de føler seg alene i omsorgsrollen, som igjen kan påvirke både egen helse og kvaliteten på omsorgen deres for pasienten (11, 12, 14). En systematisk tilnærming til bedre ressurshåndtering og samarbeid kan derfor ikke bare forbedre situasjonen for pleierne, men også gi pårørende den nødvendige støtten de fortjener.
Studiens styrker og begrensninger
En fordel med fokusgruppeintervjuer er at dynamikken mellom deltakerne kan åpne for en annen innsikt enn gjennom individuelle intervjuer (24). En ulempe er at det kan oppstå en gruppedynamikk der deltakerne påvirker hverandres uttalelser (35). Derfor benyttet intervjueren oppfølgingsspørsmål for å få frem ulike synspunkter og understreket for deltakerne at alle erfaringene var like viktige å få frem. Antallet deltakere kan påvirke resultatet, da få deltakere kan gi færre historier og liten variasjon i svarene (24).
Deltakerne hadde ulik erfaring og bakgrunn, noe som ga et fyldig datamateriale. To vernepleiere ble inkludert i studien i tillegg til sykepleierne. Det kan vurderes både som en styrke og en begrensning. De deltok i fokusgruppeintervjuene, men det er ikke mulig å identifisere hvilke utsagn som kom fra dem. Interaksjonen mellom deltakerne i intervjuet der vernepleierne deltok sammen med sykepleierne, skilte seg ikke ut fra de andre intervjuene.
En mulig begrensning er at intervjueren hadde profesjonell tilknytning til noen av deltakerne.
Konklusjon
Pårørende til pasienter som ønsker å dø hjemme, står ofte i vanskelige situasjoner og bærer en stor omsorgsbyrde. For å ivareta de pårørende må sykepleiernes arbeid organiseres slik at de får tid og rom til å bygge relasjoner, skape tillit og støtte familiens behov. Sykepleierne må være oppdaterte og kompetente, og debrifing og etisk refleksjon må prioriteres. Fleksibilitet og kontinuitet i bemanningen er nødvendig både for pasienter, pårørende og personale.
Tverrfaglig samarbeid og god planlegging er avgjørende for at sykepleierne skal føle seg trygge i komplekse situasjoner. De må være godt informerte og ha støtte fra kolleger for ikke å føle seg alene om ansvaret. Det er kollegialt når sykepleierne støtter hverandre utenfor arbeidstiden, men denne praksisen skjuler et udekket behov.
Ifølge nasjonale føringer skal ivaretakelse av pårørende prioriteres, men sykepleierne erfarte at det ble vanskelig på grunn av knappe ressurser. Det er viktig at sykepleierne synliggjør både overfor arbeidsgivere og politikere at det blir umulig å følge opp pårørende når oppgavene blir for mange og kapasiteten for lav.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap
























0 Kommentarer