Sykepleieres erfaring med kommunal akutt døgnenhet i rurale områder
Sammendrag
Bakgrunn: Samhandlingsreformen har ført til at flere pasienter mottar behandling i kommunal akutt døgnenhet (KAD) som et alternativ til sykehusinnleggelse. Innføring av KAD i sykehjem i distriktskommuner har gitt sykepleiere i primærhelsetjenesten nye oppgaver og ansvarsområder. Studien er gjennomført i Troms og Finnmark fylke. I distriktskommunene er det store geografiske avstander innad og til nærmeste sykehus. Sykepleiere som arbeider utenfor byområder, kan oppleve andre utfordringer enn sykepleiere i urbane omgivelser. De har ofte store, komplekse ansvarsområder. De trenger kompetanse og ferdigheter på mange fagfelt samt lokalkunnskap om kommunens systemer, tjenester, infrastruktur og transportlogistikk. Hensikten med KAD-tilbudet er å gi øyeblikkelig helsehjelp nært der pasienten bor, og redusere antallet sykehusinnleggelser.
Hensikt: Hensikten med studien var å få innsikt i sykepleieres erfaring med KAD i sykehjem i Troms og Finnmark. Vi ønsket å få kunnskap om utfordringer sykepleierne står overfor i møte med pasienter innlagt i KAD, og om sykepleiernes behov for kompetanse og ressurser etter at KAD ble innført.
Metode: Studien har et kvalitativt design, inspirert av Malteruds metodebeskrivelse. Vi gjennomførte seks individuelle, semistrukturerte intervjuer med sykepleiere som arbeidet i sykehjem med KAD-senger i tre distriktskommuner i Troms og Finnmark.
Resultat: Funnene i studien belyser sykepleiernes ansvarsområde, kompetanse- og ressursbehov for å ivareta pasienter som er innlagt i KAD. Funnene er systematisert i følgende hovedtemaer:
- Sykepleiernes kompetansebehov og mulighet for kunnskapsutvikling
- Aleneansvar i sykehjem og betydningen av kollegastøtte
- Legenes tilgjengelighet og store geografiske avstander i Troms og Finnmark
Konklusjon: Sykepleierne erfarte at innføring av KAD har gitt sykepleierne i sykehjem i distriktskommuner i Troms og Finnmark et større ansvarsområde og flere arbeidsoppgaver. Studien belyser et behov for flere sykepleiere og systematiske, kompetansehevende tiltak i sykehjemsavdelinger med KAD.
Referer til artikkelen
Lykkedrang H, Mehus G. Sykepleieres erfaring med kommunal akutt døgnenhet i rurale områder. Sykepleien Forskning. 2024;19(96963):e-96963. DOI: 10.4220/Sykepleienf.2024.96963
Introduksjon
Denne studien er gjort i en rural kontekst i Troms og Finnmark fylke, Norges nordligste fylke. Rurale strøk kjennetegnes av store geografiske områder med lav befolkningstetthet, lang avstand til nærmeste sykehus og begrensede helsetjenester (1). Den demografiske utviklingen i distriktskommuner viser et økende antall eldre og flere som mottar medisinsk behandling i sykehjem etter at samhandlingsreformen ble innført (2, 3). Fra 2016 hadde kommunene plikt til å tilby kommunale akuttplasser (KAD, kommunal akutt døgnenhet) (4, 5).
I mange distriktskommuner ble KAD etablert som en del av sykehjemsdriften. KAD i sykehjem er et begrenset antall senger for pasienter med akutt sykdom, forverring av kronisk sykdom eller behov for observasjon eller utredning av uavklarte tilstander. I tillegg kommer pasienter med lette til moderate psykisk helse- og ruslidelser. Oppholdet er tidsbegrenset, vanligvis tre til fem døgn.
Det er ingen klare føringer for hvilke pasientgrupper som kan behandles i KAD. Det stilles krav til at tilbudet skal være faglig forsvarlig og være et likeverdig alternativ til sykehusinnleggelse. Alle pasienter som innlegges i KAD, skal umiddelbart vurderes av en sykepleier og innen rimelig tid av en lege.
Videre legeoppfølging vurderes ut fra pasientens tilstand, hvilken behandling eller tiltak som er iverksatt, og hvilken kompetanse sykepleieren har. Bruk av skåringsverktøy, som NEWS (National Early Warning Score) eller TILT (tidlig identifisering av livstruende tilstander), vil være nyttig i vurderingen av pasientens kliniske tilstand samt i kommunikasjonen mellom sykepleieren og legen (4–7).
I en kunnskapsoppsummering fra 2015 avdekkes det et behov for mer forskning på KAD i et faglig, klinisk perspektiv, med oppmerksomhet på sykepleiernes nye erfaringer og arbeidsoppgaver knyttet til utvikling og drift av KAD (8).
Det er begrenset med sykepleieforskning på KAD i en rural kontekst. En observasjonsstudie fra 2018 oppsummerer de fire første årene med drift av KAD i sykehjem i rurale områder i Norge (9). Funnene viser blant annet at de fleste pasientene som innlegges i KAD, er eldre med komplekse sykdomstilstander. Behovet for akuttinnleggelse i sykehus gikk litt ned i denne perioden, fra 2013–2016.
En kvalitativ studie inkluderte sykepleiere som arbeidet ved KAD i både urbane og rurale områder. Sykepleierne erfarte at mangel på personale med sykepleiekompetanse påvirket kvaliteten på pleien til de eldre pasientene. Studien avdekket et behov for generell sykepleiekompetanse for å bistå pasienten med å få dekket sine grunnleggende behov samt avansert kompetanse for å håndtere komplekse tilstander og situasjoner (10).
En tverrsnittsstudie (11) viser lav sykepleierdekning og begrenset legetilgjengelighet i avdelinger med KAD i rurale strøk, til tross for at ansvaret og kompleksiteten i tjenestene har økt. Studien avdekker store forskjeller i legenes tilstedeværelse og tilgjengelighet. Lav tilstedeværelse av lege kan føre til at sykepleierne får et større ansvar, og kvaliteten på tilbudet avhenger av den enkelte sykepleierens kompetanse og samarbeidsevner.
En kvalitativ studie der leger ble intervjuet om sykepleiernes kompetansebehov i KAD-enheter, belyser tre behovsområder: bred medisinsk kunnskap, gode kliniske ferdigheter og en god etisk og helhetlig tilnærming til pasienten, der sykepleierne rapporterer presist og systematisk til legen (12).
Andre studier beskriver at sykepleieres kunnskap om organisering og kjennskap til kommunenes systemer og ressurser er viktig når KAD skal innføres (13, 14).
Flere studier beskriver KAD som en vei inn til et høyere omsorgsnivå for eldre pasienter. Skrøpelige eldre med funksjonssvikt som ble innlagt i KAD, hadde ofte behov for forlenget opphold i institusjon (9, 10, 15).
I internasjonale studier fra rurale akuttenheter beskriver sykepleiere utfordringer med generalistrollen og den bratte læringskurven. De var redd for å gjøre feil i kritiske situasjoner. Stress førte til at flere av dem vurderte å slutte i jobben (16–18).
Sykepleiere i rurale områder står ofte alene uten tilgjengelige tverrfaglige ressurser og uten spesialister å diskutere faglige utfordringer med. Derfor må de være dyktige generalister, men også ha spesialferdigheter for å kunne håndtere et bredt fagfelt med begrensede ressurser. Denne rollen beskrives i litteraturen som en generalist-spesialist (18, 19).
En kunnskapsoppsummering fra 2017 avdekker at det er behov for mer forskning som øker forståelsen for hva sykepleieutøvelsen innbefatter i en rural kontekst i Norge (19).
Hensikten med studien
Hensikten med studien var å få innsikt i sykepleieres erfaring med KAD i sykehjem i distriktskommuner i Troms og Finnmark. Vi ønsket å få kunnskap om følgende:
- utfordringer sykepleierne står overfor i møte med pasienter som er innlagt i KAD
- sykepleiernes behov for kompetanse og ressurser etter at KAD er innført
Metode
Studien har et kvalitativt, deskriptivt design. Datamaterialet er innhentet ved hjelp av individuelle, semistrukturerte intervjuer med sykepleiere som arbeidet i sykehjemsavdelinger med pasienter som var innlagt i KAD.
Kontekst
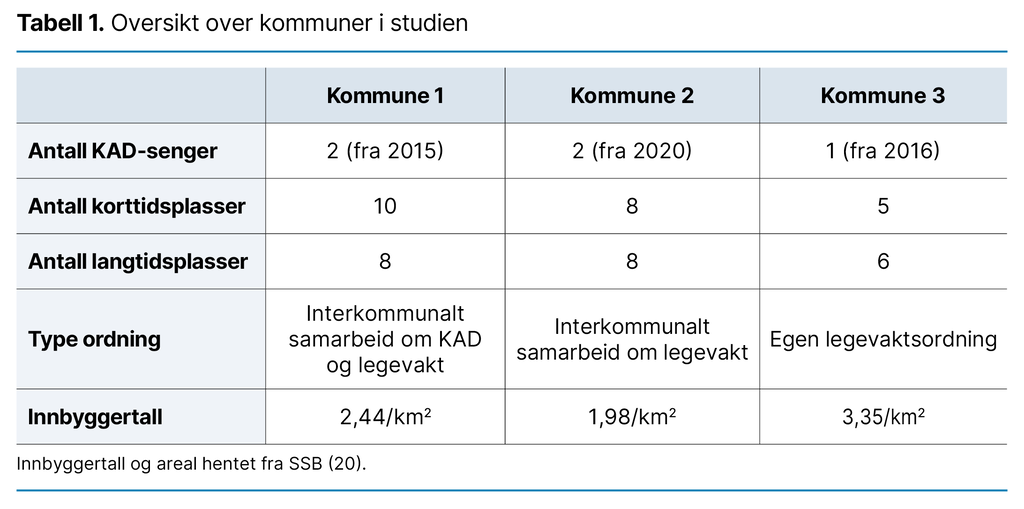
Vi samlet inn dataene i tre distriktskommuner i Troms og Finnmark fylke. De tre kommunene drifter totalt fem KAD-senger lokalisert i sykehjem. Samtlige KAD-plasser i studien er tilknyttet korttidsavdeling i sykehjem.
Kommune 1 er vertskommune og tar imot pasienter fra to kommuner og har interkommunalt samarbeid om legevakt i helger og høytider. Kommune 2 har interkommunalt samarbeid om legevaktordning, der legevakten er lokalisert i nabokommunen på kvelds- og nattestid, i helger og høytider. Kommune 3 har egen legevaktordning. På dagtid har vaktlegen ansvaret for pasienter som er innlagt i KAD, og er på daglig visitt.
Legekontoret er lokalisert i umiddelbar nærhet til sykehjemmet i alle de tre kommunene. De fem KAD-sengene dekker et geografisk område på 7177 km² med 16 740 innbyggere. Til sammenlikning har Oslo et areal på 454 km² med 699 827 innbyggere (20). Tabell 1 viser en oversikt over studiens kontekst.
Utvalg og intervjuer
Vi gjennomførte seks individuelle intervjuer i januar og februar 2022. Deltakerne arbeidet ved tre ulike sykehjem, hovedsakelig i korttidsavdeling, men det er også langtidsplasser tilknyttet avdelingene. Et strategisk utvalg av deltakere ble benyttet ved at avdelingsledere rekrutterte sykepleiere etter gitte inkluderingskriterier som ble forklart i tilsendt informasjon. Deltakerne måtte ha minst ett års erfaring med pasienter som var innlagt i KAD i sykehjem, og minst to års erfaring fra primærhelsetjenesten i den aktuelle kommunen.
Utvalget i studien besto av fem kvinner og en mann i alderen 35–59 år. Deltakerne hadde arbeidet fra 10 til 35 år som sykepleier, hovedsakelig i primærhelsetjenesten. De hadde i gjennomsnitt 3,8 års erfaring med KAD i sykehjem. To av deltakerne hadde mastergrad i sykepleie, en hadde videreutdanning i geriatri, og en var jordmor.
Førsteforfatteren gjennomførte de semistrukturerte intervjuene på deltakernes arbeidsplass. Intervjuguiden ble utarbeidet med bakgrunn i førsteforfatterens erfaring fra primærhelsetjenesten i distriktet og kunnskapshull i tidligere forskning (8, 10, 19).
Intervjuguiden besto av totalt 13 spørsmål om organisering av KAD i sykehjem, tilgjengelige personalressurser og medisinsk utstyr, opplæring og kompetansebehov, innleggelseskriterier, sykepleierens ansvar i mottak og oppfølging av pasienter, utfordringer i tjenesten og samarbeid med lege og andre helsetjenester. Deltakerne ble oppfordret til å beskrive opplevelser fra praksis som kunne belyse tematikken.
Analyse
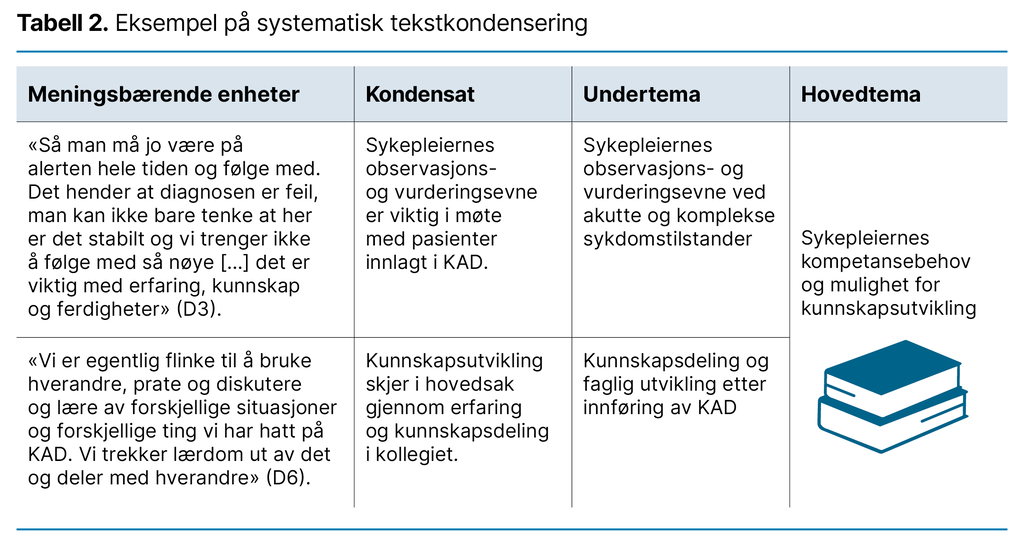
Vi gjorde lydopptak av intervjuene (21), som ble transkribert av førsteforfatteren. Analysen er basert på Malteruds (22) systematiske tekstkondensering i fire trinn. I første trinn av analysen leste vi rådataene og notater fra intervjuene for å danne oss et helhetlig bilde og vurdere mulige temaer.
Deretter identifiserte, sorterte og kondenserte vi meningsbærende enheter. Kondensatene dannet grunnlaget for undertemaer og temaer. I fjerde trinn formidler vi kunnskap om fenomener som kom frem gjennom analyse og abstraksjon. Her sammenfattes fellestrekk og variasjoner fra flere beskrivelser (tabell 2).
Etikk
Norsk senter for forskningsdata (NSD), nå kalt Sikt – Kunnskapssektorens tjenesteleverandør vurderte studien, referansenummer 569341. Informantene fikk skriftlig informasjon om prosjektet, innsamling og oppbevaring av data og ivaretakelse av personvern og anonymitet samt muligheten for å trekke seg underveis i prosjektet. De skrev under på informert samtykke. Før intervjuene startet, sammenfattet vi informasjonen muntlig, og deltakerne fikk mulighet til å stille spørsmål (23).
Resultater
Gjennom dataanalysen kom vi frem til tre hovedtemaer: 1) «Sykepleiernes kompetansebehov og mulighet for kunnskapsutvikling», 2) «Aleneansvar i sykehjem og betydningen av kollegastøtte» og 3) «Legenes tilgjengelighet og store geografiske avstander i Troms og Finnmark». Deltakeren benevnes som D1, D2, D3, D4, D5 og D6 etter direkte sitat.
Sykepleiernes kompetansebehov og mulighet for kunnskapsutvikling
Deltakerne beskrev at det var behov for kompetanse på flere fagfelter på grunn av større variasjon i sykdomstilstander hos pasientene etter at KAD ble innført. En deltaker beskrev variasjonen i pasientgruppen slik: «Det kan være overstadig berusede tenåringer som trenger tilsyn, gravide med hyperemesis [alvorlig svangerskapskvalme] som trenger væsketilskudd, fallskader og infeksjoner er det jo masse av, så det er alt mulig» (D2).
Sykepleiernes observasjons- og vurderingsevne ved akutte og komplekse sykdomstilstander
Deltakerne fortalte at eldre pasienter som innlegges i KAD, ofte har mange forskjellige diagnoser. De sa også at det er viktig med gode og systematiske observasjoner i vurdering og behandling. Kompleksiteten i sykdomstilstandene ble formidlet slik: «Har pasienten hjerte- og nyresvikt fra før og i tillegg diabetes, så er det flere ting som spiller inn på helsen deres enn bare den infeksjonen de kommer inn for» (D1).
Flere fortalte om hvordan de må tenke og vurdere ut over diagnosen og behandlingen ved innleggelse. Samtlige hadde opplevd at pasienter legges inn med feil eller uavklart diagnose. En fortalte: «Legen trodde han bare var uvel og hadde behov for væske intravenøst og trengte hjelp til ADL [aktiviteter i dagliglivet], til å håndtere stomien og KOLS-medisiner. Men det viser seg å være en pågående blødning» (D3).
Videre beskrev deltakerne fordelen med erfaring og kjennskap til pasienten og sykdomsbildet for å kunne oppfatte endringer tidlig i sykdomsutviklingen. En deltaker beskrev hvordan kjennskap til pasienten og tidligere sykdomsbilde gjorde at vedkommende vurderte situasjonen annerledes og mer alvorlig: «Men jeg kjente jo denne mannen fra før av, og kvalme og brekninger var ikke noen typisk problemstilling for ham» (D4).
Pasienter med KOLS-diagnose ble omtalt som «gjengangere» på KAD. Deltakerne beskrev utfordringer med somatiske og psykiske symptomer hos disse pasientene, og at behandlingsmulighetene i sykehjemmet er begrenset hvis pasientens tilstand forverres.
Kunnskapsdeling og faglig utvikling etter innføring av KAD
Deltakerne formidlet at kunnskapsutvikling i hovedsak skjer gjennom erfaring, refleksjon og diskusjon i kollegiet om diagnoser og problemstillinger som oppstår. Slik beskrev en deltaker hvordan KAD har bidratt til faglig utvikling: «Jeg vil si du utvikler deg faglig. Det er mer faglig utvikling kontra det å jobbe på en vanlig sykehjemsavdeling. Du har større sirkulasjon i pasientgruppen, mer uavklarte og akutte problemstillinger, så jeg tenker læringskurven er brattere» (D4).
En deltaker beskrev læringsprosessen slik: «Det har vært litt sånn learning by doing [vår utheving] egentlig. Tror ikke vi har hatt noen spesiell opplæring, foruten at vi har hatt opplæring på en blæreskanner som ble kjøpt inn» (D1).
Deltakerne fra én kommune fortalte at de hadde deltatt på akuttkurs etter at KAD ble innført, og hadde tilgang til e-læringskurs.
Aleneansvar i sykehjem og betydningen av kollegastøtte
Deltakerne fortalte at de opplevde at ansvarsområdet var stort fordi de ofte er eneste sykepleier på vakt og har det sykepleiefaglige ansvaret for hele sykehjemmet, med 50–60 pasienter, i tillegg til pasienter innlagt i KAD. Noen av deltakerne beskrev også at de hadde et ansvar utenfor sykehjemmet på nattevakter.
Alene på vakt og kollegastøtte
Deltakerne beskrev kvelder, netter og helger som sårbare på grunn av lav sykepleierdekning og aleneansvar. Slik beskrives aleneansvaret: «Så det er jo stort sett deg selv, da, det er ikke noen andre å støtte seg på» D1.
En deltaker fortalte om en stående avtale om å kunne kontakte en kollega som har fri, hvis vedkommende står alene med en problemstilling og trenger råd eller praktisk hjelp: «Sykepleiere kan ringe hverandre […], og så har vi en lukket gruppe på Messenger: ‘Støttegruppe for sykepleiere’ (D3).
Deltakerne beskrev dyktige hjelpepleiere og fagarbeidere i avdelingene, men at det i hovedsak er sykepleierens ansvar å gjøre kliniske vurderinger og kontakte lege i pasientsituasjoner.
Nattevakter og ansvaret for bygda
Flere av deltakerne trakk frem nattevaktene som mest utfordrende på grunn av aleneansvar og samtidighetskonflikter: «På nattevakt er jeg i utgangspunktet alene på jobb på de to avdelingene. Å få KAD-pasienter da, […] er jo utfordrende. Man kan jo bare være på én plass» (D4).
Nattevaktens ansvar ut over selve sykehjemmet ble beskrevet som en oppgave som følger med der sykepleieren er eneste sykepleier på vakt i kommunen: «Så når vi logger oss på telefonene, må vi logge oss på ytre del av kommunen, indre del av kommunen, omsorgsboligene og korttid» (D6).
Dette ansvaret innebærer flere telefoner og viderekoplinger fra andre tjenestesteder i kommunen samt svare på trygghetsalarmer og henvendelser fra hjemmetjenestens pasienter. Det kan være pasienter, pårørende eller legevakt som tar kontakt for å få råd eller hjelp. En deltaker beskrev at man må evne å stole på seg selv og sin egen erfaring og ha trygghet i sykepleierrollen. Det gjør aleneansvaret lettere: «Man må stole mye på seg selv, tørre å stå i det selv, så det er en utfordring for de nyutdannede som kommer til oss» (D5).
Pasienter innlagt i KAD er mer tid- og ressurskrevende
Samtlige deltakere sa at det ikke ble tilført ekstra personalressurser i forbindelse med at KAD ble innført i sykehjemmene. De beskrev at omsorg for pasienter som er innlagt i KAD, er mer tid- og ressurskrevende på grunn av deres tilstand og behov for konstant nærvær av en sykepleier som må gjøre kliniske observasjoner. En sa: «Vi har litt lite ressurser i forhold til KAD. Vi skulle fått flere sykepleiere på helger og på natt, men det er jo ikke bare å få flere sykepleiere» (D5).
Deltakerne beskrev sykepleierens rolle og oppgaver i forbindelse med KAD som sentrale for pasientsikkerheten og driften av hele tilbudet: «Ved stor sykepleiermangel vil det være utfordrende å drifte KAD-sengene» (D2).
Legenes tilgjengelighet og store geografiske avstander i Troms og Finnmark
Deltakerne fortalte stort sett om et godt samarbeid med legevakten, men at det kan være utfordrende når legen er opptatt over lengre tid, eller ikke kan være fysisk til stede på grunn av interkommunalt samarbeid og geografiske avstander.
En god plan for legeoppfølging
Deltakerne fra én kommune fortalte at de har sin legevakt i nabokommunen på kvelds- og nattestid samt i helger. De beskrev det som en utfordring, da det i praksis ikke er mulig å få legetilsyn til pasienter fordi legen er mange mil unna: «Hvis jeg trenger en lege fysisk til å komme hit, så er det et problem. Jeg ser ikke på det som en mulighet, egentlig» (D4).
Deltaker 3 beskrev at det kan være vanskelig for sykepleieren som har ansvaret for pasienten, og for legen som må vurdere situasjonen over telefon. Samtlige deltakere fortalte om utfordringer når legen er opptatt over lengre tid, og at det er viktig med en god plan for oppfølging av pasienter innlagt i KAD. To av deltakerne foreslo mer bruk av video, slik at legen kan se og snakke med pasienten og inkludere pasienten i vurderinger og beslutninger når vedkommende ikke er fysisk til stede.
Geografiske avstander og pasienttransport
Samtlige deltakere beskrev geografiske avstander med lang reisevei til sykehuset og lange avstander innad i kommunen som en belastning for eldre pasienter. Deltakerne opplevde at pasientene er takknemlige når de får tilbud om behandling lokalt i KAD.
En deltaker fortalte at værforhold kan være et hinder for transport ut av bygen til sykehuset, slik at pasienter da må behandles i KAD i påvente av bedre vær: «Om vinteren med stengte veier og når ferga er innstilt, da kan det jo være en utfordring at pasienten blir lenger her» (D6).
Diskusjon
Hensikten med studien var å få kunnskap om det de inkluderte sykepleierne opplevde som faglig og praktisk utfordrende med drift av KAD i sykehjem i rurale områder. Denne kunnskapen gir innsikt i kompetansebehovet for å ivareta pasienter som er innlagt i KAD, og viser hvordan sykepleiere i rurale områder løser oppgaver med begrensede ressurser.
Generalist-spesialist-kompetanse og kunnskapsutvikling
Studien vår viser at det er stor variasjon i den kliniske tilstanden, kompleksiteten og diagnosene til pasienter innlagt i KAD. Etter at KAD ble innført, har flere yngre pasienter og flere tilstander blitt behandlet i sykehjem. Det har medført et behov for kompetanse på flere fagområder, som for eksempel geriatri, akuttsykepleie, psykiatri og rus.
Pasientene og deres sykdomsutvikling kan være vanskelig å vurdere klinisk, både for leger og sykepleiere. I rapporten «Eldre i den akuttmedisinske kjeden» beskrives atypiske symptomer ved akutt sykdom og skade hos eldre. Konsekvensene kan bli forsinket eller manglende utredning og behandling samt økt mortalitet (24). Det fordrer at involvert helsepersonell må være oppmerksomt, ha god observasjonskompetanse og -evne og ha et bredt kunnskapsfelt (10, 17, 18, 19, 25).
Kunnskapsutvikling skjer hovedsakelig gjennom erfaring med pasienter med kompliserte og sammensatte lidelser og i faglige diskusjoner om ulike pasientcaser. Erfaringsdeling og refleksjoner bidrar til kunnskapsutvikling hos den enkelte. De samme erfaringene beskrives i andre studier fra rurale områder (10, 16, 18). En bedre kompetansehevingsplan gjennom lovpålagte programmer med tilgjengelige økonomiske og faglige ressurser kunne ha imøtekommet noen av behovene som deltakerne beskrev.
Aleneansvar, personalressurser og pasientsikkerhet
Samtlige deltakere i denne studien beskrev utfordringer med å være eneste sykepleier på vakt på sykehjemmet på grunn av stort ansvarsfelt og samtidighetskonflikter. Aleneansvar er et kjent fenomen innenfor sykepleiepraksis i rurale områder. Det innebærer å være eneste sykepleier på vakt eller innenfor et gitt ansvarsområde, der legen er tilgjengelig på visse premisser (17–19).
Sykepleiere i rurale områder har ofte ansvaret for et stort antall pasienter og administrative oppgaver, med minimal støtte fra et større fagmiljø. Det kan være utfordrende, spesielt for nyutdannede sykepleiere (11, 16–18). Aleneansvaret og forventningene om å utvikle generalist-spesialist-kompetanse utfordrer sykepleierne i rurale strøk (17, 18, 30, 32).
I noen tilfeller ringes sykepleiere opp på fritiden for at de må bistå i vanskelig situasjoner. Hvordan sykepleiere støtter hverandre på små steder, er også beskrevet i tidligere studier (18, 31, 33).
Deltakerne oppga kvelder, netter og helger som sårbare på grunn av lav sykepleierdekning og aleneansvar. Lav bemanning kombinert med opplevelsen av manglende kompetanse og tidspress kan påvirke kvaliteten og pasientsikkerheten i helsetjenesten og føre til uønskede hendelser. Stadig flere ufaglærte i sykehjem og hjemmesykepleien gjør at sykepleiere til enhver tid må prioritere hvilke pasienter og oppgaver som har mest behov for deres kompetanse, noe som kan være belastende (9, 11, 26).
Flere studier fra rurale områder beskriver at stress i arbeidshverdagen og belastningen med å gjøre feil kan føre til at sykepleiere slutter i jobben (17, 18, 27).
At det ikke er tilført mer personell til sykehjemsavdelingene etter innføring av KAD, kan gi stressfaktorer som igjen kan medføre større fare for utbrenthet og flukt fra yrket, slik vi har sett etter covid-19-pandemien (28, 29).
Samhandling i distriktet
Denne studien belyser utfordringer med interkommunalt samarbeid og begrensninger i legetilgjengeligheten etter at KAD er innført. I sykepleiepraksis i rurale områder beskrives mangelen på legestøtte i vanskelige pasientsituasjoner som et perspektiv på aleneansvaret (16).
På bakgrunn av sykepleiernes erfaring med legesamarbeidet i denne studien samt tidligere forskning sett fra et legeperspektiv kan et godt samarbeid oppsummeres slik: tilstrekkelig informasjonsutveksling, en god plan for behandling, indikasjon for rekontakt med lege og klare avtaler om videre legeoppfølging. Det er en fordel om samme sykepleier og lege følger pasienten gjennom behandlingen for lettere å kunne observere endringer i pasientens sykdomsutvikling.
Bruk av skåringsverktøy er nyttig i vurderinger og observasjoner samt systematisk og presis rapport til lege. Når legen ikke har mulighet til å være fysisk til stede og vurdere pasienten, kan bruk av video via sikre nettverk bidra til økt brukermedvirkning (34). Et godt samarbeid mellom lege og sykepleier øker kvaliteten på og den faglige forsvarligheten av tilbudet og er en viktig del av samhandlingsreformen og dens intensjoner (6, 12).
Styrker og svakheter ved studien
Førsteforfatteren arbeider innenfor konteksten som er beskrevet i studien. Personlig, sykepleiefaglig forståelse for forskningsfeltet er en styrke for studien, men fordrer bevissthet om egen forforståelse. Funnene og analysen ble diskutert med andreforfatteren. Hennes kjennskap til forskningsfeltet styrker studiens gyldighet.
Samtlige deltakere har lang erfaring fra forskningsfeltet. Flere har videreutdanning og mastergrad som styrker dataenes pålitelighet. En styrke ved studien er deltakernes beskrivelser av mange like utfordringer i de ulike kommunene.
Til tross for at utvalget er lite, representerer funnene innsikt som kan være gjenkjennelig for sykepleiere som arbeider i avdelinger med KAD i andre rurale områder i Norge.
Konklusjon
Funnene i denne studien gir innsikt i sykepleiernes ansvar for og oppgaver med å ivareta pasienter som er innlagt i KAD på sykehjem i Troms og Finnmark. Pasienter som innlegges med akutte- og sammensatte lidelser, utfordrer sykepleierens observasjons-, vurderings- og handlingskompetanse.
Deltakerne har ikke opplevd økt bemanning til tross for større ansvarsfelt og kompleksitet i tjenesten. Samarbeidet med legevakten kan være utfordrende når legen ikke kan være fysisk til stede i vanskelige pasientsituasjoner. Sykepleierne har dermed fått mer faglig press, spesielt når de har aleneansvaret på kvelds- og nattestid og i helger.
Samtlige deltakere formidler at det er behov for flere sykepleiere og systematiske, kompetansehevende tiltak på sykehjemsavdelinger med KAD. Det trengs for at sykepleierne skal oppleve at de sikrer faglig forsvarlighet, noe som er i tråd med funn fra andre studier innenfor samme tematikk i Norge (10–12, 15).
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap





















0 Kommentarer