Barrierer mot etterlevelse av retningslinjer for helsepersonell i sykehus
Sammendrag
Bakgrunn: Kunnskapsbaserte faglige retningslinjer skal bidra til å kvalitetssikre helsetjenesten. Tidligere forskning viser et gap mellom anbefalinger i retningslinjer og klinisk praksis. Få studier har undersøkt etterlevelsen av retningslinjer blant helsepersonell på sykehus etter avsluttet implementering. Denne studien tar utgangspunkt i «Keisersnittprosjektet», et kvalitetsforbedringsprosjekt i en føde-/barselavdeling, hvor ti nye og ni reviderte retningslinjer i pasientforløpet for keisersnitt ble innført samtidig som et knippe av intervensjoner i 2014. Prosjektet ble igangsatt på grunn av vedvarende høy forekomst av infeksjoner i operasjonsområdet etter keisersnitt.
Hensikt: Studien undersøker klinisk helsepersonells egne erfaringer med etterlevelse av faglige retningslinjer tre år etter at Keisersnittprosjektet ble implementert.
Metode: Studien har en kvalitativ beskrivende og utforskende forskningsdesign. Et strategisk utvalg av seks informanter fra føde-/barselavdelingen ble inkludert i to tverrfaglige fokusgruppeintervjuer, som hver besto av lege, jordmor og barnepleier. Vi analyserte resultatene med Tjoras stegvise deduktive-induktive metode og Fixsen og medarbeideres «Rammeverk for implementering».
Resultat: Informantene beskrev at de syntes retningslinjene var vanskelige å etterleve hvis de ikke oppfattet dem som faglig velbegrunnet, logiske, relevante eller i samsvar med egne kliniske erfaringer og følelser. Anbefalinger som konkurrerte med avdelingens fagtradisjoner og verdier, kunne også bidra til barrierer. De forklarte ofte avvik fra retningslinjene som glemsomhet og snarveier. Informantene opplevde det som krevende å gi og motta korrigerende tilbakemeldinger fra kolleger ved observerte avvik, særlig fra kolleger med en annen yrkestilhørighet. Ved tvil om anbefalt praksis benyttet legene i hovedsak retningslinjer, mens jordmødrene og barnepleierne ofte spurte en erfaren kollega som de hadde tillit til.
Konklusjon: Informantenes forståelse av retningslinjer, forståelse og håndtering av avvik samt konkurrerende fagtradisjoner og verdier bidro til barrierer mot etterlevelse av retningslinjer. Informantene ønsket å være mer involvert og ønsket regelmessig, aktiv dialog om retningslinjer, praktiske øvelser og tilbakemeldinger på egen praksis. Studier med større utvalg bør gjennomføres for å belyse funnene i denne studien bedre.
Referer til artikkelen
Evenstad B, Larsen L, Gravningen K. Barrierer mot etterlevelse av retningslinjer for helsepersonell i sykehus. Sykepleien Forskning. 2020;15(82573):e-82573. DOI: 10.4220/Sykepleienf.2020.82573
Kunnskapsbaserte faglige retningslinjer skal kvalitetssikre pasientbehandlingen, redusere uheldig variasjon og begrense unødvendig eller feil bruk av ressurser i helsetjenesten (1). Likevel viser forskning at opptil 70 prosent av retningslinjer som er forsøkt implementert, ikke blir etterlevd (2). Dermed kan det oppstå avstand mellom faglige anbefalinger og klinisk praksis.
Tidligere forskning
Kunnskapssenterets oppsummering av internasjonal forskning om implementering av faglige retningslinjer fra 2013 fastslår at enkelte tiltak rettet mot helsepersonell kan være effektive, men ingen tiltak kan garantere for høy måloppnåelse (1).
Denne oppsummeringen samt en norsk og en kanadisk gjennomgang av implementeringsstrategier viser at å identifisere barrierer mot innføring av retningslinjer og iverksette spesifikke tiltak mot disse barrierene kan bidra til å øke etterlevelsen (1, 3, 4).
Det er vist at et knippe av intervensjoner, som innebærer at flere forskningsbaserte tiltak blir iverksatt samtidig, gir betydelig bedre resultater enn om tiltakene blir innført enkeltvis (5, 6). Få studier har undersøkt etterlevelse av retningslinjer blant klinisk helsepersonell etter avsluttede intervensjoner (2, 7).
Keisersnittprosjektet
«Keisersnittprosjektet» var et tverrfaglig kvalitetsforbedringsprosjekt som ble satt i gang av avdelingsledelsen i en føde-/barselavdeling ved et universitetssykehus i Norge i oktober 2013. Prosjektet ble initiert grunnet høy infeksjonsforekomst etter keisersnitt.
Avdelingen har 1400 fødsler årlig, hvorav hver femte forløses med keisersnitt. Avdelingen følger prinsipper i «mor–barn-vennlig standard», som skal fremme amming og tidlig mor–barn-kontakt (8).
Keisersnittprosjektets mål var å redusere andelen infeksjoner i operasjonsområdet etter keisersnitt til et nasjonalt gjennomsnittsnivå og øke behandlingskvaliteten og pasientsikkerheten. Et omfattende knippe av intervensjoner bestående av ti nye og ni reviderte retningslinjer i pasientforløpet ved keisersnitt ble utarbeidet.
Intervensjonene ble introdusert for leger, jordmødre og barnepleiere på personalmøter, i tre ukers daglige drop-in-workshoper på avdelingen og i internundervisning med praktiske øvelser før de ble igangsatt 1. februar 2014.
Rammeverk for implementering
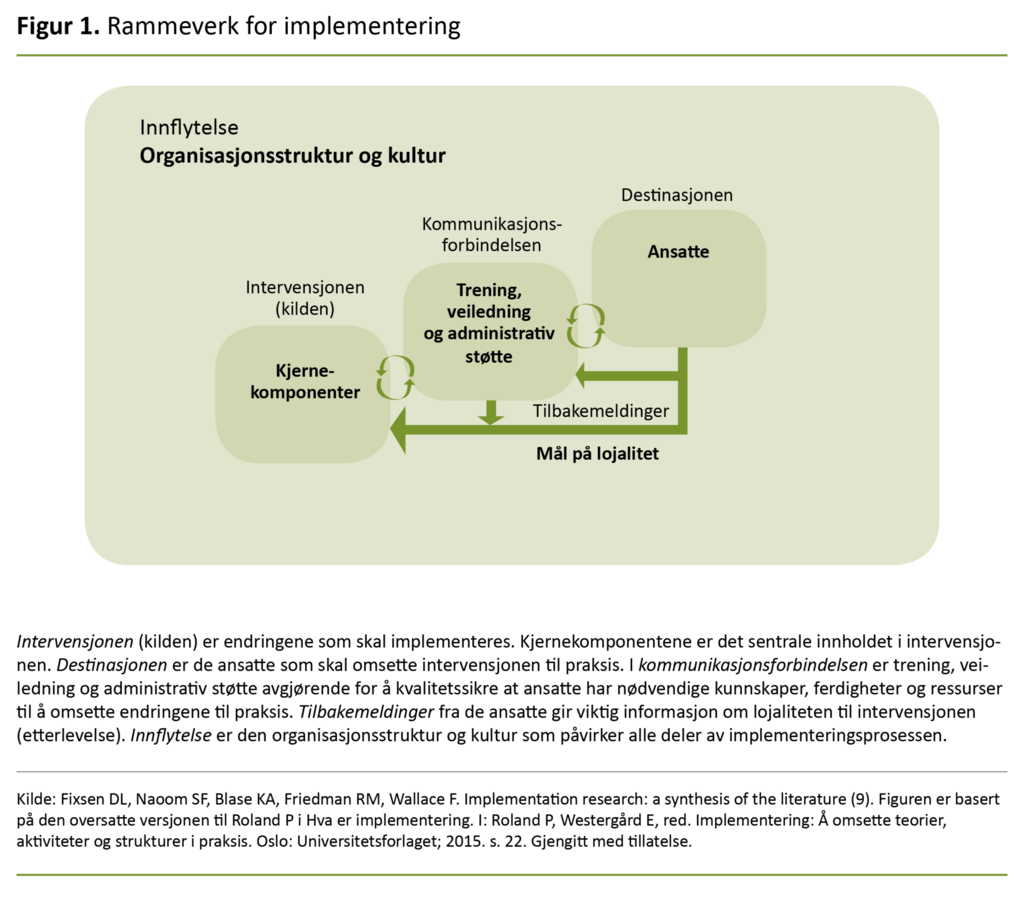
Fixsen og medarbeidere beskriver implementering av retningslinjer som en målrettet og systematisk kvalitetsforbedringsprosess (9). Deres litteraturgjennomgang av studier på tjenesteleverandører i og utenfor helsetjenesten har bidratt til å utvikle en modell for implementeringsprosesser, kalt «Rammeverk for implementering» (figur 1) (9).
Hovedelementet i modellen er at et sett kjernekomponenter (intervensjonen) kan bli implementert til organisasjonens ansatte (destinasjonen) gjennom trening, veiledning og administrativ støtte (kommunikasjonsforbindelsen).
Hvis denne implementeringen skjer på en hensiktsmessig måte, etableres en lojalitet overfor endringene, og det kan skje en praksisendring (9). Etterlevelse oppnås dersom de innførte endringene blir opprettholdt, tilpasset og videreutviklet (2).
Rammeverket gir en oversiktlig forståelse av hvilke deler som inngår i en implementeringsprosess, og i artikkelen er det benyttet for å strukturere diskusjonen og vurdere intervensjonen. Modellen ble ikke benyttet av avdelingsledelsen da Keisersnittprosjektet ble planlagt høsten 2013.
Hensikten med studien
Hensikten med denne studien var å undersøke legers, jordmødres og barnepleieres egne erfaringer med å etterleve retningslinjer tre år etter at intervensjonene i Keisersnittprosjektet var avsluttet, og retningslinjene inngikk i avdelingens daglige drift.
Studien hadde følgende forskningsspørsmål:
Hvordan erfarer klinisk helsepersonell barrierer mot etterlevelse av faglige retningslinjer tre år etter at Keisersnittprosjektet ble iverksatt?
Metode
Studien har en kvalitativ beskrivende og utforskende forskningsdesign. Vi gjorde et strategisk utvalg av to leger, to jordmødre og to barnepleiere, totalt seks informanter. Alle var kvinner med over ti års yrkeserfaring og gjennomsnittlig 13 års erfaring på føde-/barselavdelingen.
Inklusjonskriteriet var klinisk erfaring i bruk av retningslinjer før, under og etter implementering av Keisersnittprosjektet. Rekruttering skjedde gjennom informasjonsskriv og forespørsler på e-post, på fagmøter og i uformelle samtaler på vaktrommet.
Fokusgruppeintervju
Vi benyttet fokusgrupper basert på Halkier og Tjoras metoder, hvor data produseres i dialog, diskusjon og refleksjon mellom deltakerne (10, 11). Metoden er spesielt godt egnet til å lære om erfaringer, holdninger eller synspunkter i et miljø der mange mennesker samhandler (12).
To fokusgruppeintervjuer, hver bestående av lege, jordmor og barnepleier, ble gjennomført i desember 2016 av førsteforfatteren og en sekretær. Tre til fire deltakere er hensiktsmessig når informantene er spesialister på temaet (10, 11).
I forkant av intervjuene utarbeidet vi en semistrukturert intervjuguide basert på diskusjoner mellom artikkelforfatterne samt førsteforfatterens erfaringer fra pilottesting av intervjuguiden i et dybdeintervju. En åpen innledning inviterte til spontane tanker. Deretter ble diskusjonen ledet inn på temaer (11).
Temaene var bruk og etterlevelse av Keisersnittprosjektets retningslinjer, motivasjon for etterlevelse, fagtradisjoner og avdelingens verdier. Spørsmålene var åpne, slik at informantene kunne utveksle erfaringer med hverandre innenfor emnet og kommentere hverandres synspunkter, og de var relevante for alle yrkesgruppene (11, 13).
Hvert fokusgruppeintervju varte halvannen time. Vi benyttet digital lydopptaker og transkriberte verbatimt.
Analyse
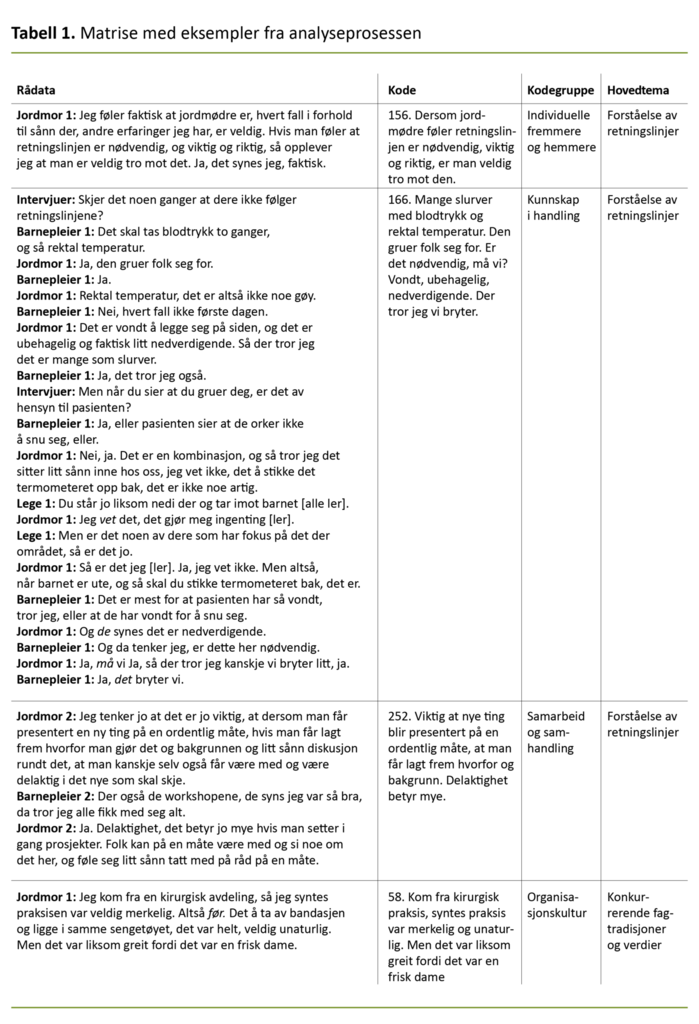
Vi brukte Tjoras stegvise deduktive-induktive metode, der vi arbeidet trinnvis fra rådata til konseptuell forståelse (11). I første steg genererte vi empiriske data ved at vi avveide utvalg og rekruttering, utarbeidet intervjuguide og gjennomførte fokusgruppeintervjuer.
Andre steg omfattet bearbeiding av rådata ved transkribering. I steg tre, koding, hentet vi ut setninger eller setningssammenføyninger som representerte essensen av tekstutsnitt. Gjennom deduktive kodetester sjekket vi om kodene var generert fra empirien og ikke på forhånd.
I fjerde steg, kodegruppering, ble kodene sortert tematisk, mens de deduktive grupperingstestene kontrollerte om kodegruppene var tematisk ulike og med indre konsistens. Etter at vi hadde presisert problemstillingen, omgrupperte vi kodegruppene til hovedtemaer (11) (tabell 1).
I steg fem fortolket vi temaene opp mot Fixsen og medarbeideres (9) «Rammeverk for implementering» for en konseptuell forståelse (figur 1).
Etiske overveielser
Studien ble godkjent av avdelingsledelsen og var meldingspliktig til Norsk senter for forskningsdata (NSD), som godkjente studien i august 2016 (prosjektnummer 49275).
Informantene fikk informasjon om studiens hensikt og muligheten til å trekke seg fra studien. Frivillig skriftlig informert samtykke ble innhentet før oppstarten. Alle dataene er behandlet konfidensielt, og personidentifiserbare opplysninger er anonymisert (14).
Resultater
Den induktive analysen bidro til 240 empirinære koder som omhandlet etterlevelse. Kodene ble tematisk sortert i fem kodegrupper, deretter omgruppert til tre hovedtemaer om barrierer mot etterlevelse: 1) forståelse av retningslinjer, 2) forståelse og håndtering av avvik, og 3) konkurrerende fagtradisjoner og verdier (tabell 2).
I det følgende presenterer vi hovedfunn fra disse hovedtemaene.
Forståelse av retningslinjer
Leger, jordmødre og barnepleiere var positivt innstilt til de nye retningslinjene, men forståelsen av retningslinjene varierte, og egne erfaringer og følelser kunne skape barrierer mot å etterleve dem.
Informantene var enige om at de måtte ha en faglig begrunnelse for å etterleve retningslinjer. En jordmor sa følgende: «Dersom jordmødre føler at retningslinjen er nødvendig, viktig og riktig, opplever jeg at vi er veldig tro mot dem.»
En lege beskrev det slik: «Når det gjelder å ta retningslinjer i bruk, tenker jeg at det er viktig med informasjon, at man skjønner hvorfor, at de er logiske og faglig begrunnet.»
Retningslinjer som ikke ble forstått som fagspesifikke, ble av enkelte informanter vurdert som mindre relevante for egen praksis og kunne bidra til barrierer mot etterlevelse.
En lege fortalte følgende: «Keisersnittprosjektet er avgrenset til våre pasienter. Slike endringer er lettere å være motivert for enn bestemmelser om at nå skal alle klokker og ringer bort fordi de kanskje kan medføre infeksjon for en eller annen.»
Tidligere yrkeserfaringer kunne bidra til barrierer mot etterlevelse dersom erfaringene ikke samsvarte med anbefalinger i retningslinjene. En jordmor sa dette: «Man har jo en del kunnskap og erfaring med seg gjennom et langt yrkesliv, så jeg tar det med en klype salt selv om noen smeller i bordet med den ene artikkelen etter den andre.»
Helsepersonellets følelser kunne påvirke etterlevelsen.
Retningslinjer ble i større grad forstått som relevante dersom de samsvarte med tidligere erfaringer. En barnepleier sa følgende: «Jeg opplevde [endringene i Keisersnittprosjektet] som veldig bra. Vi lærte jo hygieneregler, de sitter i ryggmargen.»
Helsepersonellets følelser kunne påvirke etterlevelsen. En jordmor fortalte som følger: «Å måle rektaltemperatur [to ganger daglig første tre postoperative døgn] er ikke noe gøy. Det er vondt å legge seg på siden, det er ubehagelig og faktisk litt nedverdigende, så der tror jeg mange av oss slurver.»
Faglige retningslinjer som strider mot egne følelser og hva som oppleves som nødvendige tiltak, kan derfor bidra til barrierer mot etterlevelse.
Alle informantene beskrev utfordringer med å holde seg oppdatert på endringer i retningslinjer som ble varslet på e-post, særlig helsepersonell i turnus- og deltidsarbeid. Informantene foreslo regelmessig dialog og informasjon om retningslinjer på rapporter, fag- og tavlemøter fremfor passiv kommunikasjon på e-post.
En jordmor sa det slik: «Hvis man får lagt frem hvorfor og bakgrunnen for retningslinjene og får diskusjon rundt anbefalingene, får man være delaktig i de nye rutinene. Delaktighet betyr mye, man føler at man blir tatt med på råd.» En barnepleier fortsatte: «Workshopene [i Keisersnittprosjektet] synes jeg var så bra, da tror jeg alle fikk med seg alt.»
Retningslinjer som ikke ble revidert på bakgrunn av helsepersonells kliniske erfaringer, bidro til ulik praksis. Ifølge nye retningslinjer skulle postoperativ sårbandasje beholdes på og ikke skiftes før ved utskrivelse.
Jordmødre og barnepleiere erfarte at bandasjen ikke var motstandsdyktig mot vann. Den løsnet og måtte ofte skiftes, men retningslinjen synliggjorde ikke behovet for bandasjeskift. Dermed oppsto ulik praksis ved bandasjeskift.
Forståelse og håndtering av avvik
Alle informantene opplevde at retningslinjene fra Keisersnittprosjektet var implementert og ble etterlevd. Gjennom informantenes beskrivelser kom det frem en mer nyansert forståelse av at noen retningslinjer var godt implementert, mens andre bare var delvis iverksatt.
Å avvike fra retningslinjer ble forklart som glemsomhet og det å ta snarveier. På spørsmålet om i hvilke situasjoner retningslinjene ikke ble etterlevd, svarte en barnepleier dette: «Det må jo være hvis det er veldig travelt, stress eller en kaotisk avdeling, at man kanskje kan glemme ting.» En lege supplerte: «Glemme ting eller ta en snarvei.»
Når informantene observerte at kolleger ikke fulgte retningslinjene, syntes de det var vanskelig å si fra. Den aktuelle situasjonen og kollegaens yrkestilhørighet påvirket beslutningen. En barnepleier fortalte følgende: «Det spørs om jeg hadde sagt fra til deg [henvendt mot lege] om du hadde stått der [og inspisert operasjonssåret] uten munnbind.»
Informantene opplevde det også som utfordrende å ta imot tilbakemeldinger på egne avvik og foreslo både å øve seg på å gi og motta konstruktive tilbakemeldinger. Legen fortsatte: «Det er jo lettere hvis du kommer og sier ‘vil du ha litt hjelp?’ eller ‘skal jeg gi deg et munnbind?’ eller ‘vær så god, her har du et munnbind’. Man må kanskje være litt bestemt.»
Når de var usikre på hvordan de skulle utføre anbefalt praksis, beskrev jordmødre og barnepleiere at de i hovedsak spurte erfarne kolleger om råd, men benyttet retningslinjer dersom kollegaene var usikre. En jordmor sa som følger: «Hvis jeg synes svaret virker logisk, eller det bekrefter min egen mistanke, kan jeg stole på det.»
Leger benyttet i stor grad retningslinjer for å kvalitetssikre egen praksis fordi de erfarte at kolleger kunne gi ulike svar. En lege fortalte dette: «Det er forskjellig hvem man spør. Skal vi vite, må vi lese retningslinjen.» Å spørre kolleger om anbefalt praksis kan dermed både styrke etterlevelsen og bidra til avvik.
Konkurrerende fagtradisjoner og verdier
Informantene beskrev sterke fagtradisjoner og verdier som vektla kvinner som friske fødende, noe som påvirket deres yrkesutøvelse og etterlevelse av retningslinjene.
En jordmor sa følgende: «Jeg kom fra en kirurgisk avdeling og syntes praksisen ved føde-/barselavdelingen var veldig merkelig [før Keisersnittprosjektet]: å ta av sårbandasjen [første postoperative dag] og ligge i det samme sengetøyet [postoperativt] var veldig unaturlig, men det var liksom greit fordi det var en frisk kvinne.»
For enkelte informanter var det vanskelig å forklare årsaken til ulik praksis i tilsynelatende like situasjoner.
For enkelte informanter var det vanskelig å forklare årsaken til ulik praksis i tilsynelatende like situasjoner. For eksempel ble Keisersnittprosjektets retningslinje om å bruke stellefrakk ved daglige postoperative sengeskift i stor grad etterlevd, men å overføre prinsipper om stellefrakk til liknende situasjoner var ikke en selvfølge.
En jordmor sa følgende: «Ja, [vi tar på stellefrakk hver gang vi skifter på sengen postoperativt], men ikke [når vi skifter på sengen] inne på fødestuen. Der har jeg tenkt at jeg ikke … Jeg vet ikke hvorfor.» Hun sa også dette: «Vi har fått nye retningslinjer som sier at vi skal bruke stellefrakk når vi skal håndtere barnet. Der kommer du til å møte motstand herfra og til neste år.»
Diskusjon
Informantene ga uttrykk for at retningslinjene i Keisersnittprosjektet var implementert og ble etterlevd. Samtidig beskrev de barrierer mot og avvik fra utvalgte retningslinjer. I diskusjonen fortolker vi resultatene opp mot Fixsen og medarbeideres «Rammeverk for implementering» (9) og deres begreper «intervensjonen», «kommunikasjonsforbindelsen», «destinasjonen», «tilbakemeldinger» og «innflytelse» (figur 1).
Intervensjonen – utilstrekkelig faglig begrunnelse og relevans
Ifølge Fixsen og medarbeidernes (9) implementeringsmodell var Keisersnittprosjektets nye og reviderte retningslinjer kjernekomponentene i intervensjonen. Hvordan helsepersonell forsto og vurderte retningslinjene, hadde betydning for etterlevelsen.
Manglende faglige begrunnelse, eller det informantene oppfattet som ulogiske begrunnelser, hindret etterlevelse. Resultatet samsvarer med en kvalitativ studie blant sykepleiere på akuttmottak i USA, som beskriver hvordan kliniske anbefalinger uten tilstrekkelig faglig begrunnelse skaper usikkerhet (15).
En italiensk oppsummering argumenterer for at legers kunnskap, holdninger, ferdigheter, opplevelser, tro og verdier spiller avgjørende roller som barrierer mot etterlevelse (16). Velbegrunnede, oppdaterte og relevante retningslinjer kan bidra til å redusere slike barrierer.
Generelle retningslinjer ble vurdert som mindre relevante enn fagspesifikke retningslinjer.
I vår studie ble generelle retningslinjer vurdert som mindre relevante enn fagspesifikke retningslinjer. Tilsvarende viser andre studier at retningslinjer som helsepersonell opplever som relevante for egen profesjonsutøvelse og pasientpopulasjon, motiverer til økt etterlevelse (2, 6). Dette kan bety at ikke-fagspesifikke retningslinjer i større grad krever målrettede implementeringsstrategier.
Jordmødre og barnepleiere vurderte retningslinjene opp mot egne erfaringer, og erfaringsbasert kunnskap som ikke var i tråd med anbefalingene, kunne bidra til barrierer mot etterlevelse. Resultatet samsvarer med en norsk kvalitativ studie blant sykepleiere på sykehus i 2015, som konkluderte med at sykepleiere stoler mer på egne erfaringer og klinisk skjønn enn på forskning (17).
I kunnskapsbasert praksis er faglige vurderinger basert på en tredeling mellom forskningsbasert kunnskap, erfaringsbasert kunnskap og pasientens ønsker og behov i en gitt situasjon (4). Gjennom klinisk skjønn skal helsepersonell dynamisk sammenstille disse typene av kunnskap i ulike situasjoner (18).
Kunnskapssenterets oppsummering av implementeringsforskning beskriver at kunnskapsbasert praksis utfordrer den standardiserte praksisen som faglige retningslinjer foreslår (19). Intervensjoner må derfor balansere mellom å utvikle og tilpasse retningslinjer for beste praksis og samtidig anerkjenne betydningen av klinisk skjønn (6).
Et uventet funn var jordmødres og barnepleieres negative reaksjon på å måle rektaltemperatur hos postoperative kvinner, som er en sensitiv metode for å oppdage tidlige infeksjonstegn (20).
Anbefalinger som er i strid med helsepersonells følelser, kan dermed utgjøre en barriere mot å etterleve retningslinjene. Den norske studien fra 2015 (17) fant at sykepleiere ikke etterlever retningslinjer dersom de er usikre på gevinsten for pasienten. Ved uklar indikasjon bør tiltak begrunnes bedre for helsepersonell.
Kommunikasjonsforbindelsen – behov for dialog og delaktighet
Informantene ønsket mer dialog om endringer i retningslinjer fremfor e-postkommunikasjon. Flottorp og Aakhus’ artikkel fra 2013 konkluderer med at passiv formidling av retningslinjer har liten eller ingen effekt på praksis, og anbefaler mer aktive intervensjoner (19).
En norsk oppsummering av effektive implementeringsstrategier fra 2011 anbefaler at helsepersonell involveres mer i beslutningsprosesser (4). I Fixsen og medarbeideres implementeringsmodell er kommunikasjonsforbindelsen bindeleddet mellom retningslinjer og klinisk helsepersonell og avgjørende for å oppnå nødvendige kunnskaper og ferdigheter (figur 1) (9).
Vi fant at fellesmøter og workshoper for klinisk helsepersonell i en tidsavgrenset implementeringsprosess opplevdes som utilstrekkelig for å opprettholde etterlevelse, og at tiltakene i større grad bør være en del av avdelingens faste praksis. Workshoper i avdelingen kan styrke kommunikasjonen (1) og retter seg ikke bare mot kunnskapsbarrierer, men også mot helsepersonells holdninger og ferdigheter (3).
Destinasjonen – avveininger ved handlingsvalg
I studien representerte destinasjonen de relasjonelle prosessene blant klinisk helsepersonell i føde-/barselavdelingen (9). Informantene beskrev det som krevende å si fra til kolleger når de observerte avvik. De forklarte ofte avvik som glemsomhet og snarveier fremfor å erkjenne dem som avvik.
Kunnskapssenterets oppsummering viser at tilbakemeldinger på egen praksis (fagrevisjon og tilbakemelding [audit og feedback]) kan være effektivt, særlig dersom de kommer fra en erfaren kollega eller veileder (1).
Tilbakemeldinger kan bidra til å holde oppmerksomheten på etterlevelse og avdekke behov for trening og veiledning. Kommunikasjonsforbindelsen bør legge til rette for systematisk erfaringsutveksling mellom klinisk helsepersonell.
Ulik bruk av retningslinjer kan kreve forskjellige implementeringsstrategier basert på yrkestilhørighet.
I motsetning til leger spurte ofte jordmødre og barnepleiere en erfaren kollega om faglige problemstillinger og vurderte svaret basert på kollegaens erfaring, tillit og logikk. Tilnærmingen kan medføre avvik fra retningslinjer dersom kollegaen ikke er faglig oppdatert, men kan også bidra positivt til uformelle fagdiskusjoner som kan styrke etterlevelsen av retningslinjer.
Ulik bruk av retningslinjer kan kreve forskjellige implementeringsstrategier basert på yrkestilhørighet. En studie blant kanadiske sykepleiere viser at kollegarelasjoner er sykepleieres foretrukne kunnskapskilde (21), noe som støtter behovet for regelmessig dialog om retningslinjer (2).
Tilbakemeldinger – kliniske erfaringer
Tilbakemeldinger fra klinisk helsepersonell kan gi viktig informasjon om lojaliteten til endringene, altså i hvilken grad retningslinjer etterleves (9). Tilbakemeldinger kan bidra til å forbedre og tilpasse retningslinjer, eller til tiltak som trening, veiledning og administrativ støtte i kommunikasjonsforbindelsen.
Informantenes ulike forståelser av hvordan bandasjen på keisersnittet skal håndteres, medførte ulik praksis som ikke samsvarte med retningslinjene. Det er derfor nødvendig med tilbakemeldinger for at retningslinjer kan bli videreutviklet og være hensiktsmessige, og i mindre grad åpne opp for individuelle tolkninger.
Flere studier viser at vedvarende etterlevelse krever et system der klinisk helsepersonell kan gi tilbakemeldinger til dem som utarbeider og reviderer retningslinjene (6, 7, 22). Særlig ved knipper av intervensjoner som forutsetter samarbeid på tvers av yrkestilhørighet, er det avgjørende at flere yrkesgrupper er involvert (6).
Retningslinjer som helsepersonell selv har vært med på å utvikle, kan bidra til økt eierskap og gi inntil 40 prosent økt etterlevelse (6).
Innflytelse – konflikt med etablert praksis
Føde-/barselavdelingens etablerte fagtradisjoner og verdier konkurrerte med de nye retningslinjene og utgjorde barrierer mot etterlevelse. Ifølge Fixsen og medarbeideres modell påvirker organisasjonsstruktur og kultur alle delene i implementeringsprosessen (9).
Implementeringsstrategier bør fokusere mer på hvilke konsekvenser nye retningslinjer kan få for avdelingens eksisterende praksis (15). Klinisk helsepersonell kan bevisstgjøres på organisasjonens fagtradisjoner og verdier, og på hvordan disse kan påvirke etterlevelsen.
Styrker og begrensninger
Denne studien er en av få kvalitative studier som undersøker barrierer mot etterlevelse av faglige retningslinjer på sykehus i Norge etter at implementeringen av et kvalitetsforbedringsprosjekt var avsluttet. Den gruppedynamiske tilnærmingen gjennom fokusgruppeintervju er en styrke.
Studien har et lite utvalg informanter fra én enkelt føde-/barselavdeling på ett sykehus. Funnene er dermed ikke nødvendigvis representative for andre avdelinger og i andre settinger. Våre resultater kan skape hypoteser som kan undersøkes nærmere i fremtidige studier i større utvalg og eventuelt ved å bruke andre metoder.
Konklusjon
Faglige retningslinjer som helsepersonell ikke opplevde som velbegrunnede, logiske eller relevante for egen praksis, utgjorde mulige barrierer mot etterlevelse. Barrierer kunne også oppstå hvis retningslinjene ikke samsvarte med egne kliniske erfaringer og følelser eller avdelingens fagtradisjoner og verdier.
Informantene ønsket å bli involvert gjennom aktiv dialog om retningslinjer, praktiske øvelser og tilbakemelding på egen praksis. Studier med større utvalg bør gjennomføres for å kunne belyse studiens funn bedre.
Lill Sverresdatter Larsen er nå forbundsleder i Norsk Sykepleierforbund. Artikkelen ble antatt før hun ble forbundsleder.
Referanser
1. Fretheim A, Flottorp SA, Oxman AD. Effekt av tiltak for implementering av kliniske retningslinjer. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2015.
2. Fleiszer AR, Semenic SE, Ritchie JA, Richer MC, Denis JL. A unit-level perspective on the long-term sustainability of a nursing best practice guidelines program: an embedded multiple case study. International Journal of Nursing Studies. 2016;53:204–18.
3. Grimshaw JM, Eccles MP, Lavis JN, Hill SJ, Squires JE. Knowledge translation of research findings. Implementation Science. 2012;7(1):50.
4. Sandvik GK, Stokke K, Nortvedt MW. Hvilke strategier er effektive ved implementering av kunnskapsbasert praksis i sykehus? Sykepleien Forskning. 2011;6(2):160–7. DOI: 10.4220/sykepleienf.2011.0098
5. Resar R, Griffin FA, Haraden C, Nolan TW. Using care bundles to improve health care quality. Cambridge, Massachusetts: Institute for Healthcare Improvement; 2012.
6. Burgansky A, Montalto D, Siddiqui NA. The safe motherhood initiative: the development and implementation of standardized obstetric care bundles in New York. Seminars in Perinatology. 2016;40(2):124–31.
7. Stirman SW, Kimberly J, Cook N, Calloway A, Castro F, Charns M. The sustainability of new programs and innovations: a review of the empirical literature and recommendations for future research. Implementation Science. 2012;7(1):17.
8. Ammehjelpen. «Mor-barn-vennlig standard» og «Ti trinn for vellykket amming» [oppdatert 29.04.2020, sitert 21.10.2020]. Tilgjengelig fra: https://ammehjelpen.no/mor-barnvennlig-initiativ/
9. Fixsen DL, Naoom SF, Blase KA, Friedman RM, Wallace F. Implementation research: a synthesis of the literature. Tampa, Florida: University of South Florida; 2005.
10. Halkier B. Fokusgrupper. Frederiksberg: Samfundslitteratur, Roskilde Universitetsforlag; 2002.
11. Tjora AH. Kvalitative forskningsmetoder i praksis. 3. utg. Oslo: Gyldendal Akademisk; 2017.
12. Malterud K. Kvalitative metoder i medisinsk forskning – forutsetninger, muligheter og begrensninger. Tidsskrift for Den norske legeforening. 2002;122:2468–72.
13. Kvale S, Brinkmann S, Anderssen TM, Rygge J. Det kvalitative forskningsintervju. 3. utg. Oslo: Gyldendal Akademisk; 2015.
14. De nasjonale forskningsetiske komiteene. Veiledning for forskningsetisk og vitenskapelig vurdering av kvalitative forskningsprosjekt innen medisin og helsefag [oppdatert 23.05.2019, sitert 19.05.2020]. Tilgjengelig fra: https://www.etikkom.no/forskningsetiske-retningslinjer/Medisin-og-helse/Kvalitativ-forskning/
15. Bourgault AM, Upvall MJ. De-implementation of tradition-based practices in critical care: A qualitative study. International Journal of Nursing Practice. 2019;25(2):e12723.
16. Baiardini I, Braido F, Bonini M, Compalati E, Canonica GW. Why do doctors and patients not follow guidelines? Current Opinion in Allergy and Clinical Immunology. 2009;9(3):228–33.
17. Renolen Å, Hjälmhult E. Nurses experience of using scientific knowledge in clinical practice: a grounded theory study. Scandinavian Journal of Caring Sciences. 2015;29(4):633–41.
18. Nortvedt MW. Å arbeide og undervise kunnskapsbasert: en arbeidsbok for sykepleiere. Oslo: Norsk Sykepleierforbund; 2007.
19. Flottorp S, Aakhus E. Implementeringsforskning; vitenskap for forbedring av praksis. Norsk epidemiologi. 2013;23(2):187–96.
20. Edling L, Carlsson R, Magnuson A, Holmberg H. Rektaltermometern fortfarande bäst för temperaturmätning. Klinik och vetenskap. 2009;106(42):2680–3.
21. Estabrooks CA, Chong H, Brigidear K, Profetto-McGrath J. Profiling Canadian nurses' preferred knowledge sources for clinical practice. The Canadian Journal of Nursing Research. 2005;37(2):118–40.
22. Bahtsevani C, Willman A, Stoltz P, Ostman M. Experiences of the implementation of clinical practice guidelines – interviews with nurse managers and nurses in hospital care. Scandinavian Journal of Caring Sciences. 2010;24(3):514–22.















0 Kommentarer