Barselerfaringer etter akutt keisersnitt
Sammendrag
Bakgrunn: I Norge og andre europeiske land er kvinner mindre tilfredse med barselomsorgen enn med svangerskaps- og fødselsomsorgen. Barselomsorgen i Norge er i endring med få liggedøgn på sykehus, også for kvinner som har gjennomgått et keisersnitt.
Hensikt: Å undersøke hvordan kvinner erfarte at deres fysiske helse ble ivaretatt på barselavdelingen etter akutt keisersnitt.
Metode: Kvalitativ studie med et tilgjengelighetsutvalg bestående av ti kvinner som fødte med akutt keisersnitt. Vi foretok semistrukturerte, individuelle intervjuer og analyserte datamaterialet med systematisk tekstkondensering.
Resultat: Analysen resulterte i fire temaer: erfaringer med å være nyoperert mor, opplevelse av kontinuitet og jordmors tilstedeværelse, betydningen av kunnskap og god informasjon samt partnerens tilstedeværelse.
Konklusjon: Studien viser at kvinner som har født med akutt keisersnitt, erfarte at den fysiske helsen kunne bli dårlig ivaretatt på barselavdelingen.
Referer til artikkelen
Mørch M, Sommerseth E, Dahl B. Barselerfaringer etter akutt keisersnitt. Sykepleien Forskning. 2019;14(76793):e-76793. DOI: 10.4220/Sykepleienf.2019.76793
Mange kvinner i Norge starter barseltiden sin som nyoperert mor. I 2017 skjedde 16 prosent av alle fødsler i Norge ved hjelp av keisersnitt, og 65 prosent (5870) av disse var akutte (1). Keisersnittfrekvensen i Norge er likevel blant de laveste i den vestlige delen av verden (2).
Fra 1960-tallet har nybakte mødre i økende grad fått ansvar for barnet på barselavdelingen, samtidig som rutinemessige observasjoner og tiltak er redusert (3). Utviklingen er en konsekvens av synet på fødsel som en normal prosess, men også av helsetjenestens ønske om å prioritere mer alvorlig syke pasienter (4).
Lengden på barseloppholdet i Norge etter en normal fødsel er gjerne to til tre dager, og det er ønskelig med tidlig hjemreise (5). Melding til Stortinget nr. 12, «En gledelig begivenhet», pekte på behovet for systematisk å innhente brukererfaringer og informasjon fra fagpersonell for å få kunnskap om områder av barselomsorgen som bør forbedres (4).
I den nasjonale undersøkelsen «Brukererfaringer med svangerskaps-, fødsels- og barselomsorgen» fra 2016 fant man at kvinner rapporterte om de minst positive pasienterfaringene fra barseloppholdet (6). Hele 19 prosent av kvinnene oppga at de «ikke i det hele tatt» eller «i liten grad» hadde fått tilstrekkelig informasjon om sin egen fysiske helse etter fødselen, mens 27 prosent svarte at de «i noen grad» hadde fått tilstrekkelig informasjon (6).
Mulige komplikasjoner
Et keisersnitt kan medføre komplikasjoner som endometritt, emboli (7) og infeksjoner i operasjonssåret. Det er hyppigere behov for reinnleggelse på sykehus etter keisersnitt enn etter vaginal fødsel (8, 9), spesielt for kvinner som har gjennomgått et akutt keisersnitt (10). Alle formene for keisersnitt er relatert til redusert helse og livskvalitet sammenliknet med spontane vaginale fødsler (11).
Studier beskriver misnøye og mangler i oppfølgingen av kvinnen i barseltiden på sykehus (9, 12–14) og peker på at barselomsorgen er et nedprioritert område som har lavere status enn fødselsomsorgen blant helsepersonell (13). Ifølge Fenwick og medarbeidere (15) kan kvinner som føder med akutt keisersnitt, ha en vanskelig barseltid. Mange føler at de får for lite fysisk hjelp på sykehuset.
Hensikten med studien
Vi er klar over at helsebegrepet inkluderer både fysiske og psykiske aspekter, og at det er kulturelt og historisk betinget. Derfor er det utfordrende å skille mellom fysisk og psykisk helse etter et keisersnitt hvor kroppslige utfordringer og eksistensielle opplevelser er tett sammenvevet.
Det er likevel hensiktsmessig for å fremskaffe kunnskap om hvordan kvinner opplever at deres fysiske helse blir ivaretatt etter et akutt keisersnitt ettersom et keisersnitt gir høyere risiko for fysiske komplikasjoner. Hensikten med studien vår var derfor å undersøke hvordan kvinner erfarte at deres fysiske helse ble ivaretatt på barselavdelingen etter akutt keisersnitt.
Metode
Design og utvalg
Vi valgte et kvalitativt design for studien da dette designet er velegnet for å belyse kvinnenes erfaringer (16, 17). Vi rekrutterte et tilgjengelighetsutvalg (convenience sample) (16) bestående av ti kvinner ved hjelp av sosiale medier. Kvinner som ønsket å delta, tok selv kontakt med førsteforfatteren og ble rekruttert fortløpende. Oppslag på helsestasjoner i en kommune resulterte i noen henvendelser, men disse kvinnene ble ikke inkludert da forespørslene kom for sent i studiens forløp.
Vi inkluderte kvinner som hadde født ved hjelp av akutt keisersnitt i perioden 2014–2016 og hadde tilbrakt første del av barseltiden på sykehus. Kvinnene var i alderen 27 til 40 år, og alle var gift eller samboer på fødselstidspunktet. Ni kvinner var etnisk norske og en var ikke-vestlig. Alle hadde høyere utdanning. Sju kvinner var førstegangsfødende, mens tre var andregangsfødende med et tidligere akutt keisersnitt.
Vi gjennomførte individuelle semistrukturerte intervjuer (17) fra oktober til november 2016. Seks av deltakerne valgte å bli intervjuet i eget hjem og fire på et møterom på et offentlig bibliotek. Intervjuene varte fra 20 til 76 minutter (40 minutter i gjennomsnitt). Fem av kvinnene hadde spedbarnet sitt til stede under intervjuet, og en hadde sin partner til stede i 5 minutter.
Vi benyttet en intervjuguide og innledet intervjuene med et åpent spørsmål der kvinnen ble bedt om å beskrive overflyttingen fra oppvåkningsavdelingen til barselavdelingen. Videre omfattet intervjuguiden et spørsmål om hva som skjedde da det ble bestemt å gjøre akutt keisersnitt. Disse åpne spørsmålene viste seg å være en god måte å få samtalen i gang på.
Intervjuguiden omfattet også spørsmål om hvordan kvinnene fikk hjelp til personlige hygiene, mobilisering, smertelindring og oppfølging av operasjonssår. Etter det første intervjuet la vi til temaer som omhandlet partnerens betydning og oppfølging fra jordmoren. Intervjuene ble tatt opp på lydfil og transkribert ordrett.
Dataanalyse
To av forfatterne analyserte materialet ved hjelp av systematisk tekstkondensering (STC, systematic text condensation), som er en tverrgående tematisk analysemetode bestående av fire trinn (16). Vi startet analysen med å lese alle intervjuene for å få et helhetsperspektiv og finne foreløpige temaer i teksten.
I trinn to identifiserte vi meningsbærende enheter og organiserte dem i kodegrupper. Vi tok deretter for oss en kodegruppe av gangen, sorterte innholdet i undergrupper som representerte ulike nyanser ved fenomenet, og kondenserte disse. Til slutt sammenfattet vi kondensatene til en analytisk tekst for hver kodegruppe og føyde til gode sitater som belyste teksten.
Etiske overveielser
Prosjektet ble gjennomført i henhold til Helsinkideklarasjonen (18). Kvinnene fikk tilsendt skriftlig informasjon om studien på forhånd, de signerte samtykkeerklæring før intervjuene ble gjennomført, og ble informert om at de hadde mulighet til å trekke sin deltakelse frem til datamaterialet var ferdig bearbeidet uten å oppgi grunn.
Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) vurderte at studien falt utenfor helseforskningslovens virkeområde (REK-nummer 2016/1105). Studien ble godkjent av Norsk senter for forskningsdata (NSD) (prosjektnummer 49227). Kommunen godkjente oppslag på helsestasjonen.
Resultater
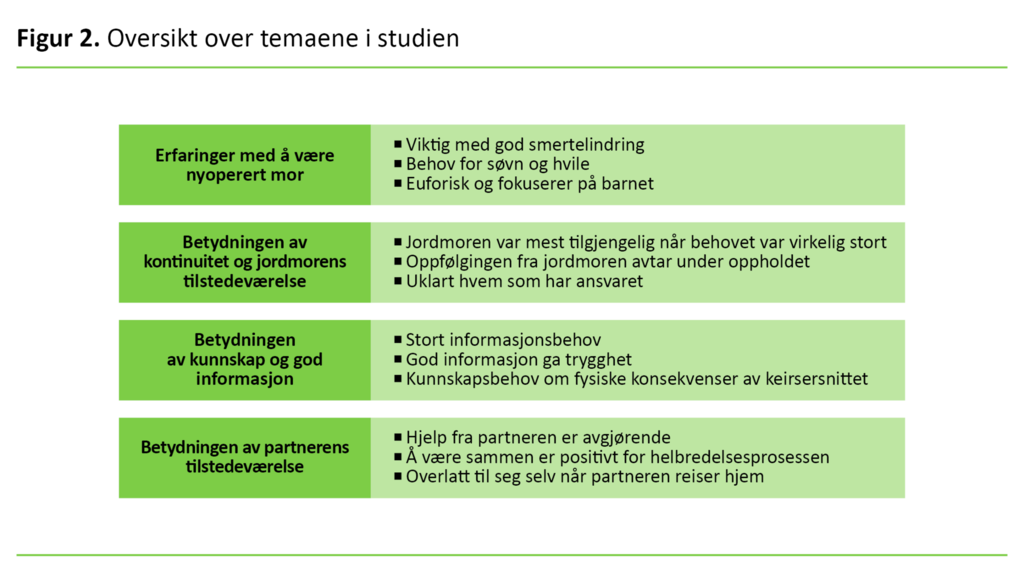
Analysen resulterte i fire temaer: erfaringer med å være nyoperert mor, opplevelsen av kontinuitet og jordmorens tilstedeværelse, betydningen av kunnskap og god informasjon, og partnerens tilstedeværelse.
Erfaringer med å være nyoperert mor
Kvinnene beskrev ulik grad av smerte etter keisersnittet. Én kvinne som hadde gjennomgått et tidligere keisersnitt, fortalte at smertene var mer skremmende første gangen fordi hun da hadde vært redd for at såret skulle gå opp. En annen lå våken om natten tre døgn etter operasjonen og følte seg som en misbruker da jordmoren sa at hun ikke lenger burde ha behov for morfin.
Noen var så opptatte av barnet at de ikke merket smertene før de ble overveldende, og én deltaker følte seg som en urkvinne som trosset smertene for å ta seg av barnet. For andre førte smertene til hjelpeløshet, slik at de ble ute av stand til å ta seg av barnet.
Kvinnene fortalte om et stort behov for søvn, hvile og avlastning. For mange var det viktig med familierom for å få tilstrekkelig søvn og hvile, mens andre valgte å reise hjem for å få dekket behovet. Muligheten for å få avlastning av personalet var avgjørende, og det var viktig for dem å ha overskudd når de reiste hjem.
Kvinnene fortalte om lykkefølelse når operasjonen var overstått og alt var gått bra. Samtidig opplevde de at barselpersonalet «glemte» dem og deres situasjon og utelukkende fokuserte på amming og ammehjelp. Én kvinne beskrev det slik:
«Og når hun ikke var på jobben, hun veldig hyggelige, så var vi liksom ferdig med det. Da var det liksom ammingen som var i fokus. Det synes jeg jo folk var veldig opptatte av! Men det var liksom ikke mer fokus på meg.» (Intervju 4)
Opplevelsen av kontinuitet og jordmorens tilstedeværelse
Noen av kvinnene beskrev barselpersonalet som positive og tilgjengelige, og det var lett å ringe på for å be om hjelp. Én deltaker opplevde at jordmoren passet spesielt godt på henne den første dagen og hjalp henne med stell og mobilisering, slik at hun følte seg trygg og ivaretatt. Andre fortalte at jordmødrene motiverte og presset dem litt til å være oppe, og de opplevde dette som positivt.
Oppfølgingen fra jordmoren var tett den første dagen, for så å avta. For de fleste ble det sett på som naturlig, men én kvinne syntes det var vanskelig. Hun følte seg stadig sykere, men personalet oppfattet smertene hennes som luftsmerter. To dager etter hjemreisen ble hun reinnlagt med komplikasjoner. Komplikasjonene var ikke blitt oppdaget av barselpersonalet, og blodtrykk og temperatur var heller ikke blitt kontrollert under oppholdet.
Kvinnene fortalte også om mangelfull oppfølging, og noen lå mange timer uten tilsyn etter overflytting fra oppvåkningsavdelingen. De syntes det var vanskelig å forstyrre personalet unødig når det var travelt. Noen opplevde at personalet ikke hadde tid til å hjelpe når de ringte på, og de savnet at jordmødrene kom inn på eget initiativ.
Det var forvirrende stadig å skulle forholde seg til nye jordmødre og ikke vite hvem som hadde ansvaret for dem, og derfor prøvde de å klare seg selv. En førstegangsfødende som reiste hjem etter to dager, beskrev savnet av tilstedeværende personale på denne måten:
«Kanskje litt mer tilstedeværelse? At man ikke trenger å spørre hele tiden, men at de tok seg en tur innom og så at alt var greit. Jeg følte kanskje at man ble litt overlatt til seg selv, og at det er vanskeligere å oppnå kontakt enn om de hadde kommet inn og spurt. For jeg tror ikke vi så dem omtrent på 24 timer. Det var ingen som var innom.» (Intervju 3)
Betydningen av kunnskap og god informasjon
Når kvinnene ble informert om hva som skulle skje, opplevde de trygghet, og det ble enklere å være fysisk aktiv. De understreket imidlertid at det ga trygghet når de ulike jordmødrenes informasjon samsvarte. Én kvinne fortalte at hun kun fikk informasjon om mobilisering gitt av fysioterapeut. Andre gikk glipp av denne informasjonen fordi det var helg, eller fordi de var opptatt når fysioterapeuten kom innom.
Kvinnene savnet informasjon om hvordan de skulle håndtere operasjonssår og bandasjeskift etter hjemreisen, og noen syntes det var merkelig at de måtte ta mye ansvar for medisinering mens de var innlagt på barselavdelingen. De fikk utdelt en døgndose med medisiner og måtte etterspørre medisiner når glassene var tomme. De spurte seg selv om jordmødrene hadde kontroll på medisinene.
Én kvinne savnet informasjon om hvorfor hun ikke lenger fikk blodfortynnende sprøyter, en annen beskrev at personalet glemte å sende med henne resept på medisiner som hun skulle fortsette å ta etter hjemreisen. Da hun fikk store hevelser i bena, relaterte hun det til den glemte medisinen og fikk dødsangst.
Keisersnittet kom helt uventet for de fleste førstegangsfødende kvinnene, og de beskrev hvordan de hadde hoppet over kapitlet om keisersnitt da de forberedte seg til fødselen. Dette sykehusoppholdet var også det første møtet med sykehuset for flere av kvinnene, og noen følte at de befant seg i en morfinboble som gjorde det vanskelig å ta inn all informasjonen som ble gitt. De beskrev at det var nødvendig at personalet gjentok informasjonen:
«Det er lett å glemme at kanskje er dette liksom nesten den eneste gangen noen er innom helsevesenet. Kanskje hadde man trodd man skulle føde helt vanlig, og så plutselig er du operert. Liksom en ekstra greie som en rett og slett kanskje ikke har kapasitet til å ta inn. At en skulle fått en sånn som eldre folk har, ja dosettboks, eller at det er enda tydeligere […] Og særlig de tingene som er sånn ved behov. For det at, du vet ikke hva behovet er. De smertene. Hva er normalt, og hva er ikke normalt? Det er ikke så lett å vite.» (Intervju 8)
Betydningen av partnerens tilstedeværelse
For et flertall av kvinnene var det trygt at partneren kunne bo med dem på barselavdelingen. De fortalte at det var viktig for dem som par å være sammen siden partneren også hadde gått gjennom mye før barnet ble født. Det var også godt å være to som kunne huske informasjonen fra personalet. Mange hadde familierom under deler av oppholdet og trakk spesielt frem at det da var lett å be partneren om hjelp til det de ikke klarte å gjøre selv, for eksempel forflytning, henting av mat, barnestell og hjelp med å løfte barnet.
Kvinnene var opptatte av at partnerne burde bli bedre ivaretatt av barselpersonalet, og én deltaker fortalte at ektefellen følte seg uvelkommen når han hentet mat i kantinen. Noen erfarte at når ektefellen reiste fra avdelingen, forventet personalet at kvinnene skulle klare seg selv. Det førte til at oppholdet på barselavdelingen ble så vanskelig og smertefullt for én kvinne at hun reiste hjem for å få nødvendig hjelp.
Ikke alle hadde behov for å ha noen hos seg under barseloppholdet. Noen kvinner syntes det var uproblematisk å be om hjelp fra personalet og opplevde at de fikk den hjelpen og avlastningen de trengte. Imidlertid vektla mange det at hjelpen fra partneren var så lett tilgjengelig.
Flere trodde de ville ha hatt en annerledes opplevelse av oppholdet på barselavdelingen hvis de hadde vært der uten partneren siden de opplevde at partneren var til større hjelp enn personalet. Én kvinne beskrev det slik:
«Jeg er litt sånn, jeg vil ikke være til bry. Men så hadde jeg […]. De sa rett ut at de glemte oss fordi vi var så selvgående. Men det var kun på grunn av samboeren min. Han fikset alt.» (Intervju 6)
Diskusjon
Denne studien beskriver ti kvinners barselerfaringer etter akutt keisersnitt. I diskusjonen drøfter vi disse erfaringene i lys av teori om pasientsikkerhet.
Nasjonalt kunnskapssenter for helsetjenesten definerer pasientsikkerhet slik: «Vern mot unødig skade som følge av helsetjenestens ytelser eller mangel på ytelser» (19). Severinsson og medarbeidere påpeker at det er viktig å utvikle en pasientsikkerhetskultur systematisk for å hindre menneskelig lidelse (20).
Pasientsikkerhetskultur er sammensatt av flere undergrupper, som ledelse, teamarbeid, kommunikasjon og læring, og den skal være rettferdig, forskningsbasert og pasientrettet (21). Currie og Richens har undersøkt hvordan jordmødre oppfatter pasientsikkerhetskultur, og fant at pasientsikkerheten kan stå på spill på grunn av press for å få kvinnene raskt gjennom føde- og barselavdelingene (22).
Oppfattet ikke kvinnenes behov
Kvinnene i studien vår beskrev at de hadde behov for hvile, avlastning og tilstrekkelig smertelindring, men opplevde at personalet var mer opptatte av amming enn av deres situasjon. De fortalte at det var vanskelig å løfte barnet opp til seg. Likelydende funn beskrives i Hillans (23) studie, hvor 68 prosent av kvinnene som hadde hatt et akutt keisersnitt, opplevde at det var vanskelig å løfte barnet og bevege seg. De savnet at jordmoren anerkjente disse vanskene.
Det er et tankekors at både jordmødrene og kvinnene selv ikke oppfatter kvinnenes fysiske behov. Det at man kaller operasjonen for keisersnitt, kan føre til at personalet vurderer keisersnittet som mindre alvorlig enn det kirurgiske inngrepet det faktisk er (23). En studie viste at det viktigste for kvinner etter keisersnitt er å gjenvinne normaliteten på veien til morsrollen, og det å skjule fysiske behov etter operasjonen er en måte å gjøre dette på (15).
Det er viktig kunnskap for en jordmor å vite at kvinner etter keisersnitt kan nedprioritere sine egne plager. For å ivareta pasientsikkerheten må jordmoren fokusere på kvinnen – hun må være pasientrettet. Retningslinjene for barselomsorgen (5) inneholder ikke et eget avsnitt om kvinner som har født med keisersnitt. De beskriver kun grunnleggende omsorg for barselkvinnen.
Forekomsten av akutte og elektive keisersnitt i Norge er økende. Derfor ville det vært hensiktsmessig også å inkludere en beskrivelse av barselomsorgen til kvinner som har født med keisersnitt for å sikre god oppfølging av denne pasientgruppen. Vi mener det er behov for gode faglige retningslinjer som beskriver barselomsorgen etter keisersnitt.
Var mye alene uten tilsyn
Deltakerne beskrev hvor viktig det er at barselpersonalet er tilgjengelig og gir god omsorg. De erfarte at oppfølgingen var tett den første dagen for så å avta, og de var mye overlatt til seg selv. De syntes det var ubehagelig å forstyrre et travelt barselpersonale, og noen følte at helsepersonellet forventet at de skulle klare seg selv når partneren reiste hjem.
Kvinnene med tidligere akutt keisersnitt var generelt mer tilfredse med oppfølgingen de fikk. To av kvinnene hadde gått til samtale og hadde også en plan for barseloppholdet. Hjälmhult og Økland (14) fant i sin studie at barselkvinner fikk lite hjelp og praktisk støtte fra personalet, og at kvinnene ikke følte seg sett som et individ. Tilsvarende funn beskrives i andre studier (24–28).
Kvinnene i studien vår fortalte om mange timer uten tilsyn fra barselpersonalet like etter overføringen fra oppvåkningsavdelingen. Én deltaker ble attpåtil fortalt at avdelingen var travel, og at personalet hadde glemt henne.
Thorstensson og medarbeidere (25) beskrev i sin studie at både kvinner som fødte vaginalt, og kvinner som fødte med keisersnitt, ble overlatt til seg selv i flere timer uten tilsyn. Dette er foruroligende med tanke på at kvinner som har gjennomgått keisersnitt, har større risiko for komplikasjoner. Samtidig er andelen fødende kvinner med risikofaktorer stigende (29, 30), noe som generelt stiller høyere krav til barselomsorgen.
Én deltaker i studien vår følte seg stadig sykere under barseloppholdet, men opplevde at blodtrykket og temperaturen ikke ble målt. Hun reiste hjem i dårlig form og ble reinnlagt etter noen dager på grunn av komplikasjoner. Komplikasjoner relatert til keisersnitt og operative forløsninger er uønskede hendelser som kan true pasientsikkerheten, spesielt når komplikasjonene ikke oppdages før hjemreisen og ansvaret for oppfølging blir overlatt til kvinnen selv og en eventuell partner.
De kliniske retningslinjene til National Institute for Health and Care Excellence (NICE) oppgir at spreke kvinner tidligst kan skrives ut et døgn etter keisersnitt, men at de frem til utskrivning skal observeres på sykehuset med tanke på komplikasjoner (7). Barselpersonalet må da være tilgjengelig og ha kunnskap om hva de skal observere.
God hjelp og støtte fra partneren
Studier viser at kvinnens tilfredshet med barseloppholdet øker når partneren kan være sammen med henne (26). Vår studie understreker at partneres tilstedeværelse er svært viktig for kvinner som fødte med keisersnitt. Noen deltakere så ikke for seg hvordan de skulle ha klart seg på barsel uten partnerens hjelp, mens andre reiste hjem for å få tilstrekkelig hjelp og avlastning.
Kvinnenes beskrivelser av hvor viktig det er med hjelp, støtte og omsorg fra partneren, gir inntrykk av at partnerens tilstedeværelse har stor betydning. Pasientsikkerhet bør imidlertid være en del av avdelingskulturen og ikke avhenge av pårørendes tilstedeværelse. Den praktiske hjelpen en pårørende kan bistå med til en nyoperert mor, er imidlertid et viktig argument for å prioritere familierom til disse parene.
Styrker og svakheter ved studien
Alle forfattere er jordmødre med mastergrad eller doktorgrad samt lang erfaring fra føde- og barselavdeling, inkludert fagutvikling. En arbeider fortsatt som klinisk jordmor, mens to arbeider med å utdanne jordmorstudenter. Våre arbeidserfaringer har påvirket vår forståelse av datamaterialet.
Vi benyttet semistrukturerte intervjuer for å få innsikt i kvinnenes erfaringer (16) og tverrgående tematisk analyse for å analysere datamaterialet. Denne metoden var hensiktsmessig og pragmatisk gitt vårt relativt store datamateriale (16), og deltakerne fortalte villig om sine barselerfaringer slik at vi fikk et rikt datamateriale som bidro til å belyse studiens problemstilling.
Tre kvinner hadde erfaringer med mer enn ett keisersnitt. De hadde ingen problemer med å skille mellom keisersnittene, men fortalte om sine erfaringer fra begge operasjonene.
Kvinnene vi rekrutterte, tok kontakt etter å ha sett innlegg på sosiale medier som jordmorkolleger og andre delte med sine nettverk på Facebook. Bruk av sosiale medier og snøballmetoden (16), altså at deltakerne formidlet informasjonen videre til andre aktuelle kvinner, bidro trolig til at utvalget ble noe ensartet, da alle informantene var ressurssterke kvinner med høyere utdanning.
På den annen side er det en styrke for studien at både første- og andregangsfødende kvinner deltok. Inklusjon av flere kvinner med innvandrerbakgrunn ville styrket studiens eksterne validitet, da noen grupper innvandrerkvinner har økt risiko for akutt keisersnitt (30).
Konklusjon
Studien viser at kvinner som har født med akutt keisersnitt, erfarer at deres fysisk helse etter et akutt keisersnitt ikke blir ivaretatt. Selv om barselkvinnene ikke følte noe press for å reise tidlig hjem, erfarte flere at hjelp og støtte fra jordmoren ikke alltid var tilgjengelig i den grad de trengte det. Noen opplevde lange perioder uten tilsyn, lite hjelp når partneren reiste hjem, medisiner som ble glemt, og komplikasjoner som ikke ble oppdaget.
Det er behov for videre forskning på kvaliteten av barselomsorgen på norske sykehus og på hvilke konsekvenser mangelfull oppfølging etter keisersnitt kan ha for moren, barnet og familien.
Referanser
1. Folkehelseinstituttet. Keisersnitt utført, standardstatistikk. Medisinsk fødselsregister, 2017. Tilgjengelig fra: http://statistikkbank.fhi.no/mfr/ (nedlastet 02.05.2019).
2. Betrán A, Ye J, Moller A-B, Zhang J, Gülmezoglu A, Torloni M. The increasing trend in caesarean section rates: global, regional and national estimates: 1990–2014. PLoS One. 2016;11(2):e0148343. DOI: 10.1371/journal.pone.0148343
3. Venheim MA, Reinar LM. Barselomsorg. I: Brunstad A, Tegnander E, red. Jordmorboka. Oslo: Akribe; 2010. s. 535–46.
4. Meld. St. nr. 12. (2008–2009). En gledelig begivenhet: om en sammenhengende svangerskaps-, fødsels- og barselomsorg. Oslo: Helse- og omsorgsdepartement; 2009.
5. Helsedirektoratet. Nasjonal retningslinje for barselomsorgen – Nytt liv og trygg barseltid for familien. Oslo; 2013.
6. Sjetne IS, Holmboe O. Brukererfaringer med fødsels- og barselomsorgen i 2016 (PasOpp-rapporter), Folkehelseinstituttet. PasOpp-rapport Desember 2017. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/rapporter/pasopp/2017/fodsel-og-barsel/brukererfaringer-med-fodsels--og-barselomsorgen-i-2016.-nasjonale-resultater.pdf (nedlastet 21.06.2018).
7. NICE – National Institute for Health and Care Excellence. Care after caesarean section. 2012. Tilgjengelig fra: https://pathways.nice.org.uk/pathways/caesarean-section#path=view%3A/pathways/caesarean-section/care-after-caesarean-section.xml&content=view-node%3Anodes-care-of-the-woman (nedlastet 20.06.2018).
8. Declercq JE, Barger RM, Cabral JH, Evans JS, Kotelchuck JM, Simon JC, et al. Maternal outcomes associated with planned primary cesarean births compared with planned vaginal births. Obstetrics & Gynecology. 2007;109(3):669–77.
9. Borders N. After the afterbirth: a critical review of postpartum health relative to method of delivery. Journal of Midwifery & Women's Health. 2006;51(4):242–8.
10. Armson BA. Is planned cesarean childbirth a safe alternative? CMAJ: Canadian Medical Association Journal. 2007;176(4):475–6.
11. Petrou S, Kim SW, McParland P, Boyle EM. Mode of delivery and long-term health-related quality-of-life outcomes: a prospective population-based study. Birth. 2016;44(2): 110–9.
12. Barimani M, Oxelmark L, Johansson SE, Langius-Eklof A, Hylander I. Professional support and emergency visits during the first 2 weeks postpartum. Scandinavian Journal of Caring Sciences. 2014;28(1):57–65.
13. Fahey JO, Shenassa E. Understanding and meeting the needs of women in the postpartum period: the perinatal maternal health promotion model. Journal of Midwifery & Women’s Health. 2013;58(6):613–21.
14. Hjälmhult E, Økland T. Hva barselkvinner er opptatt av den første tiden hjemme med en nyfødt. Sykepleien Forskning. 2012;7(3):224-30. DOI:
10.4220/sykepleienf.2012.0128
15. Fenwick S, Holloway I, Alexander J. Achieving normality: The key to status passage to motherhood after a caesarean section. Midwifery. 2009;25(5):554–63.
16. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
17. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. 3. utg. Oslo: Gyldendal Akademisk; 2015.
18. WMA, World Medical Association. Helsinkideklarasjonen 2013. Tilgjengelig fra: https://www.wma.net/policies-post/wma-declaration-of-helsinki-ethical-principles-for-medical-research-involving-human-subjects/ (Nedlastet 20.06.2018).
19. Helsedirektoratet. Pasientskader i Norge [internett]. Oslo: Helsedirektoratet; 2012 [oppdatert 29.01.2019, sitert 15.01.2019]. Tilgjengelig fra: http://www.pasientsikkerhetsprogrammet.no/om-oss/om-pasientsikkerhetsprogrammet/pasientskader-i-norge.
20. Severinsson IE, Haruna M, Rönnerhag M, Berggren I. Patient safety, adverse healthcare events and near-misses in obstetric care – a systematic literature review. Open Journal of Nursing. 2015;5:1110–22.
21. Sammer CE, Lykens K, Singh KP, Mains DA, Lackan NA. What is patient safety culture? A review of the literature. Journal of Nursing Scholarship. 2010;42(2):156–65.
22. Currie L, Richens Y. Exploring the perceptions of midwifery staff about safety culture. British Journal of Midwifery. 2009;17(12):783–90.
23. Hillan EM. Issues in the delivery of midwifery care. Journal of Advanced Nursing. 1992;17(3):274–8.
24. Ellberg L, Högberg U, Lindh V. ‘We feel like one, they see us as two’: new parents’ discontent with postnatal care. Midwifery. 2010;26(4):463–8.
25. Thorstensson S, Andersson A, Israelsson S, Ekström A, Wahn EH. To build a bridge between two worlds: Mothers' experiences of professional support at the maternity ward. Health Care for Women International. 2016;37(10):1067–81.
26. Barimani M, Vikstrom A. Successful early postpartum support linked to management, informational, and relational continuity. Midwifery. 2015;31(8):811–7.
27. Hildingsson IM, Sandin-Bojö A-K. ‘What is could indeed be better’ – Swedish women’s perceptions of early postnatal care. Midwifery. 2011;27(5):737–44.
28. Fenwick J, Butt J, Dhaliwal S, Hauck Y, Schmied V. Western Australian women's perceptions of the style and quality of midwifery postnatal care in hospital and at home. Women and Birth. 2010;23(1):10–21.
29. Folkehelseinstituttet. Fakta om fruktbarhet, fødsealder og helse. Oslo: Folkehelseinstituttet; 2016. Tilgjengelig fra: https://www.fhi.no/fp/gravide-og-fodende-kvinners-helse/fruktbarhet-fodealder-og-helse---fa/ (nedlastet 02.05.2019).
30. Sorbye IK, Daltveit AK, Sundby J, Stoltenberg C, Vangen S. Caesarean section by immigrants' length of residence in Norway: a population-based study. European Journal of Public Health. 2015;25(1):78–84.

















Kommentarer