Dokumentasjon og oppfølging av bebuarar med diabetes i sjukeheim
Sammendrag
Bakgrunn: Det er eit mål at helsetenestene i Noreg skal vera basert på forskingsbasert kunnskap. Studiar viser likevel at det ofte er avvik mellom ønska praksis og reell praksis. Me veit lite om kvaliteten på oppfølging av bebuarar som lever med diabetes ved norske sjukeheimar, men internasjonale studiar viser store variasjonar i kvaliteten på diabetesomsorga til institusjonsbebuarar.
Hensikt: Hensikta med dette prosjektet var å kartlegge om rutinar for oppfølging av glykemisk kontroll hos bebuarar med diabetes ved norske sjukeheimar var i samsvar med anbefalingar frå kunnskapsbaserte retningslinjer.
Metode: Med klinisk audit som metode vart dei elektroniske journalane til alle bebuarar med diabetes ved tre sjukeheimar i Bergen kommune gjennomgått. Funna vart analyserte og vurdert i lys av anbefalingar frå forskingsbaserte retningslinjer.
Resultat: Totalt 50 (14 prosent) bebuarar med diabetes vart identifisert ved dei tre sjukeheimane. Av desse hadde to (4 prosent) individuelle behandlingsmål for HbA1c dokumentert i sin journal, ni (18 prosent) hadde individuelle rutinar for måling av blodsukker og 16 (37 prosent) hadde fått målt HbA1c minimum kvar 2.–6. månad som anbefalt i forskingsbaserte retningslinjer.
Konklusjon: Studien viste diskrepans mellom dagens praksis og anbefalingar frå forskingsbaserte retningslinjer når det gjaldt oppfølging av blodsukkeret til bebuarar med diabetes ved tre norske sjukeheimar. Dette kan indikere eit behov for kvalitetsprosjekt og forsking på strategiar for å implementere kunnskapsbaserte anbefalingar ved norske sjukeheimar.
Referer til artikkelen
Heimro L, Haugstvedt A. Dokument­asjon og oppfølging av bebuarar med diabetes i sjukeheim. Sykepleien Forskning. 2015;10(3):216-225. DOI: 10.4220/Sykepleienf.2015.55007
Innleiing
Diabetes er ein kronisk tilstand som kan gi mykje liding for bebuarar i alders- og sjukeheimar (1). Me har ikkje sikre tal på kor mange bebuarar i norske sjukeheimar som har diabetes, men ein nyare publisert studie blant bebuarar ved 19 sjukeheimar i Helseregion Vest viste ein gjennomsnittleg førekomst av diabetes på 16 prosent (2). Internasjonale studiar har vist store variasjonar i førekomst av diabetes blant eldre på sjukeheimar frå om lag 8 prosent til opp mot 50 prosent (3,4). I likskap med at levealderen i befolkninga aukar, er det venta at førekomsten av diabetes blant eldre og sjukeheimsbebuarar også vil auke markant dei neste tiåra (5,6). Høg førekomst av diabetes hos eldre og i sjukeheimar er ei utfordring for helsetenesta med tanke på å tilby oppfølging og behandling av god kvalitet. Eldre med diabetes har høgare førekomst av diabetesrelaterte komplikasjonar enn yngre. Mange i denne pasientgruppa har og fleire geriatriske sjukdomar som i tillegg til diabetes kan gi liding og nedsett livskvalitet (7–9). Risikoen for hypoglykemiske anfall og symptomgjevande hyperglykemi er heile tida til stades, og symptoma på høgt og lågt blodsukker hos eldre er ofte atypiske og kan vera vanskelege å tolke (7,10).
Diabetesbehandling handlar i stor grad om å regulere blodsukkeret slik at det er så nært normalt som mogleg (11). I tillegg til å gjere kvardagen best mulig for dei eldste med diabetes, tyder studiar på at ein med tilfredsstillande blodsukkerregulering utan stor risiko for hypoglykemi og utan symptom på hyperglykemi, også vil kunne redusere risikoen for sjukdom og for tidlig død i denne gruppa pasientar (12). Kunnskapsbaserte retningslinjer for behandling av personar som lever med diabetes understrekar behovet for ei individuell oppfølging og behandling også av dei eldste med diabetes (7,13-14).
Trass i høg førekomst av diabetes blant dei eldste, viser internasjonale studiar at eldre og sjukeheimsbebuarar med diabetes ofte ikkje får optimal behandling og at det i liten grad vert nytta retningslinjer for behandling av diabetes i sjukeheimar (10,15). Det er rimeleg å mistenke at det også er slik her i landet, men det er gjort få studiar av korleis diabetes vert følgt opp blant eldre på sjukeheimar i Noreg.
Kvalitetsforbetring i helsetenesta har dei seinare åra fått høg merksemd både nasjonalt og internasjonalt (16–18). Regjeringa ynskjer helse- og omsorgstenester av god kvalitet. Dette inneber at tenestene er verknadsfulle, trygge og sikre (17). Sosial- og helsedirektoratet peikar på at helsetenester av god kvalitet må vera samordna og prega av kontinuitet, dei må utnytte ressursane på ein god måte og dei må vera tilgjengelege og rettferdig fordelt (16). I dette ligg det også eit krav om at helsetenestene må vera bygd på påliteleg og gyldig forsking som samtidig er klinisk relevant. Studiar viser at det fins uforklarlege variasjonar i klinisk praksis og at den behandlinga pasientar får ofte ikkje samsvarar med forskingsbaserte retningslinjer og anbefalingar (19,20).
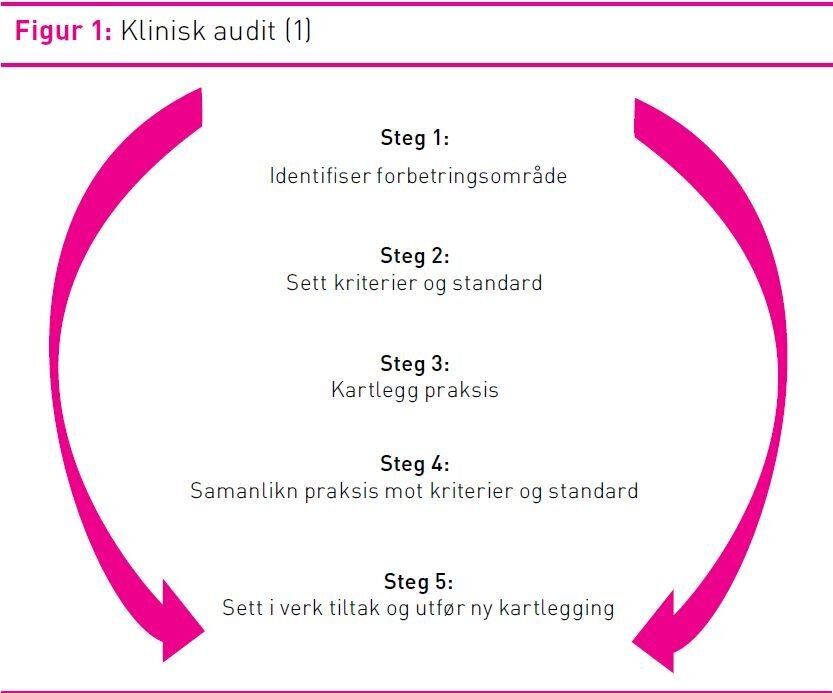
For å kunne oppretthalde eller forbetre kvaliteten på tenestene er det viktig at det kontinuerlig vert gjennomført eit systematisk kvalitetsarbeid og evaluering av praksis (16). Til dette er klinisk audit ein veleigna metode. Klinisk audit er ein kvalitetsforbetringsmetode som har til hensikt å vurdere om klinisk pleie og behandling er i samsvar med kunnskapsbaserte anbefalingar (1). Når den praksis som vert utført viser seg ikkje å vera i samsvar med anbefalt praksis, vert indikerte endringar gjort på individuelt- eller avdelingsnivå. Praksis vert vidare følgt opp for å stadfeste endringa. På denne måten kan klinisk audit betre pasientbehandling og utfall. Metoden er ein syklisk kvalitetsforbetringsprosess (sjå figur 1).
Hensikta med dette prosjektet var å nytte klinisk audit som metode for å kartlegge om rutinar for blodsukkerregulering hos personar med diabetes i norske sjukeheimar var i samsvar med anbefalingar frå forsking og kunnskapsbaserte retningslinjer.
Metode
Hausten 2011 vart klinisk audit gjennomført ved tre sjukeheimar i Bergen kommune. Rutinar for blodsukkerregulering vart kartlagt. Pasientjournalane til bebuarar ved alle avdelingar ved dei tre sjukeheimane som nytta datasystemet Geriatric Basic Datasystem (GBD) for dokumentasjon, var aktuelle for inklusjon i studien. Dette innebar at bebuarar ved ei korttidsavdeling som nytta eit anna dokumentasjonssystem vart ekskludert. Totalt 351 bebuarar vart inkludert i studien.
Kriterium og standard
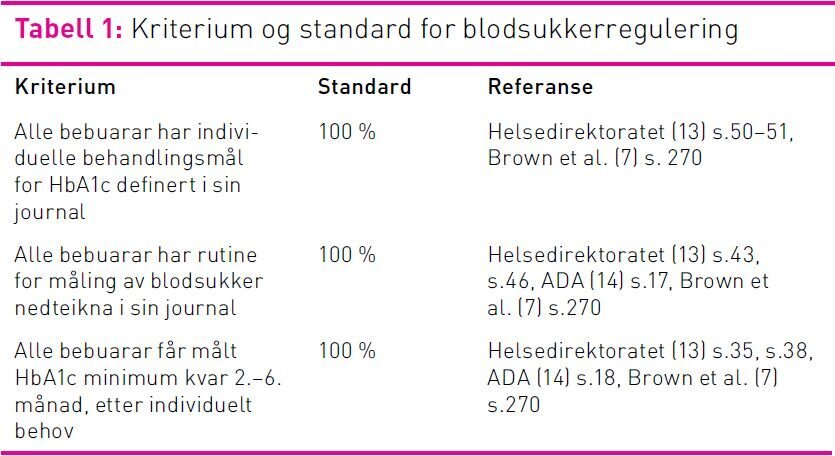
I klinisk audit vert kriterium nytta som eit fastsett kvalitetsmål for å samanlikne dagens praksis med anbefalt praksis. Eit kriterium syner eit anbefala mål for kvalitet og kan definerast ut frå struktur, prosess eller utfall (1). For at det skal være valid og leie til forbetring i praksis må det være målbart, relatert til praksis og det må være basert på forsking (1). I dette prosjektet definerte me tre kriterier for oppfølging av blodsukker hos eldre med diabetes på sjukeheimar. Kriteria var forankra i den nasjonale kliniske retningslinja «Diabetes, forebygging, diagnostikk og behandling» (13) og følgjande internasjonale retningslinjer retta mot eldre med diabetes spesielt: «Standard of medical care in diabetes – 2012» (14) utarbeida av American Diabetes Association (ADA), «Guidelines for improving the care of the older person with diabetes mellitus» (7) utarbeida av American Geriatric Society (AGS) og «IDF Global Guideline for Managing Older People with Type 2 Diabetes» (21) utarbeida av International Diabetes Federation. Dei internasjonale retningslinjene vart identifisert gjennom litteratursøk og inkludert fordi vår nasjonale retningslinje i liten grad omtalar utfordringar knytt til sjukeheimsbebuarar og skrøpelege eldre. Alle dei internasjonale retningslinjene framhevar det å ha mål for blodsukkerreguleringa som svært viktig uansett pasienten sin alder og forventa levetid. Vidare framhevar alle dei inkluderte retningslinjene betydninga av gode rutinar for blodsukkermåling. Desse anbefalingane om mål og rutinar ligg til grunn for prosjektet sine tre kriterier som er vist i tabell 1.
Det vart definert ein standard for kvart av prosjektet sine tre kriterier. Ein standard er eit mål som viser i kor stor grad det er realistisk å forvente at eit kriterium vert oppnådd basert på gitte rammer og ressursar (1). Standarden vert presentert i prosent (sjå tabell 1).
Datainnsamling og analyse
Alle data vart samla retrospektivt frå elektroniske pasientjournalar i ein anonym versjon av sjukeheimane sine databasar. Utvalet vart identifisert gjennom det elektroniske datasystemet som vart nytta ved sjukeheimane. Dette vart utført av programutviklar og systemansvarleg for datasystemet, som elles ikkje hadde eigarskap til prosjektet. For ikkje å bryte reglar for etiske retningslinjer vart all dokumentasjon anonymisert før me som prosjektansvarlege fekk tilgang til databasen i ein avgrensa tidsperiode på tre månadar. Kvar enkelt journal vart søkt opp ved hjelp av anonymiserte identifikasjonsnummer frå utvalslista og det vart henta ut data frå dei to siste åra. Datoar og verdiar for glykosylert hemoglobin (HbA1c) vart henta frå laboratorieskjema. HbA1c vert danna når glukose bind seg til hemoglobinet og gir uttrykk for gjennomsnittleg blodsukkernivå dei siste to–tre månadar (22). For å identifisere eventuelle behandlingsmål for HbA1c og rutinar for måling av blodsukker vart det søkt i alle deler av journalen inkludert fritekst (sjukepleie- eller legenotat) registreringsskjema og medikamentlister. I tillegg til variablar knytt til prosjektet sine kriterier vart det samla anonyme demografiske og sjukdomsspesifikke bakgrunnsvariablar.
Alle innsamla data vart analysert i Excel. For å analysere data opp mot dei førehandsdefinerte kriteriene vart deskriptiv statistikk nytta. Resultata vart framstilt i form av absolutte fordelingar, prosent fordelingar og gjennomsnitt.
Etiske vurderingar
Prosjektet var definert under kategorien kvalitetsforbetring, og var derfor ikkje framleggingspliktig for REK (Regionale komiteer for medisinsk og helsefaglig forskningsetikk) (23). Fordi kommunen ikkje hadde eit eige personvernombod vart prosjektet lagt fram for Datatilsynet. Deretter vart Helsedirektoratet, som har tolkingsrett for helsepersonellova, bede om å ta ei juridisk avklaring i forhold til å bruke eksterne ressursar til utføring av interne kvalitetsforbetringsprosjekt. Prosjektet vart vurdert og godkjent under føresetnad av at det vart nytta anonyme helseopplysningar. Anonyme data vart nytta, og prosjektet vart gjennomført i tråd med Helsinkideklarasjonen.
Resultat
Av ein populasjon på 351 bebuarar ved tre sjukeheimar hadde 50 (14 prosent) bebuarar diagnosen diabetes eller stod på blodsukkersenkande behandling. Utvalet bestod av 17 (34 prosent) kvinner og 33 (66 prosent) menn. Totalt 38 (76 prosent) av dei 50 bebuarane var registrert med type 2 diabetes. Berre to (4 prosent) hadde type 1 diabetes. Heile 10 (20 prosent) bebuarar hadde ikkje diabetesdiagnose registrert i sin journal, til tross for at dei stod på blodsukkersenkande medikament. Gjennomsnittsalderen på utvalet var 82,4 år. Om lag halvparten (48 prosent) var 85 år eller eldre.
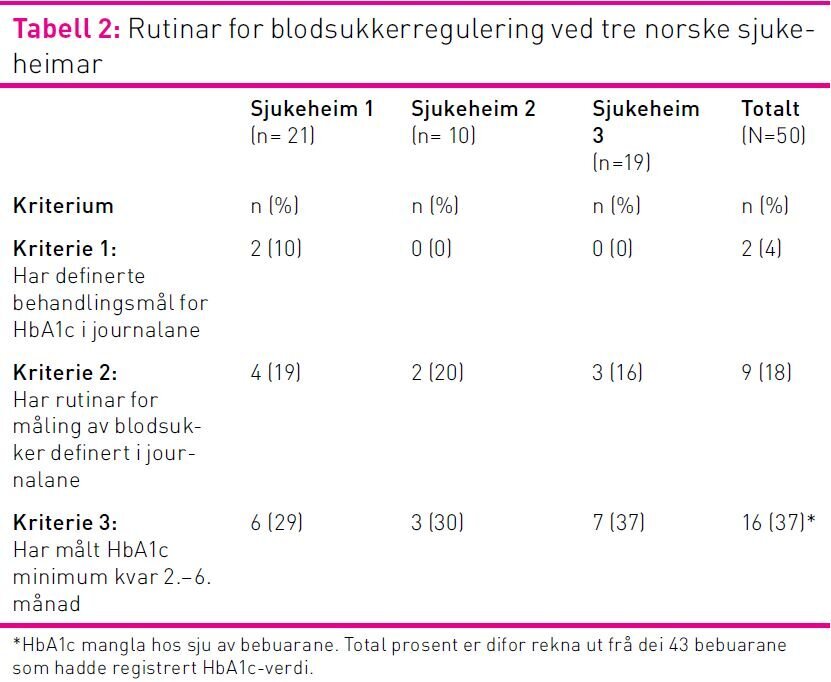
Av dei 50 bebuarane med diabetes var det berre to (4 prosent) bebuarar som hadde definerte behandlingsmål for HbA1c, og berre ni (18 prosent) som hadde individuelle rutinar for måling av blodsukker registrert i sine journalar (tabell 2). Dei få som hadde definerte behandlingsmål for HbA1c høyrte til den same sjukeheimen. Utover dette viste ikkje tala i tabellen store variasjonar mellom dei tre inkluderte sjukeheimane. Av 43 bebuarar som hadde fått målt HbA1c var det berre 16 (37 prosent) som hadde fått utført måling minimum kvar 2.–6. månad i tråd med prosjektet sitt kriterium og anbefalingar i kunnskapsbaserte retningslinjer. I tillegg til å registrere kor ofte HbA1c vart målt vart også HbA1c-verdiar registrert. Data viste at over halvparten av bebuarane med diabetes hadde ein HbA1c verdi som var = 7,0 eller lågare prosent ved siste måling (tabell 3). Den høgaste HbA1c-verdien som var registrert var 10,8 prosent, medan den lågaste var 5,0 prosent.
Diskusjon
Hensikta med denne studien var å undersøke om praksis var i tråd med kunnskapsbaserte retningslinjer når det gjaldt oppfølging av diabetes hos bebuarar i sjukeheim. Resultata frå studien viste eit stort gap mellom praksis og kunnskapsbaserte anbefalingar når det gjaldt dokumenterte behandlingsmål for HbA1c og rutinar for måling av blodsukker og HbA1c. At retningslinjer og kunnskapsbaserte anbefalingar ofte ikkje vert følgt i praksis har ein sett i fleire samanhengar både her i landet og internasjonalt. Ei av føregangskvinnene for kunnskapsbasert praksis, Sally Borbasi, påpeikar nettopp at det i dei seinare åra er utvikla kunnskapsbaserte retningslinjer og anbefalingar innafor ei rekke medisinske og helsefaglege område, men at det har vore vanskeleg å få implementert desse i klinisk praksis (24). Når det gjeld å etablere individuelle behandlingsmål for blodsukkerregulering og rutinar for oppfølging av blodsukker hos bebuarar med diabetes i sjukeheim, så meiner me at det ikkje er gode grunnar for at ein ikkje skal kunne få dette til hos alle. Standarden for kriteria i vårt prosjekt vart sett til 100 prosent. Diskrepansen mellom anbefalingane og praksis kan tyde på at det er behov for kvalitetsprosjekt og forsking på strategiar for å implementere nye rutinar i tråd med kunnskapsbaserte anbefalingar.
Resultat frå denne studien viste at berre 18 prosent av utvalet hadde rutinar for blodsukkermåling definert i sine journalar. Med manglande rutine for måling av blodsukker vil ikkje sjukeheimane kunne ha oversikt over blodsukkersvingingar og hypoglykemiske tilfelle hos bebuarane. Me vil hevde at pleiepersonell ikkje kan utføre eit tilfredsstillande arbeid ovanfor bebuarar med diabetes dersom den enkelte bebuar sitt behov for blodsukkermåling ikkje er avklart. Behova er individuelle og det er viktig at det vert målt verken for mykje eller for lite. Forsking viser at dersom ein konsekvent baserer diabetesbehandlinga på ein tilfeldig målt HbA1c, utan å ta omsyn til verdiar frå blodsukkermålingar, vil det vere vanskeleg å nå anbefalte mål utan førekomst av hypoglykemi (25).
Ein må vera merksam på at HbA1c ikkje reflekterer blodsukkersvingingar eller episodar med hypoglykemi (25). Dei eldste har ofte uklare symptom på høgt og lågt blodsukker. Det er difor viktig med gode rutinar for blodsukkermåling i tillegg til regelmessige HbA1c-målingar for å kunne identifisere blodsukkersvingingar og episodar med hypoglykemi hos dei (14). Når det gjeld HbA1c så må ein også være merksam på at fordelane med intensiv blodsukkerregulering vert redusert med alderen, og at ikkje alle eldre bør ha like streng blodsukkerregulering som yngre med diabetes (13). Dette gjeld særleg eldre som ikkje er i stand til å kommunisere teikn på hypoglykemi, eldre i terminalstadiet og dei med alvorleg kognitiv svikt som følgje av demenstilstand (7). Igjen ser ein at individualiserte behandlingsmål og individualiserte rutinar for oppfølging av blodsukkerreguleringa er viktig hos eldre med diabetes.
Trass i at det var stor avstand mellom praksis og anbefalingar når det gjaldt behandlingsmål for HbA1c og etablerte rutinar for blodsukkermåling, viste kartlegginga at heile 65 prosent av bebuarane hadde ein HbA1c verdi på 7 prosent eller lågare. Sjølv om nokre bebuarar hadde svært høg HbA1c, så kan dette tyde på at det kanskje er lågt blodsukker som er den største utfordringa blant dei eldste og skrøpelegaste. I studien til Andreassen et al. (2) fant ein at 60 prosent av dei bebuarne med diabetes som hadde registrerte blodsukkermålingar i løpet av ein periode på fire veker, hadde ein eller fleire verdiar som var <4 mmol/l på dagtid eller fastande blodsukker på <6 mmol/l. Dette indikerer høg risiko for hyopglykemi. Det er viktig at ein på sjukeheimar arbeider for å betre rutinane for oppfølging av blodsukkerreguleringa hos bebuarar med diabetes slik at dei er i tråd med kunnskapsbaserte retningslinjer. Dette gjeld uansett om det er høgt eller lågt blodsukker som er den største utfordringa. Det trengs forsking på korleis ein best kan lukkast med denne type endringar i praksis.
Etter gjennomføringa av vårt prosjekt er det publisert ytterlegare internasjonale retningslinjer og konsensusrapportar som vektlegg viktigheita av å førebygge hypoglykemi blant eldre med diabetes (26–27). Desse dokumenta anbefalar ein høgare HbA1c verdi (<8,0–8,5) hos dei eldste og skrøpelegaste med diabetes samanlikna med yngre der målet er HbA1c <7 prosent. Dei nye retningslinjene vektlegg også viktigheita av å førebygge hypoglykemi. I samsvar med våre tre kriterer vert også betydinga av individualiserte behandlingsmål, individualiserte rutinar for blodsukkermåling og regelmessige HbA1c- målingar vektlagt. For at individualiserte mål og rutinar skal følgjast må dei vere godt dokumentert i den enkelte bebuar sin journal. Kven som skal vere ansvarleg for at rutinar og oppfølging vert dokumentert må avklarast i tverrfaglege diskusjonar på den enkelte sjukeheim. Den mangelfulle dokumentasjonen av rutinar og oppfølging som er avdekka i dette prosjektet, skuldast uklar ansvarsfordeling og at dei elektroniske pasientjournalane som er på sjukeheimane ikkje vert optimalt utnytta, i tillegg til for dårleg kjennskap til kunnskapsbaserte retningslinjer.
Studiar har vist at kliniske utfall kan betrast for sjukeheimsbebuarar med diabetes dersom det vert tatt i bruk prosedyrar og retningslinjer for diabetesbehandlinga (25). Innføring av prosedyrar vil også være viktig for å auke tryggleiken til helsearbeidarane når det skal takast avgjersler i diabetesbehandlinga. Alam et al. peikar i tillegg på at ein med gode prosedyrar kan redusere bruk av ressursar, for eksempel ved at ein førebygger behovet for legekontakt og sjukehusinnleggingar (25). For at sjukeheimane skal kunne utnytte resultata av regelmessige blodsukkermålingar bør individuelle behandlingsmål vera registrert hos alle bebuarane med diabetes (28). Dette er også presisert i fagprosedyren «Diabetes i sykehjem» (29) som er utvikla i Bergen kommune etter at dette prosjektet ble gjennomført. Enkelte vil seie at det å sette individuelle behandlingsmål er ei legeoppgåve. Me er einige i at legen har siste ord når det gjeld å sette behandlingsmål, men i fagprosedyren «Diabetes i sykehjem» står det eksplisitt at behandlingsmål, behandlings- og pleieplanar bør utviklas i tverrfaglege team (29). Det er sjukepleiarane og anna pleiepersonale som ser dei eldre i kvardagen. Sjukepleiarane bør difor vera pådrivarar for å få i stand tverrfaglege møter der behandlingsmål og rutinar vert avklara. Slike avklaringar vil gi sjukepleiarane betre føresetnader for å utføre eit godt arbeid med bebuarar med diabetes i sjukeheim.
Ein førekomst av diabetes på 14 prosent blant bebuarar på sjukeheim er litt lågare enn kva som har blitt vist i tidlegare studiar (2–4,29). Ei årsak kan vera at det ikkje er gode nok rutinar for diagnostisering og at fleire bebuarar kan ha diabetes utan at ein er klar over det. Det er også mogleg at det var bebuarar med kostregulert diabetes i sjukeheimane som ikkje vart inkludert i studien fordi diagnosen ikkje var dokumentert. At heile 20 prosent av utvalet vart identifisert gjennom bruk av blodsukkersenkande medikament utan at diabetes diagnosen eksplisitt var nedfelt i journalen, støttar ei slik antaking. Rutinar for diagnostisering var ikkje i fokus i vårt prosjekt.
Styrkar og svakheitar
Resultata frå dette prosjektet beskriv praksis ved berre tre norske sjukeheimar. Utvalet på 50 bebuarar er eit lite utval. Resultata fortel noko om praksis på dei aktuelle sjukeheimane, i eit avgrensa tidsrom. Ein må vise særdeles forsiktigheit med å generalisere resultata til også å gjelde andre sjukeheimar. Innsamling av anonyme data utført av eksterne personar (ekstern audit) kan sjåast som ei styrke for gyldigheita av resultata.
Fordi studien berre inkluderte datasamling frå elektroniske journalar kan ein ikkje vite om det fins andre skriftlige mål eller rutinar for blodsukkerregulering ved sjukeheimane. Ikkje dokumenterte rutinar kan heller ikkje utelukkast. Dette må ein ta i betraktning i tolkinga av studien sine funn.
Me valte i dette prosjektet kriterier som var relatert til struktur og rutinar for oppfølging av blodsukker. Det kunne vore interessant å henta data om førekomst av hypoglykemi, men me oppdaga tidleg i prosjektet at hypoglykemi var dårleg dokumentert i dei elektroniske pasientjournalane. På bakgrunn av retningslinjene si vektlegging av individualiserte behandlingsmål hos eldre, valte me kriterier knytt til struktur og prosess og ikkje behandlingsresultat hos den enkelte bebuar. Me meiner klare mål og gode rutinar for oppfølging av dei eldre sitt blodsukker må vera første steg på veg mot gode behandlingsresultat hos eldre med diabetes i sjukeheim.
Klinisk audit måler reell praksis mot anbefalingar for beste praksis (1,24). Prosjektet sitt tema innfridde dei fleste av NICE (1) sine kriterium for om audit er ein veleigna metode.Metoden vart sett som eigna for prosjektet. Dei spørsmåla som vart stilt på bakgrunn av prosjektet sine kriterier lot seg best besvare ved hjelp av deskriptiv statistikk (frekvens og prosentandelar). Det kunne vore interessant å sett nærare på ulikhetar mellom sjukeheimane og samanhengar mellom kriteriene våre og behandlingsresultat. Me vurderte derimot vårt materiale med 50 bebuarar fordelt på tre sjukeheimar som lite eigna for ytterlegare statistiske analysar.
Vegen vidare
Resultatet viser at sjukeheimane har eit stort forbetringspotensiale når det gjeld oppfølging av blodsukkerregulering til bebuarar med diabetes. Med relativt enkle grep i praksis er det rimelig å tru at rutinar for blodsukkerregulering i sjukeheimar kan forbetrast, og at ein kan redusere risikoen for diabetesrelaterte komplikasjonar og nedsett livskvalitet. Men ein veit at endringar ofte kan vera vanskeleg å få til. Klinisk audit som metode kan vera til god hjelp i slikt arbeid. Som i dette prosjektet der det er gjennomført ein ekstern audit er det viktig at det vert gitt tilbakemeldingar om resultata til praksis, slik at dei får vite kva som eventuelt må forbetrast (24). Det er viktig å gi tilbakemelding om både gode og dårlege resultat slik at ein kan byggje vidare på god praksisutøving, og forbetre det som viser seg ikkje å vera god praksis. Forsking viser at audit og tilbakemelding har størst effekt for kvalitetsforbetring når det er stor avstand mellom den praksis som vert utført og anbefalt praksis (19,24), slik som i denne studien. Ei tilbakemelding kan formidlast i form av direkte undervisning, eller som skriftleg tilbakemelding av resultat (1,24). Å få vite korleis praksis fungerer gjer den einskilde i stand til å reflektere over eigen praksis. Forsking viser på denne måten at tilbakemelding har positiv innverknad på fagutøvinga (24,30). Å legge til rette for undervisning i korleis ein kan søke etter og kritisk vurdere forskingsbasert kunnskap kan i tillegg vere eit verkemiddel. Dette kan medføre at helsearbeidarar i større grad vil nytte seg av vitskapelege databasar og forskingsbasert kunnskap (31).
Resultata frå prosjektet er presentert for leiinga i etat for alders- og sjukeheimar i Bergen kommune. I forlenginga av prosjektet vert det nå planlagt ein studie for implementering av fagprosedyren «Diabetes i sjukeheim» ved sjukeheimar i kommunen. Fagprosedyren vektlegg både behandlingsmål for blodsukkerregulering og rutinar for måling av blodsukker og HbA1c.
Kompetanseutvikling er ein nødvendig del for å sikre kvaliteten på helsetenestene (16). Med auka kunnskap og betre haldningar kan ein redusere gapet mellom forskingsbasert kunnskap og praksis (16). Det er viktig at leiinga sørgjer for at alle tilsette ved sjukeheimane har tilstrekkeleg kompetanse om korleis journalsystemet ved avdelingane skal nyttast. For å sikre dette kan det haldast internundervisningar slik at alle vert oppdaterte. Det elektroniske datasystemet Geriatric Basic Datasystem (32) vert brukt ved dei tre sjukeheimane i prosjektet. Datasystemet er bygd opp på ein måte som minskar utfordringar når det gjeld rapportskriving, og kan gi påminningar om tiltak som skal utførast. Dette systemet legg til rette for at rutinar for blodsukkerregulering på ein enkel måte kan implementerast i praksis. Ved å starte på strukturnivå er det truleg at ei slik endring kan ha innverknad også på prosess og utfall.
Konklusjon
Kvalitetsmåling frå tre norske sjukeheimar viste stor diskrepans mellom praksis og kunnskapsbaserte anbefalingar når det gjeld oppfølging av blodsukker hos bebuarar med diabetes. Svært få bebuarar hadde individuelle mål og rutinar for blodsukkermåling definert i sine journalar. Kartlegginga viste at mange bebuarar hadde ei tilfredsstillande blodsukkerregulering målt ved HbA1c, men ein veit lite om i kva grad blodsukkervariabilitet og hypoglykemi er eit problem blant dei eldste med diabetes. Den identifiserte diskrepansen mellom anbefalingar og klinisk praksis tyder på eit behov for kvalitetsprosjekt og forsking på strategiar for å implementere kunnskapsbaserte anbefalingar ved norske sjukeheimar.
Referansar
1. National Institute for Clinical Excellence (NICE). Principle for best practice in clinical audit. Radcliff Medical Press, 2002.
2. Andreassen LM, Sandberg S, Kristensen GBB, Solvik UO & Kjome, RLS. Nursing home patients with diabetes: Prevalence, drugtreatment and glycemic control. Diabetes Research and Clinical Practice, 2014.
3. Garcia TJ, Brown SA. Diabetes management in the nursing home: a systematic review of the literature. Diabetes Educ, 2011,37(2):167–87.
4. Zhang X, Decker FH, Luo H et al. Trends in the prevalence and comorbidities of diabetes mellitus in nursing home residents in the United States: 1995–2004. J Am Geriatr Soc 2010; 58:724.
5. Shaw JE, Sicree RA & Zimmet PZ. Global estimates of the prevalence of diabetes for 2010 and 2030. Diabetes Research and Clinical Practice 2010; 87:4–14.
6. Wild S, Roglic G, Green A, Sicree R et al. Global Prevalence of Diabetes. Estimates for the year 2000 and projections for 2030. Diabetes Care 2004;27:1047–53,.
7. Brown AF, Mangione CM, Saliba D & Sarkisian CA. California Healthcare Foundation/American Geriatrics Society Panel on Improving Care for Elders with Diabetes. Guidelines for improving the care of the older person with diabetes mellitus. J Am Geriatr. Soc 2003;51:265–80.
8. Kirkman MS, Briscoe VJ & Clark N et al. Diabetes in Older Adults. Diabetes Care. 2012.
9. Clement M & Leung F. Diabetes and the Frail Elderly in Long-term Care. Canadian Journal of Diabetes 2009;33(2):114–21.
10. Feldman SM, Rosen R. & DeStasio J. Status of Diabetes Management in The Nursing Home Setting in 2008: A Retrospective Chart Review and Epidemiology Study of Diabetic Nursing Home Initiatives in Diabetes Management. J Am Med Dir Assoc 2009; 10: 354–60.
11. International Diabetes Federation (IDF). About diabetes: complications (2014). Tilgjengeleg frå: http://www.idf.org/complications-diabetes.
12.Migdal A, Yrandi SS, Smiley D & Umpierrez GE. Update on Diabetes in the Elderly and in Nursing Home Residents. J Am Med Dir Assoc 2011; 12: 627–32.
13. Helsedirektoratet. Nasjonale faglige retningslinjer, Diabetes. Forebygging, diagnostikk og behandling. 2009, Helsedirektoratet, Oslo.
14. American Diabetes Association. Standards of Medical Care in Diabetes- 2012. Diabetes Care, Volume 34, Supplement 1, January 2012.
15. Vajen BM, Holt R, Marx T, Schwartz FL & Shubrook Jr. JH. How well are we managing diabetes in long-term care? The Journal of Family Practice, August, 2012; vol.61, No.08: 467–72.
16. Sosial – og helsedirektoratet. … Og bedre skal det bli! (2005–2015) Nasjonal strategi for kvalitetsforbedring i sosial- og helsetjenesten. Oslo, Helsedirektoratet. Veileder IS-1162;2005.
17. Helse- og omsorgsdepartementet. Nasjonal Helse- og omsorgsplan (2011–2015). St. meld. nr. 16. Oslo. 2011.
18. World Health Organization. Health systems 2013.
19. Flottorp SA, Jamtvedt G, Gibis B, McKee M. Using Audit and feedback to health professionals to improve the quality and safety of health care. Health Evidence Network, Policy summary 3. 2010.
20. Graverholt B, Riise T, Jamtvedt G, Husebo BS & Nortvedt MW. Acute hospital admissions from nursing homes: predictors of unwarranted variation? Scand J Public Health 2013, Jun;41(4): 359–65.
21. International Diabetes Federation (IDF). IDF Global Guideline for Managing Older People with Type 2 Diabetes, 2013.
22. Sagen VJ. Sykdomslære. I Skafjeld, A. & Graue, M. red. Diabetes, forebygging, oppfølging og behandling. Oslo: Akribe forlag; 2011. s. 19–73.
23. REK - Regionale komiteer for medisinsk og helsefaglig forskningsetikk. Tilgjengeleg frå: https://www.etikkom.no/fbib/praktisk/forskningsetiske-enheter/regionale… (Nedlasta 21.09.2015).
24. Borbasi S, Jackson D, & Lockwood C. Undertaking a clinical audit. I: Courtney, M. & McCutcheon, H. red. Using evidence to guide nursing practice. 2.utg. Chatswood, Elsevier Australia, 2010, s. 113–31.
25. Alam, T., Weintraub, N. & Weinreb, J. What is the proper use of hemoglobin A1c monitoring in the elderly? J Am Med Dir Assoc. 2006;7(3suppl):S60–S64.
26. Sinclair A, Morley JE, Rodriguez-Mañas L et al. Diabetes Mellitus in older people: Position statement on behalf of the International Association of Gerontology and Geriatrics (IAGG), the Eoropean Diabetes Working Party for Older People (EDWPOP), and the International Task Force of Experts in Diabetes. J Am Med Dir Assoc 2012;13:497–502.
27. Meneilly GS., Knip A. & Tessier D. Clinical Practice Guidelines. Diabetes in the Elderly. Canadian Journal of Diabetes 2013;37:184–90.
28. Sjoblom P, Tengblad A & Lofgren UB et al. Can diabetes medication be reduced in elderly patients? An observational study of diabetes drug withdrawal in nursing home patients with tight glycaemic control. Diabetes Res Clin Pract 2008;82:197–202.
29. Hølleland G & Sunnevåg K. (2012). Diabetes i sykehjem. [Internett], Nasjonalt nettverk for fagprosedyrer. Tilgjengelig frå: http://www.helsebiblioteket.no/microsite/fagprosedyrer
30. Jamtvedt G, Young JM, Kristoffersen DT, O‘Brian MA & Oxman AD. Audit and feedback: effects on professional practice and health outcomes (Review). The Cochrane Library. 2006. Issue 2. Art.No, CD000259.
31. Thompson, D.S., Moore, K.N. & Estabrooks, C.A. Increasing research use in nursing: implications for clinical educators and managers. Evidence Based Nursing, 2008; 11:35–9.
32. GBD (Geriatric Basic Data). Tilgjengeleg frå: http://www.emetra.no/. (Nedlasta 22.01.2013).

















0 Kommentarer