Agitasjon og funksjon i stell. Førekomst og samanheng hos personar med demens
Sammendrag
Bakgrunn: Agitasjon er vanleg hos personar med demenssjukdom og kan føre til utfordrande situasjonar i kvardagen, til dømes i stellesituasjonar.
Hensikt: Føremålet med studien er å sjå på førekomst av agitasjon hos personar med demens og samanhengar mellom ulike typar agitasjons og stellesituasjonar. Vidare om det er ein forskjell i agitasjon og stellesituasjonar mellom sjukeheimar og bufellesskap/heimesjukepleie og mellom agitasjon, alder og kjønn.
Metode: Dette er ein tverrsnittstudie kor spørjeskjema vart nytta for å kartleggja førekomst av agitasjon og funksjon hos personar (N=312) med demens eller mistanke om demenssjukdom. Data vart innhenta i perioden desember 2009 til mai 2010 frå bebuarar/brukara av kommune helsetenesta.
Resultat: I denne studien var 83,3 prosent av personane med demens eller mistanke om demenssjukdom agiterte minst ein gang i veka. Det var ein positiv samanheng mellom grad av agitasjon og dårlegare funksjon i stell, påkledning og bading. Den sterkaste korrelasjonen (p=0,01) var mellom fysisk aggressiv agitasjon og dårlegare funskjon i stell, påkledning og bading.
Konklusjon: Agitasjon og utfordringar knytta til stellesituasjonar hos personar med demens viser seg å vere svært vanleg. Derfor er det nødvendig med fleire studiar og meir kunnskap om personar med demens som bur både på institusjon, i bufellesskap og i heimen.
Referer til artikkelen
Mæland M, Joa I, Testad I. Agitasjon og funksjon i stell. Førekomst og samanheng hos personar med demens. Sykepleien Forskning. 2013;8(3):232-240. DOI: 10.4220/sykepleienf.2013.0092
Introduksjon
Forlenga levealder og betre helse fører til ein aldrande befolkning i verdsbilete. Det same gjeld for Noreg, det vil frå år 2020 bli ein kraftig vekst i talet på innbyggjarar over 80 år (1). Alder er den viktigaste risikoen for å kunne utvikle demenssjukdom. I dag lever omlag 71 000 personar i Noreg med demens (2). Dersom førekomsten av demens held seg på dagens nivå og det ikkje kjem ein kur mot sjukdommen, vil talet på personar med demens vere dobla i år 2040 (1). Samfunnsutgiftene ved demenssjukdom er høge, og er i dag estimert til å ligge på mellom 15–20 milliardar kroner (3).
Føremålet med denne studien er å kartlegge kor utbreitt agitasjon er hos personar med demens, samt sjå på samanhengar mellom ulike agitasjonsgrupper og stellesituasjonar hos denne pasientgruppa. Studien vil også sjå på om det er ein forskjell i agitasjon og stellesituasjonar mellom sjukeheimar og bufellesskap eller heimesjukepleie.
Problemåtferd og emosjonelle endringar er ein del av symptombilete ved demenssjukdom og vert ofte omtalt som åtferdsmessige og psykiske symptom ved demens, forkorta til APSD (2). Desse endringane er regelen snarare enn unntaket ved demenssjukdom og symptoma har ein tendens til å auka i takt med sjukdomsutviklinga (4). Åtferda kan skyldast udekka behov, eller den kan vere ein reaksjon på urimelege krav frå omgivnadane (5, 6). Problemåtferd hos personar med demens må ikkje berre betraktast som symptom på sjukdommen eller avvik, men som eit forsøk på å kommunisere og meistre eigen situasjon (7). Åtferdsforandringar er svært vanleg hos personar med demens i sjukeheim, og cirka 70 prosent av pasientane i sjukeheim har åtferdsproblem (8). Det er fleire konsekvensar ved ubehandla åtferdsproblem. Først og fremst minskar livskvaliteten hos personen med demens (9,10), men åtferdsproblem påverkar også pårørande og personalet si helse (11–13). Vidare er det kjent at åtferdsproblem hos personar med demens i sjukeheim kan føre til auka behov for personale og auka kostnader til pleie (10). Manglande evne til å forstå åtferdsproblem kan føre til upassande bruk av medisinar eller tvang og tilbakehalding i institusjon (9,14). Agitasjon er ein del av dei åtferdsmessige og psykiske symptoma hos personar med demens og kan definerast som upassande verbal, vokal eller motorisk aktivitet der ingen utanforståande med sikkerheit kan vete kva som er behovet til personen med demens (15).
Kartlegging, systematisk identifisering og ein nøyaktig beskriving av åtferdsproblema til personen med demens, er heilt sentralt for å kunne forstå og behandle desse på best mogleg måte (18). Tidlegare forsking har vist at det er ein samanheng mellom dårlegare funksjon i personlege aktivitetar i dagleglivet (P-ADL) og agitasjon hos personar med demens (19,20). Hygienesituasjonar som dusj og dagleg stell er nokre av dei mest intime aktivtetane som personar med demens treng hjelp til (21). Tidlegare forsking har identifisert korleis personar med demens reagerer negativt til å bade når dei er nakne i nærvere av andre personar (22). Ein anna internasjonal studie viste at i avdelingar med høg førekomst av problemåtferd vart det også funnet fleire personar som trengte hjelp av to pleiarar i morgonstell (23). I Whall et al. (24) sin studie var dusj den pleiesituasjonen som tydlegast viste ein samanheng med problemåtferd. Studien til Testad et al. (25) viste at bruk av tvang også er utbreitt i påkledning, stell og dusjesituasjonar mellom pleiar og personen med demens.
Med omsyn til kjønn har studiar vist at kvinner har meir verbal agitasjon enn menn (19,26). Personar med fysisk, ikkje aggressiv agitasjon tenderer til å vere yngre enn andre personar med demens (19). Ein nyare norsk studie viste ingen samanheng mellom agitasjon, kjønn og alder. Den same studien fann ut at 75,4 prosent av bebuarane med demens hadde minst ein agitert oppførsel minst ein gang i veka og 65,3 prosent hadde fleire gonger i veka. Dei seks mest vanlegaste agiterte åtferdene var repeterande setningar eller spørsmål, klaging, banning, vandring, negativitet og generell rastlausheit (14). Ein del av dei same funna hadde også ein internasjonal studie der dei seks vanlegaste agiterte åtferdene var generell rastlausheit, vandring, repeterande setningar, konstant krav om merksamheit, klaging og negativitet (9).
Problemstilling: Er det ein forskjell i kjønn, alder og P-ADL funksjon som påkledning, personlig stell og dusj hos personar med demens og dei ulike agitasjonsgruppene? I så fall; kva forskjellar utpeiker seg?
Metode
Utval
Studien var ein tversnittstudie og data vart samla inn ved hjelp av spørjeskjema. Datamaterialet vart samla inn frå desember 2009 til mai 2010. Utvalet bestod av personar som budde i institusjon, bufellesskap eller fekk heimebaserte tenester. Inklusjonskriteria for at ein kunne delta var at personar måtte ha ein demensdiagnose eller mistanke om demenssjukdom. Studien har foregått på sørvestlandet og i kvar verksamheit som ønskte å delta vart det oppnevnd ein ressursperson. Desse ressurspersonane fekk opplæring i form av kurs og rettleiing i bruken av spørjeskjema før dei utførte kartlegging i eiga verksemd.
Måleinstrument
Funksjonsnivå
Pasientens funksjonsnivå vart registrert ved hjelp av «Physical self-maintenance scale (PSMS) – fysisk selvoppholdelsesskala». PSMS er ein seksledda skala som kartlegger pasienten sin funksjonsevne i personlege aktivitetar i dagleglivet (P-ADL) (27). Dei seks ulike variablane er; (toalett, eting, påkledning, personleg stell, fysisk bevegelse og bad). Skalaen er valid og er eit velkjent verktøy i kartlegginga av funksjonar hos personar med demens (28). I denne studien er det tatt utgangspunkt i tre av variablane som er påkledning, personleg stell og dusj eller bad. Alle desse variablane har ein skåre frå 0 (lar seg ikkje evaluera), 1 (klarer seg sjølv), 2 (trenger noko hjelp), 3 (trenger moderat med hjelp), 4 (trenger hjelp til alt) og 5 (motsett seg all hjelp). Høg skår på dette instrumentet indikerer dårleg funksjonsevne. Ressurspersonen i kvar enkel verksemd fylte ut spørjeskjema med utgangspunkt i pasienten sin P-ADL funksjonsnivå den siste veka.
Agitasjon
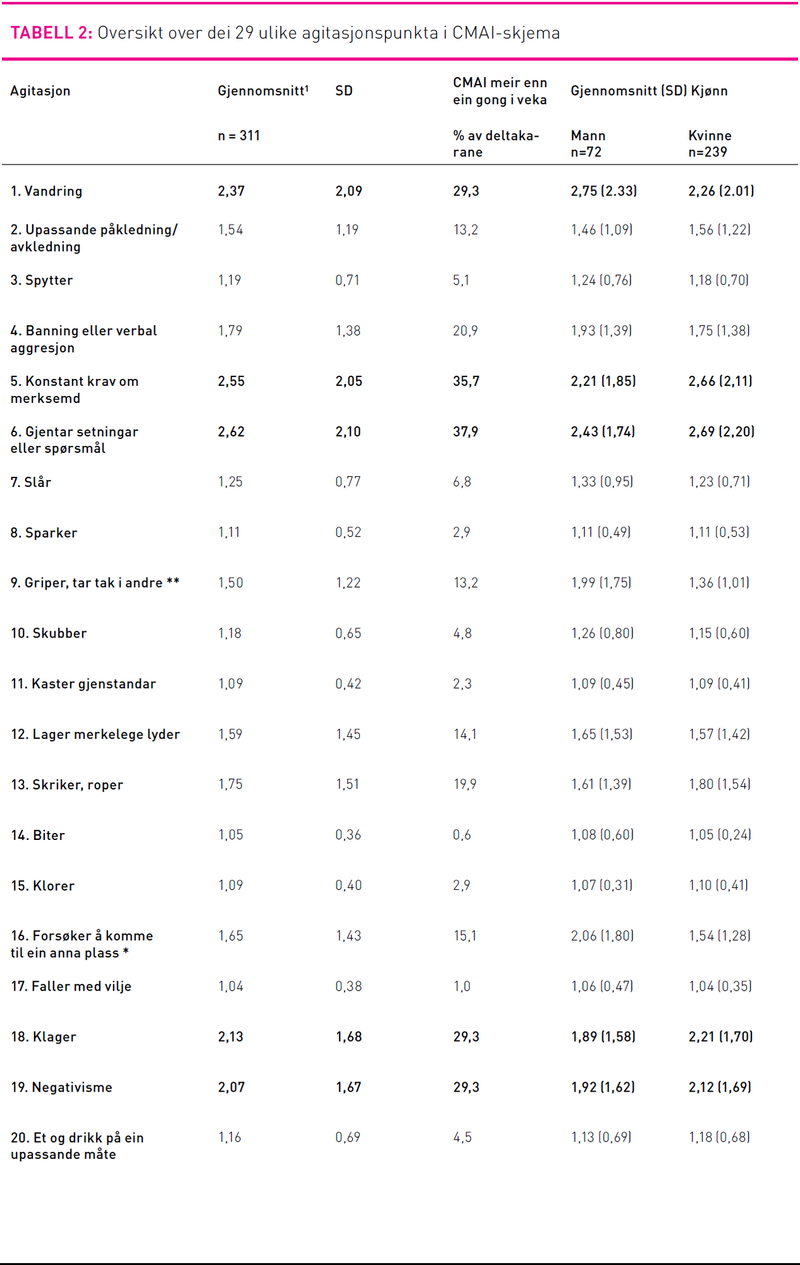
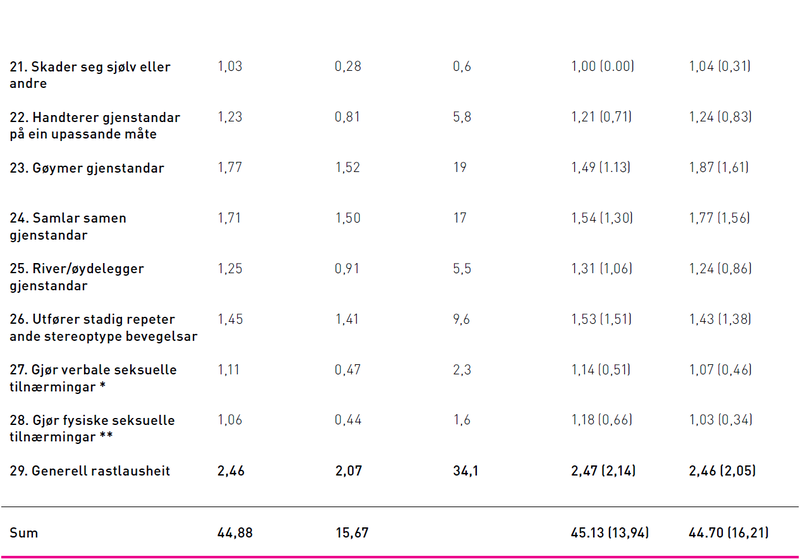
Cohen-Mansfield Agitation Inventory (CMAI) skjema vart nytta for å kartlegge åtferd hos pasientane (9). CMAI-skjema er eit validert og reliabelt måleinstrument som er utforma for å kartlegge 29 agiterte åtferdstypar på ein sju punkt skala. Når det gjelder dei ulike agiterte åtferdstypane kan ein krysse av for «aldri» som gir skåre 1, til «fleire gongar i timen» som gir skåre 7 (9). Høg skåre på dette måleinstrumentet indikerer mykje agitasjon. Ein tar i denne studien utgangspunkt i tilfelle av agitasjon hos personen med demens frå den siste veka. Agitasjon vart delt inn i fire undergrupper: 1) Fysisk ikkje-aggressiv (vandring, kler på seg eller av seg på ein upassande måte, forsøker å komme til ein anna plass, et/drikk noko som ikkje er berekna til å etast/drikkast, handterer gjenstandar på ein upassande måte, gøymer gjenstandar, samlar saman gjenstandar, utfører repeterande stereotype bevegelsar, generell rastlausheit. 2) Fysisk aggressiv (spyttar, slår, sparkar, griper tak i andre, skubbar, kaster gjenstandar, biter, klorer, faller med vilje, skader seg sjølv eller andre, øydelegg gjenstandar, gjer fysiske seksuelle tilnærmingar). 3) Verbal ikkje-aggressiv (konstant krav om merksamheit, gjentar setningar eller spørsmål, klager, negativisme). 4) Verbal aggressiv (banning, lager merkelege lyder, skriker/roper, gjer verbale seksuelle tilnærmingar) (16–18). Ressurspersonen i kvar enkel verksemd fylte ut CMAI-skjema med utgangspunkt i agitasjon den siste veka hos pasienten. Ut ifrå journalen til pasienten vart det henta ut opplysningar om utvalet som kjønn, alder, utdanning, sivilstatus, yrke og medikamentbruk.
Tabell 2, del 1:
Tabell 2, del 2:
Forskingsetiske vurderingar
Pasientane sin samtykkekompetanse vart vurdert av sjukeheimslege i samarbeid med øvrig personale og vart nedfelt i pasienten sin journal. Informert samtykke vart innhenta frå pasientar med samtykkekompetanse. Hos pasientar utan samtykkekompetanse vart pårørande informert om reservasjonsmoglegheit mot at pasienten vart inkludert og dei måtte skriftlig bekrefte at dei ikkje hadde noko i mot dette. Studien er godkjent hos Regionale komiteer for medisinsk og helsefaglig forsk-ningsetikk (REK- VEST).
Analyse av data
Datamaterialet vart behandla i IBM SPSS Statistics’ versjon 19.0. Det er nytta deskriptive analyser for å beskriva utvalet. Variablane er ikkje normalfordelt P = 0,001, og det vart derfor anvendt ikkje-parametriske testar; Spearman korrelasjonsanalyser og Mann-Whitney U-test. Signifikansnivået på testane vart satt til 0,05.
Resultat
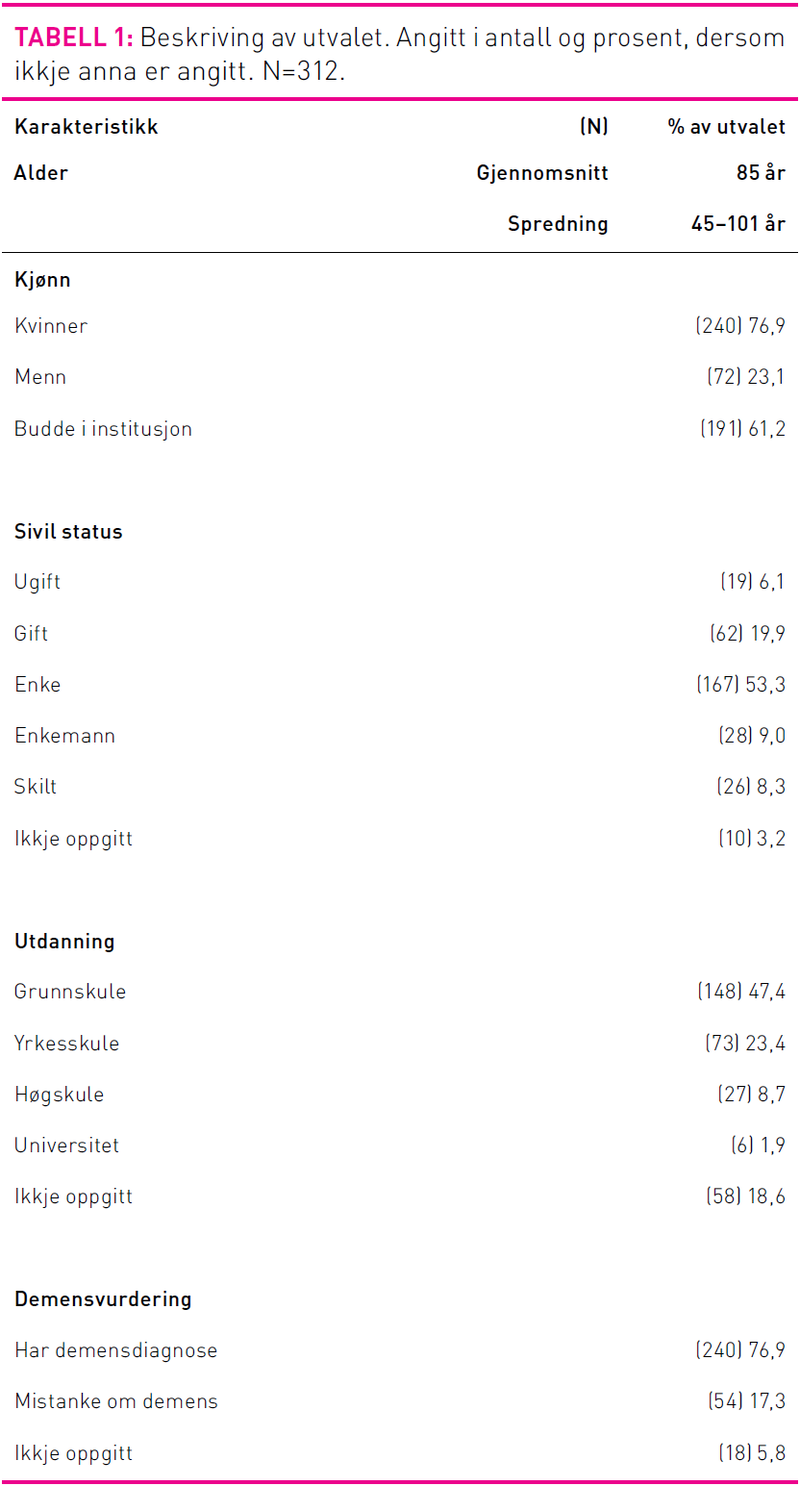
Til saman vart 312 pasientar inkludert i studien, 240 kvinner og 72 menn. Ein av desse hadde ikkje tilstrekkeleg utfylt CMAI-skjema og vart derfor tatt ut av dei vidare analysane knytta til dette. Det var totalt 25 ulike verksemder på Sørvestlandet som deltok. Sjukeheimspasientane utgjorde 61 prosent av utvalet. Aldersfordelinga var frå 45 til 101 år og gjennomsnittsalderen var 85 år. Alle som var med i denne studien måtte ha ein demensdiagnose eller mistanke om demenssjukdom. I dette utvalet hadde 77 prosent av pasientane ein demensdiagnose. Dei fleste som er med i studien var enke eller enkemann og det utgjorde til saman 62 prosent. 20 prosent av utvalet var gift. Når det gjelder utdanning hadde 47 prosent av utvalet grunnskuleutdanning og 11 prosent hadde høgskule eller universitets bakgrunn. Det var 23 prosent som hadde yrkesfagleg utdanning.
Førekomst av agitasjon
Når det gjelder agitasjon utifrå CMAI-skjema var 83,3 prosent av pasientane agitert minst ein gong i veka. Dei seks vanlegaste agiterte åtferdene var (sjå utheving i tabell); gjentar setningar eller spørsmål, konstant krav om merksamheit, generell rastlaushet, vandring fram og tilbake, klaging og negativisme. Med omsyn til kjønn hadde kvinner høgast gjennomsnittskåre på åtferda gjentar setningar eller spørsmål, medan menn hadde høgast skåre på vandring, men dette var ikkje eit signifikant funn.
Gjennomsnittsskåren (CMAI sumskåre) i agitasjon på dei som budde i sjukeheim var på 46,44, og dei som budde i bufellesskap eller fekk heimebaserte tenester hadde ein skåre på 42,43. Studien fann ein signifikant forskjell (Man Withney U-test) p=0,008 i agitasjon mellom dei som budde i sjukeheim i forhold til dei som budde i bufellesskap eller fekk heimetenester i heimen. Man Withney U-testen viste at agitasjon i sjukeheimane hadde ein median på 43 og varierte frå 29 til 142. Personer med demens i bufellesskap og dei som mottok heimetenester hadde ein median på 38 og varierte frå 29 til 96. Når det gjelder dei ulike gruppene agitasjon var det signifikant forskjell i gruppa verbal aggressiv agitasjon mellom verksamheitene. Dei som budde i sjukeheim var meir verbalt aggressive enn dei som budde i bufellesskap eller i heimen.
Samanhengar i agitasjon
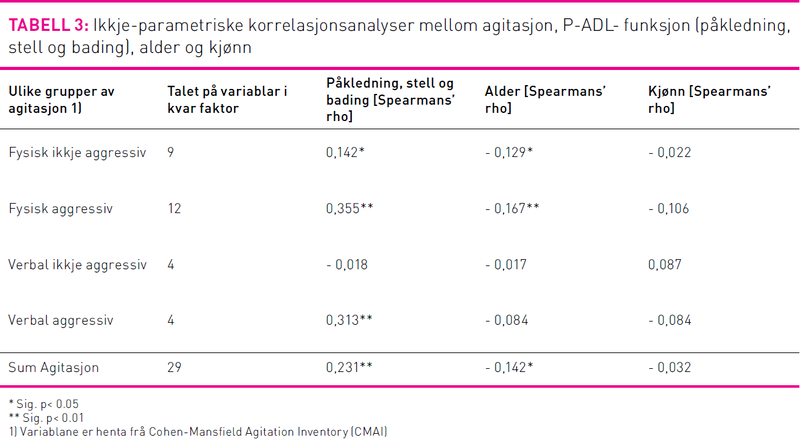
Det vart gjennomført ein korrelasjonsanalyse for variablane som inngjekk i instrumentet. Som tabellen nedanfor viser fann studien ein signifikant positiv samanheng mellom høgt nivå av agitasjon, høgt nivå av fysisk aggressiv åtferd, høgt nivå av fysisk ikkje aggressiv åtferd, høgt nivå av verbal aggressiv åtferd og dårlegare funksjon i stell, påkledning og dusj. Studien viste ingen samanheng mellom verbal ikkje aggressiv åtferd og dårlegare funksjon i stell, påkledning og dusj. Studien viste ein svak negativ samanheng mellom alder og agitasjon. Den sterkaste samanhengen var mellom fysisk aggressiv åtferd og alder.
Diskusjon
Agitasjon
Studien viste at agitasjon hos personar med demens er svært vanleg, noko som også er kjent frå tidlegare studiar (2,4). I denne studien var 83,3 prosent av personane agiterte ein eller to gonger i veka eller meir. Studien til Testad et al. (14) viste at 75,4 prosent av alle personane var agitert minst ein gang i veka, medan resultatet frå ein tilsvarande internasjonal studie av Cohen- Mansfield et al. (9) viste at 93 prosent var agitert like ofte.
Det var og ein signifikant forskjell i agitasjon mellom sjukeheimspasientane og resten av utvalet. Personar med demens som budde i sjukeheim var mest agiterte. Det er gjerne dei sjukaste pasientane som vert innlagt i sjukeheim og studien til Selbæk et al. (8) viste at APSD-symptom som agitasjon er ein del av aukar i takt med sjukdomsutviklinga. Ved svært langtkomen demens vil derimot agitasjon avta, då pasientane er så kognitive og funksjonelt svekka at symptoma ikkje kjem til uttrykk på same måten lenger (29). Når det gjelder dei ulike agitasjonsgruppene var det kun verbal aggressiv agitasjon som til dømes banning, roping og skriking det var signifikant forskjell på. Personar i sjukeheim viste seg altså å ha meir verbal aggressiv åtferd enn personar med demens som bur i bufellesskap eller i heimen. Dei seks agitasjonstypane som var vanlegast i denne studien, var og vanlegast i ein internasjonal studie av Cohen- Mansfield et al. (7). Funna samsvarer også godt med ein nyare norsk studie der Testad et al. (14) kom fram til dei same punkta, med unntak av konstant krav om merksemd.
I denne aktuelle studien vert det også bekrefta ein negativ samanheng mellom agitasjon og alder, ved at dess yngre personane med demens er, dess meir agitert åtferd har dei. Dette samsvarer med studien til Cohen- Mansfield & Libin (19). Studien fann ingen samanheng mellom agitasjon og kjønn, noko som samsvarer med ein anna norsk studie av Testad et al.(14). Internasjonale studiar har derimot vist at det er ein samanheng mellom kjønn og agitasjon, og det som går igjen er at kvinner har meir verbal agitasjon enn menn (19,26).
Stell, påkledning og dusj
I denne studien var det ein samanheng mellom agitasjon og dårlegare funksjon i stell, påkledning og dusj. Dette samsvarer med tidlegare forsking, men desse studiane har sett på fleire aktivitetar i dagleglivet i tillegg til dei nemnte opp mot agitasjon, og kan derfor ikkje samanliknast heilt på det same grunnlaget (19,20). Andre studiar har konsentrert seg hovudsakleg om badesituasjonar og agitasjon. Til dømes viser ein studie at bading ofte fører til stress og kan provosera fram agitasjon hos personar med Alzheimers sjukdom og andre demensformer (30). Det er gjort lite forsking i Noreg på dei ulike gruppene av agitasjon og samanheng med funksjon i stell, påkledning og dusj. Den sterkaste samanhengen i denne studien var mellom dei aggressive agiterte åtferdene og funksjon i stell, påkledning og dusj. Dei som er fysisk aggressive i form av til dømes slåing, sparking og skubbing, fungerte dårlegare i stellesituasjonar enn dei som ikkje har denne åtferda. Personar med verbal aggressiv åtferd som til dømes banning, skriking og roping fungerte også dårlegare i stellesituasjonar enn andre utan denne åtferda. Tidlegare forsking har vist at det er hovudsakleg verbal agitasjon som har ein samanheng med dårlegare funksjon i aktiviteter i dagleglivet (ADL) (16, 19). Fysisk ikkje aggressiv åtferd har vist ingen samanheng med svekka ADL- funksjon, i følgje Cohen- Mansfield & Libin (19). Dette samsvarer ikkje med våre funn i denne studien vi fann ein svak samanheng mellom fysisk ikkje-aggressiv åtferd og dårlegare funksjon i stell, påkledning og dusjesituasjonar. Personar med demens som vandrar, samlar i samen gjenstandar, gøymer gjenstandar og har ein generell rastlausheit fungerte altså dårlegare i stell enn andre som ikkje har denne type åtferd.
Ubehandla agitasjon
Det er fleire konsekvensar ved ubehandla agitasjon. Fleire studiar er gjort på området og det visar seg at livskvaliteten til personen med demens og agitasjon vert redusert (9,10). Pårørande blir utslitt og det fører til stress og utbrentheit hos helsepersonalet (32). Manglande evne og overskot til å forstå og takle desse åtferdsproblema kan lede til upassande bruk av medisinar eller tvang (9,14). Ein meir personsentrert tilnærming i dusj- og badsituasjonar har vist seg å være ein trygg, effektiv metode for å redusera agitasjon, aggresjon, og ubehag under bading av personar med demens (31).
Styrker og svakheiter
Studien bruker validerte anerkjente spørjeskjemaer, men det er sjukepleiar som besvarar spørsmåla på vegne av pasienten. Det blir dermed den subjektive opplevinga av pasienten som kjem fram i spørjeskjemaet. Demenssjukdom i seg sjølv fører til kognitiv svekking, noko som igjen fører til dårlegare evne til å fungere i ein stellesituasjon. Det treng altså ikkje vere agitasjon som fører til ein dårlegare stell oppleving. Sjølve stellesituasjonen kan like gjerne føre til agitasjon dersom personen med demens til dømes ikkje forstår kva som skal skje. I tillegg kan mange personar med demens også ha andre sjukdomstilstandar som kan påverke funksjonsevna. Dersom ein hadde valt å intervjua til dømes helsepersonell og personar med demens kunne ein ha gått enda djupare inn på tema og kanskje fått ein indikasjon på kva som kan vere årsak til utløysing av agitasjon. Studien tar heller ikkje for seg kven som var medisinert mot agitasjon. Talet på deltakarar i studien gir eit godt grunnlag på å studera agitasjon og funksjonsevne i stell. Utvalet kunne imidlertid vore betre fordelt mellom sjukeheimar, bufellesskap og heimetjenester.
Konklusjon
Agitasjon er svært vanleg hos personar med demenssjukdom. Dess meir agiterte dei er dess dårlegare fungerte dei i stell, påkledning og dusjesituasjonar. Alle agitasjonsgruppene hadde samanheng med dårlegare funksjonsevne i stellesituasjonar med unntak av personar som har verbal ikkje-aggressiv åtferd. I denne studien viste yngre personar med demens ein tendens til meir fysisk agitasjon enn dei som var eldre. Bebuarar i sjukeheim var meir agiterte enn personar som budde i bufellesskap eller i heimen. Studien viste ingen samanheng mellom kjønn og ulike typar agitasjon. Sidan agitasjon og utfordringar knytta til stellesituasjonar hos personar med demens viser seg å vere svært vanleg er det nødvendig med fleire studiar og meir kunnskap om personar med demens som bur både på institusjon, i bufellesskap og i heimen.
Referanser
1. Sosial-og helsedirektoratet. Glemsk, men ikke glemt!: om dagens situasjon og framtidas utfordringer for å styrke tjenestetilbudet til personer med demens. Oslo: Sosial- og helsedirektoratet. Avdeling omsorg og tannhelse 2007.
2. Engedal K, Haugen PK. Demens: fakta og utfordringer : en lærebok. Tønsberg: Nasjonalt kompetansesenter for aldersdemens; 2009.
3. Aarsland D. Kan vi bare glemme Alzheimers om noen år? Stavanger Aftenblad. 2012 02.05.2012;Sect. 18–9.
4. Selbæk G. Atferdsforstyrrelser og psykiatriske symptomer ved demens. Tidsskr Nor Lægeforen. 2005;125:1500–2.
5. Algase DL, Beck C, Kolanowski A, Whall A, Berent S, Richards K, Beatti E. Need-driven dementia-compromised behavior: an alternative view of disruptive behavior. American Journal of Alzheimer’s Disease. 1996;11:10.
6. Cohen-Mansfield. J. Nonpharmalogical interventions for inappropriate behaviours in dementia.A review, summary, and critque. American Journal Geriatric Psychiatry. 2001;2001(9):361–81.
7. Rokstad AMM, Smebye KL. Personer med demens: møte og samhandling. Oslo: Akribe; 2008.
8. Selbæk G, Kirkevold O, Engedal K. The prevalence of psychiatric symptoms and behavioural disturbances and the use of psychotropic drugs in Norwegian nursing homes. International Journal of Geriatric Psychiatry. 2007; 22:843–9.
9. Cohen-Mansfield J, Marx MS, Rosenthal AS. A Description of Agitation in Nursing Home. Journal of Gerontological: Medical sciences. 1989; 44:77–84.
10. Finkel S. Introduction to behavioural and psychological symptoms of dementia (BPSD). International Journal of Geriatric Psychiatry. 2000;15 Suppl 1:S2–S4.
11. Sink KM, Covinsky KE, Barnes DE, Newcomer RJ, Yaffe K. Caregiver characteristics are associated with neuropsychiatric symptoms of dementia. Journal of the American Geriatrics Society. 2006; 54:796–803.
12. Voyer P, Verreault R, Azizah GM, Desrosiers J, Champoux N, Bédard A. Prevalence of physical and verbal aggressive behaviours and associated factors among older adults in long-term care facilities. BMC Geriatrics. 2005;5:13–13.
13. Eriksen HR, Ihlebaek C, Jansen JP, Burdorf A. The relations between psychosocial factors at work and health status among workers in home care organizations. International Journal of Behavioral Medicine 2006; 13:183–92.
14. Testad I, Aasland AM, Aarsland D. Prevalence and correlates of disruptive behavior in patients in Norwegian nursing homes. International Journal of Geriatric Psychiatry 2007; 22:916–21.
15. Cohen-Mansfield J, Billig N. Agitated behaviors in the elderly: I. A conceptual review. Journal of the American Geriatrics Society 1986 Oct; 34:711–21.
16. Cohen-Mansfield J. Agitated behavior in persons with dementia: The relationship between type of behavior,its requency,and its disruptiveness. Journal of Psychiatric Research 2009;43:64–9.
17. Lorentzen B. Atferdsmessige og psykiske symptomer ved demens. Geria-Tema;Temahefte fra Geria (Ressurssenter for aldersdemens/alderspsykiatri) 2005;4: 1–2.
18. Testad I, Aarsland D. Pasienter med demens og atferdsproblemer i sykehjem. Omsorg. 2008;1:23–8.
19. Cohen-Mansfield J, Libin A. Verbal and physical non-aggressive agitated behaviors in elderly persons with dementia:robustness of syndromes. Journal of Psyciatric Research 2005;39:325–32.
20. Okura T, Plassman BL, Steffens DC, Llewellyn DJ, Potter GG, Langa KM. Prevalence of neuropsychiatric symptoms and their association with functional limitations in older adults in the United States: the aging, demographics, and memory study. Journal of the American Geriatrics Society 2010; 58:330–7.
21. Rogers JC, Holm MB, Burgio LD, Granieri E, Hsu C, Hardin JM, et al. Improving morning care routines of nursing home residents with dementia. Journal of the American Geriatrics society 1999; 47:1049–57.
22. Rader J, Barrick AL, Hoeffer B, Sloane PD, McKenzie D, Talerico KA, & Glover, JU. The bathing of older adults with dementia: Easing the unnecessarily unpleas
ant aspects of assisted bathing. American Journal of Nursing 2006; 106:40–8.
23. Isaksson U, Åstrøm S, Sandman PO, Karlsson S. Factors associated with the prevalence of behavior among residents living in nursing homes. J Clin Nurs 2009; 18:972–80.
24. Whall AL, Colling KB, Kolanowski A, Kim HJ, Hong G-RS, DeCicco B, Ronis DL, Richards KC, Algase D, Beck C. Factors Associated With Aggressive Behavior Among Nursing Home Residents With Dementia. The Gerontologist. 2008; 48:721–31.
25. Testad I, Ballard C, Brønnick K & Aarsland D. The effect of staff training on agitation and use of restraint in nursing home residents with dementia: A single-blind, randomized trial. J Clin Psychiatry 71:0, Month 2010
26. Cohen-Mansfield J, Marx MS, Werner P. Agitation in elderly persons: an integrative report of findings in a nursing home. International Psychogeriatrics / IPA. 1992;4 Suppl 2:221–40.
27. Lawton MP, Brody EM. Assessment of Older People: Self-Maintaining and Instrumental Activities of Daily Living. The Gerontologist. 1969; 9:179–86.
28. Veileder; Demensutredning i kommunehelsetjenesten. (2011). Aldring og Helse: Nasjonalt kompetansesenter, Helsedirektoratet.
29. Selbaek G. Atferdsforstyrrelser og psykiske symptomer ved demens. Tidsskriftet for Den Norske Lægeforening. 2012;11:1500–2.
30. Webster R, Thompson D, Bowman G, & Sutton T. Patients and nurses opinions about bathing. Nursing Times 1988; 84: 54–7.
31. Sloane, Philip D, Hoeffer, Beverly, Mitchell, C Madeline, McKenzie, Darlene A; et al. Effect of person-centered showering and the towel bath on bathing-associated aggression, agitation, and discomfort in nursing home residents with dementia: A randomized, controlled trial. Journal of the American Geriatrics Society 2004; 52:1795–1804
32. Gruber-Baldini AL, Boustani M, Sloane PD, Zimmerman S. Behavioral symptoms in residential care/assisted living facilities: prevalence, risk factors, and medication management. Journal of the American Geriatrics Society. 2004; 52:1610-7.
















0 Kommentarer