
Resultater
Som vist i tabell 2 deltok flest kvinner (95 av 137) i studien.
Gjennomsnittsalder var 80,8 år (standardavvik 10,0). Utvalget hadde
i gjennomsnitt to diagnoser. 64,2 prosent oppga fra ingen til to
diagnoser. 22,6 prosent oppga tre til fire diagnoser og 13,1
prosent oppga over fem diagnoser. En kategorisering av diagnosene
viser følgende hovedgrupper sortert etter hyppighet: hjertesykdom,
diabetes, hjerneslag, kreft, revmatisme, osteoporose, kols og
multippel sklerose. I gjennomsnitt hadde pasientene mottatt
hjemmesykepleie i 38,1 måneder (standardavvik var 40,6). Det var
ingen statistisk signifikant forskjell på de som hadde egne tenner
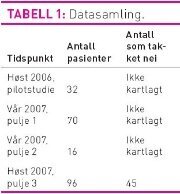
og de som ikke hadde. I perioden med registrering av nei til
deltakelse, takket 45 av 96 pasienter nei til å delta. Årsaker som
ble oppgitt var psykiske lidelser, de ønsket ikke å bli utsatt for
spørsmål, de ga avslag uten begrunnelse, de var blitt spurt før,
hadde gebiss, det var for slitsomt, eller de manglet interesse og
var for gamle til å holde på med sånt. Halvparten (50,4 prosent) av
pasientene rapporterte om nedsatt førlighet i armer og fingre.
Pasientene hadde nedsatte førlighet som dårlig finmotorikk,
kramper, pareser, nedsatt kraft, nummenhet, ulykker og ulike
diagnoser som vanskeliggjorde bruk av hendene. 74,3 prosent av
pasientene som oppga at de følte seg tørre i munnen, brukte fem
legemidler eller mer per dag sammenlignet med 53,9 prosent av de
som ikke følte seg tørre i munnen (Kji-kvadrat verdi = 6,32,
frihetsgrader 1, p
Diskusjon
Mer enn fire av fem pasienter i denne studien har minst én av
risikofaktorene for karies: nedsatt førlighet, mer enn fem
legemidler daglig eller subjektiv opplevelse av munntørrhet. Over
halvparten har minst to av risikofaktorene. Samtidig ser vi at de
som har ansvar for dem i hjemmesykepleien ikke følger opp det
ansvaret de har med informasjon og inspeksjon av munnhule. Større
internasjonale studier påpeker at det er store utfordringer
fremover i å finne gode løsninger for oral hygiene hos
slagpasienter som har lammelser (13). I vårt materiale oppga over
halvparten å ha lammelser i hender eller fingre og skulle ut fra
dette være i samme risikokategori. Munntørrhet er en annen stor
risikofaktor for oral uhelse hos eldre i mange studier og
oversiktsartikler (14,15). Også denne studien synliggjør at over
halvparten av pasientene oppgir at de er munntørre. Sykepleiere og
helsearbeidere kan lett kartlegge munntørrhet ved å stille
pasientene enkle spørsmål (2) som: «føler du deg oftest tørr eller
våt i munnen»?, «gjør du stadig noe for å fukte munnen din?»,
«må du stå opp om natten for å drikke noe?», eller «drikker du noe
for å klare å svelge maten?» Hvis pasientene svarer ja på et eller
flere av disse spørsmålene så skal munntørrheten behandles.
Pasienten bør drikke nok. Dette kan være en utfordring fordi mange
eldre drikker for lite (2). Andre tiltak kan være saliva-gel eller
fuktighetsgivende olje på munnslimhinne og lepper,
spyttstimulerende tabletter og syrlige drops uten sukker.
Munntørrhet er spesielt plagsomt om natten og påvirker
søvnkvaliteten. Smøring av munnslimhinner om kvelden og et glass
vann på nattbordet er enkle tiltak. Når det gjelder hindringer som
kan påvirke oral helse ser vi at 48 prosent rapporterte mer enn ett
år siden siste tannbehandling. Til sammenligning viste en stor
undersøkelse i Norge fra 2005 at 78 prosent hadde vært hos tannlege
siste år (16). Sett i sammenheng med økte risikofaktorer vårt
pasientutvalg hadde, synes dette å indikere at pasientene i studien
har hatt for lite kontakt med tannhelsetjenester. Selv pasienter
som bare har proteser trenger tannlegetilsyn. Spesielt når proteser
og munntørrhet opptrer sammen kan tannlegebehandling gi god bedring
i funksjon. Hovedgrunnene pasientene angir for ikke å dra til
tannlege er egne helseproblemer, mangel på transport eller ikke
tilpassede tannlegekontorer. Transportproblemet burde være det
enkleste å gjøre noe med, for eksempel ved gratis transport til
tannlege. Vi anser det som en betydelig hindring at ingen av
pasientene har fått tilbud om undersøkelse av munnhulen fra
sykepleier eller andre i hjemmesykepleien. En undersøkelse av
munnhulen kunne avdekket sykdom i tenner og tannkjøtt (17). Minst
like viktig ville det være om hjemmesykepleien vurderte oral
hygiene systematisk. Kommunehelsetjenesten har et klart ansvar for
etablering av et system som sikrer pasientenes grunnleggende behov.
Våre funn tyder på svikt i systemet. Det kan virke som om
pasientene ikke selv er i stand til å vurdere egne behov for hjelp
til tannstell. Det var kun 16 prosent som mente de hadde problemer
med tannpuss. Sett i relasjon til funn med hensyn til lammelser vil
det trolig være vesentlig flere enn disse som objektivt ville ha
behov for assistanse. Et tankekors er at cirka bare halvparten av
dem som ønsket seg assistanse til tannpuss har fått det. Årsakene
pasientene oppga for ikke å delta i den kliniske undersøkelsen kan
tolkes som vegring mot å blottlegge munnhulen. Vektlegging av oral
pleie som intimområde blir problematisert og beskrevet i
litteraturen (2). Det å vise munnhulen til et annet menneske
oppleves som nært både for den som ser og den som blir sett på. Det
kan se ut som om eldre pasienter synes det er mer intimt å få hjelp
til munnhygiene enn daglig kroppslig hygiene. Dette er
problemstillinger det bør forskes videre på. Kun 38 prosent av
pasientene i utvalget rapporterte at de var blitt informert om sine
rettigheter til fri tannbehandling i offentlige tannhelsetjeneste.
Samtidig ser vi at økonomiske forhold var en hindring for å gå
regelmessig til tannlegen. Systematisering av informasjon om
pasientenes rett til gratis tannbehandling bør styrkes. Også
kunnskap om betydningen av oral hygiene hos eldre bør få større
plass i sykepleien. Helhetlig sykepleie inkluderer også pasientens
munnhule. De fleste eldre i denne studien hadde egne tenner. I en
norsk studie fra 2008, som beskriver utviklingen av tannstatus i
norske sykehjem fra 1988 til 2004, var andelen pasienter uten egne
tenner sunket fra 71 prosent til 41 prosent (18).
Gjennomsnittsalderen i utvalgene var 83,9 prosent i 1988 og 86,5
prosent i 2004. I vår studie er gjennomsnittsalderen noe lavere (80
år), men andelen pasienter uten egne tenner er vesentlig lavere
(14,6 prosent). Funnene i denne studien støtter en utvikling som
viser at eldre har økt antall egne tenner. Pasientene uten egne
tenner i studien rapporterte om noe mer lammelser, legemiddelbruk
og munntørrhet. Datamaterialet gir ikke grunnlag for mer avanserte
analyser. Men man kan spekulere på om pasienter uten egne tenner
har hatt flere risikofaktorer lenger, noe som har ført til at de
har mistet tennene. Denne studien har flere begrensninger. Mange
studenter deltok med å samle data. Og selv om studentene fikk
obligatorisk undervisning og brukte strukturerte spørreskjema er
det mulig at de hadde ulik kompetanse i selve gjennomføringen av
intervjuet. Det strukturerte spørreskjemaet, pilotundersøkelse og
pasientens samtykkekompetanse bidrar likevel til intern validitet.
Dette problemet ville antakelig vært større hvis de skulle
intervjue åpent. Dette er et metodespørsmål som bør undersøkes i
videre studier. Tannstatus ble registrert ut fra pasientenes egne
opplysninger. Det er vist i studier at dette er valid både når
pasienten har proteser og egne tenner (19). Utvalget inkluderer
ikke demente, og ifølge studentene er det de friskeste som deltar.
Antall som ikke ønsket å være med i studien er målt i siste
periode. Sett i lys av dette kan man anta at det foreligger en
utvalgsskjevhet og det kan indikere en underrapportering. Studien
er foretatt i en storby og det er usikkert om resultatene er
generaliserbare til distriktene.
Konklusjon
Denne studien viser at de fleste eldre i hjemmesykepleien i Oslo
har egne tenner og derfor et stort behov for forebyggende tiltak og
klinisk odontologisk behandling. De fleste pasientene har økt
risiko for mangelfull oral hygiene og følgelig orale infeksjoner på
grunn av nedsatt førlighet i hender og fingre, munntørrhet eller
vansker med å komme seg til tannlegen. En forutsetning for bedre
ivaretakelse av eldres tannhelse er endring av organisering, mer
kunnskap, endrede holdninger og effektiv handlingskompetanse hos
pleiepersonalet. Oral hygiene i hjemmesykepleie og i institusjoner
er et sykepleieansvar.
Takk til pasientene som var med, sykepleierne i hjemmesykepleien
og til studentene som intervjuet. Studien er finansiert av avdeling
for sykepleierutdanning, Høgskolen i Oslo og Odontologisk fakultet,
Universitetet i Oslo.
Referanser
1. Sjögren P, Nilsson E, Forsell M, Johansson O,
Hoogstraate J. A systematic review of the preventive effect
of oral hygiene on pneumonia and respiratory tract infection in
elderly people in hospitals and nursing homes: effect estimates and
methodological quality of randomized controlled trials. J Am
Geriatr Soc. 2008; 56: 2124–30.
2. Willumsen, T. Wenaasen, M, Armingohar, Z, Ferreira,
J. Sykepleie og oral helse. Guide til godt munnstell hos
pasienter med funksjonssvikt. Oslo, Gyldendal akademisk., 2008
3. Brennan DS, Spencer AJ, Roberts- Thomson
KF. Tooth loss, chewing ability and quality of life. Qual
Life Res. 2008; 17: 227–35.
4. Gimmestad AL. Munnhelsen hos institusjonsbeboere
i Norge. Norsk Tannlegeforenings tidsskrift. 2006;116: 268–273
5. Newton JP. The old and the disabled – the care
priorities Gerodontology. 2007; 24: 1–2
6. WHO. Oral health in ageing societies:
Integration of oral health and general health
http://www.who.int/oral_health/
events/Ageing_societies/en/index.html 16. 04 2009
7. Mynorsk-Wallis, J, Davis, DM. An assessment of
the oral health knowledge and recall after a dental talk amongst
nurses working with elderly patients: a pilot study.Gerodontology,
2004; 21: 201–4.
8. Wårdh, I, Andersson, L., Sörensen, S. Staff
attitudes to oral health care. A comparative study of registered
nurses, nursing assistants and home care aides. Gerodontology,
2008; 14: 28–32.
9. Wårdh, I. Oral health in nursing. Attitudes,
priorities and education. doctoral thesis University of Gothenburg,
Department of endodonthology/oral diagnoses, 2002.
10. Andersson, F, Månsson, E. Munvård, det glömda
området i omvårdnad, Högskolan i Halmstad, 2007.
11. Weeks, J.C, Fiske. J Oral care of people with
disability: a qualitative exploration of the views of nursing
staff. Gerodontology 2006; 11: 13–7.
12. Kvalitet i pleie- og
omsorgstjenestene. Veileder til forskrift om kvalitet i
pleie- og omsorgstjenestene for tjenesteyting etter
kommunehelsetjenesteloven og sosialtjenesteloven. Oslo, Sosial- og
helsedirektoratet, 11/2004.
13. Brady M, Furlanetto D, Hunter RV, Lewis S, Milne
V. Staff-led interventions for improving oral hygiene in
patients following stroke. Cochrane Database Syst Rev. 2006; 18:
CD003864.
14. Friedman PK, Isfeld D. Xerostomia: the «invisible» oral
health condition J. Mass Dent Soc. 2008; Fall; 57(3): 42–4
15. Turner MD, Ship JA. Dry mouth and its effects on the oral
health of elderly people. J Am Dent Assoc. 2007; 138 Suppl:
15S-20S.
16. Holst D, Grytten J og Skau I. Den voksne
befolknings bruk av tannhelsetjenester i Norge i 2004 Nor
Tannlegeforen Tid 2005; 115: 212 – 6
17. Costello T. Coyne Nurses' knowledge of mouth
care practices. Br J Nurs. 2008; 17: 264–8.
18. Samson H, Strand GV, Haugejorden O. Change in
oral health status among the institutionalized Norwegian elderly
over a period of 16 years. Acta Odontol Scand. 2008; 66: 368–73
19. Gustafsson A, Andersson K, Håkansson J, Klinge
B. Validity and limitations of self-reported periodontal
health. Community Dent Oral Epidemiol. 2002; 30: 431–7.
















0 Kommentarer