Hverdagsdilemma på korridorene
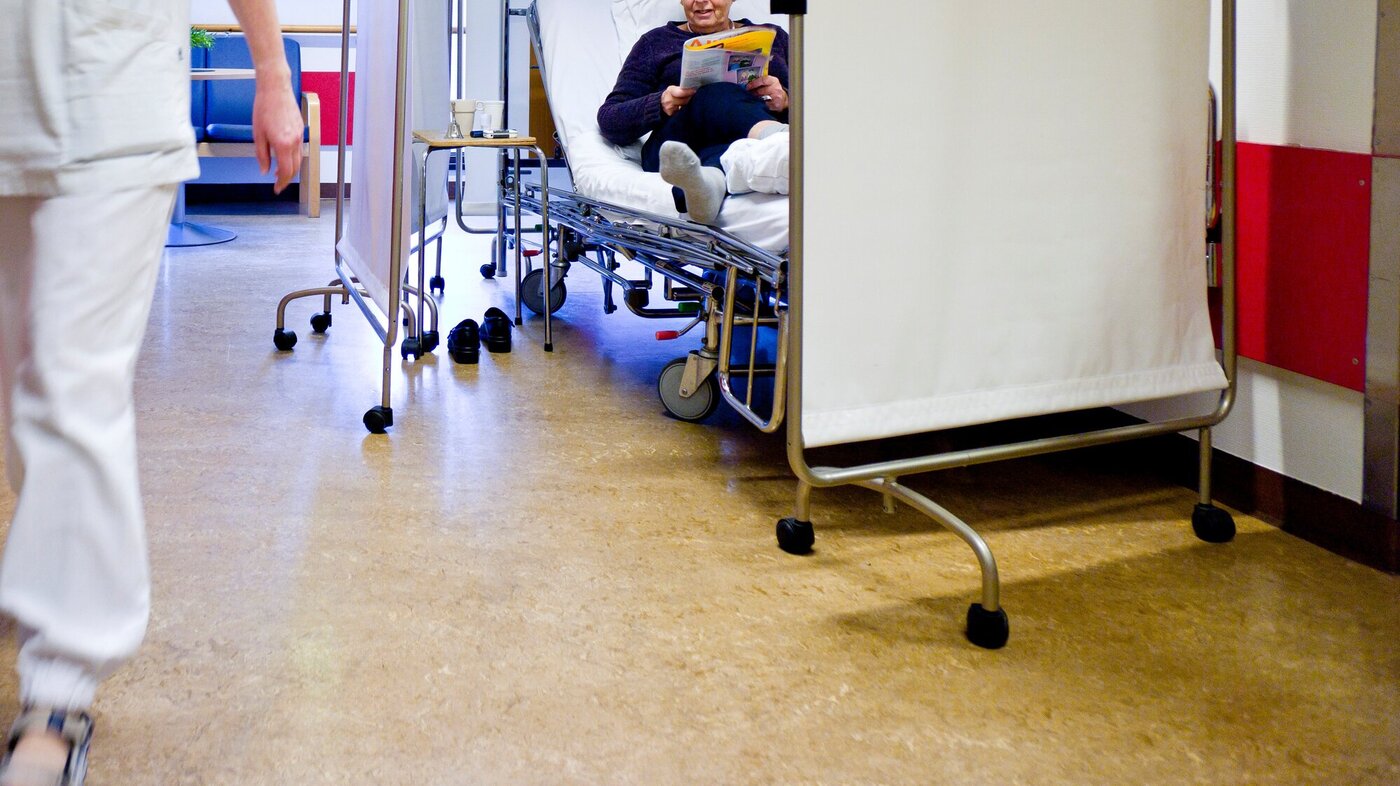
Logistikkarbeidet knyttet til overbelegg er ressurskrevende og demotiverende, og krever urimelig mye oppmerksomhet.
Våre nyeste universitetssykehus har redusert sengetallet betydelig, og det er flere steder kritisk mangel på sengeplasser. Dette hemmer både akuttfunksjoner og elektiv virksomhet. De med minst makt, de eldste og skrøpeligste møter trangere dører enn andre. Poliklinisk behandling, dagbehandling og pasienthotell er flott og effektivt for noen, men kan ikke dekke alvorlig syke og skrøpelige menneskers behov for sykehusinnleggelser. Korridorene fylles opp minst like mye som før, hos de som har dem. Der nye arkitektoniske utforminger gjør korridorplassering umulig "hoper det seg opp" i akuttmottak og i alle mulige spesialenheter. Det er ikke særlig overraskende.
Grenser sprenges
Rådet for sykepleieetikk mottok nylig følgende bekymringsmelding:
"Vi er en stor avdeling som sliter vi med et stort overbelegg. I årevis har vi slitt med dette, og nå ligger overbelegget på mellom fem og 14 pasienter, registrert om morgenen. Hverdagen er kaotisk med stappfulle korridorer. I tillegg kommer fem–seks polikliniske pasienter, overflyttere fra andre sykehus og ø-hjelpspasienter. De som er ferdigbehandlet blir, dersom det er plass, flyttet til andre sengeposter på sykehuset. Dette skjer hele døgnet. Eldre demente kan bli vekket midt på natten for å gi plass til nye. Det er en krevende jobb å holde oversikt og kontroll på pasientstrømmen.
Omsorgen for hele mennesket har trange kår. Vi som har jobbet noen år og har erfaringskompetanse kan lettere prioritere og ta oss av de sykeste enn de nyansatte. Vi har mange flotte nye sykepleiere som får en kaotisk start på sin karriere. Oppfølging og undervisning av de nye blir vanskelig under rådende forhold. Det er ikke lett å holde oversikt i alt som skjer, og risikoen for mangelfulle observasjoner og feil er stor.
Vaktansvarlig sykepleier presses hele tiden til å ta imot nye pasienter, selv om vi har full avdeling. Vi opplever å ikke ha noen grense for hvor mange som kan legges i korridoren. Først ble det sagt maks fire, senere ble grensen til åtte, men da skulle noen av disse være på permisjon. Også denne grensen blir overskredet nå. Situasjonen oppleves uholdbar både for pasienter og personale. Ledelsen jobber kontinuerlig med problemet, men når tallene viser at vi har hatt 20 prosent flere innleggelser i januar i år i forhold til 2010, er det vanskelig å oppnå resultater."
Når blir overbelegg uforsvarlig?
Overbelegg kan bidra til uforsvarlig praksis, men ikke alltid. Mange får god helsehjelp på korridorer og overfylte rom. Noen sier til og med at de trives på korridorene. Spørsmålet om forsvarlighet er sammensatt og forutsetter tydelighet i faglige normer og krav på det enkelte sted.
I Yrkesetiske retningslinjer (YER) pkt. 5.3 heter det; Sykepleieren bidrar til utforming og gjennomføring av faglige normer for god praksis på arbeidsstedet.
Hvordan definerer dere forsvarlig praksis, eller god sykepleiepraksis hos dere? Har dere forsøkt å formulere normer for god praksis og/eller hvor forsvarlighetskravets grense bør settes? Hva kan forventes ut fra rådende ressurser og ansattes kvalifikasjoner?
Når kompetanse, ressurser og verdige rammer ikke kan sikre de faglige og etiske normer vi ønsker å stå for, kan situasjonen for enkelte pasienter bli uforsvarlig. Når pleiepersonalet står i skvis mellom lojalitet til inneliggende pasienter, nye pasienter som bør komme inn, systemets eller ledelsens krav til fleksibilitet, økonomiske hensyn, effektivisering og standardiserte tjenester, kan utvikling av moralsk stress true kvalitet og forsvarlighet. Personalets ulike erfaringskompetanse og skjønnsutøvelse i pressede situasjoner vil bidra til risiko for feil av ulik grad.
I de yrkesetiske retningslinjene står det at sykepleieren selv har det faglige, etiske og personlige ansvaret i utøvelsen av sykepleie.
Det er altså viktig å definere sykepleiefaget, noe som mange ikke synes er så lett. Vi viser først og fremst til formuleringene i sykepleiens grunnlag som alltid bør danne basis for sykepleietjenester. Juridisk viser vi til Lov om Helsepersonell § 4 om Forsvarlighet, der det står at helsepersonell skal utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra helsepersonellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig.
I forslaget til ny helse og omsorgslov drøftes det nå om verdighet skal inkluderes i forsvarlighetskravet. Når menneskeverdet krenkes, og respekt, medbestemmelse og verdighet har trange kår kan vi vel ikke snakke om forsvarlighet.
Kan vi si nei?
Kan sykepleier på postplan si nei til å ta imot nye pasienter? Ja, det både kan og bør hun eller han. Å sikre faglig forsvarlighet og omsorgsfull hjelp er et lovpålagt krav som innebærer store ansvarsområder. I fortellingen over finner vi trange handlingsrom for introduksjon og fagutvikling, krevende oversikt og logistikk og grenseløse tjenester der "alle" blir tatt imot. Situasjonen oppleves uholdbar av de ansatte, og i lys av sykepleiens grunnlag ser det ut til at det etiske grunnlaget ikke ivaretas.
Sykepleierens kvalifikasjoner omhandler bred faglig kompetanse og dømmekraft til å handle ut fra faglige og etiske prinsipper. Alle flyttinger av pasienter på natt og i situasjoner som klart er mer helsehemmende enn fremmende bør meldes som avvik, og det er bekymringsfullt at dette ikke gjøres oftere. Å handle moralsk forsvarlig innebærer å melde avvik, å si ifra (varsle), når pasienter, pårørende eller ansatte opplever uverdige forhold og krenkende situasjoner.
Vi er kjent med at situasjoner med overbelegg sjelden varsles der dette har pågått lenge, man venner seg på en måte til det. Men sykepleiere bør fortsette å melde fra om hendelser knyttet til den enkelte pasient og stadig melde fra om systemforhold som hemmer god praksis. Fylkeslegen er en viktig adresse der avvik ikke fører frem internt.
En øvre grense
Ja det bør absolutt defineres en norm for antallet korridorpasienter. Det skal være god oversikt, skjerming og fremkommelighet for hver pasient, gode evakueringsmuligheter ved mulig brann, rask fremkommelighet for sengetransport ved akutthjelp og så videre. Manglende oversikt og kontroll bidrar til risikosituasjoner som kan sette pasienten i fare, i strid med "ikke-skade-"-prinsippet. Maksgrensen må brukes som et tydelig styringsverktøy og respekteres av alle. Hvis den brytes meldes dette som avvik.
Hvem har ansvaret om det går galt ved overbelegg?
Den som har påtatt seg vaktansvaret er ansvarlig for de vurderinger som gjøres, og bør være tydelig overfor sin leder om hva hun kan og ikke kan påta seg ansvaret for. Sykepleiere er alltid personlig ansvarlige for egne vurderinger og handlinger.
Ved alvorlige hendelser og uforutsette hendelser ser vi fra Helsetilsynets rapporter at sluttansvaret oftest plasseres på systemnivå. Overbelegg og korridorpasienter er i hovedsak å betrakte som et systemansvar der klinikksjef eller overordnet ledelse har ansvaret. Overbelegg og konsekvensene av denne driftsformen som har vedvart i måneder og år trenger som nevnt stadig å løftes frem for ledelsen, slik at det ikke blir en taus vane. Stadige avviksmeldinger kan bidra til dette. Men systemansvaret fritar ikke den enkelte profesjonsutøver fra det personlige ansvaret i møte med pasienter, pårørende og kolleger. Ved alvorlige feil har vi flere eksempler på at sykepleiere har fått advarsel fra Helsetilsynet.
Til refleksjon:
- Hva gjør overbelegg og korridorpasienter med sykepleieverdiene?
- Meldes dette alltid som avvik?
- Hvordan gjøres det mulig å ivareta respekt og omtanke for pårørende under de rådende forhold?















0 Kommentarer