De lytter til pasienten og så agerer de
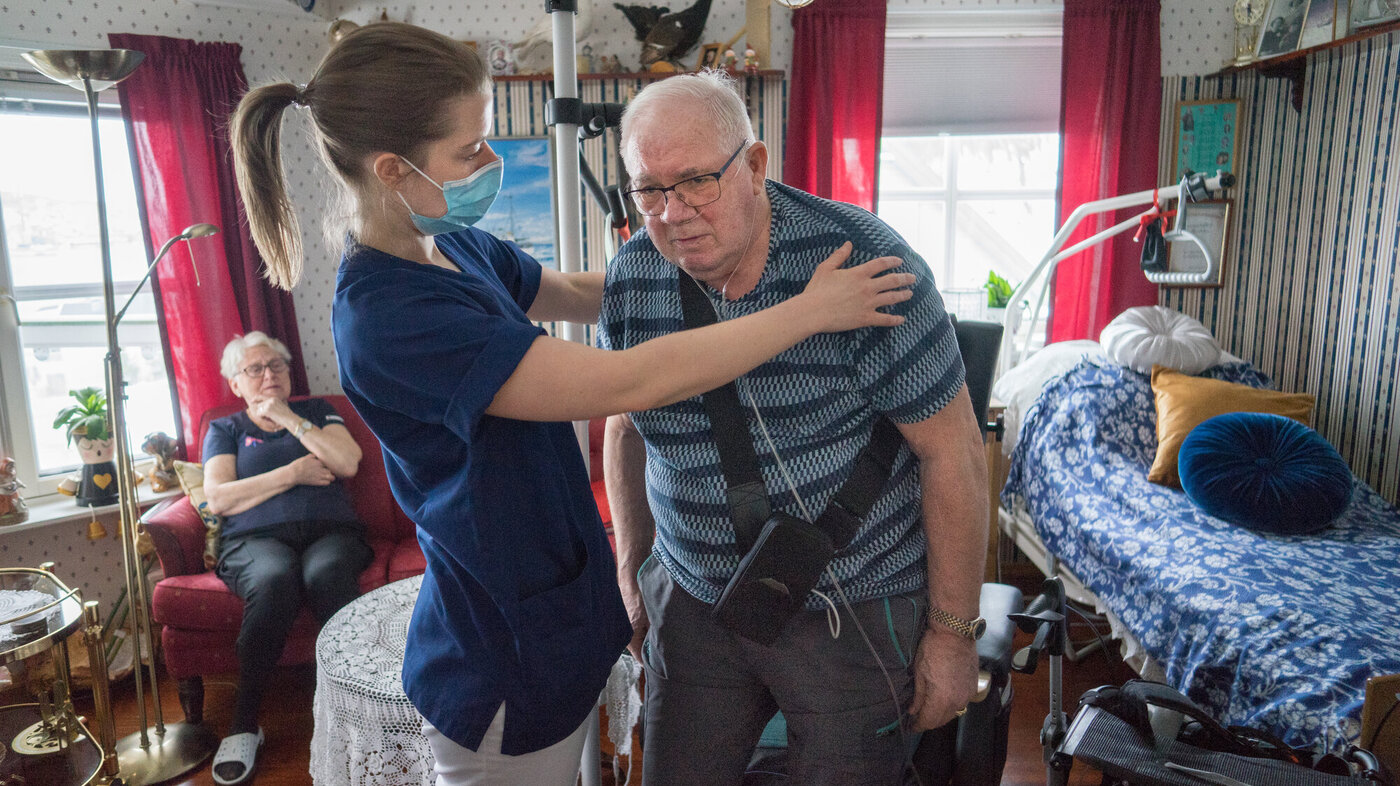
I Tromsø har de lært seg kunsten å samarbeide pasientsentrert på kryss og tvers mellom sykehus og kommune. Det har ført til færre sykehusinnleggelser og 43 prosents reduksjon i dødelighet.
– Nei, i dag klarer jeg det ikke, sier Gudmund Skogvik der han sitter godt plantet i lenestolen sin i stua og tar inn de forstemmende nyhetene fra krigen i Ukraina gjennom tv-skjermen.
Hjemmetjenesten kommer til den snart 80 år gamle mannen morgen og kveld, og nå har også fysioterapeut Martine Fygle Hjallanger kommet midt på dagen for å hjelpe ham å mobilisere.
Hun er ansatt i pasientsentrert helsetjenesteteam i Tromsø, hvor helsepersonell fra både Universitetssykehuset i Nord- Norge (UNN) og kommunen jobber.
Styrkeprøve
Hjallanger vil starte med at Skogvik reiser seg opp fra stolen så mange ganger han klarer, men det tviler han på at vil gå. Han har allerede vært en tur på UNN i dag, og er sliten.
Fysioterapeuten oppmuntrer litt forsiktig.
For 48 år siden overlevde Gudmund Skogvik et forlis til sjøs midtvinters på finnmarkskysten. Han klamret seg fast til berget da han ble skylt i land av en bølge.
Nå mobiliserer han den samme styrken for å reise seg opp og sette seg ned i stolen. Kols, Parkinson og smerter i beina gjør det til en kamp, men han klarer faktisk tre ganger på rad.

Pasienten i sentrum
– Egentlig er det ikke komplisert i det hele tatt, påstår sykepleier Monika Dalbakk, ved UNN i Tromsø.
Hun er seksjonsleder for pasientsentrert helsetjenesteteam i Tromsø, til daglig bare kalt PSHT.
De startet opp i 2013 og har nå blitt et permanent tilbud finansiert dels av sykehuset og dels av kommunen.
Dalbakk har invitert Sykepleien til hovedkontoret, som ligger på sykehuset, men nå har hun blitt koronasyk, så vi må ta samtalen på telefon.
Det hun mener ikke er så komplisert, er det som politikere og fagfolk har snakket om i årevis: Å organisere seg på en måte som åpner for en sømløs helsetjeneste på tvers av nivåer med pasienten i sentrum.

– Et stort spørsmål
– «Hva er viktig for deg» er et stort spørsmål. Pasientene svarer gjerne: «Hva mener du?». Da må vi konkretisere og gjøre spørsmålet litt mindre, sier Birgitte Forsaa Åbotsvik.
Hun er kommunalt ansatt pasientkoordinator i teamet.
– Ofte handler det om en miks av medisinske og praktiske ting, for eksempel «hvem skal måke snø». De kommer ikke med så voldsomme ønsker for hva som er viktig for dem. Ønskene er dempede og realistiske. De fleste ønsker å klare seg mest mulig sjøl og fortsette å bo hjemme, sier Åbotsvik.
Andre med alvorlig kognitiv svikt kan svare «jeg vil hjem».
– Hva sier dere da?
– Vi dokumenterer ønsket og anerkjenner det, men forklarer at det nok ikke kan gå. Hvis det er usikkert om de vil klare å bo hjemme, tar vi et hjemmebesøk enten med eller uten pasienten, sier Åbotsvik.
Et bindeledd mellom nivåene
– Vi skal være et mellomledd mellom kommune- og spesialisthelsetjenesten, sier seksjonsleder Monika Dalbakk.
Men dette mellomleddet skal ikke være et ekstra nivå i helsetjenestene, heller bindeleddet mellom nivåene.
– Hva vil du si er limet i dette bindeleddet?
– At vi tar utgangspunkt i hva som er viktig for pasienten. Alltid.
– Å jobbe personsentrert handler ikke bare om å lytte til pasienten, men å agere i forhold til det. Kanskje var ikke pasientens hovedutfordring det vedkommende var innlagt for på ortopeden, sier Dalbakk.
Kanskje var det helt andre ting, som handlet om medisinjusteringer, ernæringsutfordringer, fysioterapi eller tilrettelegging i hjemmet.
– Helsepersonell må av og til gå litt lengre enn det vi har ansvaret for. Vi har kanskje vært for opptatt med å avgrense ansvar. Men i sprekkene som oppstår der, kan pasienten falle igjennom. Vi må ikke gi oss før de andre har tatt stafettpinnen, sier Dalbakk.

Vid pasientgruppe
Pasientene som teamet hjelper, kan bo hjemme, på sykehjem eller kommunal institusjon.
Noen kan ha utfordringer innen rus og psykiatri i tillegg til somatikk. Felles for dem er at de har sammensatte behov med omfattende helsetjenestebehov, eller risiko for økt helsetjenestebehov eller risiko for svikt i helsa.
– Men der ting er avklart og flyter fint, skal vi ikke inn, opplyser Dalbakk.
Da de startet opp, konsentrerte de seg om de skrøpeligste eldre pasientene over 60 år med sammensatte eller kroniske sykdommer.
– Men vi har åpnet opp, og har ikke lenger noen aldersgrense. Den yngste pasienten vi har hatt, var i 30-årene, forteller Dalbakk.
I begynnelsen var det kun UNN eller fastleger som kunne henvise pasientene til teamet.
– I dag kan alle henvise, også sykepleiere, helsefagarbeidere, pårørende og pasientene selv, sier Birgitte Forsaa Åbotsvik.
Redusert dødelighet
I 2019 publiserte Gro R. Berntsen og kolleger en studie i tidsskriftet BMC Health Services Research. Den viste at dødeligheten blant skrøpelige eldre og pasienter med sammensatt problematikk gikk ned med 43 prosent seks måneder etter at de fikk hjelp fra PSHT.
Øyeblikkelig hjelp (øhjelp)-liggedager ble redusert med 32 prosent, og det var 10 prosent færre øhjelpsinnleggelser. I tillegg var det mer enn en dobling av planlagte polikliniske konsultasjoner.
Etter disse resultatene ble PSHT fra Tromsø berømt i fagmiljøene, og flere sykehus i landet er nå i gang med sine avarter av denne personsentrerte helsetjenestemodellen.
Bare i år har både helseministeren og statsministeren vært innom UNN for å lære seg mer om PSHT.

Ekspanderer stadig
I Tromsø-teamet er de totalt 23 personer, seks fra kommunen og 17 ved UNN. Og de vokser stadig. Nå er de fem team: Tromsø, Harstad, Narvik, Midt-Troms og Nord-Troms.
Dalbakk har fått mange henvendelser fra sykehus og har holdt haugevis av foredrag over hele landet. Mange ønsker å gjøre som i Tromsø og lurer på hva som er den hemmelige formelen for å få det til å fly.
– Hva svarer du da?
– Alle sykehus og kommuner er forskjellige, så behovene og utfordringene varierer. Man kan starte i det små med ulike varianter. Ved Ahus har de for eksempel holdt på en stund med avstandsoppfølging. Det må bli opp til de enkelte kommunene og sykehus hvordan de velger å organisere seg.
Og her er det Dalbakk sier at det egentlig ikke er komplisert.
– Det er kun administrativt at det krever litt ekstra innsats.

– Handler også om diplomati
Seksjonsleder Dalbakk sier det kan oppleves som utradisjonelt for kommuneansatte at sykehusansatte blander seg inn i oppfølgingen av pasienter hjemme.
– Men for pasientene er det fantastisk: De treffer samme personen hjemme som på sykehus.
Gjennom å jobbe tverrfaglig og forebyggende, avdekkes mange områder der tiltak må settes inn, som kanskje ikke var avdekket av hjemmetjenesten. Derfor kan denne måten å jobbe på, av og til gi merarbeid til hjemmetjenesten.
– Da må vi ha en god dialog med dem som kanskje kjenner pasientene gjennom mange år. Dette handler også om diplomati. Vi har ikke beslutningsmyndighet. Vi kan gi faglige råd, men vi gir oss ikke så lett.
For eksempel begrunner de det godt hvis noen trenger sykehjemsplass. UNN skal ikke si hvor hjelpen skal gis, men skal gi en riktig funksjonsbeskrivelse av pasienten.
– Vi henger oss fast, men vi må ikke trå over, og vi opplever at våre faglige vurderinger blir hørt.
– En vanskelig balansegang?
– Vi kan oppleve sterke uenigheter på høyt nivå mellom kommune- og spesialisthelsetjenesten. Når helsetjenesten er så presset som den er, også på sykehusene med få sykehussenger, må vi minne om at det ikke skal være systemet som bestemmer at pasientene skal ut. De individuelle behovene bør gå foran. Hvis ikke, kommer pasientene fort i retur.

Adgang til begge journalsystem
– Hvordan startet dere det hele i Tromsø?
– Vi samlet både ledelse, fagfolk og brukere for å få en felles forståelse av hvor samhandlingen sviktet. Hos oss var det i kommunikasjonen mellom nivåene. Det er ikke alltid at sykehuset vet hva som finnes av muligheter i kommunene eller legemiddellistene er ikke alltid samstemte og så videre, sier Dalbakk.
I Tromsø-teamet har de adgang til begge journalsystem, både for kommunen og sykehuset. I Narvik og Harstad har de ikke felles team og da kan de heller ikke dele journalsystemene.
– For oss har akkurat det vært en viktig suksessfaktor, sier Dalbakk og forklarer:
– Det er selvfølgelig tungvint, fordi det innebærer dobbelt dokumentasjon, men det er kjempeviktig at vi ser begge journalsystem, fordi vi får en bedre forståelse og kan oppdage det dersom informasjon mangler.
Praktisk betydning
Eksemplene på hva PSHT har betydd for pasientene er mange, men noen gjengangere rundt legemidler ser de ofte hos eldre:
Alt ser fint ut på sykehuset mens pasientene for eksempel står på høy dose med blodtrykksmedisin. Så kommer de hjem og lever et mer aktivt liv, og da trenger de ganske raskt en nedjustering av blodtrykksmedisinen.
Et annet eksempel kan være at de får for lite smertestillende når de blir sendt hjem med bare paracet. PSHT-teamet sørger for målinger og gjennomgang av legemiddellister så slike ting skal fanges opp.
– Jobben vår er å få sykehuset til å være litt i forkant og ha både en plan A og en plan B når vi møter pasienten på sykehuset og er med i utskrivningsplanleggingen. Vi forsøker å ansvarliggjøre ordinær tjeneste, men med oss som støtte, forklarer Dalbakk.
– Vi er aldri hovedaktør, vi er i tillegg, sier pasientkoordinator Åbotsvik.
Det viktigste for Gudmund Skogvik
Hjemme hos Gudmund Skogvik er det tid for mer trening. Han reiser seg opp en fjerde gang fra lenestolen og griper rundt rullatoren. Så bærer det av gårde i høyt tempo gjennom stua helt bort til gangen og tilbake.

Han tar runden to ganger med fysioterapeut Hjallanger på slep, og dumper til slutt ned i lenestolen igjen.
– Hva synes du sjøl? spør Hjallanger.
– Med den forfatningen man er i, så er det ikke så verst, konkluderer Skogvik.
Han får enda noen spørsmål fra Sykepleien:
– Har de spurt deg om hva som er viktigst for deg?
– Det har de sikkert.
– Hva er det da?
– Det er jo selvfølgelig henne, sier Skogvik og peker på kona Lillian.
– Hun hjelper meg når det er noe.
– Men hva er viktig hvis du tenker på funksjonsnivået ditt?
– Ja, det blir jo å holde beina og armene i gang. Å komme seg opp av stolen og kunne gå med rullatoren.
Men det kan være vanskelig å trene sjøl. Når Skogvik er på avlastning på Otium bo- og velferdssenter, er det ingen som minner ham på det eller hjelper til med det.
Før fysioterapeuten går, avtaler hun ny trening om en uke.
– Jeg skal følge ham opp i en periode når han er på avlastning på Otium. Vi har mulighet til å få laget noen enkle program som kan følges opp av personalet på Otium, sier Hjallanger til Sykepleien.
Fulgte opp en pasient i et helt år
Vanligvis følger PSHT opp pasientene opp mot tre uker.
– Det lengste vi har fulgt opp har vært et helt år. Det var en alvorlig syk person der det var en kombinasjon av rus, psykiatri og somatikk. Vi støttet både fastlege og hjemmetjeneste og hadde en tett dialog over lang tid, sier seksjonsleder Dalbakk.
– Hva sier pasientene om denne pasientsentrerte måten å få hjelp på?
– De tilbakemeldingene vi har fått går på at de føler seg godt informert, delaktige i planleggingen, de opplever trygghet og vet hvem de skal kontakte. De føler at ting blir ordnet. Mange ganger er det bare småting som skaper mye trøbbel for pasientene.
– Ikke noe negativt?
– Ikke som jeg kan komme på. Pårørende er også fornøyd, sier Dalbakk.


















0 Kommentarer