Overlever utblokkingen – men hva så?

I hui og hast får pasientene blokket ut tette kransarterier. De overlever ofte. Men hva skjer etterpå? Sykepleieprofessor Tone M. Norekvål er på saken.
– Vi skal spørre 3000 pasienter som har vært inne for utblokking om hva som skjer med dem etterpå, forteller Tone Merete Norekvål.
Hun er fag- og forskningssykepleier på Haukeland universitetssjukehus og professor ved Universitetet i Bergen og Høgskulen på Vestlandet.
– Vi ønsker jo at de skal leve slik at de ikke blir innlagt igjen.
Norekvål leder det tverrfaglige forskningsprosjektet CONCARD. Prosjektet er treårig og foregår på seks sykehus. Helse Vest har bidratt med 6,6 millioner kroner.
Flere overlever
Pasientene som svarer på undersøkelsen har koronar hjertesykdom, som hjerteinfarkt og angina pectoris.
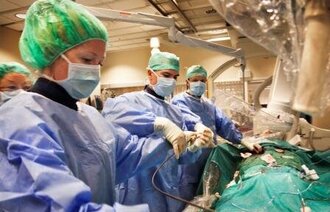
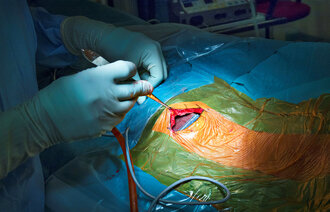
Utblokkingsmetoden kalles perkutan koronar intervensjon (PCI): Trange partier i hjertets kransårer blokkes opp ved hjelp av et kateter. Det føres fra håndleddet eller lysken via en pulsåre til den trange kransåren. Deretter føres et ballongkateter inn i ledekateteret. Ballongen tar svært liten plass når den føres inn, men når den er på plass i kransåren, fylles den og blokker dermed ut forsnevringen.
– Overlevelsen av disse pasientene har økt formidabelt de siste tiårene, påpeker Norekvål.
Det er tre grunner til det, forteller hun:
- Medikamentell behandling
- Utblokking
- Forebygging. Det vil si kosthold, røykestopp, trening.
– Men rehabiliteringen er veldig laber, og det er ingen systematisk utvelgelse til de enkelte tilbudene. Hva har disse pasientene behov for etter utblokkingen? Overføring til institusjon for rehabilitering? Det er jo 1600 i året bare her på Haukeland. 12 000 i hele Norge. Det er en utfordring.
– Grådig gode på sykehuset
– Pasientene sier vi er grådig gode på sykehuset. Behandlingen er topp. Men så da? Vi spør: Ble du henvist noe sted? Fikk du informasjon? I så fall, husket du den etterpå?
– Hva bør gjøres?
– Vi må undersøke hvordan forløpet er i dag. Liggetiden er blitt kortere og kortere, nå er den fra ett til tre døgn. Noen blir sendt videre til lokalsykehus, noen hjem. Når skal vi egentlig ha dialog med pasientene?
Det korte sykehusoppholdet, og spesielt utskrivelsessituasjonen, gjør at pasientene ikke får den informasjonen de har behov for når de kommer hjem:
– Det har de fortalt oss i tre intervjustudier.
Pasientene har ofte har vært gjennom en dramatisk opplevelse:
– De har kommet inn med blålys, alt går kjempefort – og så er de hjemme igjen før de vet ordet av det.
– Danske sykepleiere kan henvise
Så langt har over 500 pasienter på Haukeland svart på et skjema med spørsmål om hvordan de har det etter utblokkingen. De handler blant annet om livsstil, smerter og ernæring. Pasientene skal følges opp med flere spørreskjema flere ganger det første året, og siden følges de i ti år eller fram til død.
– Vi spør blant annet: Får du rehabilitering? Går du til psykolog? Bruker du private tjenester? Hva har du behov for av oppfølging?
I tillegg rapporterer også pasienter fra Rikshospitalet og sykehuset i Stavanger. Dessuten deltar tre danske sykehus.
– I Danmark har de en annen måte å organisere rehabiliteringen på. De har pakkeforløp, og sykepleiere kan henvise til rehabilitering. Det kan vi ikke her. Hos oss er dette en flaskehals, sier Norekvål.
Hun har tro på at her kan også norske sykepleiere gjøre en innsats – hvis de bare får sjansen.
Slutter å ta medisiner
– Overlevelsen er altså stor. Men hvis pasientene ikke tar medisinene sine etterpå, er vi like langt. Det er et gap mellom liv og lære. For henter de egentlig medisinen på apoteket? Og tar de den? Dette vet vi ikke nok om. Nå spør vi dem direkte om de tar den i munnen. Vi spør også om hindringer: Glemmer de å ta pillene? Har de tillit til kopimedisiner? Får de bivirkninger?
– Hva kan bivirkninger være?
– For eksempel muskel- og leddsmerter av kolesterolsenkende medisin. Eller potensproblemer av betablokker. De orker ikke plagene mer og slutter å ta medisinen. Dette trenger de å diskutere med noen. Tar de ikke blodfortynnende medisiner, kan årene gå tett igjen, det er så viktig å forstå.
Blir engtselige etter operasjonen
Både pasienter og pårørende strever.
– Det gjelder å slutte å røyke og komme seg ut i skogen – eller ha annen aktivitet som kan være lystbetont – for å slippe ny innleggelse.
Men mange blir deprimerte og engstelige etter operasjonen:
– Hvorfor er ikke psykologer en del av oppfølgingen, spør pasientene. Her er det uløste oppgaver. Hvordan skal de greie seg i hverdagen? Vi skal kartlegge flaskehalser.
I alle aldre
En god del av pasientene er eldre.
– Vi har utblokket dem på 90 pluss. De kan ha gode år etter det. Vi har også dem ned i 30-årene som har fått hjerteinfarkt. Kvinner med hjerteinfarkt er generelt ti år eldre enn menn, opplyser hun.
Reinnleggelsesraten er forholdsvis lav.
– Men den kunne vært lavere. Sykepleiere har en sentral rolle i utskrivningssamtaler. Pluss at de kan bidra i hjemmesykepleien, på frisklivssentraler og i kontakt med fastleger.
Ikke alle trenger institusjonsrehabilitering, påpeker hun:
– Kanskje er det nok å få en telefon. En bok, en svartjeneste eller en app med gode råd. E-helse gir nye muligheter. Dette vil vi få kartlagt. Vi har god rehabilitering, men kapasiteten er for liten. Nå er det først til mølla, det er ikke optimalt.
– Vi kan ikke bare holde på for oss sjøl
At en kompleks tverrfaglig multisenterstudie er ledet av en sykepleier, er uvanlig. Norekvål heier på sykepleiere som vil ta master- og doktorgrad og har veiledet mange på veien.
– Vi må ha gode forbilder. Sykepleieforskningen har ingen lang tradisjon. Der kan vi lære av legene. Vi må samarbeide med dem – og andre profesjoner som fysioterapeuter – ikke bare holde på for oss sjøl. Forskningsgruppen vår på Haukeland jobber alltid tverrfaglig. Det har i stor grad bidratt til at vi lykkes, mener Norekvål.
Har fått heder i Amerika
Sist oktober fikk Norekvål – som første norske sykepleier – tildelt en æresbevisning fra American Heart Association. Det skjedde på den amerikanske hjertekongressen.
– For å få den må man ha utmerket seg både nasjonalt og internasjonalt med noe som hjelper pasientene, sier hun.

Norekvål har hatt flere verv både hjemme og ute. Hun er alltid opptatt av klinisk vinkling:
– Forskningsgruppen vår på Haukeland er klinikknær. For eksempel har vi forsket på hjerterytmeovervåkning ved bruk av telemetri. Det har ført til nye retningslinjer for Haukeland. Det er et arbeid vi har gjort «heime på bjerget», som så ble publisert i internasjonale tidsskrift. Publikasjonene har fått konsekvenser.
For i de nye amerikanske retningslinjene om det samme, er blant annet dette brukt som grunnlag:
– Klart at det er kjekt at lille Bergen kan gjøre seg gjeldende internasjonalt, og at forskning fra norske sykepleiere kan bidra i amerikansk klinikk. Retningslinjer betyr noe for pasientene. De får nytte av det vi forsker på, forskningen er ikke bare en akademisk eksersis, sier Norekvål.


















5 Kommentarer
Ola Prestmo
,Jeg er 75 og fikk satt inn stent etter smerte i bryst.En stor åre var innsnevret. Alt var bra og jeg roet ned i 14dgr. Starte trening og hardt arbeid igjen. Etter 14 dgr. fikk jeg nytt infarkt. Det var dannet en propp i åren der stenten var satt inn. Pussig? Det ble sagt at det måtte være en slags turbulens som lagde proppen.
Stenten ble forlenget med nye 25mm stent.
Fikk andre medisiner, og beskjed om å roe ned i de første dagene. Nå er den perioden over, og jeg har startet med lange, bratte turer på ca. 2 timer. Det går bra, men dagen etter oppleves som om hjertet ikke likte slik aktivitet?? Noen forklaring? Råd?
Mvh Ola Prestmo
Odd Haugerud
,At det kommer en reaksjon etter stent operasjon har i allefall jeg opplevd. Jeg fikk 4 stenter i 2014 og 3 i 2023. Begge gangene kommer nedstemthet og det skjer noe når man opererer hjerte. Men det går over etter ca. et halv år er min erfaring. Men det kan vare lenger også. Det skjer noe rart når hjerte røres. Det kan være vanskelig å sette ord på det som skjer i kroppen, men det er merkbart. Noen har mer behov for å snakke om det enn andre. De fleste bearbeider det selv tror jeg.
Vi er alle glade for at legevitenskapen er kommet så langt, så da må vi ta den psyskiske «nedturen» i lys av hva som skjer om vi ikke får satt inn stenter.
Richard Narvesen
,Jeg er 45år og satt inn 3 stenter for 6 år siden. Måtte borre seg igjennom åren i flere omganger for å komme igjennom. Livet ble aldri det samme etterpå, gikk fint i 2 uker så kom nedturen med dårlig pust,angst og smerter i bryst. Må vel bare innse at jobb karrieren er over og at livet er i behold..er i livet men lever liksom ikke lenger. Men har håpet på bedring i fremtid! Hadde nok vært til enorm hjelp, å fått bedre oppfølging rett etterpå. Blir som skrevet over her, inn med blålys og ut med frokostskive i hånden. Altfor mye uro og spørsmål som dukker opp etterpå og som det ikke er mulig å få svar på da. Burde vært gruppemøter med andre pasienter som kunne dele sine erfaringer og følelser
Morten
,Veldig gjenkjennelig.
Har nylig hatt mitt andre infarkt på 1 1/2 år, med to stenter i fjor og en i år, helt fantastisk oppfølging på sykehuset, og ganske bra mtp kontroller etc i etterkant, dog svært langt unna de 10 årene som Danmark opererer med.
Har nå blitt henvist til rehabilitering på Cathinka Guldberg av fastlege, men dette er kun etter at kona så hvor sliten og nedkjørt jeg var og mente jeg ville ha godt av et slikt opphold. Selv ante jeg ikke at slikt fantes engang, og føler dette er noe som tydelig burde kommuniseres til pasientene, ikke minst mtp det psykiske.
Har en perspnlighetsforstyrrelse, PTSD og ADD, noe som har bidratt til svært høyt stress og angstnivå, og utvilsomt bidratt til infarktene, så viktigheten av tverrfaglig behandling der pasienter som sliter psykisk får et tilbud som gjenspeiler dette er ekstremt viktig.
Morten Kløvig
,Opererte i forige uke. Ennå ikke mottatt noe info fra lokalsykehuset eller Rikshospitalet som opererte inn stent. Ba fastlege om oppfølging av blodtrykk og kolesterol nivå, og fikk time om 3 uker. Ba om oppfølging på når jeg kan begynne å trene, og om ernæring. Da fikk jeg til svar at den infoen har du vel fått på sykehuset!!
Jeg sitter her nå med litt angst, og bekymringer som jeg ikke får svar på ennå. Medisiner jeg tar gjør meg noe svimmel og til tider føler jeg meg andpusten. Har flere jeg snakker med daglig, men vil jo helt høre fra en Lege/helseperson som vet.