Smertekartlegging og medikamentell smertebehandling av eldre samtykkekompetente pasienter i sykehjem
Sammendrag
Bakgrunn: Internasjonale og nasjonale studier viser at forekomsten av smerter hos eldre ved sykehjem varierer mellom 20 prosent og 80 prosent. Smerter hos eldre blir ofte underrapportert og underbehandlet og assosieres med redusert livskvalitet og økt avhengighet av andre. Komplekse sykdomsbilder gjør smertevurdering hos eldre spesielt utfordrende. Dessuten rapporterer eldre sjelden smerte, dels fordi smerte er vanskelig å beskrive, dels fordi smerter knyttes til det å bli gammel.
Hensikt: Hensikten med studien er å beskrive smerteintensitet, lokalisasjon og behandling over tid ut fra et pasientperspektiv hos eldre, samtykkekompetente pasienter innlagt på sykehjem.
Metode: En kvantitativ studie hvor spørreskjema ble anvendt til datainnsamling. Kartleggingsskjemaet Present Pain Intensity ble brukt for å registrere smertens intensitet, og et kroppskart ble anvendt for å kartlegge smertens lokalisasjon. Kartleggingen ble foretatt fem ganger i løpet av 14 dager.
Resultater: Av 204 eldre oppga 94 (46 prosent) av dem smerte på alle fem kartleggingstidspunktene. Blant dem som oppga smerter, hadde 30 prosent smerte i ett eller to kroppsområder. Blant de respondentene som hadde sterk, intens eller voldsom smerte var det 48 prosent som hadde fått ordinert opioider. Det var ingen forskjell i smerteskår ved første smertekartlegging for henholdsvis menn og kvinner, ei heller for pasienter innlagt ved henholdsvis korttids- eller langtidsavdeling.
Konklusjon: Studien avdekker at smerte er et undervurdert problem hos eldre pasienter på sykehjem. Det anbefales systematisk kartlegging av smerte over tid og tett oppfølging av behandling inkludert pasientens oppfatning av hva som hjelper.
Referer til artikkelen
Gran S, Grov E, Landmark B. Smertekartlegging og medikamentell smertebehandling av eldre samtykkekompetente pasienter i sykehjem. Sykepleien Forskning. 2013;8(3):220-230. DOI: 10.4220/sykepleienf.2013.0090
Introduksjon
Norge får en betydelig økning i antall eldre fram mot år 2050. Tallet på eldre over 80 år vil bli fordoblet og kravene til avansert medisinsk behandling og pleie i sykehjemmene vil øke (1). Smerter er en utbredt plage blant eldre, både hos dem som er hjemmeboende og hos dem som bor på institusjon (2). Epidemiologiske studier viser ingen aldersforskjeller når det gjelder akutt smerte, mens det kan synes som om kronisk og vedvarende smerter øker med økende alder (2,3). I tillegg til vedvarende smerter har eldre også akutte smerter som kan være et varsel om sykdom eller skade. Selv om vedvarende smerte ikke har den samme varslingsfunksjonen som akutte smerter, er konsekvensene av plagene mange. Fenomenet smerte har mange dimensjoner og kommer til uttrykk som belastninger og lidelser for den enkelte pasient, og er en helseutfordring for samfunnet generelt (4). IASP definerer smerte som en ubehagelig sensorisk og emosjonell opplevelse som følge av faktisk eller potensiell vevsskade. Videre uttaler de at smerten er subjektiv (5). Eldre rapporterer sjelden smerte, dels fordi den er vanskelig å beskrive, men også fordi eldre ser på smerte som en del av det å bli gammel (6). Studier viser at med stigende alder følger sykdom som igjen ledsages av ulike former for smerte (7, 8). Nasjonale og internasjonale studier viser at forekomsten av smerte hos eldre på sykehjem varierer fra 20 prosent til 83 prosent (9–11). I en norsk studie fant forskerne at 51 prosent av sykehjemspasientene rapporterte smerte, og av disse karakteriserte 45 prosent smerten som moderat eller sterk (12). Komplekse sykdomsbilder, underrapporterte symptomer og høy forekomst av kognitiv svikt gjør smertevurdering hos eldre vanskelig sammenliknet med annen voksen populasjon (13). Eldre som opplever smerte har ofte andre tilleggssymptomer som eksempel depresjon, angst, søvnforstyrrelser, dårlig matlyst eller vekttap (14). I tillegg til de nevnte symptomene kan vedvarende underbehandlet smerte hos eldre føre til redusert funksjonsnivå (11). Dette vil kunne føre til økt avhengighet av andre, ensomhet og økt bruk av det offentlige helsetilbudet (15). Det er også avdekket at pasienter underrapporterer smerte og ber heller ikke om hjelp til smertelindring (16). Videre er det dokumentert at helsepersonell gir for lite smertestillende til eldre på grunn av redsel for bivirkninger (17,18). Det er også beskrevet kjønnsforskjeller med hensyn til smerterapportering (19,20) og medikamentbruk (21), hvor eldre kvinner rapporterer mer smerte enn menn og har et høyere forbruk av opioider og sedativer (22). Disse studiene har i hovedsak vært rettet mot smerte ved spesifikke diagnoser, for eksempel kroniske muskel- og skjelettsmerter (23) og abdominalsmerter (24). Smertebehandling hos yngre pasienter er i studier viet større oppmerksomhet enn studier av smerte blant de eldste eldre.
Legemiddelbehandling, inkludert smertebehandling av eldre, er utfordrende for helsepersonell av flere årsaker. Normale fysiologiske aldersforandringer endrer legemiddelomsetningen i kroppen (25,26). Økt sykelighet gjør at mange eldre bruker mange og ulike legemidler, noe som øker risikoen for bivirkninger (27). Auret og Schug (28) hevder at underdiagnostisering av smerte primært skyldes manglende systematisk smertediagnostikk. Ifølge American Geriatrics Society (17) og Den Norske Legeforeningen (29) skal alle eldre pasienter som har moderate til alvorlige smerter, og der smerten påvirker pasientens daglige liv, vurderes med hensyn til farmakologisk smertebehandling. Hovedregelen når det gjelder dosering av analgetika hos eldre er «start low, go slow» (25). Farmakologiske behandlingstiltak er mest effektive i kombinasjon med ikke-farmakologiske tiltak for eksempel fysioterapi, treningsprogrammer, pasientutdanningsprogrammer, selvhjelp og kognitiv atferdsterapi (2,13,29). Det er sykepleierens ansvar å identifisere, administrere forordnet medikamentell smertebehandling, evaluere og dokumentere virkning og bivirkning, og målet er at pasienten oppnår smertelindring og opplever livskvalitet (30).
Litteraturen synes å avdekke at smerter fortsatt er et stort og undervurdert problem hos eldre beboere på sykehjem. Imidlertid er det få studier som løfter fram pasientens selvrapporterte smerte og som avdekker smerte over tid. Hensikten med denne artikkelen er å beskrive smerteintensitet og smertebehandling ut fra et pasientperspektiv på gruppenivå.
1. Beskrive smerteintensitet over tid (fem målinger over 14 dager) hos eldre sykehjemsbeboere.
2. Undersøke smertens lokalisasjon hos eldre sykehjemsbeboere på de fem kartleggingstidspunktene.
3. Kartlegge medikamentell smertelindring knyttet til smerteskår på PPI-skalaen hos eldre sykehjemsbeboere.
4. På ett måletidspunkt å sammenlikne sterke og svake smerter hos menn og kvinner, og sammenlikne rapporteringen av sterke og svake smerter i pasientgruppen innlagt på henholdsvis korttids- og langtidsavdeling.
Metode
Data til denne kvantitative, beskrivende studien er hentet fra sykehjem på Sør-Østlandet i Norge. Et spørreskjema ble anvendt for å kartlegge bakgrunnsinformasjon, informasjon om sykdom og medisinbruk. Kartleggingsskjemaet Present Pain Intensity (PPI) ble benyttet for å kartlegge smertens intensitet, og et kroppskart ble anvendt for å kartlegge smertens lokalisasjon.
Utvalg
Forespørsel om deltakelse i studien ble sendt til ti kommunale sykehjem på Sør-Østlandet i Norge. Seks sykehjem ønsket å delta, og det var ingen organisatorisk forskjell på de sykehjemmene som ønsket å delta og de som takket nei. Eldre i denne studien er definert som personer over 65 år, og forespørsel om deltakelse ble meddelt alle norsktalende eldre, over 65 år, som bodde i ordinære korttids- og langtidsavdelinger ved studiesykehjemmene. Pasienter som ble inkludert i studien hadde samtykkekompetanse og ga tillatelse til å delta muntlig eller skriftlig. Med samtykkekompetanse i denne studien menes: 1) Pasienter som forsto informasjon og som var i stand til å kommunisere verbalt 2) Pasienter som selv var i stand til å avgjøre om de ønsket å delta i studien eller ei. Sykepleier ved avdelingene, som kjente pasientene godt, vurderte vedkommendes samtykkekompetanse og forespurte pasientene. Etter at frivillig samtykke forelå, ble den eldre kontaktet av forskerne som alle har forskerutdanning. Datasamlingen foregikk høsten 2006 og våren 2007.
Variabler
Bakgrunnsvariabler ble innhentet ved første møte med deltakerne. Opplysningene ble registrert fra kardex, sykepleierapporter og ved samtale med respondenten. Sosiodemografiske data som alder, kjønn, sivilstatus, utdanning og tidligere yrke ble innhentet.
De medisinske data inkluderte medisinsk diagnose og nåværende medikasjon. Dagliglivets aktiviteter (ADL-funksjon) ble målt ved hjelp av Barthel Index som er validert for norske forhold (31). Skjemaet består av ti spørsmål og funksjonen vurderes fra 0–2 og 0–3. Lav skår indikerer høy grad av avhengighet av andre til å ivareta dagliglivets aktiviteter.
Smerte
For å måle smerte ble den norske versjonen av PPI-subskala fra McGill Pain Questionnaire valgt. Skjemaet er oversatt og testet i Norge (32). Skalaen er seksdelt, og bruker adjektivene; ingen, svak, moderat, sterk, intens og voldsom smerte for å registrere smerte her og nå. Det er en utfordring å velge skjemaer som er tilpasset norske forhold og som er validert for målgruppen. Svært mange eldre i sykehjem har nedsatt kognitiv og sensorisk funksjon. Da studier viser at gamle sjelden bruker ordet smerte ble også ord som vondt, ubehag og verking benyttet (15). Verbale deskriptive skalaer som PPI, har god validitet og reliabilitet og er anvendelig overfor eldre pasienter, inkludert dem med mild til moderat kognitiv svikt (33). I Norge er PPI anvendt til eldre sykehjemspasienter med kroniske smerter (34). For å registrere hvor pasienten har smerte ble et kroppskart benyttet. Registreringen ble foretatt en gang i døgnet mellom klokken 09.00 og 19.00, annenhver dag bortsett fra helg, i alt fem ganger i løpet av en 14 dagers periode.
Analyse
Resultatene ble analysert ved hjelp av statistikkprogrammet PASW (Predictive Analytics Software 17.0). Beskrivende statistikk ble anvendt, med kji-kvadrat test for kategoriske variabler og t-test for den kontinuerlige variabelen alder.
Etikk
Regional etiske komité for medisinsk forskningsetikk, (REK Sør) og Norsk samfunnsvitenskapelig datatjeneste ga sin tilslutning til prosjektet. Det ble i samtykkeerklæringen poengtert at selv om pasientene valgte å delta i studien, kunne forskerne ikke love dem hjelp med smertene.
Resultater
Totalt antall pasienter på de ulike avdelingene var 483, av disse møtte 223 inklusjonskriteriene og 207 ønsket å delta i studien. Det endelige utvalget som danner grunnlaget for dataanalysen, var 204 respondenter. Tre personer ble utelatt fra analysen. En døde brått, en syntes det ble for «skummelt» og en ble utelatt fordi pårørende ikke ønsket at pasienten skulle delta. Oversikt over demografiske og kliniske variabler for kvinner og menn i denne studien, er vist i tabell 1. I utvalget var 37 prosent menn og 63 prosent kvinner, noe som samsvarer med den generelle andelen personer som mottar kommunal omsorgstjeneste fordelt på kjønn (35). Gjennomsnittlig alder for hele gruppen var 84 år (SD = 7,5), og 42 prosent av utvalget var over 85 år, den eldste respondenten var 104 år.

Kategoriene «Sykdommer» og «Medisiner» ble inndelt i grupper etter henholdsvis antall sykdommer og antall medikamenter. Gjennomsnittlig antall medisinske diagnoser for utvalget var 3,4 (SD= 1,73), og respondentene hadde gjennomsnittlig ordinering av 4,6 ulike medisiner (SD=2,2). Gjennomsnittlig skåre på Barthel Index (funksjonsnivå) viste 12,9 (SD=4,9), noe som kan indikere at de fleste respondentene var delvis avhengig av andre.
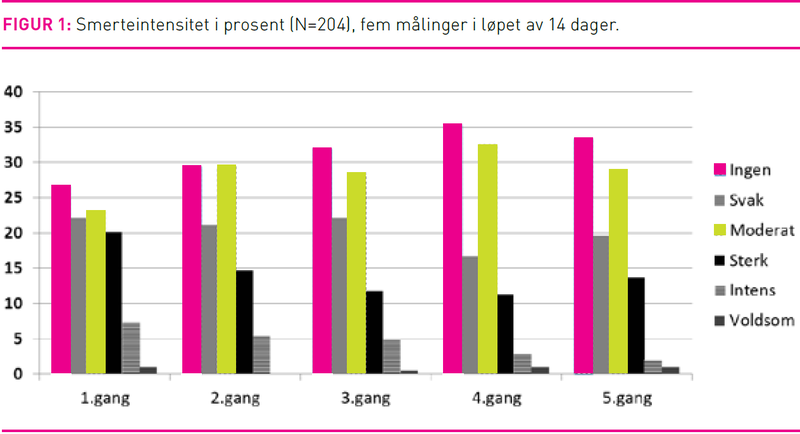
Oversikt over smerteintensitet over tid, for de fem målingene som ble gjort i løpet av 14 dager, vises i figur 1. Vi har beregnet at 94 pasienter (46 prosent) i utvalget har oppgitt smerte på alle fem måletidspunktene, og det er samme gruppe pasienter som er registrert hver gang. Siden figur 1 viser smerteskår på gruppenivå, kan det være enkelte pasienter som har skåret smerte på ett måletidspunkt og ikke-smerte på et annet tidspunkt.
 Vis ifull størrelse
Vis ifull størrelse
De eldre oppga totalt sytten ulike smertefulle steder på kroppskartet. Disse ble gruppert inn i følgende områder; overekstremitet, underekstremitet, rygg, bryst/mage og hode/nakke/skulder. Blant dem som oppga smerter, hadde 30 prosent smerte i ett eller to kroppsområder, mens 15 prosent hadde smerter i fem områder. Gjennomsnittlig antall smertefulle områder ble registrert til 4,3. Førtitre prosent av de gamle rapporterte at de hadde smerter i underekstremitetene, mens 36 prosent oppga smerter i ryggen.
Tabell 2 viser ordinasjon av analgetika knyttet opp mot smerteskår på den seksdelte PPI-skalaen. Det er ingen signifikant forskjell mellom typer analgetika for de respektive skåringsalternativene på PPI-instrumentet. Ingen smerte rapporteres hos 21 (39 prosent) og 20 (37 prosent) blant dem som har fast forskrivning av henholdsvis non-opioider og opioider. Preparater som Pinex, Paracet, og NSAIDere ble kategorisert som ikke-opioid, mens Pinex forte, Paralgin forte, Tramadol, Oxycontin, Durogesic og Dolcontin ble kategorisert som opioid. Albyl-E som pasienter med hjerteproblemer hadde fått ordinert, ble ikke kategorisert som et analgetikum, ei heller koanalgetika som glukokortikoider og antidepressiva. I dette utvalget var det 37 respondenter (25 prosent) som hadde fast ordinasjon av både opioider og non-opioider.
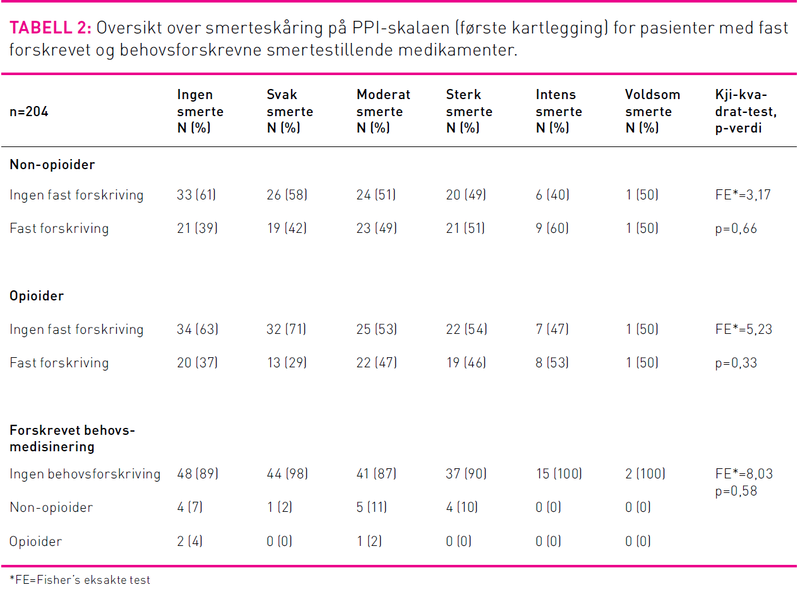
Siden det ikke ble funnet signifikante forskjeller for de tre gruppene av medisinforordninger for de seks skåringsalternativene i PPI, valgte vi å dikotomere smerteskåringene i henholdsvis svake/moderate og sterke/intense/voldsomme smerter. Verdien «Ingen smerter» ble utelatt i denne todelingen siden det ble antatt at pasientene enten ikke hadde smerter eller var tilstrekkelig smertelindret. Tabell 3 viser forskrivning av analgetika og pasientenes skåring av smerter i kategoriene svak/moderat og sterk/intens/voldsom smerte.

Analysene av dikotom smerteintensitet for menn og kvinner viste ingen signifikant forskjell. Det var heller ingen forskjell i dikotom smerteintensitet for pasientgruppen når denne ble analysert for innleggelse ved henholdsvis korttids- og langtidsavdeling, se tabell 4.
Diskusjon
Begge kjønn er representert i undersøkelsen og resultatene viser signifikant forskjell for de demografiske variablene alder, sivilstatus og utdanningsnivå mellom kjønnene. Resultatene viser også at 52 prosent har mer enn fem ulike diagnoser eller sykdommer og 69 prosent har ordinert mer enn seks ulike medikamenter. Disse resultatene understreker den eldre pasientens sårbarhet med sammensatte sykdommer og lidelser, noe som kompliserer kartlegging og kan gjøre det vanskelig å gi adekvat smertebehandling (11).
Studiens hensikt var å beskrive smertens intensitet og lokalisasjon ut fra eldre samtykkekompetente sykehjemspasienters eget perspektiv. Resultatene viser at 46 prosent av pasientene oppga smerte på alle fem kartleggingene. At smerte hos eldre over 65 år er et kjent problem dokumenteres også i nasjonale (12) og internasjonale studier (2,3). En kan dermed spørre seg om ikke smerte er et uunngåelig fenomen ved økende alder. Som det framkommer i figur 1 viser kartleggingen at 26–35 prosent ikke har smerter på noen av de fem måletidspunktene. Dette kan skyldes at de ikke har smerter eller at de er tilfredsstillende smertelindret. Underbehandling av smerte er riktignok et kjent problem hos den eldre del av befolkningen og spesielt utfordrende hos pasienter på sykehjem. Det er beskrevet ulike barrierer relatert til sykepleiernes funksjon og ansvarsområde som sikrer en trygg medikamentell behandling hos eldre på sykehjem (30). Det framkommer at sykepleierne selv opplever at de har mangelfulle kunnskaper og at de ikke anser dette som deres ansvarsområde. Organisatoriske forhold som tidspress, høy arbeidsbelastning, mangel på fagpersonell, mangelfullt tverrfaglig samarbeid, lege lite tilgjengelig og kommunikasjonsbarrierer oppgis som mulige årsaker (ibid.). Resultatene det her refereres til, gjelder legemiddelhåndtering generelt. Vi mener at resultatene kan overføres til smertebehandling, da barrierene synes å være de samme (18). Årsaker til underbehandling av smerte kan også tilskrives at pasientene underrapporterer smerten. Funnene fra en norsk studie viser at eldre erfarer at analgetika ikke har ønsket effekt og de uttrykker redsel for smertebehandlingens bivirkninger (36). Studier viser at i tillegg til eldres bekymringer knyttet til bruk av analgetika og deres stoiske holdning, så vil eldre ikke bry personalet som de oppfatter har mye å gjøre (37).
Majoriteten av respondentene i vår studie oppga smerter i tilknytning til underekstremiteter eller rygg. Denne formen for smerter kan føre til redusert fysisk aktivitet, som igjen kan forårsake økte smerter fra ledd og/eller muskler. Litteraturen avdekker høy prevalens av smerter hos eldre, særlig smerter knyttet til ledd, fot og legg (2). Det at pasientene har smerte i flere kroppsområder, og samtidig opplever dårlig lindring av analgetika, kan muligens tyde på at de har både nevropatisk og nociseptiv smerte. Mange eldre har også lidelser som kan gi nevropatiske smerter som for eksempel polynevropati, apopleksi og spinalstenose (15). I tillegg kan smertene være forårsaket av eksistensielle smerter relatert til sorg og tap (36). Å innta et helhetsperspektiv i smertebehandlingen er viktig. Dette tilsier en nøye individuell kartlegging av smerter og hvilke konsekvenser smerten har for den eldres daglige liv og funksjon.
Resultater fra den medikamentelle smertekartleggingen viser at 53 prosent av dem som oppgir sterk, intens og voldsom smerte har fast ordinering av non-opioider, mens 48 prosent som oppgir sterk, intens og voldsom smerte, har fast ordinering av opioider. Studien viser at 93 prosent ikke har fast ordinasjon av behovsmedisiner. Resultatene kan tyde på at pasientene i denne studien ikke mottar en tilpasset eller tilstrekkelig smertebehandling da 46 prosent av respondentene rapporterte smerte på alle måletidspunktene. Eldre på sykehjem er en sårbar gruppe med komorbiditet, polyfarmasi og økt fare for medikamentellrelaterte bivirkninger (27). Det hevdes i en studie at kunnskapsbrist hos leger og sykepleiere som jobbet i langtidsavdelinger på sykehjem, var en viktig årsak til mangelfull lindring av smerter hos eldre (18). Legene oppga at de var skeptiske til å forordne opioider til pasientene på grunn av den eldres toleranseutvikling. Ifølge leger og sykepleiere er også dette en bekymring som pårørende verbaliserer. Videre framkommer det i samme studie at legene er usikre på sykepleiernes kliniske observasjoner knyttet til smerte. Problemstillingen forsterkes av at et stort antall pleiere i sykehjemmene ikke har formell kompetanse, samtidig som de ivaretar pasientens daglige behov for pleie, derav medikamenthåndtering. En nylig rapport om bemanning i kommunal pleie og omsorg utarbeidet for Norsk Sykepleierforbund, viser at sykepleiere utgjør 24 prosent av den totale bemanningen på hverdager og kun 15 prosent i helgene. Til sammenlikning utgjør andelen ufaglærte i helgene hele 48 prosent (38).
Resultater fra denne undersøkelsen viser ingen signifikant forskjell på eldre kvinner og menns smerteopplevelse og bruk av analgetika. Andre studier viser at kvinner gjennomsnittlig rapporterer høyere smerteintensitet enn menn (19, 39). Resultatene viser heller ingen forskjell i smerteskår om pasientene er innlagt på korttids- eller langtidsavdeling. I utgangspunktet hadde vi forventet at pasienter i langtidsavdelinger var bedre smertelindret enn pasienter i korttidsavdelinger da pasientene er der over lengre tid og personalet kjenner pasienten. Samtidig bor pasientene på langtidsavdelingene nettopp fordi de er sykere og har stort behov for behandling, pleie og omsorg.
Svakheter og styrker
Overføringsverdien av funn fra denne studien til situasjoner for pasienter innlagt ved andre sykehjem, må vurderes i lys av begrensning ved utvalget, som er representert ved seks sykehjem på Sør-Østlandet. Det kan være en metodisk svakhet at majoriteten av respondentene kom fra korttidsavdelingene, men samtidig er det i tråd med nasjonale føringer (1) at personer skal få bo i egne hjem så lenge de ønsker, og med opphold på korttidsavdelinger ved behov. Det kan være en svakhet ved studien at de fem kartleggingene av smerter ikke ble utført på samme tidspunkt på dagen. Årsaken til at vi ikke hadde standardisert måletidspunktene, var at respondentene selv fikk bestemme når de ønsket å gjennomføre kartleggingen. Studiens styrker er at utvalget er trukket fortløpende fra pasienter som har samtykkekompetanse, at kartleggingen er gjennomført gjentatte ganger, og det er anvendt et anerkjent, validert og reliabelt kartleggingsinstrument.
Implikasjoner
Resultatene fra denne studien avdekker at det er et økt behov for kompetanse generelt i sykehjemmene og spesielt innen smertekartlegging og -behandling. Forskning som er praksisnær og basert på pasientens perspektiv, for eksempel selvrapportering, medfører bedre effekt av behandlingen (40). En måte å sikre kompetanseheving i kommunehelsetjenesten på er at personalet deltar i forskningsstudier (ibid.). Involvering i praksisnær forskning gir bedre grunnlag for å utøve kunnskapsbasert praksis. Gjennom aktiv deltakelse, målrettet praksis og engasjement stimuleres et attraktivt arbeidsmiljø som sikrer rekruttering og at dyktige fagpersoner blir værende i miljøet.
Konklusjon
Funnene i studien avdekker at eldre samtykkekompetente pasienter på sykehjem er en utsatt og sårbar gruppe. Studien synes å indikere at pasientene ikke mottar en tilpasset eller tilstrekkelig smertebehandling. Det kan være flere årsaker til at smerter ikke lindres hos eldre. Mangelfull kartlegging, tidspress, høy arbeidsbelastning, mangel på fagpersonell, mangelfullt tverrfaglig samarbeid og kommunikasjonsbarrierer kan være blant mulige årsaker. Grunnen kan også være at smertebehandlingen ikke har ønsket effekt, og den eldre er skeptisk til analgetika. At smertebehandling av pasienter i sykehjem er en utfordring avdekker viktigheten av å ha standardiserte retningslinjer som er tilpasset den eldre pasient og at kartleggingen følges opp over tid.
Referanser
1. St.meld.nr. 47 (2008–2009). Samhandlingsreformen. Rett behandling – på rett sted – til rett tid. Oslo: Helse-og omsorgsdepartementet.
2. Hadjistavropoulos T, Fine PH. Chronic pain in older persons: prevalence, assessment and management. Reviews in Clinical Gerontology. 2006;16: 231–41.
3. Gibson SJ, Lussier D. Prevalence and Relevance of Pain in Older Persons. Pain Medicine. 2012;13:S23-6.
4. Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. European Journal of Pain. 2006;10: 287–333.
5. Quintner JL, Cohen ML, Buchanan D, Katz JD, Williamson OD. Pain Medicine and Its Models: Helping or Hindering? Pain Medicine. 2008;9: 824-34. PubMed PMID: 34425373.
6. Thielke S, Sale J, Reid MC. Aing. Are these 4 pain myths complicating care? Journal of Family Practice. 2012;61: 666-70.
7. Bakke HK. Nye tanker om bemanning i sykehjem. Tidsskrift for Den norske legeforening. 2004;124:2954-5.
8. Schofield P, Clarke A, Jones D, Martin D, McNamee P, Smith B. Chronic pain in later life:a review of current issues and challenges. Aging Health. 2011;7: 551–6.
9. Boerlage AA, Dijk M, Stronks DL, Wit R, Rijt CCD. Pain prevalence and characteristics in three Dutch residential homes. European Journal of Pain. 2008;12: 910-6.
10. Rolland Y, Hermabessiere S, Gerard S, Guyonnet Gillette S, Vellas B. Descriptive study of nursing home residents from the REHPA network. Journal of Nutrition, Health & Aging. 2009;13: 679–83.
11. Takai Y, Yamamoto-Mitani N, Okamoto Y, Koyama K, Honda A. Literature Review of Pain Prevalence Among Older Residents of Nursing Homes. Pain Management Nursing. 2010;11: 209-23.
12. Torvik K, Kaasa S, Kirkevold O, Rustøen T. Pain in patients living in Norwegian nursing homes. Palliative Medicine. 2009;23: 8-16.
13. Bruckenthal P, Reid MC, Reisner L. Special issues in the management of chronic pain in older adults. Pain Medicine (Malden, Mass). 2009;10 Suppl 2:S67-S78.
14. Kongsgaard UE, Wyller TB, Breivik H. Eldre trenger bedre smertebehandling. Tidsskrift for Den norske legeforening. 2008;128: 590.
15. American Geriatrics Society. The Management of Persistent Pain in Older Persons. Journal of the American Geriatrics Society. 2002;50: 205–24.
16. Cornally N, McCarthy G. Help-speking behaviour for the treatment of chronic pain. British Journal of Community Nursing. 2011;16: 90–8.
17. American Geriatrics Society. Pharmacological Management of Persistent Pain in Older Persons. Pain Medicine. 2009;10: 1062–83.
18. Kaasalainen S, Coker E, Dolovich L, Papaioannou A, Hadjistavropoulos T, Emili A, et al. Pain management decision making among long-term care physicians and nurses. Western Journal of Nursing Research. 2007;29: 561–80.
19. Rustøen T, Wahl AK, Hanestad BR, Lerdal A, Paul S, Miaskowski C. Prevalence and characteristics of chronic pain in the general Norwegian population. European Journal Of Pain (London, England). 2004;8: 555–65.
20. Tsang A, Von Korff M, Lee S, Alonso J, Karam E, Angermeyer MC, et al. Common chronic pain conditions in developed and developing countries: gender and age differences and comorbidity with depression-anxiety disorders. The Journal Of Pain: Official Journal Of The American Pain Society. 2008;9: 883–91.
21. Fillingim RB, King CD, Ribeiro-Dasilva MC, Rahim-Williams B, Riley JL, 3rd. Sex, gender, and pain: a review of recent clinical and experimental findings. J Pain. 2009 May; 10: 447–85.
22. Campbell CI, Weisner C, LeResche L, Ray GT, Saunders K, Sullivan MD, et al. Age and Gender Trends in Long-Term Opioid Analgesic Use for Noncancer Pain. American Journal of Public Health. 2010;100: 2541–7.
23. Stubbs D, Krebs E, Bair M, Damush T, Wu J, Sutherland J, et al. Sex Differences in Pain and Pain-Related Disability among Primary Care Patients with Chronic Musculoskeletal Pain. Pain Medicine (Malden, Mass). 2010;11: 232–9.
24. Hardt J, Jacobsen C, Goldberg J, Nickel R, Buchwald D. Prevalence of Chronic Pain in a Representative Sample in the United States. Pain Medicine. 2008;9: 803–12.
25. Barber JB, Gibson SJ. Treatment of Chronic Non-Malignant Pain in the Elderly. Drug Safety. 2009;32: 457-74.
26. Brant JM. Practical Approaches to Pharmacologic Management of Pain in Older Adults With Cancer. Oncology Nursing Forum. 2010;37:17–26.
27. Schmader KE, Baron R, Haanpää ML, Mayer J, O’Connor AB, Rice ASC, et al. Treatment Considerations for Elderly and Frail Patients With Neuropathic Pain. Mayo Clinic Proceedings. 2010;85:26-32.
28. Auret K, Schug SA. Underutilisation of Opioids in Elderly Patients with Chronic Pain: Approaches to Correcting the Problem. Drugs & Aging. 2005;228: 641-54.
29. Den norske legeforening. Retningslinjer for smertelindring. Oslo: 2009.
30. Dilles T, Elseviers MM, Van Rompaey B, Van Bortel LM, Vander Stichele RR. Barriers for Nurses to Safe Medication Management in Nursing Homes. Journal of Nursing Scholarship. 2011 2011 2nd Quarter; 432: 171-80.
31. Sletvold O, Engedal K, Tilvis R, Jonsson A, Schroll M, Schultz-Larsen K, et al. Geriatrisk utredning i Norden. Nordiske retningslinjer for spesialisthelsetjenesten i geriatri. Den Norske Lægeforening; 1997.
32. Ljunggren AE, Strand LI, Johnsen TB. Development of the Norwegian Short-Form McGill Pain Questionnaire (NSF-MPQ). Advances in Physiotherapy. 2007;9: 169–80.
33. Herr KA, Garand L. Assessment and measurement of pain in older adults. Clinics in geriatric medicine. 2001 Aug; 17: 457–78, vi.
34. Nygaard HA, Jarland M. Kroniske smerter hos sykehjemspasienter – selvrapportering og sykepleiers vurdering. Tidsskrift for Den norske legeforening. 2005;125: 1349–51.
35. Statistisk Sentralbyrå. Eldre i Norge. (Old people in Norway) Oslo: Statistical Analysis. 1999.
36. Gran SV, Festvåg LS, Landmark BT. Alone with my pain-it cant`t be explained, it has to be experienced: A Norwegian in-dept interview study of pain in nursing home residents. International Journal of older People Nursing. 2009;5:25-33.
37. Jones KR, Fink RM, Clark L, Hutt E, Vojir CP, Mellis BK. Nursing home resident barriers to effective pain management: Why nursing home residents may not seek pain medication. Journal of the American Medical Directors Association. 2005;6: 10–7.
38. Econ. Bemanning i kommunal pleie og omsorg. Oslo: 2009 Contract No.: 5Z090042.10.
39. Ruau D, Liu LY, Clark JD, Angst MS, Butte AJ. Sex differences in reported pain across 11,000 patients captured in electronic medical records. The Journal Of Pain: Official Journal Of The American Pain Society. 2012;13: 228-34.
40. St. Meld. 10 (2012-2013). God kvalitet – trygge tjenester. Kvalitet og pasientsikkerhet i helse- og omsorgstjenesten. Oslo: Helse – og omsorgsdepartementet.














0 Kommentarer