Forebygging av delirium hos eldre pasienter innlagt med hoftebrudd
Sammendrag
Bakgrunn: Årlig forekommer det cirka 9000 hoftebrudd i Norge. Eldre over 65 år er mest utsatt for hoftebrudd. Mange eldre pasienter i sykehus får delirium, og spesielt eldre med hoftebrudd er særlig utsatt. Forekomst av akutt forvirring etter lårhalsbrudd er forbundet med økt sykelighet og dødelighet.
Hensikt: Å studere sykepleiepersonalets erfaringer med forebygging av delirium hos eldre pasienter innlagt med hoftebrudd.
Metode: Studien er av beskrivende karakter og med bruk av kvalitativ metode. Det ble utført to fokusgrupppeintervju med til sammen 11 deltakere, ni sykepleiere og to hjelpepleiere. Intervjuanalysen ble utført etter en metode utarbeidet av Kvale og Brinkmann.
Resultater: Studien viser at sykepleiepersonell har kunnskaper og erfaring når det gjelder å iverksette intervensjoner i forhold til Pasienter med delirium. Dette gjaldt særlig pasienter med hyperaktiv og hyperaktiv/hypoaktiv variant. De fleste tiltak ble iverksatt som en reaksjon på symptomer. Det var flere etiske utfordringer knyttet opp mot pasienter med delirium.
Konklusjon: Sykepleiepersonale har positive erfaringer med skjerming og interaksjon med pårørende som tiltak. Sykepleiepersonalets anvendelse av kommunikasjonsstrategier har stor innvirkning på både pasientomsorg og forebygging. Det trengs mer forskning både i forhold til pasientopplevelser og som grunnlag for intervensjoner.
Referer til artikkelen
Bøyum Å. Forebygging av delirium hos eldre pasienter innlagt med hoftebrudd. Sykepleien Forskning. 2013;8(3):210-218. DOI: 10.4220/sykepleienf.2013.0091
Introduksjon
Årlig forekommer cirka 9000 hoftebrudd i Norge (1), og forekomsten er høyest hos eldre over 65 år. Gjennomsnittsalderen for pasienter med hoftebrudd er 80 år (2). Delirium hos eldre pasienter i sykehus er forbundet med økt morbiditet og mortalitet (3,4). Av eldre over 65 år innlagt på sykehus, er det 10–40 prosent som opplever en tilstand av delir (5). Delirium er blitt definert som en tilstand av akutt konfusjon som er forbigående, et nevropsykiatrisk syndrom som i særlig grad rammer eldre med redusert funksjonsnivå (21) Tilstanden blir ofte ikke registrert, og det kan foreligge store mørketall (28). Noen skrives ut av sykehuset med en forvirringstilstand, og det er særlig disse som viser en overhyppighet med hensyn til sykelighet og dødelighet (46). Forekomsten av delirium blant eldre pasienter med hoftebrudd er særskilt høy, opp mot 59 prosent (7,5,15).
Blant eldre pasienter som blir innlagt på sykehus for behandling av hoftebrudd, er det en betydelig overdødelighet, og opptil 43 prosent av dem som hadde gangvansker før, blir pleie-pasienter (2,9,10). Forekomsten av pasienter med hoftebrudd er særlig høy i Norden og medfører store lidelser og økonomiske kostnader (18).
Ventetid før operasjon av pasienter med hoftebrudd > 65 år er en av kvalitetsindikatorene i spesialisthelsetjenesten (29). Målet for indikatoren er at disse pasientene skal opereres innen 48 timer, da preoperativ liggetid ut over dette i noen studier viser økt komplikasjonsfare, med blant annet akutt forvirring (29). Andre predisponerende årsaker til akutt forvirring er smerte, hypoksi, anemi, dehydrering, underernæring, overstimulering av sanseinntrykk, demens og feilmedisinering (10,3,22). Et sentralt tiltak for å forebygge utvikling av akutt forvirring er å begrense smerter, noe som blir framhevet av Bjøro (59) samt McCaffrey og Locsin (37,38).
God skjerming, ernæring, omsorg, kommunikasjon og informasjon er sentralt for å forebygge delirium (22,44,47). I engelsk språkdrakt finnes det over 50 synonyme begrep som beskriver delirium eller akutt forvirring (21). Dette kan gjøre det vanskelig å få oversikt over forsk-ningslitteratur om teamet. Flere studier framhever multikomponentintervensjoner med flere yrkesgrupper som metode for å forebygge delirium (15,36,19). Volmer et al. (23) og Robinson et al. (28) beskriver også sykepleieintervensjoner som sentrale i forebygging av delirium. Anderson (56) peker på at mange av intervensjonsstudiene konkluderer med at omsorg og pleie av høy kvalitet er det som er positivt utslagsgivende.
Hensikten med denne studien var å beskrive sykepleiepersonells erfaringer med forebygging av delirium hos eldre pasienter innlagt med hoftebrudd.
Metode
Det ble valgt en beskrivende og utforskende design. Data ble samlet inn ved hjelp av fokusgruppeintervju. Intensjonen med fokusgruppeintervju er å generere data ut fra informasjon som framkommer fra en gruppedynamisk interaksjonsprosess i form av samtaler deltakerne imellom (13,25). Det aktuelle forskningsfeltet ble bestemt til sykepleiepersonalet ved en ortopedisk avdeling ved et middels stort sykehus i Norge. Avdelingen hadde, ifølge oversykepleieren, til enhver tid tre til fire inneliggende pasienter med hoftebrudd. Delirium er en flyktig tilstand som lett blir oversett (56). Derfor er erfaringer med pasienter som allerede har utviklet delirium, også tatt med.
Det ble utført to fokusgruppeintervju med intervjuguide, ett i juni 2010 og ett i september 2010. Intervjuguiden ble gitt et semistrukturert design basert på Casey og Kruegers metode (13). Intervjuguiden ble testet ut og justert etter en pilotundersøkelse der det deltok to sykepleiere med erfaring fra området som hadde sagt seg villige til å være med på en test av spørsmålene.
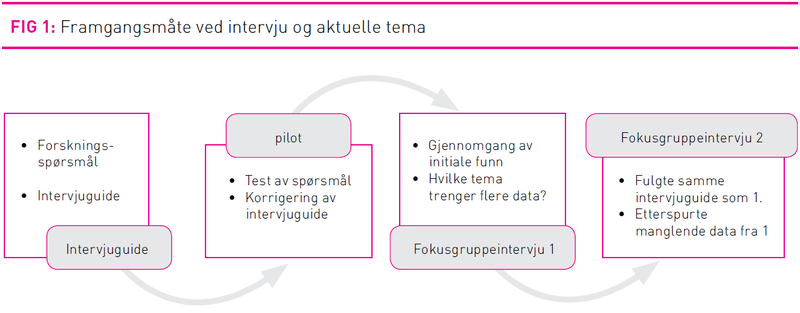
Utvalg
Personalet ved den aktuelle avdelingen ble informert om intervjuene på to avdelingsmøter. Oversykepleieren foretok et utvalg blant personalet, og til sammen deltok 11 informanter i intervjuene, hvorav to hjelpepleiere og ni sykepleiere. De hadde fra tre–25 års erfaring ved avdelingen. Intervjuene ble foretatt i et grupperom på den aktuelle avdelingen. Intervjuene ble spilt inn på pc og dessuten foretok assisterende moderator notater.
Initiale funn
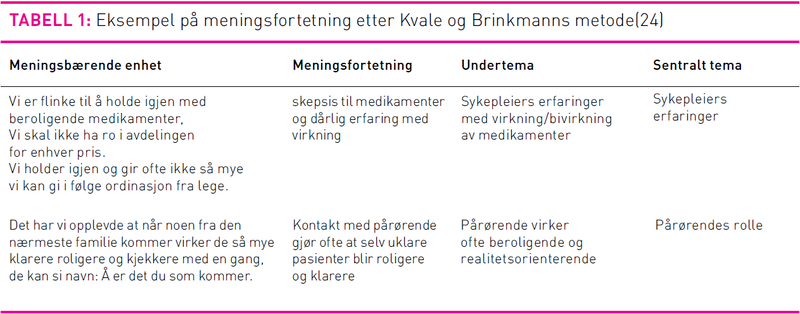
Umiddelbare inntrykk og selve gruppeprosessen ble diskutert av moderator og assisterende moderator rett etter intervjuene. Intervjuene ble deretter lest gjennom flere ganger, slik at det ble mulig å danne seg et bilde av meningsenhetene. Neste punkt var å gruppere det som kom til uttrykk i meningsenhetene, i temaet. Tematiseringen ble organisert i et matriseskjema og gjort ut ifra intervjupersonenes utsagn slik undertegnede fortolket dem (24).
Kritisk forståelse
Neste trinn i fortolkningsprosessen var å rette et kritisk blikk på informantenes utsagn eller hvem som egentlig sto bak (24). Tre hovedområder pekte seg ut som sentrale med hensyn til forebygging av delirium:
1. Sykepleiernes opplevelser av utløsende eller begrensende faktorer for delirium.
2. Sykepleiernes erfaring med bruk av intervensjoner overfor pasienter som står i fare for å utvikle delirium eller har begynnende delirium (medikamenter, skjerming og observasjon).
3. Sykepleiernes oppfatning av pårørendes rolle i forbindelse med forebygging samt, i enkelte tilfeller, reversering av delirium.
Datainnsamling
Intervjuene ble gjennomført i et møterom på avdelingen. Assisterende moderator skulle følge med på gruppeprosessen og sørge for at alle fikk komme til orde, samt ta notater og følge opp med kommentarer og spørsmål ved behov. Moderators rolle var å styre selve intervjuet i henhold til intervjuguiden og de temaene som ble tatt opp basert på denne. Intervjuene ble tatt opp elektronisk og opptakene transkribert senere.
Etiske hensyn
Tillatelser til gjennomføring av studien ble innhentet fra ledelsen ved avdelingen og sykehuset. Deltakelse i intervjuene var frivillig. Det ble avholdt et informasjonsmøte i forkant, der alle som deltok ga sitt muntlige samtykke. Konfidensialiteten ble ivaretatt ved at opptakene av intervjuene ble slettet, etter at de var ferdig transkribert, våren 2011. Videre ble informantene og alle deres utsagn anonymisert i transkripsjonene. Søknaden om datainnsamling, lagring og sletting, ble godkjent av Norsk samfunnsvitenskapelig datatjeneste (NSD), Personvernombudet for forskning (43).
Analyse
Rett etter intervjuene gikk moderator og assisterende moderator gjennom dem og diskuterte noen sentrale funn relatert til både interaksjonsprosessen og gruppeprosessen. Kvales metode ble benyttet til analysen, og denne tok utgangspunkt i tre trinn, eller fortolkningskontekster: meningsfortetning med tematisering, kritisk forståelse basert på sunn fornuft og teoretisk forståelse, der uttalelser ses i lys av teoretiske rammer (24).
Funn
Sykepleiepersonalets erfaringer med utløsende eller begrensende faktorer for delirium: Sykepleiepersonalet hadde mye kunnskap om og erfaring med å forebygge og mestre delirium, men manglende ressurser utgjorde en begrensning. Mangel på tid ble oppgitt som en av de begrensende faktorene, spesielt tid til informasjon og til å berolige pasientene. Sykepleiepersonalet uttrykte både frustrasjon og i noen tilfeller avmakt, overfor de svært krevende situasjoner de kunne komme opp i. Sykepleierne fortalte at pasientene kunne stå i fare for å skade seg selv, klatre ut av sengen eller rive ut venekanyler eller katetre. Flere av informantene trakk fram sammenhenger mellom helsesvikt og akutt forvirring. Et viktig moment her var infeksjoner, ikke minst urinveisinfeksjon. Sykepleiepersonalet hadde erfaring med at infeksjoner kunne være med på å utløse eller forverre delirium. Informantene opplevde urinveiskateter som en betydelig stressfaktor for pasientene.
Et annet moment var dehydrering. Mange av pasientene kunne være dehydrerte ved ankomst fordi de hadde ligget lenge før de hadde fått hjelp. Informantene hadde erfart at dehydrering kunne være en utløsende årsak til forvirringstilstanden. Dette var noe de som sykepleiere var nøye med å dokumentere og rapportere, og legene ordinerte væskebehandling i de tilfellene det var aktuelt.
Flere informanter mente at eldre pasienter med hoftebrudd måtte vente for lenge på operasjon. De oppfattet ventetida i seg selv som et problem, særlig med tanke på immobilitet og faste. Én sykepleier uttalte at de pasientene som nå ble operert innen åtte til ti timer, var heldige. En annen sa at de av og til diskuterte med legene for å forsøke å få disse pasientene operert på et tidligere tidspunkt.
Sykepleiepersonalet framhevet at urinkatetre og venekanyler, sammen med eventuelle oksygenslanger og bandasjer, utgjorde betydelige stressfaktorer for pasientene. Samtidig var det ofte helt nødvendig at de hadde dette utstyret. I slike tilfeller prøvde sykepleierne å modifisere stresset noe, for eksempel ved at de av og til la venekanyler på beina. Det kom ikke fram om dette førte til at pasientene ble roligere, men det var lettere å beholde venekanylene når de var lagt på beina, og man slapp å sette en ny kanyle.
Erfaringer med intervensjoner
Medikamenter
Informantenes holdning til beroligende medikamenter virket restriktiv, da de hadde blandete erfaringer med virkninger og bivirkninger. Det gjaldt beroligende medikamenter som benzodiazepiner, hypnotika og haloperidol, men også smertestillende som oksykodon. Selv om informantene var klar over at smerter i seg selv kunne være en betydelig stressfaktor, virket det altså som om erfaring med at bivirkninger kunne forverre pasientenes situasjon (stress og dermed mer smerter), bidro til å gi dem en noe restriktiv holdning til medikamentbruk. Sykepleierne hadde imidlertid også erfaring med at god smertelindring kunne virke begrensende på delirium, spesielt dersom dette kunne gjøres med minimal bruk av opioider.
Skjerming
Bruk av skjerming framstod som et av informantenes sentrale tiltak overfor den aktuelle pasientgruppen. Imidlertid virket det som det var en lite bevisst holdning til tiltaket – ut over at det var viktig å skjerme for inntrykk. Skjermingen som ble benyttet, omfattet enerom (om mulig), fravær av fjernsyn og radio samt en fast ansvarlig pleier (om mulig). Dette kom av at tiltaket, ut fra det inntrykket informantene ga, først og fremst ble brukt overfor pasienter med utagerende delirium. Det framkom imidlertid også at sykepleierpersonalet har brukt enerom for noen pasienter de har ansett som sårbare for å utvikle delirium.
Selv om sykepleiepersonalet poengterte at de brukte mye tid på realitetsorientering og kommunikasjon, var det ingen som anga syns- og hørselshjelpemidler som sentrale i skjermingssammenheng. Skjerming brukt for å filtrere uønsket støy og dermed åpne for informasjon eller positive sansestimuli som radio eller musikk, så ikke ut til å være spesielt lagt vekt på.
Interaksjon med pårørende
Sykepleiepersonalet anså pårørende som en betydelig ressurs for pasientene, noe som kom godt fram i gruppeprosessen under intervjuene. Informantene uttalte at enkelte pårørende opplevde det som vanskelig dersom deres mor eller far var sterkt mentalt forandret. Dette tyder på at informantene hadde kunnskap om og erfaring med at informasjon til pårørende er viktig, men at det ikke alltid ble sikret at budskapet ble forstått. Det kunne derfor gå noe tid før de pårørende kunne være en ressurs for pasienten. Det kom fram at pårørende i de fleste tilfeller kunne ha en svært beroligende og/eller realitetsorienterende effekt på pasienten. Tilstedeværelse av pårørende kunne dermed være en avgjørende faktor for forebygging av delirium. Av og til kunne det også reversere en tilstand som innebar perioder med hallusinasjoner og paranoia.
Diskusjon
Holdningsbærere
I møte med den akutt forvirrete pasienten var sykepleierne klar over hvilke intervensjoner og strategier de skulle bruke. Mulighetene til å iverksette disse var likevel av og til begrenset, blant annet fordi tid var en knapp ressurs. Sykepleiepersonalets individuelle holdninger til disse pasientene står sentralt, da det ved den aktuelle avdelingen ikke forelå formelle prosedyrer eller retningslinjer for forebygging av delirium.
Ifølge Rokeach (1979) har enhver institusjon (eller avdeling) såkalte portvoktere (informanter), eller holdningsbærere, som er viktige for å ivareta og bringe videre institusjonens holdninger (31). De mest erfarne portvokterne opplevde at det var et klart problem med personalressursene når det gjaldt disse pasientene. Det er naturlig at de eldre og erfarne medarbeiderne i en organisasjon er med på å sette standarden for den faglige praksis, kanskje spesielt når det ikke foreligger eksplisitte rutiner eller prosedyrer (31,61).
Informantene anga at pasientene ofte får de mest utagerende symptomene på natte- eller kveldstid. Dette var den tida av døgnet der det gjerne var lavest bemanning og dermed også minst ressurser til rådighet for å takle pasienter med hyperaktivt delirium. Dette er et velkjent fenomen som er framhevet av flere kilder (20,21,1).
Skjerming
Sykepleiepersonalet i min studie, opplevde at denne pasientgruppen kan være utsatt for komplekse lidelser. I tillegg til den angstdrivende lidelsen som følger med akutt forvirring, kan de oppleve usikkerhet om tid og sted og hvorfor de er innlagt. Dette kan forsterkes av det integritetstap og den depersonalisering en akutt sykehusinnleggelse kan medføre ved at man blir avkledd, lagt i en seng, gitt medisiner og kanskje er uten tilgang til briller og høreapparat.
Både sykepleierne hos Rodgers og Gibson (54) og i denne studien hadde liten oppmerksomhet på hypoaktivt delirium. Noe av årsaken til dette kan være at disse pasientene ikke sto i umiddelbar fare for å skade seg selv. De kunne imidlertid være utsatt for sviktende smertelindring, dehydrering og understimulering (40,58), noe som medførte en ekstra fare for komplikasjoner. Det å lindre lidelse er en av de sentrale oppgavene i sykepleien, noe som kommer til uttrykk i de yrkesetiske retningslinjene for sykepleiere (55). Det er således viktig å rette mer oppmerksomhet mot pasienter med hypoaktivt delirium. En annen årsak til at sykepleierne i min studie fokuserte mest på pasienter med hyperaktivt delirium, var at avdelingen ikke benyttet registreringsverktøy som for eksempel CAM (Confusion Assessment Method).
Kommunikasjon
En forebyggende strategi med god samhandling, gjentakende informasjon og omsorg kan i noen tilfeller lindre symptomene eller sågar snu utviklingen for en pasient som begynner å bli forvirret (53,48,17). Flere informanter hadde erfaring med at realitetsorientering hadde effekt også på pasienter som var i ferd med å bli forvirret. Det krevde imidlertid tålmodighet, tid og en målrettet strategi. Realitetsorientering og bekreftende strategier er nevnt som aktuelle kommunikasjons- og informasjonsstrategier overfor den aktuelle pasientgruppen i flere studier (40,20,48).
Fra studier som er gjort på pasientopplevelser, vet man at flere pasienter kan streve med å holde seg realitetsorientert (52,53). Mange kan befinne seg i en fluktuerende grensetilstand mellom våkenhet og delirium. Overfor de pasientene som holder på å bli forvirret og strever med å holde seg orientert om tid og sted, anbefales det å bruke realitetsorienterende strategier. Overfor pasienter med fulminant delirium med hallusinasjoner, aggresjon, angst og paranoia, kan dette derimot virke mot sin hensikt. Pasientene kan oppleve det som støtende og som at de ikke blir akseptert av personalet (53). Overfor disse anbefales det heller å bruke bekreftende strategier der en aksepterer pasientenes følelser og oppfatninger og prøver å minske pasientenes angst og paranoia ut fra deres opplevelsesverden (40). Noen av sykepleierne i min studie hadde erfaring med bekreftende strategier. Det virket som om dette medførte et etisk dilemma for informantene. De bruker slike strategier fordi de har erfaring med at det kan virke beroligende på pasientene når ingenting annet hjelper, men føler at de på denne måten må lyve for pasientene.
Anderson og medarbeidere (53) understreker imidlertid betydningen av at helsepersonell aksepterer pasientens virkelighetsoppfatning som reell for pasienten i øyeblikket, selv om den ikke er det ut fra helsepersonellets synsvinkel. Sykepleier og pasient har forskjellig virkelighetsoppfatning. Virkeligheten, slik den framstår for pasienten, bør tas på alvor av sykepleieren og aksepteres som virkelig for pasienten (63), selv om denne virkeligheten består av hallusinasjoner og en blanding av opplevelser fra fortid og nåtid. Når informantene i min studie brukte bekreftelse, virket det ikke som om dette var en bevisst strategi, men heller en dyd av nødvendighet.
Medikamenter
Ifølge sykepleierne i denne studien var de mest brukte medikamentene til behandling av akutt forvirring klometiazol og haloperidol (og sjelden diazepam). Imidlertid var det flere av informantene som hadde negative erfaringer med haloperidol, et antipsykotisk medikament som ofte blir brukt i behandling av delirium både ved denne avdelingen og andre. Her skiller informantenes erfaringer seg noe fra flere artikler som peker på nytten av dette medikamentet (6,36).
Årsaken til at sykepleierne har blandete eller dårlige erfaringer med visse medikamenter, er at de kan «slå begge veier». Det vil si at medikamentene kan ha paradoksale virkninger. Dette gjelder spesielt enkelte hypnotika og sedativer. Dersom en pasient får symptomer som gjør at vedkommende står i fare for å skade seg selv, er ikke informantene i tvil om hva de skal gjøre: Ifølge pasientrettighetsloven § 4A (61) kan pasienter i slike tilfeller medisineres mot sin vilje. Dette var noe informantene opplevde som vanskelig. Allikevel var de klare på at det å oppnå god søvn er det primære. God søvnkvalitet og søvnhygiene framheves også som et sentralt behandlingsmål i flere forskningsrapporter (20,22,56).
En preoperativ ventetid som forlenges med over 12 timer, er med på å øke faren for utvikling av akutt forvirring (35,51). Både smerter og noen analgetika kan forsterke eller utløse akutt forvirring (28). Samtidig blir utilstrekkelig smertelindring framhevet som en større fare for utvikling av delirium enn bivirkninger av opioider (28). Dette hadde også informantene erfaring med, og det var noe de opplevde som utfordrende og krevende. Sykepleierne hadde for øvrig positiv erfaring med ikke-medikamentell smertelindring som leieforandring og informasjon/omsorg. Standard for smertestillende behandling ved avdelingen i studien var paracetamol og/eller NSAID i kombinasjon med oksykodonhydroklorid, paracetamol/kodein og av og til ketobemidon for nevnte pasientgruppe, både pre- og postoperativt.
Pårørende
Informantene framhever at pårørende ofte kan fungere som døråpnere til en realitetsorientering av pasientene, noe som både kan forhindre delirium og i noen tilfeller reversere tilstander som omfatter hallusinasjoner og paranoia. Dette er noe informantene refererer til, og som også framheves av Andersson et al. og McCurren og Cronin (52,53).
I flere andre studier rettes det ikke spesiell oppmerksomhet mot de pårørendes rolle (44,48,57), men i denne studien blir altså deres særegne rolle framhevet spesielt. Pasienter som er svært forvirret, kan kjenne igjen sine pårørende og dermed bli mottakelige for realitetsorientering. Dersom pasientene fortsatt er preget av forvirring, vil de pårørende allikevel ofte ha en beroligende innvirkning.
Sykepleierne er klar over at pårørende ofte er i en vanskelig situasjon, men er sikre på at deres tilstedeværelse betyr mye, både når det gjelder å forhindre eller reversere delirium, og for å lindre symptomene hos pasienter som allerede har utviklet delirium. I tilfeller der pårørende ikke har hatt tid eller anledning til å komme på besøk, har noen informanter gode erfaringer med at pasientene får snakke med dem på telefonen. Dette kan ses i sammenheng med at en bringer inn et kjent element (en stemme) som pasientene kan forholde seg til (16).
Studiens begrensninger
Ved bruk av fokusgruppe som metode oppstår det ofte diskusjon omkring kollektivistiske holdninger som er akseptert innen en gruppe, men samtidig er muligheten absolutt til stede for at individuelle, avvikende holdninger ikke kommer fram (13,24). Det er også vist at deltakere i fokusgruppeintervju har en tendens til å framstille seg selv i et heldigere lys enn realiteten skulle tilsi (ibid.)
Videre kan forskerens forforståelse virke inn på hvilke spørsmål som blir stilt, og hvilke spørsmål som blir fulgt opp. Tolkningen av svarene kan være influert av såkalt confirmation bias (26,45), der en, nærmest ubevisst, søker bekreftelse på egne oppfatninger og erfaringer. Blant annet for å motvirke dette deltok en assisterende moderator i intervjuene og ved gjennomgang av de initiale funnene. Dette utelukker ikke at en annen som hadde lest materialet, hadde komme til andre konklusjoner. En alternativ framgangsmåte når det gjelder erfaringer og holdninger, kunne vært å benytte dybdeintervju.
Et annet forhold som kan ha vært med på å påvirke resultatet av studien er at det var oversykepleier ved avdelingen som valgte ut dem som skulle være med i studien. Hun valgte ut dem som hadde mye erfaring ved avdelingen, fra tre–25 år.
Konklusjon
Forebygging av delirium krever et helhetlig perspektiv og en bevissthet på komplekse forhold som for eksempel utilfredsstillende smertelindring, dehydrering, forlenget peroperativ ventetid, bevisst kommunikasjonsstrategi og et avskjermet miljø (21,44).
Sykepleierne i denne studien er klar på at disse pasientene har behov for ofte og gjentakende informasjon og en fast fagperson å forholde seg til. Et sykehusmiljø kan virke forvirrende også på relativt ressurssterke mennesker, men for eldre med lårhalsbrudd og begynnende forvirring, kan et kaotisk og fremmedgjørende miljø gjøre disse pasientene direkte sårbare for utvikling av delirium (22). Planlegging av en bevisst miljømessig og kommunikasjonsmessig strategi kan by på særlige utfordringer i et somatisk miljø preget av press om høy pasientflyt og produktivitet
I denne studien bli pasienter med hypoaktivt delirium lite vektlagt av sykepleiepersonalet. Dersom forebygging også skal iverksettes overfor denne gruppen er det viktig at en bruker registreringsverktøy som for eksempel CAM (58).
Kontakten med pårørende kan forebygge delirium og av og til hindre fulminant delirium. Interaksjon med pårørende er et viktig element i flere av de sentrale kildene (21,48,44), men ut fra denne studien virker det sågar som om interaksjon med pårørende kan være helt avgjørende i enkelte tilfeller. Pårørende er imidlertid ofte i en utsatt situasjon og kan trenge mye informasjon og støtte før de kan fungere som en ressurs for pasienten.
Referanser
1. Finsen V. Lårhalsbrudd – den ulykksalige epidemien. Tiddskr Nor Legeforen 1996;116:2654–5.
2. Johansen AP. Hipfracture. BMJ 2006;333:27–30.
3. Kongsgaard U, Wyller T, Breivik H. Eldre trenger bedre smertebehandling. Tidsskr Nor Legeforen 2008;128:590–1.
4. National Institute for Health and Clinical Excellence. A summary of selected new evidence relevant to NICE clinical guideline: Delirium Diagnoses, Prevention and Management (2010). NICE; 2012. Rapport nr. 103.
5. Cofer MJ. Unwelcome companion to older patients: Postoperative delirium. Why is this complication all too common. Nursing 2005;35:1–3.
6. D’arcy Y. Managing postop pain in a patient who´s delirious. Nursing 2006;36:17.
7. Jagmin MG. Postoperative Mental Status In Elderly Hip Surgery Patients. Orthopaedic Nursing 1998;17:32–42.
8. Taylor LJ, Harris J, Epps CD, Herr K. Psycometric Evaluation of Selected Pain Intensity Scales for Use with Cognitively Impaired and Cognitively Intact Older. Rehabilitation Nursing 2005;30:55–61.
9. Gjerberg E, Bjørndal A, Fretheim A. Effekt av geriatriske tiltak til eldre pasienter innlagt i sykehus. Rapport fra Kunnskapssenteret nr. 14. Oslo. Kunnskapssenteret; 2006.
10. Songe-Møller S, Saltvedt I, Hølen J, Loge J, Kaasa S. Smertemålinger hos eldre med kognitiv svikt. Tidsskr Nor Legeforen 2005;125:1838–40.
11. Sørensen GD, Wikblad K. Cognitive Function and Health-Related Quality of Life After Delirium in Connection With Hip Surgery. Orthopaedic Nursing 2004;23:195–203.
12. Webb JM, Carlton EF, Geehan DM. Delirium in the Intensive Care Unit. Are we helping the Patient. Critical Care Nursing Quarterly 2004;22:47–60.
13. Polit DF, Beck CT. Nursing Research. General an Assessing Evidence for Nursing Practice. 8. utg. USA. Lippingcott Williams & Wilkins; 2008.
14. Krueger RA, Casey MA. Focus Groups. A Practical Guide for Applied Research. 4. utg. USA. SAGE Publications; 2009.
15. Siddiqi N, Holt R, Britton AM, Holmes J. Interventions for preventing delirium in hospitalized patients (Review) [Internett]. [Sitert 14.04.2010.] Tilgjengelig fra: http://www.thecochranelibrary.com.
16. Gillis AJ, MacDonald B. Unmasking Delirium. The Canadian Nurse 2006;102:19.
17. Kirkevold M, Brodtkorb K, Ranhoff AH, red. Geriatrisk sykepleie: god omsorg til den gamle pasienten. 1. utg. Oslo: Gyldendal Norsk Forlag; 2008.
18. Palm H. Hoftebrudd – en folkesygdom. Ugeskrift for Læger 2006;170:619.
19. Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med 1990;113:941–8.
20. Inouye SK, Bogardus ST, Charpenter PA, Leo-Summers L, Acampora D, Holford RT, Cooney LM. A Multicomponent Intervention to Prevent Delirium in Hospitalized Older Patients. The New England Journal of Medicine 1999;340:669–76.
21. Gustafson Y, Lundström LM, Bucht G, Edlund A. Delirium hos gamla människor kan förebyggas och behandlas. Tidsskr Nor Lægeforen 2002;122:110–4.
22. Neitzel J, Sendelbach S, Larson LR. Delirium in the Orthopaedic Patient. Orthopaedic Nursing 2007;26:354–66.
23. Volmer C, Rich C, Robinson S. How to prevent delirium: A practical protocol. Nursing 2007;37:26–8.
24. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. 2. utg. Oslo: Gyldendal Norsk Forlag; 2009.
25. Lerdal A, Karlsson B. Bruk av fokusgruppeintervju. Sykepleien Forskning 2008;3:172–5.
26. Nickerson RS. Confirmation Bias: A Ubiquitous Phenomenon in Many Guises. Review of General Psychology 1998;2:175–220.
27. Rokeach M. Beliefs, Attitudes and Values: A Theory of Organization and Change. 1. utg. San Fransisco: Jossey-Bass Inc. Publishers; 1968.
28. Morrison RS, Magaziner J, Gilbert M, Koval KJ, McLaughlin MA, Orosz G, Strauss E, Siu AL. Relationship Between Pain and Opioid Relationship Between Pain and Opioid analgesics on the Development of Delirium Following Hip Fracture. Journal of Gerontology 2003;58A (1): 76–81.
29. Kvalitetsutvalget i Norsk Ortopedisk forening. Preoperativ liggetid ved lårhalsbrudd. Kvalitetsindikatorer for somatisk spesialisthelsetjeneste. Helsedirektoratet; 2008. Rapport nr. N004.
30. Malterud K. Kvalitative metoder i medisinsk forskning – forutsetninger, muligheter og begrensninger. Tidsskr Nor Lægeforen 2002;122:2468–72.
31. Rokeach. M. Understanding Human Values – Individual and Societal. 1. utg. New York: The Free Press; 1979.
32. Johansson I, Hamrin E. Bedömning av akut förvirringstil med hjälp av NEECHAM Confusion Scale. Vård i Norden 2009;29:42–3.
33. Parker M. Treatment of displaced intracapsular hip fractures in elderly patients. BMJ 2007;335:1220–1.
34. Roberts E, Goldacre MJ. Time trends and demography of mortality after fractured neck of femur in an English population, 1968–98: database study. BMJ 2003;327:771–5.
35. Gjerberg E, Bjørndal A, Fretheim A. Effekt av geriatriske tiltak til eldre pasienter innlagt i sykehus. Nasjonalt kunnskapssenter for helsetjenesten; 2006. Rapport nr. 14.
36. Kyziridis TC. Post-operative delirium after hip fracture treatment: a review of the current literature. GMS Psycho-Social-Medicine 2006;3:1–12.
37. McCaffrey R. Music Listening: its effect in creating an healing environment. Journal of Psychosocial Nursing 2008;46:39–44.
38. McCaffrey R, Locsin R. The effect of music listening on acute confusion and delirium in elders undergoing elective hip and knee surgery. Journal of Clinical Nursing 2004;13:91–6.
39. Waszynski CM. Detecting Delirium. The short Confusion Assessment Method quickly identifies four distinguishing features of the disorder. Amercan Journal of Nursing 2007;107:50–8.
40. Ski C, O´Connell B. Mismanagement of delirium places patients at risk. Australian Journal of Nursing 2006;23:42–6.
41. England K. Eldre og gamle som utredes og behandles i spesialisthelsetjenesten. Statens helsetilsyn. Tilsynsmeldingen 2009, 2010.
42. Førde R, Pedersen R, Nortvedt P, Aasland OG. Får eldreomsorgen nok ressurser. Tidsskr Nor Lægeforen 2006;126:1913–6.
43. Henrichsen B, Rød L-M. Tilbakemelding på melding om behandling av personopplysninger. Norsk samfunnsvitenskapelige datatjeneste; 2010. Brev av 03.05.2010.
44. Robinson S, Rich C, Weitzel T, Vollmer C, Eden B. Delirium Prevention for Cognitive, Sensory, and Mobility Impairments. Research and Theory for Nursing Practice. An International Journal 2008;22:103–10.
45. Pierson W. Considering the nature of intersubjectivity within professional nursing. Journal of Advanced Nursing 1999;30:294–302.
46. Kiely DK, Marcantonio ER, Inouye SK, Margaret MS, Bergmann A, Yang M, Fearing MA, Jones RN. Persistent Delirium Predicts Greate Mortality. Journal of American Geriatrics Society 2009;57:56–61.
47. Kirchbaum K. GAPN postacute care coordination improves hip fracture outcomes. Western Journal of Nursing Research 2007;29:523–44.
48. Milisen K, Foreman MD, Abraham IL, De Geest S, Godderis J, Vandermeulen E, et al. A nurse-led interdisciplinary intervention program for delirium in elderly hipfracture patients. Journal of the American Geriatrics Society 2001;49:523–32.
49. Lou MF, Dai LZ. Delirium: Nurses experience of caring for delirious patients. Journal of Nursing Reasearch 2002;10:279–90.
50. Sørensen GD, WikbladK. Patients’ experiences of being delirious. Journal of Clinical Nursing 2007;16:810–18.
51. Juliebø V, Bjøro K, Krogseth M, Skovlund E, Ranhoff AH, Wyller TB. Risk Factors for Preoperative Delirium in Elderly Patients with Hip Fracture. American Geriatrics Society 2009;57:1354–61.
52. McCurren C, Cronin SN. Delirium: elders tell their stories and guide nursing practice. Medsurg nursing: official journal of the Academy of Medical-Surgical Nurses 2003;12:318–23.
53. Andersson EM, Hallberg IR, Norberg A, Edberg A-K. The meaning of acute from the perspective of elderly patients. Journal of the American Geriatrics Society 2002;17:652–63.
54. Rodgers AC, Gibson CH. Experiences of orthopedic nurses caring for elderly with acute confusion. Journal of Orthopaedic Nursing 2002;6(1): 9–17.
55. Norsk Sykepleierforbund. Yrkesetiske retningslinjers for sykepleiere. NSF; 2008.
56. Anderson D. Preventing delirium in older people. British Medical Bulletin 2005;73–73(1): 25–34.
57. Lundstrøm M, Edlund A, Karlsson S, Brannstrøm B, Bucht G, Gustafson YA. Multifactorial Intervention Program Reduces the Duration of Delirium, Length Of Hospitalization, and Mortality in Delirious Patients. Journal of the American Geriatrics Society 2005;53:612–8.
58. Forrest J, Holm K, Anderson MA, Foreman MD. Recognizing Qieut Delirium. Not all cases of delirium are of the familiar hyperalert-hyperactive subtype. American Journal of Nursing 2007;107(4): 35–9.
59. Bjøro K. Smertebehandling som risikofaktor for delirium hos gamle mennesker med hoftebrudd. Sykepleien Forskning 2009;4(1): 76–9.
60. Lovdata. Pasientrettighetsloven § 4A. Lov om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven) [Internett]. [Lovens tittel ble endret ved lov 24. juni 2011 nr. 30,] [Sitert 11.02.2013.] Tilgjengelig fra: http://www.lovdata.no/all/hl-19990702-063.html#4A-3













0 Kommentarer