Fødselshjelp til fostre i seteleie ved Oslo universitetssykehus, Ullevål fra 2000–2012
Sammendrag
Bakgrunn: Det er omdiskutert hvordan kvinner bør føde ved seteleie. I oktober 2000 kom resultatene av The Term Breech Trial (TBT), som konkluderte med at planlagt keisersnitt var tryggest ved seteleie til termin. Studien endret i stor grad fødselshjelpen slik at det praktiseres planlagt keisersnitt ved seteleie i de fleste land i dag. I Norge har man anbefalt vaginal fødsel til utvalgte grupper ved seteleie både før og etter TBT-studien.
Hensikt: Hensikten med studien har vært å beskrive klinisk praksis ved fødeavdelingen på Ullevål sykehus ved setefødsel og studere eventuelle forandringer i praksis etter år 2000. I tillegg har vi sammenliknet utfallet for den nyfødte, målt med Apgar-skår, ved ulike fødselsmetoder.
Metode: Vi benyttet en retrospektiv registerstudie. Kvinner med foster i seteleie ≥34. svangerskapsuke ved Oslo universitetssykehus, Ullevål ble inkludert i perioden 2000–2012.
Resultat: Det var til sammen 2986 kvinner med foster i seteleie i ≥34. svangerskapsuke ved Ullevål i studieperioden. Gjennomsnittlig var dette 3,8 prosent av fødslene ved sykehuset. I 2000 var andelen planlagte vaginale fødsler 62,9 prosent. Fra 2001 sank antallet kvinner selektert til vaginal fødsel frem mot 2006, da andelen var på det laveste med 34,2 prosent. Etter dette økte andelen igjen, og i 2012 ble 49,8 prosent av kvinnene med foster i seteleie planlagt til vaginal fødsel. Det var en høyere odds for lav Apgar-skår, et mål som bedømmer vitaliteten til den nyfødte etter 5 minutter, hvis barnet var i gruppen som var selektert til planlagt vaginal fødsel.
Konklusjon: På Ullevål fremstår det som om praksisen kan ha blitt påvirket av resultatene fra TBT-studien fra 2000. Etter en nedgang i planlagte vaginale fødsler frem mot 2007 steg andelen igjen mot slutten av studieperioden. En større andel barn hadde lav Apgar-skår i gruppen selektert til vaginal fødsel sammenliknet med den gruppen som var selektert til planlagt keisersnitt.
Referer til artikkelen
Henriksen L, Knutsen H, Laine K. Fødselshjelp til fostre i seteleie ved Oslo universitetssykehus, Ullevål fra 2000–2012. Sykepleien Forskning. 2019;14(77570):e-77570. DOI: 10.4220/Sykepleienf.2019.77570
Ved svangerskap til termin ligger 3–4 prosent av barna i seteleie med setet og/eller føttene ned mot bekkeninngangen (1, 2). Seteleie har gjerne en familiær opphopning. Risikoen øker med stigende alder og forekommer hyppigere hos førstegangsfødende (1, 2).
Er det seteleie etter uke 36, blir kvinnen selektert til større fødeavdelinger, og det planlegges enten vaginal fødsel eller keisersnitt på bakgrunn av visse seleksjonskriterier (2–4). Studier viser at omtrent 20 prosent av seteleiene er udiagnostisert ved fødselsstart (5).
Tidligere forskning
Valg av fødselsmetode har vært omstridt i flere år og særlig siden Hannah og medarbeidere publiserte The Term Breech Trial i 2000 (6). Dette var en stor, randomisert studie der formålet var å sammenlikne utfallet for planlagte vaginale fødsler med planlagte keisersnitt for barn i seteleie til termin (≥37 uker).
Studien ble gjennomført ved 121 fødeenheter i 26 land, og totalt ble 2088 pasienter inkludert (6). Resultatene viste at dødelighet og sykelighet for barnet var signifikant lavere i gruppen som var randomisert til planlagt keisersnitt, enn i gruppen som var randomisert til planlagt vaginal setefødsel (6). De medisinske miljøene responderte ganske umiddelbart på konklusjonene i studien, og sjelden har resultater fra en studie endret medisinsk praksis så mye og så fort som i dette tilfellet (7).
I 2003 viste en oversikt at ved 80 fødeavdelinger i 23 land hadde 92,5 prosent sluttet med planlagt vaginal fødsel til fordel for planlagt keisersnitt ved seteleie (7). I Norge steg også keisersnittfrekvensen etter 2000, og andelen planlagte keisersnitt ved seteleie til termin økte fra 52,4 prosent i 1999 til 64,3 prosent i 2004 (8).
TBT-studien har senere blitt kritisert for flere forhold. Inklusjonskriteriene ble ikke fulgt opp i alle sentrene som var med, mesteparten av kvinnene ble rekruttert når de var i aktiv fødsel, antenatal ultralydundersøkelse var ikke alltid utført ved inklusjon, og det ble inkludert tvillinger og fostre med anomalier som ikke var forenlige med liv. Noen av dødfødslene i studien er derfor ikke knyttet til forløsningsmetode (7, 9).
Anbefalt forløsningsmetode
Vaginale setefødsler og forløsning av seteleier representerer en liten del av fødslene på en fødeavdeling, men de representerer en av utfordringene i obstetrikken som krever at fødselshjelperne behersker riktige forløsningsteknikker (10).
Etter TBT-studien ble det i Norge satt ned en egen gruppe i regi av Senter for medisinsk metodevurdering (SMM). Gruppen fikk i oppgave å gjennomgå relevant litteratur og gi en anbefaling om hvilken forløsningsmetode som var best ved seteleie til termin (5). På bakgrunn av denne gjennomgangen valgte man fortsatt å anbefale vaginal fødsel ved seteleie, forutsatt visse kriterier (5, 11).
Kriteriene er kort oppsummert som følger: svangerskapsvarighet ≥34 uker, estimert fødselsvekt ≥2000–4000 g og rent seteleie eller sete–fot-leie (2). I tillegg anbefaler Helsedirektoratet at vaginale setefødsler sentraliseres til de store fødeavdelingene (11).
Uenighet om fødselshjelp ved seteleie
Den kontroversielle debatten rundt den optimale fødselshjelpen ved seteleie er fokusert rundt særlig to kliniske spørsmål:
«Hvor stor er risikoen for uønsket utfall for barnet i seteleie ved en vaginal fødsel?» og «hvordan skal denne risikoen balanseres mot risikoen et keisersnitt innebærer på kort og lang sikt?» (12, 13).
Risikoen for uønsket utfall er mer eller mindre til stede, uansett leie eller forløsningsmetode, men i moderne fødselshjelp er det et hovedmål å redusere risikoen for komplikasjoner til et minimum (10). I fødselshjelpen må man derfor balansere mellom fordeler og ulemper ved de ulike fødselsmetodene for mor og barn.
Denne vurderingen innebærer å se på planlagt vaginal fødsel versus planlagt keisersnitt, men også faktisk fødselsmetode, vaginal fødsel og akutt eller planlagt keisersnitt. Kontinuerlig oppfølging av egen praksis er viktig, og vi ønsket derfor å gjennomføre en intern kvalitetskontroll av setefødslene på Oslo universitetssykehus, Ullevål.
Hensikten med studien
Hensikten med studien er å beskrive klinisk praksis ved fødeavdelingen på Ullevål ved seteleie og studere eventuelle endringer i perioden 2000–2012. I tillegg har vi ønsket å sammenlikne utfallet for den nyfødte, målt med Apgar-skår, ved ulike fødselsmetoder.
Metode
Materiale og metode
Studien er en retrospektiv registerstudie. Vi hentet dataene fra Gjessing-registeret ved fødeavdelingen på Ullevål. Registeret var sykehusets fødselsregister i studieperioden. Jordmødre fylte inn opplysninger fra fødslene i databasen, og data herfra ble meldt til Medisinsk fødselsregister. Studieperioden var fra 1. januar 2000 til 31. desember 2012.
Den originale kvalitetskontrollerte datafilen inneholdt anonyme registreringer fra 81 711 fødsler. Vi ekskluderte alle fødslene i hodepresentasjon og tverrleie, tvillinger, trillinger, barn med misdannelser og barn som var døde før ankomst til sykehuset. De inkluderte setefødslene var i svangerskapsuke 34–42. Før svangerskapsuke 34 er keisersnitt anbefalt forløsningsmetode (2), og de er derfor ikke med i dette materialet.
Den totale populasjonen i denne studien var 2986 kvinner med foster i seteleie i ≥34. svangerskapsuke. Studien er en kvalitetsstudie med bruk av anonymiserte data uten kontakt med pasientene. Derfor har vi ikke innhentet godkjenning fra Regionale komiteer for medisinsk og helsefaglig forskningsetikk. Studien er meldt til og godkjent av personvernombudet ved Oslo universitetssykehus (saksnummer 2015/1520).
Data
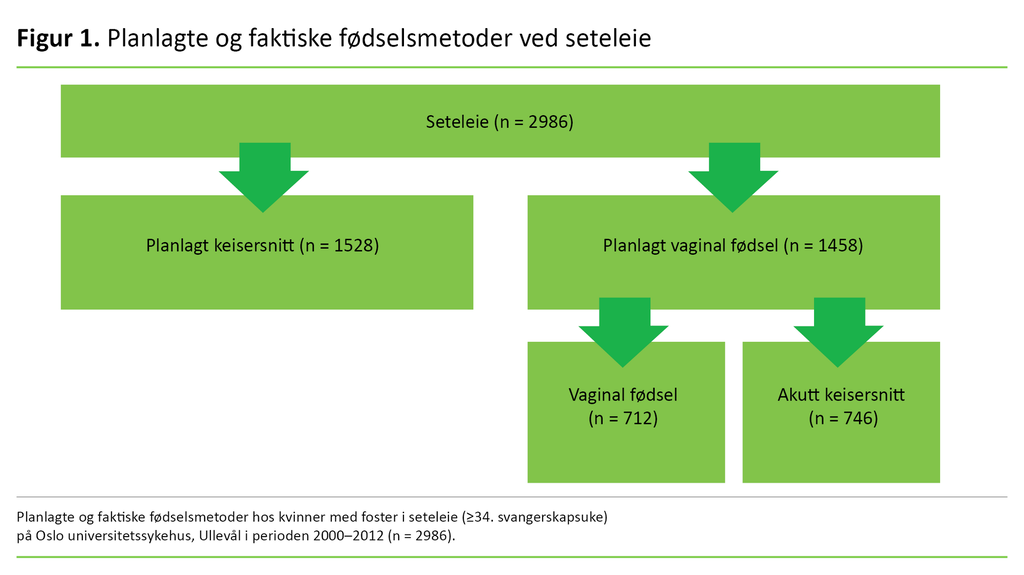
Fra Gjessing-databasen har vi hentet ut opplysninger om fødselsmetode (figur 1). Planlagt fødselsmetode er delt inn i planlagt vaginal fødsel (PVF) og planlagt keisersnitt (PK). Faktisk fødselsmetode er delt inn i planlagt keisersnitt (PK), vaginal fødsel (VF) og akutt keisersnitt (AK).
Dataene inkluderte Apgar-skår, som kartlegger den fysiske tilstanden til den nyfødte 1, 5 og 10 minutter etter fødselen. Fem karakteristika blir vurdert subjektivt: hjertefrekvens, pust, tonus, reflekser og hudfarge, med en poengsum fra 0–2. Den totale skåren er summen av de fem karakteristikaene, der en Apgar-skår ≥7 etter 5 minutter indikerer at tilstanden til den nyfødte er god. En Apgar-skår <7 etter 5 minutter defineres som lav Apgar, og en Apgar-skår <4 etter 5 minutter som svært lav Apgar (14, 15).
Andre variabler var følgende:
- mors alder, kategorisert i fire grupper: <25 år, 25–29 år, 30–34 år, ≥35 år
- paritet: førstegangsfødende (P0) eller flergangsfødende P ≥ 1.
- barnets vekt og svangerskapsuke ved fødsel: svangerskapslengde ≥37 uker er definert som svangerskap til termin, og uke 34+0 til 36+6 dager er definert som prematurt.
I tillegg har vi sett på indikasjoner for keisersnitt. Indikasjonen «andre» består av preeklampsi eller eklampsi, placenta previa, patologisk doppler, blødning, tidligere operasjon på uterus og ingen indikasjon (grunnet få tilfeller). Indikasjonen «sete» inkluderer trangt bekken og foranliggende føtter.
Analyse
For å beskrive tidstrender i forhold til planlagt og faktisk fødselsmetode har vi oppgitt andeler av de ulike fødselsmetodene hvert år i prosent. Vi delte perioden i to, 2000–2006 og 2007–2012, for å teste om det har vært forskjeller i andeler av planlagt og faktisk fødselsmetode samt indikasjoner for planlagte og akutte keisersnitt i studieperioden.
Denne inndelingen ble gjort for å få større teststyrke, da variasjonene var små på årsbasis. Det er omtrent like mange svangerskap med seteleie i hver periode. Vi analyserte forskjeller mellom gruppene med kjikvadrattest.
Vi benyttet multippel logistisk regresjonsanalyse for å se på sammenhengen mellom lav Apgar-skår, prematuritet, planlagt fødselsmetode og mors alder. Resultatene er presentert som justerte og ujusterte oddsratioer med 95 prosent konfidensintervall. Vi utførte analysene med SPSS, versjon 21. For alle testene valgte vi et signifikansnivå på 5 prosent (p < 0,05).
Resultater
Forekomsten av enlinger i seteleie til termin var 3,8 prosent i studieperioden. Blant de premature, som ble født i uke 34 til og med 36, var forekomsten av seteleie 3,9 prosent.
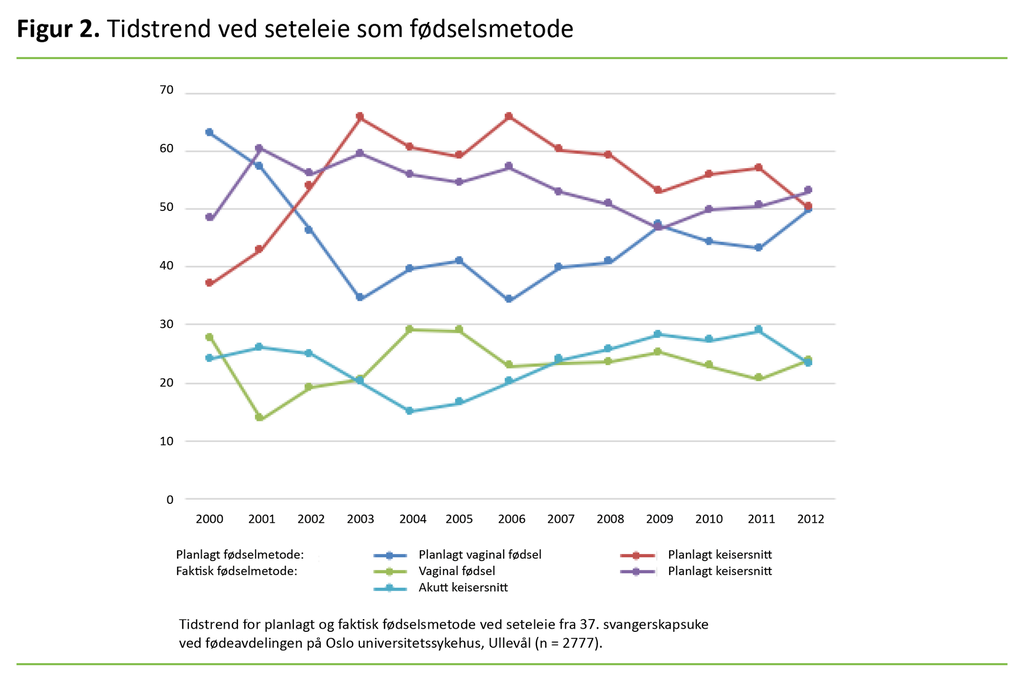
Figur 2 viser tidstrenden for planlagt fødselsmetode og faktisk fødselsmetode. Andelen kvinner selektert til planlagt vaginal fødsel sank markant utover i perioden til fordel for planlagt keisersnitt.
Trenden nådde sitt maksimum i 2006. Fra 2007 økte andelen kvinner selektert til planlagt vaginal fødsel svakt frem til andelen nådde sitt maksimum i 2012. Da var gruppene for planlagt fødselsmetode nesten like store, med 49,8 prosent planlagte vaginale fødsler og 50,2 prosent planlagte keisersnitt.
Figur 2 viser også variasjonene i faktisk fødselsmetode i studieperioden. Andelen vaginale fødsler steg utover i perioden etter året 2001, da andelen vaginale fødsler var lavest: 13,7 prosent. Etter 2001 ble det i en periode på fire år fremover gjort færre akutte keisersnitt.
I 2006 økte andelen akutte keisersnitt, mens det ble utført færre planlagte keisersnitt. Andelen vaginale fødsler lå ganske stabilt disse årene før andelen vaginale fødsler steg med 14 prosentpoeng fra 2011 til 2012.
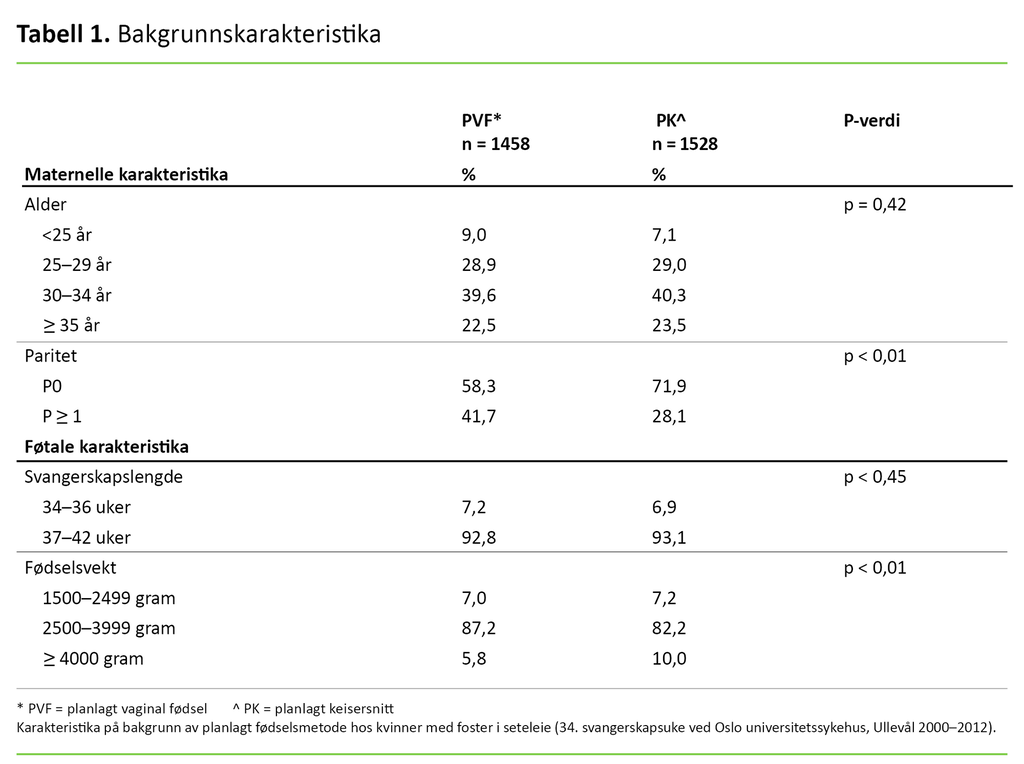
Tabell 1 viser karakteristika ved studiepopulasjonen på bakgrunn av planlagt fødselsmetode. Det var ingen forskjell i kvinnenes alder i de to gruppene. Det var en større andel flergangsfødende og barn <4000 gram i gruppen «planlagt vaginal fødsel».
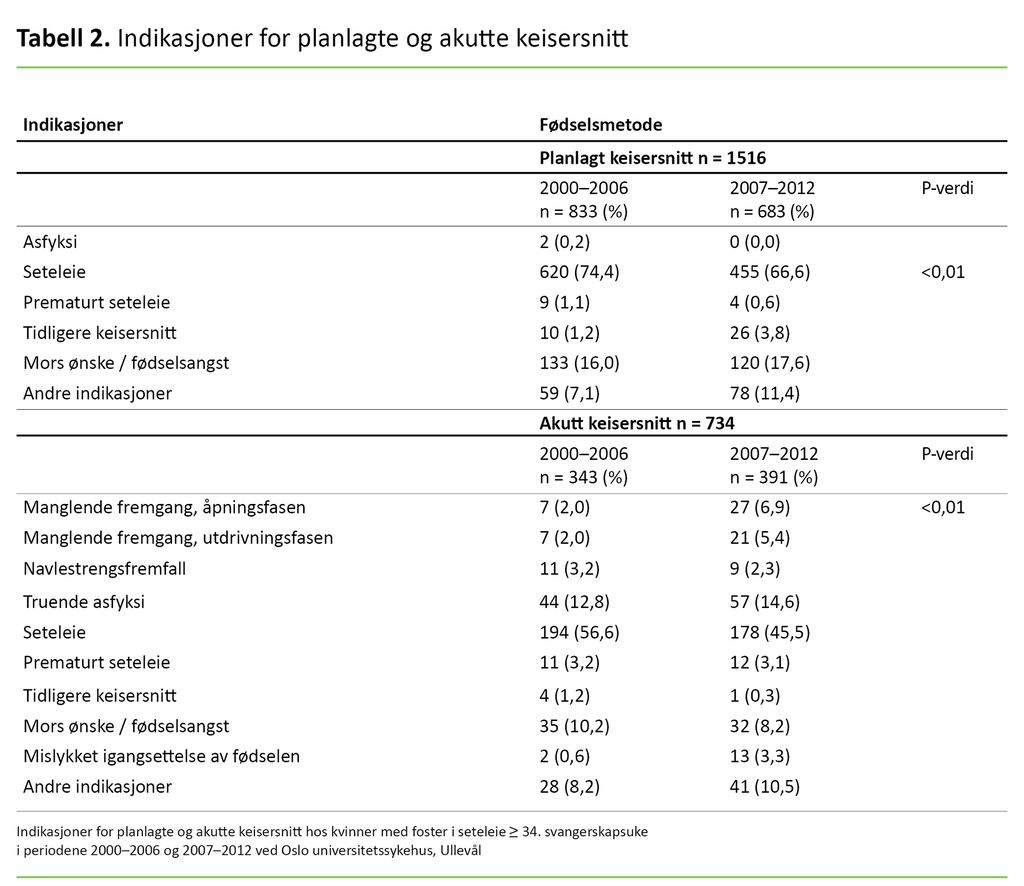
Når det gjelder indikasjonene for å planlegge og faktisk utføre keisersnitt, viser tabell 2 hvordan dette endret seg gjennom studieperioden.
Det var en signifikant forskjell i fordeling av indikasjoner i de to tidsperiodene for både akutt og planlagt keisersnitt. Forskjellen var størst for indikasjonene «manglende fremgang, åpningsfasen», «manglende fremgang, utdrivningsfasen», «asfyksi» og «mislykket igangsettelse av fødsel» i gruppen «akutt keisersnitt».
Disse indikasjonene ble brukt oftere i periode to. Andelen tidligere keisersnitt var større i gruppen «planlagt keisersnitt» i periode to. Andelen «mors ønske / fødselsangst» lå stabil for begge gruppene gjennom de to periodene.
Tabell 3 viser hvordan nyfødte hadde det rett etter fødselen målt med Apgar-skår relatert til planlagt fødselsmetode, svangerskapslengde og mors alder.
Regresjonsanalysen viste at det var signifikant forskjell i oddsratio for Apgar-skår <7 etter 5 minutter mellom gruppene «planlagt vaginal fødsel» og «planlagt keisersnitt» og for svangerskapslengde <37 og ≥37 uker. I dette materialet var det kun 12 tilfeller med svært lav Apgar-skår (<4), 11 hos dem med planlagt vaginal fødsel og 1 i gruppen for planlagt keisersnitt (ikke vist i tabellene).
Vi har derfor samlet alle med Apgar-skår <7 i én gruppe for regresjonsanalysen. Ujustert var det 12 ganger høyere odds for at barnet hadde en Apgar-skår <7 i gruppen «planlagt vaginal fødsel» sammenliknet med «planlagt keisersnitt». Sistnevnte forble tilnærmet uendret justert for svangerskapslengde og mors alder.
Ved prematuritet var det 3 ganger høyere odds for at barnet hadde Apgar-skår <7 etter 5 minutter enn ved fødsel til termin (tabell 3). Da vi sammenliknet antallet barn med lav Apgar-skår i de to tidsperiodene, var det ingen signifikante forskjeller (ikke vist i tabellene).
Diskusjon
Hovedfunnene i denne studien viser at flere kvinner ble selektert til planlagt keisersnitt på Ullevål ved seteleie fra 2001. Etter 2007 ble denne andelen redusert til fordel for en stigende andel kvinner som ble selektert til planlagt vaginal fødsel. I 2012 var andelene i de to gruppene nesten like store. Indikasjonene for planlagt og akutt keisersnitt varierte når studieperioden ble delt i to perioder.
Forskjellen var størst når det gjaldt indikasjonene «manglende fremgang i fødsel» og «mislykket igangsettelse av fødselen» for akutte keisersnitt. Forekomsten av indikasjonen «mors ønske og fødselsangst» var lik i begge periodene. Det var flere barn med lav Apgar-skår etter 5 minutter i gruppen som var selektert til planlagt vaginal fødsel.
Flere keisersnitt etter TBT-studien
På Ullevål har det i hele studieperioden vært praktisert seleksjon av gravide med seteleie til vaginal fødsel fra svangerskapsvarighet ≥34 uker. I år 2000 var andelen gravide med svangerskap i seteleie som var selektert til planlagt keisersnitt, på 37,1 prosent, noen få prosentpoeng under landsgjennomsnittet (16). Praksisen ga en andel som var selektert til planlagt vaginal fødsel på hele 62,9 prosent.
Etter at TBT-studien ble publisert i oktober 2000 (6), steg andelen kvinner som var selektert til planlagt keisersnitt i Norge, som i andre land (7, 17). I 2003 var andelen kvinner selektert til planlagt keisersnitt på Ullevål på 65,6 prosent og situasjonen motsatt av hva den var før TBT-studien kom ut. Praksisen på Ullevål var i årene før TBT basert på den norske Veileder i fødselshjelp 1998 (18).
Rapporten fra Senter for medisinsk metodevurdering (SMM) fra 2003 konkluderte med at gjeldende anbefalinger fra 1998, med seleksjon av utvalgte svangerskap når barnet ligger i seteleie til vaginal fødsel, burde videreføres (5). Konklusjonen støtter opp om praksisen på Ullevål sykehus før 2000.
Likevel viser tallene fra vår studie at Ullevål antakelig var påvirket av TBT-studien med nedgangen i planlagte vaginale fødsler. Funnet støttes i en historisk oversiktsartikkel av Bergsjø, der en økning i bruk av keisersnitt ble observert umiddelbart etter at TBT ble publisert (8).
Ferdighetstrening i seteforløsning
I årene etter at TBT-studien ble publisert, har det kommet resultater fra studier utført på populasjoner og i obstetriske miljøer der klinisk praksis samsvarer mer med praksisen slik den var på Ullevål før 2001. Disse studiene inneholder mer nyanserte konklusjoner (12, 19–21).
Det kan se ut som om de obstetriske miljøene etter hvert har tatt mer inn over seg de komplikasjonene keisersnitt kan få for kvinnene og barna i forbindelse med inngrepet og i påfølgende svangerskap og fødsler (13, 22). I tillegg kommer konsekvensene som praksisen med planlagt keisersnitt til alle svangerskap i seteleie kan ha for klinikernes ferdighetstap. Et slikt ferdighetstap kan igjen få konsekvenser for pasientsikkerheten.
Det vil alltid komme kvinner i fødsel til fødeavdelingene med et uoppdaget seteleie. Av de inkluderte seteleiene i studien vår var det 368 (12,3 prosent) tilfeller av uoppdagede seteleier ≥34 ukers svangerskapslengde, og 52 prosent av disse fødte vaginalt (ikke vist i tabellene). Fødselshjelpernes ferdigheter kan i disse tilfellene være helt avgjørende for hvordan utfallet av fødselen blir for mor og barn.
På Ullevål har det vært systematisk tverrfaglig ferdighetstrening i akutte obstetriske situasjoner siden januar 2008. Seteforløsning har vært et av de varierende temaene som kommer på programmet omtrent hvert annet år. Barnepleiere, leger og jordmødre er med på ferdighetstrening hver 16. til 18. måned, ifølge samtale med ansvarlig for ferdighetstreningen ved Ullevål.
Ved forløsning av seteleie på Ullevål har avdelingen tradisjonelt fulgt anbefalingene til Veileder i fødselshjelp, som var den samme gjennom studieperioden (18). Her står følgende beskrevet om seteforløsning: «Vanlig fremhjelp er hovedmetoden. Barnet fødes spontant til navlestedet er synlig, hvoretter fødselshjelper aktivt utfører forløsning av skuldre og hode.» (18 s. 130).
Tør ikke føde vaginalt
Vi så at indikasjonene for å utføre både planlagt og akutt keisersnitt endret seg i løpet av studieperioden. Indikasjonene «manglende fremgang, åpningsfasen» og «manglende fremgang, utdrivningsfasen» i gruppen «akutte keisersnitt» tredoblet seg fra periode en til to. Denne endringen kan kanskje forklares fordi vi har mer kunnskap om hvordan lengden på fødselsforløpene kan påvirke barna negativt (23).
Setefødsel er en risikofødsel som også kan medføre en forlenget forløsning (1). Akutt keisersnitt med bakgrunn i en slik årsakskjede kan synes rimelig, da ønsket utfall alltid er en frisk mor og et friskt barn. Andelen planlagte keisersnitt på indikasjonen «mors ønske / fødselsangst» var nesten lik i begge fødselsmetodegruppene i begge periodene.
«Mors ønske / fødselsangst» var den nest hyppigste indikasjonen i gruppen «planlagt keisersnitt» i begge periodene. Disse kvinnene fyller seleksjonskriteriene for vaginal fødsel, men ønsker ikke eller er redde for å føde vaginalt når fosteret ligger i seteleie (20).
Gravide kan være engstelige for vaginal setefødsel på grunn av informasjon fra både mediene og helsepersonell. Det er derfor viktig at man gir korrekt informasjon om resultater samt mulighetene man har ved den enkelte fødeavdeling (24).
Siden andelen keisersnitt på bakgrunn av «mors ønske / fødselsangst» er forholdsvis lik i de to periodene, kan det tyde på at de gravide ikke har fått ny og evidensbasert informasjon. Alternativt tør de ikke stole på de nye resultatene.
Hva påvirker lav Apgar-skår?
Våre analyser viser at det var en høyere odds for å få barn med lav Apgar-skår i gruppen «planlagt vaginal fødsel» sammenliknet med «planlagt keisersnitt». Det var få nyfødte med lav Apgar-skår, noe som kan forklare det brede konfidensintervallet. I analysen har vi kontrollert for svangerskapsuke og mors alder.
Vi har ikke hatt tilstrekkelig informasjon eller gode nok data i vårt materiale til å se på andre faktorer som kan påvirke Apgar, som for eksempel høy kroppsmasseindeks (25) eller mors røyking (26). Resultatet må derfor tolkes i lys av dette.
Lav Apgar-skår kan indikere at den nyfødte ikke har hatt det optimalt rett etter fødselen, og at det derfor er et uønsket utfall (27). Lav Apgar-skår kan være knyttet til underliggende faktorer, maternell eller føtal sykdom eller svangerskapskomplikasjoner, eller den kan være knyttet til selve fødselen eller at fosteret lå i seteleie.
For nyfødte med en Apgar-skår <7 etter 5 minutter etter fødselen kan det ofte være snakk om en kort periode før barnet henter seg inn igjen (19). De med Apgar-skår <4 etter 5 minutter har en antatt dårligere prognose og vil sannsynligvis trenge kortere eller lengre observasjon og/eller behandling etter fødselen (15).
Risikoen for lav Apgar i forbindelse med setefødsel er beskrevet i flere studier (19, 20, 27), men man har valgt ulike tilnærminger til denne risikoen. I norske (20, 26) og finske studier (19) erkjennes risikoen, men man velger å videreføre og anbefale praksisen med seleksjon av utvalgte svangerskap til planlagt vaginal fødsel.
Et viktig poeng i denne sammenhengen er at forskerne ikke fant noen forskjeller etter to år på tross av den økte risikoen for dødelighet og sykelighet for dem som hadde en planlagt vaginal fødsel i TBT-studien (29). Selv om vi så en endring i den kliniske praksisen når det gjaldt planlagt fødselsmetode i studieperioden, var det ingen forskjell i andelen barn med lav Apgar-skår da perioden ble delt i to.
Styrker og svakheter ved studien
Fødeavdelingen på Ullevål er landets største fødeavdeling, og materialet i studien vår er stort. Det er en styrke at dataene er hentet fra avdelingens fødselsregister, som har gjennomgått kvalitetssikring i flere ledd for å sikre riktig registrering. Apgar-skår er en viktig og nyttig vurdering av utfallet for den nyfødte straks etter fødselen (30).
Svakheten med Apgar-skår som metode er imidlertid at den er en subjektiv vurdering. En supplerende blodgassanalyse av navlestrengs-pH hadde gitt et mer objektivt svar på om hvorvidt fosteret har vært utsatt for stress under fødselen, og i hvilken grad (31). I dataene fra Ullevål forelå det registrerte blodgassanalyser i 40 prosent av fødslene i gruppen «planlagt vaginal fødsel», så navlestrengs-pH kunne derfor ikke brukes som utfallsmål.
En annen svakhet ved registerdataene er at vi ikke har oppfølgingsdata om hvordan det gikk med barna som hadde lav Apgar-skår. I våre analyser er det brukt metoder som krever uavhengige data. Vi har ikke tatt høyde for en eventuell større avhengighet mellom observasjonene gjort for eksempel i 2000 og 2001 sammenliknet med observasjonene gjort i 2000 og 2006.
Konklusjon
I analysen av den kliniske praksisen vedrørende fødselsmetode for kvinner med barn i seteleie på Ullevål fremstår det som om praksisen kan ha blitt påvirket av resultatene fra The Term Breech Trial, (TBR) som kom i 2000. I 2007 begynte en endring tilbake mot praksisen slik den fremsto før TBT, selv om andelen planlagte vaginale fødsler ikke ble så høy som før studien kom.
Vi fant en større andel barn med lav Apgar-skår etter 5 minutter hvis kvinnen var i gruppen som var selektert til planlagt vaginal fødsel, og hvis barnet var født før termin. På tross av endringer i den kliniske praksisen i studieperioden var det ingen forskjell i antallet barn med lav Apgar-skår da studieperioden ble delt i to.
Referanser
1. Bergsjø P, Molne K, Nesheim B-I, red. Obstetrikk og gynekologi. 3. utg. Oslo: Gyldendal Akademisk; 2015.
2. Veileder i fødselshjelp 2014. Oslo: Den norske legeforening; 2014. Tilgjengelig fra: http://legeforeningen.no/Fagmed/Norsk-gynekologisk-forening/Veiledere/Veileder-i-fodselshjelp-2014/ (nedlastet 25.09.2018).
3. Moster D, Hånes H. Fakta om keisersnitt [internett]. Oslo: Folkehelseinstituttet; 28.11.2013 [oppdatert 18.11.2015, sitert 25.09.2018]. Tilgjengelig fra: http://www.fhi.no/artikler/?id=52705.
4. Albrechtsen S, Rasmussen S, Dalaker K, Irgens LM. The occurrence of breech presentation in Norway 1967–1994. Acta Obstetricia et Gynecologica Scandinavica. 1998;77(4):410–5.
5. Øian P, Albrehtsen S, Berge L, Børdahl PE, Egeland T, Henriksen T, et al. Fødsel av barn i seteleie til termin – assistert vaginal fødsel eller keisersnitt? Oslo: Sintef; 2003. SMM-rapport 3/2003. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/rapporter/2009-og-eldre/smm-rapporter/smm-rapport_03-03_foedsel_av_barn_-i_seteleie_til_termin.pdf (nedlastet 21.06.2019).
6. Hannah ME, Hannah WJ, Hewson SA, Hodnett ED, Saigal S, Willan AR. Planned caesarean section versus planned vaginal birth for breech presentation at term: a randomised multicentre trial. Term Breech Trial Collaborative Group. Lancet. 2000;356(9239):1375–83.
7. Glezerman M. Five years to the term breech trial: the rise and fall of a randomized controlled trial. American Journal of Obstetrics and Gynecology. 2006;194(1):20–5.
8. Bergsjø P. Keisersnitt gjennom 40 år. Norsk Epidemiologi – Norwegian Journal of Epidermiology. 2007;17(2):185–90.
9. Belfrage P, Gjessing L. The term breech presentation. A retrospective study with regard to the planned mode of delivery. Acta Obstetricia et Gynecologica Scandinavica. 2002;81(6):544–50.
10. Albrechtsen S. Vaginal forløsning ved seteleie. Tidsskrift for Den norske legeforening 2010;130(6):589.
11. Helsedirektoratet. Et trygt fødetilbud: Kvalitetskrav til fødselsomsorgen (IS-1877). Oslo: Helsedirektoratet; 2010. Tilgjengelig fra: https://www.helsebiblioteket.no/samfunnsmedisin-og-folkehelse/helsefremmende-og-forebyggende-tiltak/retningslinjer-og-veiledere/et-trygt-fodetilbud.kvalitetskrav-til-fodselsomsorgen (nedlastet 25.09.2018).
12. Toivonen E, Palomäki O, Huhtala H, Uotila J. Selective vaginal breech delivery at term – still an option. Acta Obstet Gynecol Scand. 2012;91(10):1177.
13. Villar J, Valladares E, Wojdyla D, Zavaleta N, Carroli G, Velazco A, et al. Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America. Lancet. 2006;367(9525):1819–29.
14. Cunningham FG, Leveno K, Bloom S, Hauth J, Rouse D. Williams obstetrics. 23. utg. New York: McGraw-Hill Medical; 2010.
15. Casey BM, McIntire DD, Leveno KJ. The continuing value of the Apgar score for the assessment of newborn infants. The New England Journal of Medicine. 2001;344(7):467–71.
16. Folkehelseinstituttet. Årstabeller for Medisinsk fødselsregister 2011. Fødsler i Norge. Oslo: Folkehelseinstituttet; 2013. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/moba/pdf/fodsler-i-norge-2011-pdf.pdf (nedlastet 14.07.2017).
17. Vistad I, Hustad B, Cvancarova M. Vaginal breech delivery during the last ten years. A prospective registration study. Acta Obstet Gynecol Scand. 2012;91:142-3.
18. Dalaker K. Veileder i fødselshjelp 1998. Oslo: Den norske legeforening; 1998. Tilgjengelig fra: https://legeforeningen.no/Fagmed/Norsk-gynekologisk-forening/Veileder-arkiv--utgatte-versjoner/veileder-i-fodselshjelp-1998/ (nedlastet 25.9.2018).
19. Mattila M, Rautkorpi J, Heikkinen T. Pregnancy outcomes in breech presentation analyzed according to intended mode of delivery. Acta Obstetricia et Gynecologica Scandinavica: 2015;94(10):1103–6.
20. Andreasen S, Nielsen EW, Oian P. Fødselsmetode ved seteleie. Tidsskrift for Den norske legeforening: 2010;130(6):605–8.
21. Goffinet F, Carayol M, Foidart JM, Alexander S, Uzan S, Subtil D, et al. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium. American Journal of Obstetrics and Gynecology. 2006;194(4):1002–11.
22. Taylor LK, Simpson JM, Roberts CL, Olive EC, Henderson-Smart DJ. Risk of complications in a second pregnancy following caesarean section in the first pregnancy: a population-based study. The Medical Journal of Australia. 2005;183(10):515–9.
23. Altman M, Sandstrom A, Petersson G, Frisell T, Cnattingius S, Stephansson O. Prolonged second stage of labor is associated with low Apgar score. European Journal of Epidemiology. 2015;30(11):1209–15.
24. Kok M, Gravendeel L, Opmeer BC, van der Post JA, Mol BW. Expectant parents' preferences for mode of delivery and trade-offs of outcomes for breech presentation. Patient Education and Counseling. 2008;72(2):305–10.
25. Zhu T, Tang J, Zhao F, Qu Y, Mu D. Association between maternal obesity and offspring Apgar score or cord pH: a systematic review and meta-analysis. Scientific Reports. 2015;5:18386.
26. Kharkova OA, Grjibovski AM, Krettek A, Nieboer E, Odland JO. Effect of smoking behavior before and during pregnancy on selected birth outcomes among singleton full-term pregnancy: A Murmansk county birth registry study. International Journal of Environmental Research and Public Health. 2017;14(8):867. DOI: 10.3390/ijerph14080867.
27. Thorngren-Jerneck K, Herbst A. Low 5-minute Apgar score: a population-based register study of 1 million term births. Obstetrics and Gynecology. 2001;98(1):65–70.
28 Vistad I, Klungsoyr K, Albrechtsen S, Skjeldestad FE. Neonatal outcome of singleton term breech deliveries in Norway from 1991 to 2011. Acta Obstetricia et Gynecologica Scandinavica. 2015:94(9):997–1004.
29. Whyte H, Hannah ME, Saigal S, et al. Outcomes of children at 2 years after planned cesarean birth versus planned vaginal birth for breech presentation at term: the International Randomized Term Breech Trial. Am J Obstet Gynecol. 2004;191(3):864–71.
30. Papile LA. The Apgar score in the 21st century. The New England Journal of Medicine. 2001;344(7):519–20.
31. Locatelli A, Incerti M, Ghidini A, Greco M, Villa E, Paterlini G. Factors associated with umbilical artery acidemia in term infants with low Apgar score at 5 min. European Journal of Obstetrics, Gynecology, and Reproductive Biology. 2008;139(2):146–50.


















0 Kommentarer