Organiseringen av hjemmesykepleien kan gå ut over sikkerhet og kvalitet
Sammendrag
Bakgrunn: Hjemmesykepleien er Norges største primærhelsetjeneste, og antall tjenestemottakere øker. Måten hjemmesykepleien er organisert på, kan forbedre eller forverre kvaliteten og pasientsikkerheten. Regjeringen ønsker en organisering som er forskningsbasert.
Hensikt: Hensikten med denne studien er å få økt kunnskap om hvordan kommunenes beslutningstakere begrunner sine valg, og om hvordan de beskriver og vektlegger kvalitet, pasientsikkerhet og helsefremming i organiseringen av hjemmesykepleien.
Metode: Studien er basert på en komparativ casestudie av to norske kommuner. I hver av kommunene samlet vi inn data fra et fokusgruppeintervju med lokalpolitikere, et individuelt intervju med administrasjonslederen, og kommunedokumenter. Vi analyserte datamaterialet ved å bruke induktiv innholdsanalyse og sammenliknet dataene fra de to kommunene.
Resultat: I begge kommunene har administrasjonens innstillinger avgjørende betydning for hvordan hjemmesykepleien organiseres, mens forskningsbasert kunnskap og folkehelsearbeid har veldig liten betydning. Kvalitet og sikkerhet har middels betydning i den ene kommunen, og liten i den andre. Avstanden mellom beslutningstakernes nivå og pasientnivået virker stor.
Konklusjon: Studien viser at organiseringen av hjemmesykepleien er kompleks og fragmentert, og det kan stilles spørsmål ved om organiseringen oppfyller lovkravene for kvalitet og forsvarlighet.
Referer til artikkelen
Kattouw C, Wiig S. Organiseringen av hjemmesykepleien kan gå ut over sikkerhet og kvalitet. Sykepleien Forskning. 2018;13(74391):e-74391. DOI: 10.4220/Sykepleienf.2018.74391
Hjemmesykepleien er Norges største primærhelsetjeneste, og antall tjenestemottakere øker (1, 2). I Norge er kommunene ansvarlige for organiseringen av hjemmesykepleien. Organiseringsvalgene tas lokalt av folkevalgte politikere i samarbeid med kommunens administrasjonsledelse.
Beslutninger kan forstås ut fra en instrumentell rasjonalitet, der man har klare mål og informasjon om alle tenkelige alternativer for å nå målene, og velger den beste løsningen. Beslutninger kan også tas basert på en kommunikativ rasjonalitet, der involverte aktører med ulike mål og verdier deltar i beslutningsprosessen, og der beslutningen tas ut fra en enighet om de beste argumentene (3).
Organisering i kommunen
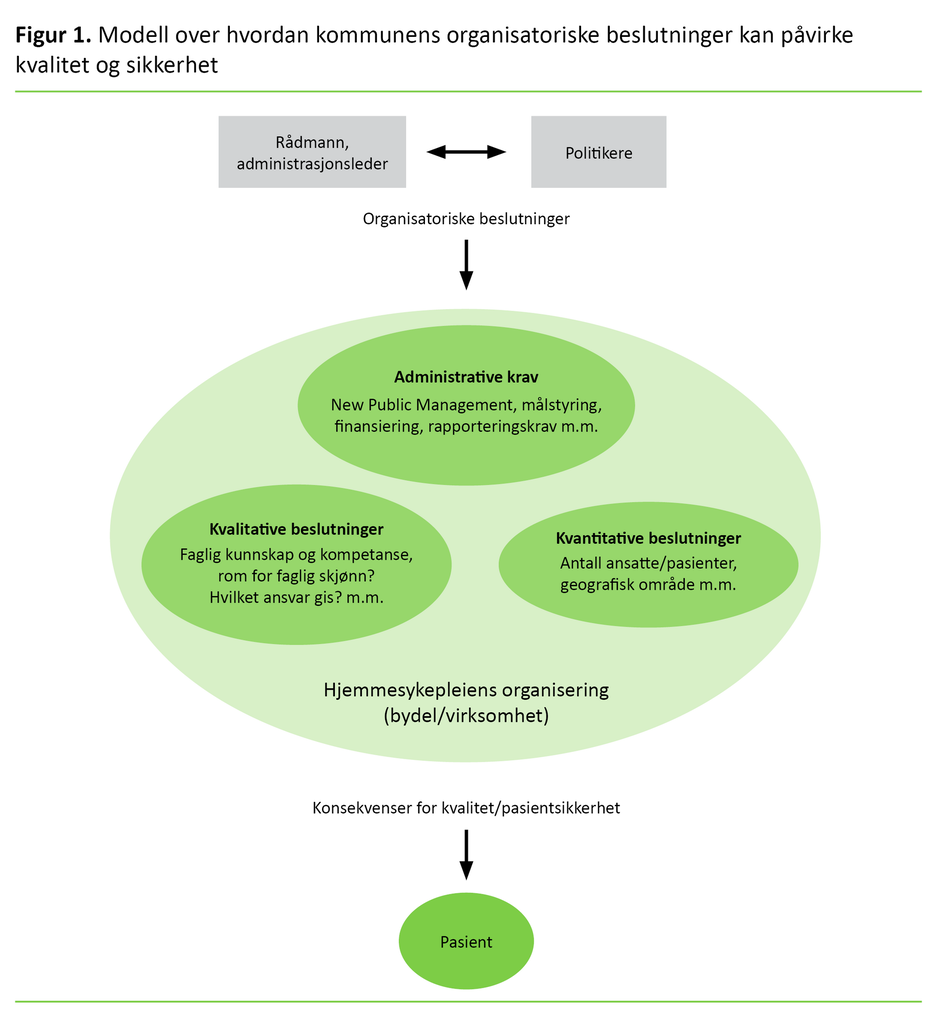
Hvordan Kommune-Norge organiserer hjemmesykepleien har betydning for både kvaliteten og pasientsikkerheten. Tjenester av god kvalitet forstås i denne artikkelen som virkningsfulle, trygge og sikre tjenester som involverer brukerne og gir dem innflytelse, er samordnet og preget av kontinuitet (4). Valget av hjemmesykepleieorganisering som tas av beslutningstakere, slik som politikere og kommuneadministrasjonen, kan relateres til tre forskjellige faktorer:
- antall ansatte en pasient må forholde seg til,
- faglig kunnskap og kompetanse blant de ansatte, og
- (ytre) administrative krav og forventninger som kan samvirke eller være en konsekvens av beslutninger.
Ifølge regjeringen må pasienter ofte forholde seg til mange ukjente ansatte som kommer tett på den enkeltes private sfære. Det kan gå ut over pleiekontinuiteten, verdigheten, trygghetsfølelsen og pasientsikkerheten (5). Hvilke krav beslutningstakere stiller til den faglige kunnskapen og kompetansen hos dem som utfører pleien, kan også være av stor betydning for kvaliteten og sikkerheten (6).
Et eksempel er kompetanse innen rehabilitering, der oppmerksomheten rettes mot hva som er viktig for pasienten (7). Videre er det viktig at hjemmesykepleiere gis rom til å kunne utøve faglig skjønn. Det forutsetter et visst forhandlingsrom og mulighet til reell brukermedvirkning i pleieutøvelsen (8).
New Public Management
Beslutningstakere har også innflytelse på de administrative kravene som rettes til hjemmesykepleiere, samt på hvordan og hvor mye det for eksempel forventes at de ansatte rapporterer til ledelsen. Mange norske kommuner innførte New Public Management-forankrede instrumenter som resultat- og målstyring og bestiller–utfører-modell (9).
Ved en bestiller–utfører-modell defineres pleiebehovet i et vedtak av andre (bestilleren) enn dem som utfører pleien hos pasienten. Studier indikerer at modellen kan medføre økt byråkratisering, som standardisering, regelstyring og skriftliggjøring (10), og dermed en forverring av muligheten til brukermedvirkning (11). Figur 1 viser hvordan de tre ovennevnte faktorene har betydning for både kvaliteten og pasientsikkerheten.
Hensikten med studien
Det er begrenset kunnskap om beslutningstakernes begrunnelse for valg av organiseringsmodell og hvilke faktorer de vurderer i denne sammenhengen. Hensikten med studien vår var å få mer kunnskap om hvordan kommunenes beslutningstakere begrunner sine valg, og om hvordan de beskriver og vektlegger kvalitet, pasientsikkerhet og helsefremming i organiseringen av hjemmesykepleien. Studien belyser følgende forskningsspørsmål:
- Hvordan beskriver kommunepolitikere og administrasjonsledere god kvalitet og pasientsikkerhet i hjemmesykepleien, og hva betyr dette for dagens organisering?
Metode
Studien er basert på en komparativ casestudie (12) av to kommuner («kommune 1 og 2») i perioden 2015–2016. En casestudie kan defineres som empirisk forskning som ved å bruke ulike datainnsamlingsmetoder undersøker et samtidsfenomen (casen) i sin kontekst i den virkelige verden, særlig når grensene mellom kontekst og fenomen ikke er entydige (12).
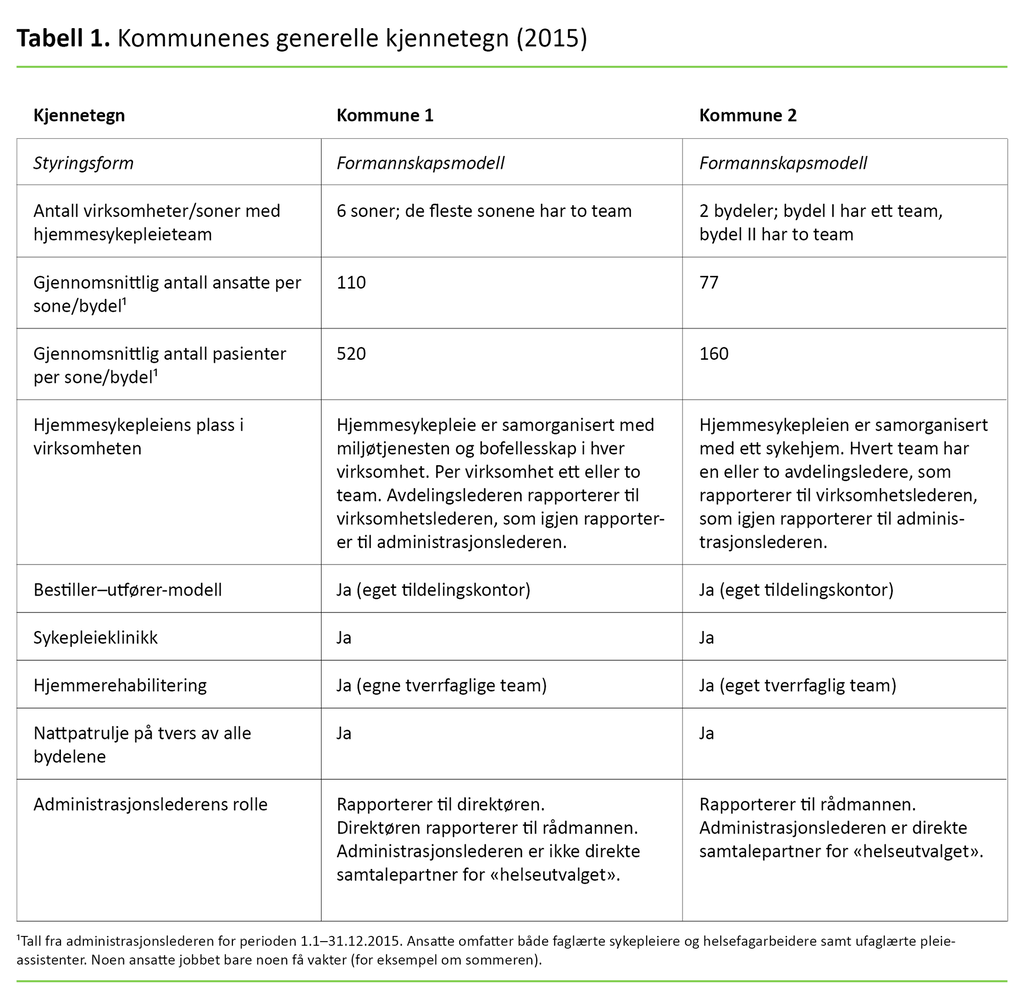
Vi valgte kommunene fordi de er lokalisert i samme region og har lik politisk styringsmodell, men har ulik størrelse og organisering. Begge kommunene er politisk styrt med en såkalt formannskapsmodell. Kommune 1 er cirka fem ganger større i innbyggerantall enn kommune 2. Videre benytter begge kommunene seg av en bestiller–utfører-modell i hjemmesykepleien.
I hver kommune samlet vi data fra et fokusgruppeintervju med henholdsvis fem og fire politikere med minst 3,5 års erfaring i et såkalt «helseutvalg», fra et individuelt intervju med administrasjonslederen og fra en innsamling og analyse av kommunedokumenter fra perioden 2000–2015.
Søk
Vi søkte med ordet «hjemme*» i søkefeltet i kommunenes dokumentsystem på kommunenes websider for å finne politiske dokumenter om både hjemmesykepleien og hjemmetjenester fra år 2000.
I begge kommunene fant vi handlings- og økonomiplaner, kommuneplaner og møtereferater. Søket ga 27 dokumenter i kommune 1 og 29 dokumenter i kommune 2. Totalt inngår elleve informanter i studien, og vi gjennomførte intervjuene fra april til juli 2015.
Intervjuer
I alle intervjuene brukte vi den samme intervjuguiden. Temaene i intervjuguiden dekket organiseringen av hjemmesykepleien generelt samt mer spesifikt grunnlaget for kommunenes hjemmesykepleieorganisering, kvalitet og pasientsikkerhet i hjemmesykepleien.
Under intervjuet fikk informantene utdelt et ark som fremstilte seks mulige faktorer: «forskning», «tidligere erfaringer», «pasientsikkerhet», «kvalitet», «økonomi» og «innstillinger fra administrasjonen». Faktorene ble diskutert for å få frem ulike perspektiver.
Vi tok opp alle intervjuene på lydbånd og transkriberte dem ordrett. Vi analyserte datamaterialet ved å bruke induktiv innholdsanalyse (13) og sammenliknet de to kommunene. For dokumentene gjaldt denne analysen kun for relevante avsnitt fra 2015. Tidligere dokumenter ga større forståelse for kommunenes historie når det gjaldt hjemmesykepleieorganiseringen.
Studien er rapportert til og godkjent av Norsk senter for forskningsdata (NSD) (prosjektnummer 42252).
Resultater
Før vi beskriver resultatene av dataanalysen, gjengir vi først kommunenes kjennetegn (tabell 1).
Grunnlaget for kommunenes hjemmesykepleieorganisering
Dokumentene viser at kommune 1 gjennomførte flere organisatoriske endringer i perioden 2000–2015. Kommune 1 innførte en resultatenhetsorganisering i 2000 med en 2-nivåstruktur (med rådmanns- og virksomhetsnivå) og bestiller–utfører-modellen. Kommune 1 gikk fra fjorten til åtte enheter i 2003 basert på en «skjønnsmessig grunnlagsvurdering».
I 2010 ble åtte enheter til sju, og i 2012 ble sju virksomheter til seks for å gjøre enhetene mer «robuste». Ifølge politikerne i den minste kommunen (2) ble teamet i bydel 2 delt i to av denne grunnen:
«Det var noe de så var nødvendig … for å kunne gi bedre service …, sikkert i forhold til antall ansatte, at det var mange ansatte …. Og for å få en bedre struktur på driften, så valgte de å dele seg i to.» (Politikere i kommune 2)
I kommune 2 sa politikerne at de ikke ble involvert i beslutningen. Resultatene viser at verken forskning eller helsefremming lå til grunn for organiseringen av hjemmesykepleien i noen av kommunene, men det gjorde derimot innstillinger fra administrasjonen. Politikerne sa at de var helt avhengige av disse innstillingene.
Økonomien dominerer
Politikere i kommune 1 sa at «planene ofte virker veldig flotte», men at de må lese «mellom linjene» fordi det er for lite kunnskap om hvorvidt planene virker. Politikerne i kommune 1 var samstemte i at det er økonomi som ligger til grunn for enhver omorganisering for å spare penger. Denne faktoren dominerer, men politikerne tvilte på om endringene fører til innsparing, siden også endringer krever ressurser.
Ifølge administrasjonslederen i kommune 1 var innføringen av bestiller–utfører-modellen en organisatorisk trend, og vedkommende var usikker på om kvalitet eller økonomi lå til grunn for dagens organisering. Dokumentene fra perioden 2003–2015 i denne kommunen viste at økonomi var mer fremtredende enn kvalitet.
For eksempel konkluderte kommunen med, basert på brukerundersøkelser i 2005, 2008 og 2010, at kvaliteten hadde blitt dårligere da den innførte bestiller–utfører-modellen på grunn av redusert brukermedvirkning, tilgjengelighet, pålitelighet og informasjon. I tillegg hadde pasientene fått flere ansatte å forholde seg til.
Disse brukererfaringene så ikke ut til å ha hatt innflytelse på organiseringen. I dokumentene ble økonomi vektlagt betraktelig mer enn pasientopplevelsene, og derfor ønsket kommunen å satse enda mer på bestiller–utfører-modellen. Dataanalysen viser at verken tidligere erfaringer eller pasientsikkerhet var av betydning for organiseringsgrunnlaget i kommune 1, men i kommune 2 hadde disse to faktorene muligens noe betydning.
Kvalitet ble fremhevet som en viktig faktor i kommune 2, og alle informantene i kommune 2 sa at kvalitet har stått veldig høyt når det gjaldt hvordan hjemmesykepleien er organisert. Ifølge dem ble derfor også ett team delt i to. En samlet vurdering av funnene i begge kommunene viser at helsefremming i form av folkehelsearbeid (jf. folkehelseloven) ikke har hatt noen betydning for dagens organisering av hjemmesykepleien.
Betydningen av kvalitet og pasientsikkerhet
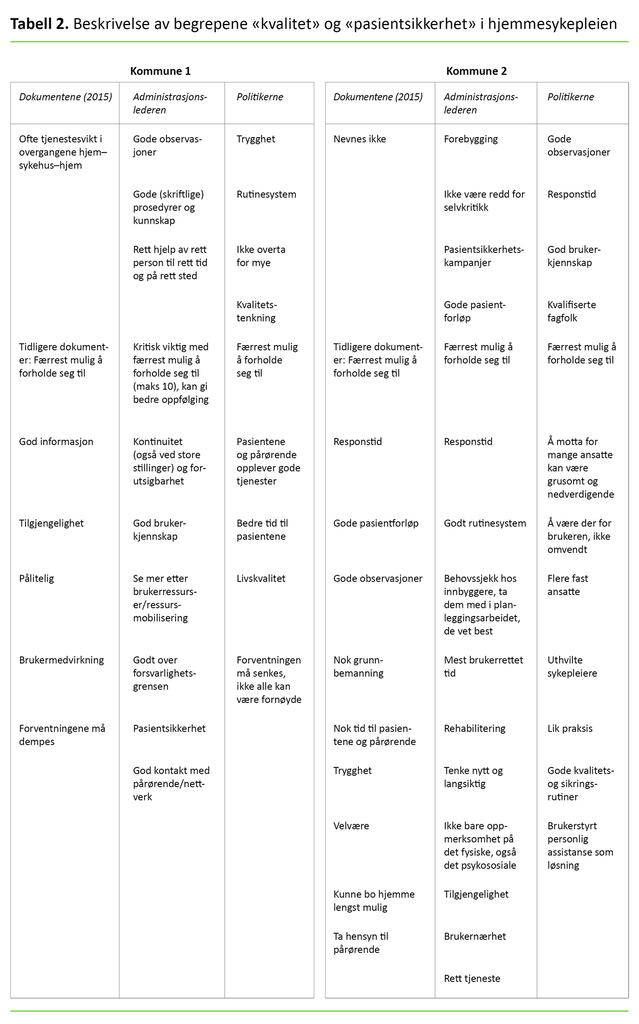
Når kvaliteten og pasientsikkerheten i hjemmesykepleien skal defineres, viser analysen av datamaterialet likheter og ulikheter hos informantene og i dokumentene fra begge kommunene (se tabell 2).
Det var kun administrasjonslederen i kommune 2 som sa at det var nødvendig med en behovssjekk blant innbyggerne i kvalitetsarbeidet, og at innbyggerne må tas med på planleggingen siden «de vet best». Informantene og dokumentene nevnte også «rett hjelp, av rett person, rett tid, rett sted», kvalifiserte fagfolk, god kontakt med de pårørende og oppmerksomhet på det psykososiale da de omtalte hva kvalitet og sikkerhet i hjemmesykepleien er.
Det var enighet på tvers av kommunene om at pasientene må ha færrest mulig ansatte å forholde seg til. Politikerne i kommune 1 uttrykte at det var viktig med livskvalitet og bedre tid til pasientene, men at forventningene til tjenestestandard må senkes, og at ikke alle pasienter kan være fornøyde. I samsvar med dette viser dokumenter i kommune 1 at forventningene om økte tjenestestandarder må dempes grunnet kommunenes reduserte inntekter.
Vurdering av hjemmesykepleiens organisering
Når det gjelder dagens organisering av hjemmesykepleien, var alle kildene i begge kommunene samstemte om at «pasientene nå har altfor mange ansatte å forholde seg til». Dokumentene i kommune 1 viste flere steder til at teamsammenslåing gjør hjemmesykepleien mer robust og gir økonomiske besparelser. Også administrasjonslederen støttet denne tanken:
«En geografisk oppdeling trengs i kommunen, men det blir mer bærekraftig med fire virksomheter i stedet for seks, som også kan gi flere ansatte å ta [fra en større gruppe ansatte] hvis man ønsker små team.» (Administrasjonslederen i kommune 1)
Likevel sa vedkommende at det er mulig å miste kontrollen og oversikten ved for store enheter. Politikerne fremsto som mer skeptiske til en sammenslåing av team med tanke på konsekvensene for de ansatte, som må omstille seg:
«Så er det noe med at helsevesenet og andre vesener skal omstilles hele tiden. Som fagfolk blir man jo schizofren på en måte … Alle disse politikerne som stadig skal finne på noe nytt for å markere seg … Man holder på hele tiden. Så jeg sier ikke at vi ikke skal omstille, men gi de fagfolkene også litt fred til å jobbe.» (Politiker i kommune 1)
Forskjellig syn på bestiller–utfører-modellen
I samsvar med dokumentene vektla administrasjonslederen i kommune 1 bestiller–utfører-modellen. Modellen ble omtalt som fornuftig i lys av rettssikkerhetskravene, men det fremgikk at det var nødvendig med en forenkling. Politikerne i kommune 1 snakket derimot få ganger om denne modellen og virket nøytrale overfor den, eller de ønsket å avskaffe den av følgende grunn:
«Det er en kjempebyråkratisering [som også] Norsk Sykepleierforbund vurderer som bare tull … Du skal først bestille, og så venter du på at noen andre skal utføre det. Hvorfor kan ikke en og samme person gjøre den jobben?» (Politiker i kommune 1)
Blant politikere kom det også frem at rettssikkerheten og dokumentasjonskrav blir viktigere: «Har du ikke dokumentert, just forget it.»
Verken bestiller–utfører-modellen eller rapporteringskrav ble nevnt i kommune 2. Der var alle kildene positive til en fremtidig sammenslåing og samlokalisering av alle teamene. En sammenslåing kunne ikke, ifølge dokumentene, gi «ulemper for pasientene». Administrasjonslederen brukte ordet «synergi», men sa at argumentet mot sammenslåing var at den potensielt kunne føre til for mange ansatte å forholde seg til.
Selv om det var positivt med en samlokalisering ifølge politikerne i denne kommunen, ble det bedre service med flere team: «… færre å forholde seg til.» Resultatene viste at kun politikere i begge kommunene reflekterte over hvordan de ansatte opplevde dagens organisering, og de var bekymret for tidspress og stress og manglende tid til pasientene, samtaler, bruk av skjønn samt for mye økonomistyring.
Diskusjon
I tabell 3 viser vi en oversikt over alle faktorenes betydning for kommunenes hjemmesykepleieorganisering.
Til tross for at det i en melding til Stortinget om fremtidens primærhelsetjeneste (1) forventes at organiseringen av hjemmesykepleien er forskningsbasert, og at helsefremming skal vektlegges sterkt (14), viser resultatene det motsatte. Den manglende forskningsbaserte tilnærmingen kan muligens forklares med at forskning ikke er overordnet styrende ved beslutningstaking (15).
Derimot viser resultatene at innstillinger fra administrasjonen har hatt en avgjørende betydning for organiseringen av hjemmesykepleien. Det kan gjenspeile en økende tendens til «at viktige beslutninger trekkes ut av kommunestyret og inn i organer som ikke er direkte folkevalgte», en såkalt fragmentering (16, s. 129).
Også andre studier beskriver en utvikling hvor kommunestyret har blitt mer som et vedtaksorgan (17), der økende detaljstyring fra statlig hold ser ut til å ha store konsekvenser for beslutningsprosessene (18). Myndighetenes økende rapporteringskrav fremheves som en viktig faktor i beslutningstakingen, men på dette punktet viser resultatene forskjeller blant informantene.
Administrasjonslederen fremhevet bestiller–utfører-modellen som et svar på disse kravene, mens politikerne problematiserer denne modellen ved at det blir mer byråkrati, og noen vurderer å avskaffe modellen. I et beslutningsperspektiv (3) viser resultatene at ulike aktører har ulike verdisett og mål (jf. kommunikativ rasjonalitet), samtidig som det tyder på at innstillingene fra administrasjonen ofte er det alternativet som følges (instrumentell rasjonalitet) uten at politikerne alltid opplever at valgalternativene er tilstrekkelig utredet med tanke på kvalitet og pasientsikkerhet.
Kritikk av bestiller–utfører-modellen
Tidligere forskning viser at en såkalt resultatenhetsorganisering ikke medfører bedre økonomistyring eller effektivitet, men skaper byråkrati og høyere administrasjonskostnader (19). En organisering med utgangspunkt i New Public Management kan medføre større kostnader og flere klager (20). Spesifikt for hjemmesykepleien beskrives bestiller–utfører-modellen i tidligere studier som en trussel for brukermedvirkning (11) og faglig forsvarlighet (21).
Til tross for denne kritikken satser administrasjonslederen i kommune 1, i samsvar med dokumentene, på denne modellen med henvisning til rettssikkerheten. Denne beslutningen kan tyde på at modellen i kommune 1 har fått et såkalt beskyttende immunforsvar (22).
I tillegg til sterk kritikk av bestiller–utfører-modellen tyder tidligere forskning på at en sammenslåing av hjemmesykepleieteam kan gjøre de ansatte urolige og utrygge og forårsake en overkompleksitet i systemet (23). En teamsammenslåing medfører at pasienter må forholde seg til flere ansatte med større team, og dermed kan oppleve dårligere kvalitet og pasientsikkerhet (4).
Studier har vist at selvstyrte team med færre ansatte kan gi både et bedre pleietilbud, et redusert pleiebehov (24), lavere kostnader og mer fornøyde ansatte (25, 26). I lys av dette tyder funnene i studien vår på flere paradokser. Flere beslutninger som fremstår som rasjonelle, viser at de ikke nødvendigvis har den tiltenkte virkningen (3).
Motstridende argumenter for sammenslåing
Argumentene for en sammenslåing samsvarer ikke med tidligere forskning. I kommune 2 ble ett team delt i to for å få bedre kvalitet og færre ansatte å forholde seg til. Dermed er det paradoksalt at kommunen senere besluttet å slå sammen alle tre teamene. Paradokset synes forsterket ved at kildene i begge kommunene påpekte at pasientene allerede hadde for mange personer å forholde seg til.
Paradokset kan virke enda større når vi ser på de tallmessige konsekvensene av en sammenslåing av team. Selv om tabell 1 må tolkes med forbehold, er det teoretisk mulig at en pasient i kommune 1 får 110 forskjellige ansatte innom på ett år. I tillegg møter noen pasienter også ansatte fra nattpatruljen og hverdagsrehabiliteringen, sykepleierstudenter med flere.
Vi kan stille spørsmål ved hva dette betyr for de mest sårbare pasientene som har et sterkt behov for pleiekontinuitet (27). Vår studie tyder på et ledelsesparadoks (28) fordi kommunen er mer oppmerksom på kontinuitet i den daglige driften enn på pasientenes kontinuitetsbehov.
Kvalitet og sikkerhet er truet
Tidligere forskning tyder på at ansatte på gulvet og beslutningstakere kan ha en varierende forståelse av begrepet «kvalitet» (29). Vår studie viser at beslutningstakerne har en bred forståelse av hva kvalitet og pasientsikkerhet innebærer i hjemmesykepleien gjennom å påpeke viktigheten av å ha færrest mulig ansatte å forholde seg til (4), behovet for kvalifiserte fagfolk (6) samt oppmerksomhet på livskvalitet (30) og brukermedvirkning (8).
Ifølge regjeringen virker kommunenes valgfrihet muligens mot sin hensikt fordi den valgte organiseringsformen tidvis ikke samsvarer med lovkravene for forsvarlighet og kvalitet (1). Når det gjelder vurderingen av dagens organisering, kan politikernes utsagn gi inntrykk av at kvaliteten og sikkerheten er truet.
Det kan stilles spørsmål ved i hvilken grad forsvarlighetskravene kan oppfylles i en organiseringsstruktur som kan vurderes som kompleks og fragmentert, med stor avstand mellom de som tar beslutningene og pasientene, der pasientene ifølge alle datakildene har for mange ansatte å forholde seg til.
Studien har flere begrensninger. Data er kun samlet fra to kommuner, og ansatte og pasienter er ikke med i utvalget. Hovedforfatteren har jobbet i hjemmesykepleien siden 2003. Begge forfatterne bidro i analyseprosessen for å styrke analysen og troverdigheten samt unngå påvirkning.
Konklusjon
I begge kommunene har administrasjonens innstillinger en avgjørende betydning for hvordan hjemmesykepleien organiseres, mens forskningsbasert kunnskap og folkehelsearbeid har liten betydning. Lokalpolitikernes rolle virker marginalisert ved at de først kommer på banen i vedtaksfasen, og avstanden mellom beslutningstakernes nivå og pasientnivået er stor.
Det var flere forskjeller mellom kommunene. I den største kommunen hadde bestiller–utfører-organisering, rapporterings- og vedtakskrav og spesielt økonomien meget stor betydning for hvordan de organiserte hjemmesykepleien. Disse momentene hadde liten betydning i den minste kommunen.
Til tross for en ganske bred forståelse blant beslutningstakere av hva kvalitet og pasientsikkerhet innebærer, var disse faktorene i praksis kun middels vektlagt i den minste kommunen, mot lite vektlagt i den største.
Et fellestrekk ved begge kommunene var at de forventet fordeler med en sammenslåing av hjemmesykepleieteam og virksomheter. At de ønsker en sammenslåing, fremstår som paradoksalt siden alle informantene fremhevet at pasientene bør ha færrest mulig ansatte å forholde seg til.
I samsvar med nyere stortingsmeldinger (1, 5) anbefaler vi derfor kommunenes beslutningstakere å
- ha oppmerksomheten rettet mot tjenestekvalitet og helsefremming i lokalsamfunnet med utgangspunkt i borgerens perspektiv
- kartlegge lokalsamfunnets (helse)behov, nettverk og ressurser, og
- basere hjemmesykepleiens organisering, finansiering og kommunens organisasjonsstruktur på de forrige to punktene.
Forskning tyder på at en slik tilnærming og organisering ikke bare kan føre til bedre helse i lokalsamfunnet, men også mer fornøyde pasienter eller borgere og ansatte samt økonomiske besparelser.
Referanser
1. Meld. St. nr. 26 (2014–2015). Fremtidens primærhelsetjeneste – nærhet og helhet. Oslo: Helse- og omsorgsdepartementet; 2015. Tilgjengelig fra: https://www.regjeringen.no/contentassets/d30685b2829b41bf99edf3e3a7e95d97/no/pdfs/stm201420150026000dddpdfs.pdf (nedlastet 04.04.2016).
2. Mørk E, Sundby B, Otnes B, Wahlgren M. Pleie- og omsorgstjenesten 2013. Statistikk om tjenester og tjenestemottakere. Oslo, Kongsvinger: Statistisk sentralbyrå; 2014. Tilgjengelig fra: http://www.ssb.no/helse/artikler-og-publikasjoner/_attachment/201126?_ts=1499f2338b0 (nedlastet 20.09.2015).
3. Engen OAH, Kruke BI, Lindøe PH, Olsen KH, Olsen OE, Pettersen KA. Perspektiver på samfunnssikkerhet. Oslo: Cappelen Damm Akademisk; 2016.
4. Institute of Medicine (US) Committee on Quality of Health Care in America. Crossing the quality chasm: a new health system for the 21st century. Washington, D.C.: National Academy Press; 2001.
5. Meld. St. nr. 29 (2012–2013). Morgendagens omsorg Oslo: Helse- og omsorgsdepartementet; 2013. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/meld-st-29-20122013/id723252/ (nedlastet 31.10.2014).
6. Hughes RG, red. Patient safety and quality: An evidence-based handbook for nurses. Rockville, MD: Agency for Healthcare Research and Quality (US); 2008. Tilgjengelig fra: https://www.ncbi.nlm.nih.gov/books/NBK2651/ (nedlastet 30.10.2016).
7. Bredland E, Linge OA, Vik K. Det handler om verdighet og deltakelse: verdigrunnlag og praksis i rehabiliteringsarbeid. 3. utg. Oslo: Gyldendal Akademisk; 2011.
8. Hanssen H, red. Faglig skjønn og brukermedvirkning i helse- og omsorgstjenestene. 2. utg. Bergen: Fagbokforlaget; 2015.
9. Vabo SI, Stigen IM. Moteslaveri, interesser og behov. En analyse av utbredelsen av «moderne» organisasjonsløsninger i norske kommuner. Nord Organ. 2004;6(1):48–88.
10. Vabø M. Norwegian home care in transition – heading for accountability, off-loading responsibilities. Health Soc Care Community. 2012;20(3):283–91.
11. Vik K, Eide A. Older adults who receive home-based services, on the verge of passivity: the perspective of service providers. Int J Older People Nurs. 2013;8(2):123–30.
12. Yin RK. Case study research: design and methods. 5. utg. Los Angeles: SAGE; 2014.
13. Graneheim UH, Lundman B. Qualitative content analysis in nursing research: concepts, procedures and measures to achieve trustworthiness. Nurse Educ Today. 2004;24(2):105–12.
14. Plochg T, Klazinga NS. Community-based integrated care: myth or must? Int J Qual Health Care. 2002;14(2):91–101.
15. Culyer AJ, Lomas J. Deliberative processes and evidence-informed decision making in healthcare: Do they work and how might we know? Evid Policy J Res Debate Pract. 2006;2(3):357–71.
16. St.meld. nr. 33 (2007–2008). Eit sterkt lokaldemokrati. Oslo: Kommunal- og regionaldepartementet; 2008. Tilgjengelig fra: http://www.regjeringen.no/nb/dep/kmd/dok/regpubl/stmeld/2007-2008/stmeld-nr-33-2007-2008-.html?regj_oss=1&id=517539 (nedlastet 12.12.2014).
17. Ringkjøb H-E, Folkestad B, Offerdal A, Aars J. Demokrati heile vegen – Gode styringsgrep og metodar for folkevalte. Bergen: Stein Rokkand Senter; 2007. Tilgjengelig fra: https://www.researchgate.net/publication/242781377_Gode_styringsgrep_og_metodar_for_folkevalte (nedlastet 4.12.2018).
18. Baldersheim H, Smith E. Lokalt demokrati uten kommunalt selvstyre?: En publikasjon fra Demokratiprogrammet ved Universitetet i Oslo. Oslo: Abstrakt forlag; 2011.
19. Berge DM. Økonomistyring i resultatkommunen. I: Torsteinsen H, red. Resultatkommunen: reformer og resultater. Oslo: Universitetsforlaget; 2012.
20. Hood C, Dixon R. A government that worked better and cost less?: evaluating three decades of reform and change in UK central government. 1. utg. Oxford: New York, NY: Oxford University Press; 2015.
21. Tønnessen S, Nortvedt P. Hva er faglig forsvarlig hjemmesykepleie? Sykepleien Forskning. 2012;7(3):280–5. Tilgjengelig fra: https://sykepleien.no/forskning/2012/10/hva-er-faglig-forsvarlig-hjemmesykepleie (nedlastet 14.12.2014).
22. Vabø M. Reformtrender og endringsparadokser. I: Vabø Mia, Vabo SI, red. Velferdens organisering. Oslo: Universitetsforlaget; 2014.
23. Andersen GR, Westgaard RH. Discrepancies in assessing home care workers’ working conditions in a Norwegian home care service: differing views of stakeholders at three organizational levels. BMC Health Serv Res. 2015;15(1):286. Tilgjengelig fra: http://www.biomedcentral.com/1472-6963/15/286 (nedlastet 21.10.2014).
24. Hussey PS, Schneider EC, Rudin RS, Fox DS, Lai J, Pollack CE. Continuity and the costs of care for chronic disease. JAMA Intern Med. 2014;174(5):742–8.
25. Nandram SS. Organizational innovation by integrating simplification. New York, NY: Springer; 2014.
26. Laloux F. Reinventing organizations: a guide to creating organizations inspired by the next stage of human consciousness. Brussel: Nelson Parker; 2014.
27. Woodward CA, Abelson J, Hutchison B. My home is not my home anymore: Improving continuity of care in homecare. Ontario: Canadian Health Services Research Foundation; 2001.
28. Gjevjon ER, Romøren TI, Kjøs BØ, Hellesø R. Continuity of care in home health-care practice: two management paradoxes. J Nurs Manag. 2013;21(1):182–90.
29. Wiig S, Aase K, von Plessen C, Burnett S, Nunes F, Weggelaar A, et al. Talking about quality: exploring how ‘quality’ is conceptualized in European hospitals and healthcare systems. BMC Health Serv Res. 2014;14(1):478.
30. Nies H. Communities as co-producers in integrated care. Int J Integr Care. 2014;14(2):1–4.















0 Kommentarer