Samhandlingsmøter ved pasientoverganger fra alderspsykiatrien
Sammendrag
Bakgrunn: Samhandling i helse- og sosialtjenesten har vært en utfordring i mange år, både nasjonalt og internasjonalt. Innen psykisk helsearbeid har det vært spesielt utfordrende å komme frem til tiltak som kan sikre kontinuitet ved pasientoverganger mellom spesialisthelsetjenesten og kommunehelsetjenesten.
Hensikt: Studiens hensikt var å undersøke hvilke erfaringer tverrfaglig helsepersonell hadde med å delta på samhandlingsmøter to uker etter at pasienten var utskrevet fra alderspsykiatrisk spesialisthelsetjeneste til sykehjem.
Metode: Studien er en delstudie av et større medvirkningsbasert kvalitetsutviklings- og aksjonsforskningsprosjekt. Dette prosjektet fokuserer på pasientorientert samhandling ved utskrivning til sykehjem – PASSUS. Studien omfatter en alderspsykiatrisk sykehusavdeling og fire sykehjem og er avgrenset til å undersøke ett av forbedringstiltakene: samhandlingsmøter. Studien har et deskriptivt kvalitativt design og tar utgangspunkt i nedskrevne erfaringer fra tolv samhandlingsmøter.
Resultat: Analysen av materialet ledet frem til fire kategorier som sammenfatter deltakernes beskrivelser: 1) informasjon om individualisert omsorg og behandlingstiltak, 2) kunnskapsutveksling, 3) anerkjennelse og bekreftelse av hverandre, og 4) forbedringstiltak.
Konklusjon: I denne studien møttes helsepersonell som hadde hatt ansvar for pasientoppfølgingen i alderspsykiatrisk sykehusavdeling, og helsepersonell som overtok oppfølgingen i sykehjemmet. Analysen viste at samhandlingsmøtet bidro til tverrfaglig kunnskapsutveksling, økt forståelse og innsikt i pasientens situasjon. Samhandlingsmøtene viser hvordan samhandling satt i system kan styrke kompetanse og skape sammenheng i tjenestene.
Referer til artikkelen
Hoff A, Jensen L, Eriksen S. Samhandlings­møter ved pasient­overganger fra alders­psykiatrien. Sykepleien Forskning. 2017;12(61369):e-61369. DOI: 10.4220/Sykepleienf.2017.61369
De siste årene har samhandling fått økt helsepolitisk (1) og forskningsmessig (2, 3) oppmerksomhet i Norge. Nasjonal helse- og omsorgsplan for 2011–2015 avdekket at mange pasienter fortsatt opplever at behandlingsforløpet er oppstykket. Manglende kontinuitet kan føre til utrygghet, feil i behandling og pleie, ineffektive tjenester og redusert livskvalitet for pasienter og pårørende (4).
I 2013 utga Helsedirektoratet rundskriv om nasjonale mål og prioriterte områder for helse- og omsorgstjenesten (5). De påpeker at brudd og svikt i helsetjenestetilbudet og mangelfull kommunikasjon særlig oppstår i overgangen mellom sykehus og sykehjem. De ber regionale helseforetak om å følge opp samarbeidsavtaler og i tillegg «sørge for samarbeid og dialogmøter mellom kommunehelsetjenesten, spesialisthelsetjenesten og andre tjenesteytere» (forfatters utheving) (5, s. 21).
Tverrfaglig og tverretatlig helsepersonell må sikre informasjonsoverføringen slik at gode og helsefremmende relasjoner mellom pasienten og helsepersonell opprettholdes i hele behandlingsforløpet (4). Utveksling av kunnskap, informasjon og erfaringer ved utskrivningsprosessen har stor betydning for videre tjenesteutvikling, kontinuitet og faglig forsvarlige pasientforløp.
Samhandling i psykisk helsetjeneste
Alvorlige psykiske lidelser hos eldre er ofte sammensatte (6). I den sårbare fasen hvor pasienten overføres fra alderspsykiatrisk sykehusavdeling (APS) til sykehjem, er utfordringen å få helsepersonell til å samarbeide for å unngå brudd på intervensjoner, relasjoner, mål og behandling (5). Tidligere forskning viser at vellykket samhandling mellom ulike nivåer i psykisk helsetjeneste påvirkes både på systemnivå, organisasjonsnivå og mellommenneskelig nivå (3).
Den enkelte tjenesteutøver kan gjennomføre samhandlingen ved at premissene for tverrsektorielt samarbeid legges på det organisatoriske nivået. Utdanningssystemet, helsesystemets organisering, politiske føringer, ideologi, struktur, ressurser, felles målsetting, vilje til samarbeid og kommunikasjon påvirker hverandre (7–10).
Samhandling er mer konkret og forpliktende enn samarbeid. Begrepet inneholder en norm om å gjøre noe sammen for å sikre flyt i arbeidsprosesser og skape sammenheng i tjenester og tiltak (11–13). Dette innebærer en gjensidig tilpasning mellom egne og kollegaers arbeidsoppgaver. Samhandling mellom enkeltpersoner krever «tillit, gjensidighet og likeverd» og en felles forståelse for situasjonen (11, s. 257).
Beskrivelse av studien
Studien er en kvalitativ delstudie av et større medvirkningsbasert kvalitetsutviklings- og aksjonsforskningsprosjekt: pasientorientert samhandling ved utskrivning til sykehjem (PASSUS) (14). Målsettingen i PASSUS var å utvikle og prøve en ny samhandlingsmodell som kunne styrke utskrivningsprosessen, kontinuiteten og informasjonsutvekslingen mellom APS og skjermete enheter eller langtidsenheter i sykehjem på person- og systemnivå (14, 15).
Ett av forbedringstiltakene i samhandlingsmodellen var å gjennomføre et tverrfaglig og tverretatlig samhandlingsmøte i sykehjemmet to uker etter utskrivningen (14). Hensikten med denne delstudien var å belyse hvilke erfaringer helsepersonell hadde med å delta i disse samhandlingsmøtene. Vi avgrenset delstudien til helsepersonells beskrivelse av egen rolle og fagutøvelse i en samhandlingsprosess.
Metode
Studien har et deskriptivt kvalitativt design og tar utgangspunkt i nedskrevne erfaringer fra tolv samhandlingsmøter. Samhandlingsmøtene ble gjennomført i sykehjem om lag to uker etter at pasienten var utskrevet fra APS. Ved hvert samhandlingsmøte deltok minst én spesialsykepleier og psykiater fra spesialisthelsetjenesten og minst én sykehjemslege og primærkontakt eller leder fra sykehjemmet.
Samhandlingsmøtene omfattet gjensidig utveksling av informasjon om pasientens symptombelastning og funksjon i nye omgivelser. På møtene tok de opp hvordan overføringen av opplysninger hadde fungert samt hvorvidt foreslåtte tiltak fra APS fungerte. Etter møtene svarte deltakerne på selvrapporteringsskjemaer med følgende åpne spørsmål:
- Hva bidro du med i samhandlingsmøtet?
- Hvordan opplevde du samhandlingsmøtet?
- Hva har du lært?
Spørsmålene ble utarbeidet i et samarbeid mellom representanter fra de inkluderte sykehjemmene og arbeidsgruppen ved en alderspsykiatriskseksjon som ble etablert i forarbeidet til PASSUS (14).
Utvalg
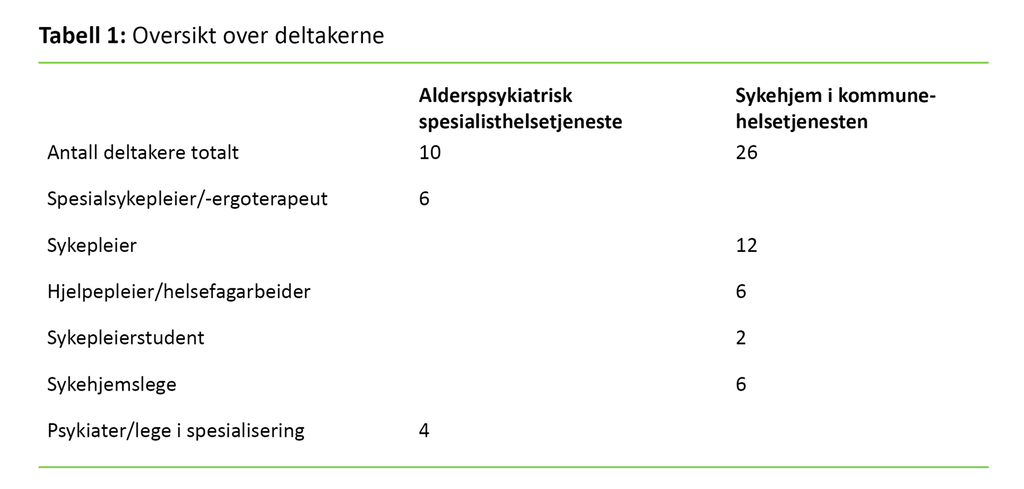
Vi rekrutterte ansvarlig lege eller psykiater og spesialsykepleier fra APS som hadde kjennskap til den aktuelle pasienten, og som hadde deltatt i utskrivningsprosessen til sykehjemmet. Videre rekrutterte vi sykehjemslege og primærkontakt eller leder som hadde kjennskap til den aktuelle pasienten etter overføring til sykehjemmet. Alle måtte beherske norsk skriftlig.
Vi inkluderte 10 deltakere fra APS og 26 fra sykehjem. Av deltakerne var 27 kvinner og 9 menn med ulik helsefaglig bakgrunn (tabell 1).
Datainnsamling
Vi satte av en time til hvert samhandlingsmøte. Data ble samlet inn med selvrapporteringsskjema umiddelbart etter hvert møte. Datamaterialet består av totalt 80 skjemaer. Deltakerne svarte for hånd på papir med korte setninger og stikkord. De håndskrevne svarene ble ordrett omskrevet til elektronisk tekst. Denne teksten utgjør studiens datamateriell på totalt 36 sider.
Etiske hensyn
Studien er godkjent av Personvernombudet ved helseforetaket og av ansvarlig ledelse for sykehjemmene. Vi innhentet skriftlig samtykke fra deltakerne før samhandlingsmøtet. De fikk informasjon om at deltakelsen var frivillig. Ingen trakk seg underveis i studien. Alle opplysninger som kom frem, ble behandlet på forsvarlig måte i henhold til person- og opplysningsloven og etter retningslinjer gitt av Datatilsynet (18, 19). Dette innebærer at selvrapporteringsskjemaer som inneholdt navn, ble avidentifisert. Det eksisterer ikke kodeliste med navn- og kontaktinformasjon.
Analyse
I arbeidet med datamaterialet benyttet vi kvalitativ innholdsanalyse inspirert av Graneheim og Lundman (16, 17). Kvalitativ innholdsanalyse kjennetegnes av en frem-og-tilbake-prosess mellom helheten og delene i datamaterialet. Teksten kan tolkes på ulike nivåer. Vi analyserte datamaterialet på et manifest nivå (16). Det innebærer at tolkningen ble knyttet nært til det som uttrykkes direkte i teksten. Hvert rapporteringsskjema ble derfor identifisert som analyseenheter.
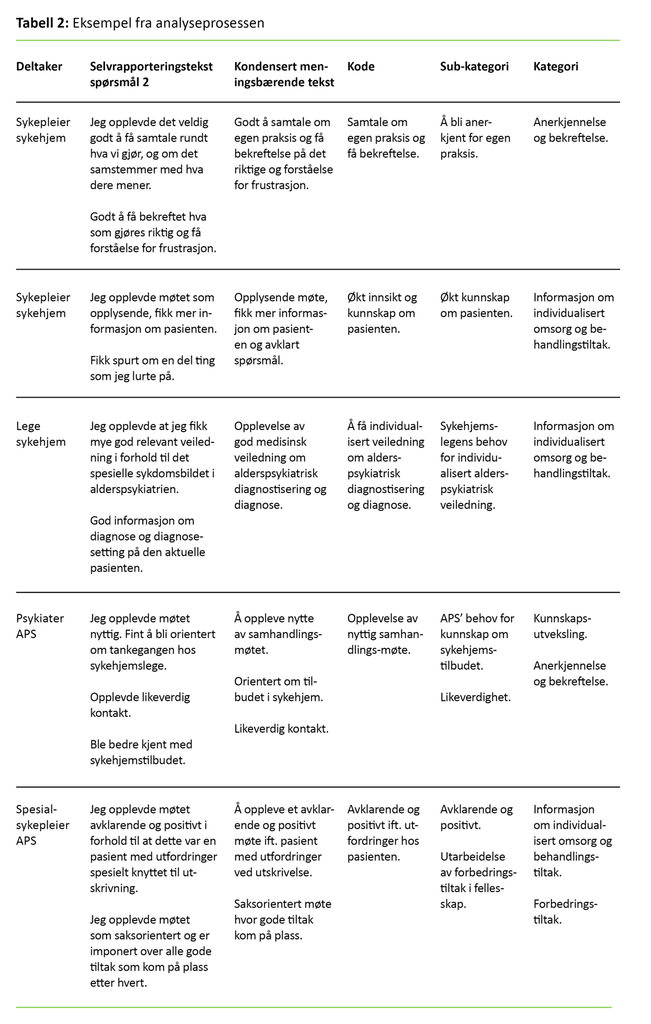
Vi gjennomførte analysen i flere trinn, der vi leste gjennom det elektroniske datamaterialet for hver deltaker. I tillegg leste vi det samlete materialet med utgangspunkt i hvert enkelt spørsmål i selvrapporteringsskjemaet for å få en forståelse av helheten. I neste trinn ble teksten kondensert. Eksempler fra prosessen er vist i tabell 2. Liknende meningsinnhold ble samlet i subkategorier og deretter i fire kategorier. Vi utførte analyseprosessen i flere omganger for å sikre en ensartet prosess. Subkategoriene representerer ulike aspekter ved en kategori (16, 17).
Resultater
Analysen av materialet ledet frem til fire kategorier som sammenfatter deltakernes beskrivelser: 1) informasjon om individualisert omsorg og behandlingstiltak, 2) kunnskapsutveksling, 3) anerkjennelse og bekreftelse av hverandre, og 4) forbedringstiltak.
Informasjon om individualisert omsorg og behandlingstiltak
Spesialsykepleierne fra APS rapporterte at de ledet samhandlingsmøtene, og at de formidlet pasientinformasjon som utfylte den skriftlige overføringsrapporten: «Jeg har konkretisert mer av intervensjonene som ikke var utfyllende nok i sykepleiesammenfatningen – som legemiddelhåndteringen, pasientens atferd og humør.»
Helsepersonell fra spesialisthelsetjenesten fremhevet informasjonsutveksling om erfaringer knyttet til samarbeid med pårørende, samt aktivitetstilbud som hadde hatt god effekt. Både sykepleiere og ergoterapeut rapporterte at komplekse behov gjorde det vanskelig å sammenfatte helsehjelpen skriftlig: «Dette er en pasient med mange behov som ikke er enkelt å beskrive» (spesialsykepleier ved APS).
Personalet i sykehjemmet rapporterte på sin side at overføringsinformasjonen som ble formidlet fra APS ved utskrivningen, var god og utfyllende: «Jeg har fått en god beskrivelse og informasjon om den aktuelle pasientens tilstand og tiltaksplan som vi kan bruke direkte etter at pasienten kom hit» (sykepleier i sykehjem). Helsepersonell i sykehjemmene rapporterte også at de hadde fulgt opp tiltakene: «Jeg har fulgt opp konkrete tiltak under måltider og stell og med å skape ro rundt pasienten. Dette har fungert veldig bra» (hjelpepleier i sykehjem).
Sykehjemslegene rapporterte at de fokuserte annerledes i samhandlingsmøtene enn andre faggrupper. De etterspurte utfyllende informasjon fra psykiater om bakgrunnen for diagnose, utredning, sykdomsforløp og medisinsk behandling: «Jeg hadde spørsmål om medisinering.» Psykiater fra APS rapporterte å ha gitt grundig informasjon og begrunnet valg av medisinsk behandling: «Jeg har redegjort for forløpet, medisineringen samt funn på MR.» Sykehjemslegene beskrev informasjonen i den medisinske epikrisen som god. Flere sykehjemsleger rapporterte at de bidro med utfyllende informasjon om sykdomsforløpet forut for innleggelse i APS, og at de planla videre behandlingsforløp sammen med lege eller psykiater fra APS.
Kunnskapsutveksling
Flere deltakere beskrev at de fikk nyttig informasjon om pasienten gjennom den tverrfaglige kunnskapsutvekslingen i samhandlingsmøtene, og at de fikk ny innsikt i hvordan man kan møte pasienten på en god måte. Særlig sykehjemslegene rapporterte at de fikk mer kunnskap om alderspsykiatriske utredningsmetoder og behandling: «Jeg fikk vite mer om utredningsmetodene.» En annen sykehjemslege rapporterte: «Jeg har fått innsikt i behandling av Lewy body-demens: tips om hva man bør ha i bakhodet ved spesielle tilfeller. Fått en oppgradering.» Psykiateren fra APS rapporterte at hun hadde fått ny kunnskap om tilgjengelige rammefaktorer som hadde betydning ved overflytting til skjermet enhet på sykehjem. Vedkommende hadde også fått større respekt for sykehjemmets arbeidsmåter.
Anerkjenne og bekrefte
Deltakerne beskrev kommunikasjonen i samhandlingsmøtene som åpen og likeverdig: «Jeg opplevde at kommunikasjonen var god og åpen. Pleiepersonalet fikk god anledning til å beskrive sin opplevelse av pasienten. Alle lytter til hverandre» (lege i sykehjem). Både sykepleierne og helsefagarbeiderne syntes det var svært nyttig å gå gjennom tiltak som fungerte, og gi hverandre anerkjennelse. De rapporterte følgende «det er godt å få bekreftelse på hva som gjøres riktig [i sykehjem], og om det samstemmer hva dere [i APS] mener».
Spesialsykepleierne i APS rapporterte at det er spesielt betydningsfullt med åpenhet om utfordringer. Dette ble også bekreftet fra sykehjemmene. En rapporterte at: «Jeg opplevde at vi fikk bekreftet at det vi gjør, ikke er feil, og at vi møtte forståelse for frustrasjon» (sykepleier i sykehjem). Flere deltakere fra APS og sykehjemmene rapporterte at stemningen i samhandlingsmøtene var god med engasjerte deltakere. En deltaker beskrev det motsatte på ett samhandlingsmøte der det var få til stede: «Jeg opplevde det litt lite motiverende fordi det var få som snakket, og det gikk litt i stå» (spesialsykepleier ved APS).
Noen beskrev diskusjoner om utfordrende situasjoner som nyttige og oppklarende, der de hadde et ønske om å gjøre det beste for pasienten: «Møtet var avklarende og veldig positivt i forhold til at dette var en pasient med store utfordringer. Jeg opplevde møtet [som] saksorientert og er imponert over alle gode tiltak som kom på plass etter hvert.» (spesialsykepleier ved APS).
Helsepersonell ved APS beskrev at det var godt å få tilbakemelding og bekreftelse på at pasientens behov ble ivaretatt, og på at tiltak fra APS ble fulgt opp. Flere leger fra spesialisthelsetjenesten beskrev at de hadde fått innsikt i hvordan det jobbes på sykehjem: «[F]int å bli orientert om tankegang hos sykehjemslege i forhold til medikasjon og pasientens tilstand. Ble bedre orientert om sykehjemmets tilbud.» Helsepersonell ved begge tjenestestedene beskrev at de fikk gjensidig bekreftelse fra hverandre uavhengig av yrke.
Forbedringstiltak
De utfyllende beskrivelsene av pasientens situasjon og dialog med helsepersonell som hadde andre erfaringer, bidro til å løse problemer: «Jeg opplevde å få ideer om hvordan vi bedre kan gjøre det vi gjør. Fått ny giv» (sykepleier i sykehjem). Det ble fremhevet at tverrfaglig dialog kan bidra til økt kompetanse hos deltakerne, noe som kan påvirke videre omsorgstiltak for pasienten: «[S]like møter vil øke kompetansen, slik at man i fellesskap kan forme tiltak for å beholde pasientens identitet og verdighet» (sykepleierstudent i sykehjem).
Flere rapporterte at samhandlingsmøtene var et viktig forbedringstiltak for kontinuitet og kvalitet i omsorgen for eldre personer med psykiske lidelser, og at dette tiltaket bør fortsette. Helsepersonell ved APS rapporterte at de gjennom samhandlingsmøtene oppdaget at noen sykehjem strevde for lenge før pasienten ble innlagt til utredning. De stilte spørsmål om hvorvidt dette var mulig å endre: «I fremtiden mener jeg det vil være klokt å ha en åpen kommunikasjonslinje til spesialisthelsetjenesten for sykehjemsleger» (psykiater ved APS).
Diskusjon
Denne studien retter oppmerksomheten mot helsepersonell som møtes i samhandlingsmøter. Møtene var forpliktende og sentrert rundt utveksling av kunnskap som kan bidra til å styrke kontinuiteten ved overgangen mellom APS og sykehjem. Samhandlingen mellom helsepersonell i spesialisthelsetjenesten og kommunehelsetjenesten tas ofte for gitt, og ansvaret for å skape kontinuitet har fått økende oppmerksomhet etter samhandlingsreformen (1, 3). Flere studier har samtidig pekt på behovet for nye tilnærminger (2, 3).
Tidligere ble eldre med sammensatte psykiske lidelser og demens utredet og behandlet under lange opphold i alderspsykiatrien. I dag stilles det krav om polikliniske tjenester, tilrettelegging i sykehjem og færrest mulig døgnopphold. I tråd med samhandlingsreformen har APS blitt mer spesialisert og rettet mot utredning. Derfor er ofte samhandlingen og avgjørelsene som angår pasienter som overflyttes fra APS til sykehjem, kompleks. I tillegg er det fare for brudd i kontinuiteten (3). Krav om kunnskapsbasert praksis gjør at omsorg og behandling gis på bakgrunn av forskningsbasert kunnskap og tilpasses den enkelte pasients ressurser og ønsker (1).
Studien viser at tverrfaglig helsepersonell i sykehjem syntes at den medisinske epikrisen og sykepleiesammenfatningen ga dem nyttig informasjon når pasienten ble overført fra APS. Likevel etterspurte sykehjemslegene ofte detaljer om utredning og begrunnelse for medikamentelle behandlingsvalg. Pleiepersonalets oppmerksomhet var i større grad rettet mot pasientens grunnleggende behov. Alle yrkesgruppene kunne bidra og komme med forslag ut fra sitt ståsted, og det var nyttig å utveksle kunnskap.
Bekreftelse og anerkjennelse er viktig
Helsepersonell fra begge tjenestestedene beskrev at de fikk bekreftelse i samhandlingsmøtene. Bekreftelse oppstår i øyeblikket og handler om måten vi lytter på, hvilken holdning vi har til andre og hvordan menneskets totale væremåte er i møte med andre. Bekreftelse handler om å verdsette den andre som person og akseptere vedkommendes opplevelser og anse dem som gyldige (22, 26).
En tidligere studie utført i psykisk helsevern av Brattrud og Granerud (10) viser at det kan være utfordrende å anse hverandre som likeverdige samarbeidspartnere innenfor kommunehelsetjenesten og spesialisthelsetjenesten (10). I studien vår ble helsepersonell fra spesialisthelsetjenesten beskrevet som «ekspertene» av helsepersonell på sykehjem, noe som kan tyde på at det råder et uformelt hierarki. Likevel kan det se ut til at helsepersonell oppfattet hverandre som likeverdige deltakere. Dette tolker vi som at den enkelte deltakeren i samhandlingsmøtene var trygg på egen bakgrunn, noe som er i tråd med tidligere forskning om individuelle faktorer som er avgjørende for å skape godt samarbeid (12, 26).
En annen fortolkning kan være at deltakerne i samhandlingsmøtene rettet sin oppmerksomhet mot pasientens helsetilstand og behandling. Likeverd knyttes med andre ord til erfaringslikhet, da alle hadde noe kunnskap om pasienten. De mente det var svært nyttig å lytte til hverandre og møtes ansikt til ansikt som tverrfaglige samarbeidspartnere. Også tidligere studier viser at det å møtes kan bidra til godt samarbeid og sikre god informasjonsflyt (2, 25). Det er derfor nyttig å fremheve ulike sider ved interaksjonene som kan fremme kontinuitet og god samhandling, samt å lære av erfaringene.
Utveksler erfaringer
Tverrfaglighet var en viktig faktor i interaksjonen mellom fagpersoner. Samhandlingsmøtene i studien vår var kjennetegnet av informasjonsutveksling av relevant medisinskfaglig informasjon og utdypende beskrivelser av omsorgen for den enkelte. Funn i studien viste at erfaringsutvekslingen ga deltakerne ny kunnskap om pasienten og innsikt i hverandres tjenesteområder. Andre studier påpeker at spesialisthelsetjenesten og kommunehelsetjenesten har ulik tilnærming, ideologi, kultur, ressurser og kompetanse som kan hindre samhandling (3). Likevel viste studien vår at deltakerne inkluderte hverandre på en likeverdig måte.
Tidligere studier har vist at en viktig faktor for å fremme samarbeid er å se på hverandre som et «vi» istedenfor «oss» og «dem» (9). I sin studie fra psykisk helsearbeid i Sverige fant Magnusson og Lützén (9) at ulikt syn og fokus i tilnærmingen til mennesker med psykisk lidelse kan hemme samarbeid og samhandling. Det samme gjelder hvis helsepersonellet benytter ulike begreper, uttrykk og termer innenfor fagområdet (9).
Helsepersonellet som deltok i studien, beskrev ett samhandlingsmøte som lite nyttig. Årsaken kan være brudd i dialogen og misforståelser (22). Brutt dialog kan oppstå på bakgrunn av holdninger eller manglende engasjement, tilhørighet og fellesskap (22). Den følelsesmessige responsen mellom deltakerne er en tredje betydningsfull faktor i fokuserte, sosiale møter, ifølge Goffman (21). I det fysiske møtet får deltakerne tilgang til en rekke ressurser i form av ord, ansiktsuttrykk, gester og handlinger. Sett i lys av Goffman (21) kan våre funn tyde på at deltakerne prøvde å «bygge bro til hverandre» for å gjøre det beste for pasienten.
Forskjellige ressurser og ulike krav
Tidligere studier fremhevet at spesialisthelsetjenesten og sykehjem hadde forskjellige ressurser og ulik kompetanse (24). I en hektisk arbeidshverdag i sykehjem kan det være utfordrende å følge opp beboernes behovsutvikling slik at rette tiltak kan settes inn (24). I studien vår beskrev helsepersonell fra begge tjenestestedene at det kunne være utfordrende å komme frem til passende tiltak for den enkelte pasienten. I møtene utvekslet de kunnskap og bekreftet hverandre som ressurspersoner.
Gjennom detaljerte beskrivelser i spørreskjemaene kom det frem at deltakerne ble bedre kjent med hvilke fysiske forhold, ressurser og kompetanse som rådet på de ulike sykehjemmene og i spesialisthelsetjenesten. Utveksling av denne formen for gjensidighetskunnskap hjelper helsepersonell til å se når det er grunnlag for å søke om eller gi råd og veiledning (10).
For å kunne utøve faglig forsvarlig helsehjelp må helsepersonell kunne samhandle med andre profesjoner (11). Samtidig vil det å kjenne hverandres kompetanse og tjenester kunne bidra til at de forstår og anerkjenner hverandres ulikheter. Willumsen (12) påpeker at anerkjennelse av ulikheter er en faktor som kan bidra til et dynamisk samarbeid. Det krever at helsepersonell er fleksible og klarer å gjøre nytte av hverandres bidrag. Willumsen (12) beskriver at godt tverrfaglig samarbeid innebærer at ulike profesjoner arbeider sammen om en felles oppgave, der alle er likeverdige bidragsytere. I studien vår kom det frem at felles forståelse for pasientens situasjon bidro til at helsepersonell i fellesskap utviklet detaljerte intervensjoner for videre pleie og omsorg.
Studiens begrensninger og styrke
Studien har noen begrensninger. Den er basert på et begrenset antall skriftlige tilbakemeldinger fra et bestemt geografisk område. Datamaterialet består av skriftlige svar på tre spørsmål og er preget av deltakernes ulike evne til skriftlig fremstilling. Forskerne har ikke hatt anledning til å følge opp med utdypende spørsmål.
Tidspunkt og sted for samhandlingsmøtene kan ha påvirket resultatet. Møtene ble holdt etter utskrivning slik at begge parter skulle være kjent med pasienten og ha gjort sine erfaringer. Møtene ble holdt i sykehjemmene for å styrke deltakelsen. Vi antok at det ville være vanskelig for personalet i sykehjemmet å reise ut til APS, da de er få ansatte per vakt.
Det styrker studien at seks ulike helsefaglige retninger er representert, og at spørsmålene er utarbeidet i samarbeid med målgruppen. Studien tar opp viktige poenger, underbygger behovet for samhandlingsmøter og peker på allmenngyldige temaer. Et relativt lavt antall deltakere og datainnsamlingsmetoden begrenser studiens direkte overføringsverdi.
Vi har ikke drøftet samhandling på organisasjonsnivå i vår studie, men vi har formidlet funnene i arbeidsgruppen for hovedprosjektet PASSUS. Det resulterte i skriftlige retningslinjer for samarbeidet mellom APS og sykehjemmene. Vi har ikke inkludert pårørende eller pasientene i studien. I videre forskning er være viktig å inkludere samhandling med disse betydningsfulle gruppene.
Konklusjon
I denne studien møttes helsepersonell som hadde hatt ansvar for pasientoppfølgingen ved APS, og de som overtok oppfølgingen i sykehjemmet. Analysen av deltakernes selvrapporterte erfaringer viste at samhandlingsmøtet bidro til tverrfaglig kunnskapsutveksling, økt forståelse for og innsikt i pasientens situasjon. For helsepersonell i sykehjem var det viktig å få detaljert informasjon om den alderspsykiatriske utredningen og begrunnelse for behandlingsvalg, og samtidig få bekreftelse på arbeidet sitt.
Helsepersonellet fra APS beskrev at tilbakemeldingene fra helsepersonellet i sykehjemmene var betydningsfulle for praksisen. Samhandlingsmøtene bidro til gjensidig respekt og utveksling av detaljert, pasientrettet kunnskap. De er et eksempel på hvordan samhandling satt i system kan styrke den enkeltes kompetanse og skape sammenheng i tjenestene.
Referanser
1. Helse- og omsorgsdepartementet. St.meld.nr. 47 (2008–2009). Samhandlingsreformen. Rett behandling – på rett sted – til rett tid. Oslo.
2. Elstad TA, Steen TK, Larsen GE. Samhandling mellom et distriktspsykiatrisk senter og kommunalt psykisk helsearbeid: Ansattes erfaringer. Tidsskrift for psykisk helsearbeid 2013;10(4):296–305.
3. Olsen BM, Vatne S, Buus N. Kontinuitet og samhandlingsutfordringer i psykiske helsetjenester – en fokusgruppestudie. Klinisk Sygepleje 2015;29(4):55–68.
4. Helse- og omsorgsdepartementet. Nasjonal helse- og omsorgsplan for 2011–2015. Oslo. 2011.
5. Helsedirektoratet. Nasjonale mål og prioriterte områder for 2013. Rundskriv til kommunene, fylkeskommunene, de regionale helseforetak og fylkesmennene fra Helsedirektoratet, Oslo. 2013.
6. Engedal K, Haugen PK mfl. Demens: Fakta og utfordringer. Forlaget Aldring og helse, Tønsberg. 2009.
7. San Martin-Rodriguez L, Beaulieu M-D, D'Amour D, Ferrada-Videla M. The determinants of successful collaboration: A review of theoretical and empirical studies. Journal of Interprofessional Care 2005;1:132–47.
8. Bramesfeld A, Ungewitter C, Bottger D, El Jurdi J, Losert C, Killian R. What promotes and inhibits cooperation in mental health care across disciplines, services and service sectors? A qualitative study. Epidemiology and Psychiatric Sciences 2012;21:63–72.
9. Magnusson A, Lützén K. Factors that influence collaboration between psychiatric care and CSSs: experiences of working together in the interest of persons with long-term mental illness living in the community. Scand J Caring Sci 2009;23:140–5.
10. Brattrud TL, Granerud A. Sammen om gode overganger. Samarbeid mellom kommunene og spesialisthelsetjenesten i psykisk helsevern. Tidsskrift for psykisk helsearbeid 2011;3:206–16.
11. Orvik A. Organisatorisk kompetanse i sykepleie og helsefaglig samarbeid. Cappelen Akademisk Oslo. 2004.
12. Willumsen E (red.). Tverrprofesjonelt samarbeid i praksis og utdanning. Universitetsforlaget, Oslo. 2009.
13. Hagen R, Johnsen E. Styring gjennom samhandling: Samhandlingsreformen som kasus. I A Tjora og L Melby (red.). Samhandling for helse. Kunnskap, kommunikasjon og teknologi i helsetjenesten. Gyldendal Akademisk, Oslo. 2013 (s. 32–53).
14. Jensen LH, Rekve KH (red.). PASSUS: Pasientorientert samhandling ved utskrivning til sykehjem. Skriftserie nr. 5 / Høgskolen i Buskerud og Vestfold. Drammen. 2014.
15. Kristoffersen K. Helsepersonells erfaringer fra samarbeid med pårørende til personer med demens i utskrivelsesprosessen fra alderspsykiatris avdeling til sykehjem: En kvalitativ studie. [Masteroppgave]. Fakultet for helsevitenskap, Høgskolen i Buskerud, Drammen. 2013.
16. Graneheim UH, Lundman B. Qualitative content analysis in nursing research: Concepts, procedures and measures to achieve trustworthiness. Nurse Education Today 2004;24:105–12.
17. Graneheim UH, Lundman B. Kvalitativ innhållsanalys. I MG Granskär og B Höglund-Nielsen (red.). Tillämpad kvalitativ forskning inom hälso- och sjukvård. Studentlitteratur, Lund. 2008 (s. 187–201).
18. Lovdata. Lov om behandling av personopplysninger. 14. april 2001; nr. 31 [personopplysningsloven]. Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/2000-04-14-31. (Nedlastet 03.03.2017).
19. NEM, Den nasjonale forskningsetiske komité for medisin og helsefag. Veiledning for forskningsetisk og vitenskapelig vurdering av kvalitative forskningsprosjekt innen medisin og helsefag. Oslo. 2010.
20. Røkenes OH, Hanssen P-H. Bære eller briste. Kommunikasjon og relasjon i arbeid med mennesker. Fagbokforlaget, Oslo. 2002.
21. Goffman E. Interaction ritual: essays in face-to-face behavior. Aldine Transaction, New Brunswick. 1967/2005.
22. Schibbye, A-LL. Relasjoner: Et dialektisk perspektiv på eksistensiell og psykodynamisk psykoterapi. Universitetsforlaget, Oslo. 2009.
23. Repstad P. Sosiologiske perspektiver for helse- og sosialarbeidere. 3 utgave. Universitetsforlaget, Oslo. 2014.
24. Gautun H, Bratt C. Bemanning og kompetanse i hjemmesykepleien og sykehjem. NOVA-rapport 14/14. Velferdsforskningsinstituttet NOVA, Oslo. 2014.
25. Danbolt LJ, Kjønsberg K, Lien L. Hjelp når du trenger det. En kvalitativ studie av samhandling og gjensidighetskunnskap i den psykiske helsetjenesten. Tidsskrift for psykisk helsearbeid 2010;3:238–45.
26. Molyneux J. Interprofessional teamworking: What makes teams work well? Journal of interprofessional care 2001;15:29–35.


















0 Kommentarer