Utfordringer med å etablere en ny praksis
Sammendrag
Bakgrunn: Svært mange nye tiltak som har vist seg å ha god effekt, etableres likevel ikke som ny praksis. Det er behov for kunnskap om hvordan vi kan tilrettelegge for nye tiltak slik at de har optimal mulighet for å bli etablert som del av en ny praksis. Stadig flere peker på at det er nødvendig å evaluere prosessen.
Hensikt: Å presentere normaliseringsprosessteori (NPT) som et redskap for prosessevaluering når en ny praksis skal innføres. Vi presenterer og utdyper teoriens hovedprinsipper med en pilotstudie der vi benyttet NPT i evalueringen.
Metode: Som del av en større studie (EU-WISE) inkluderte vi 16 pasienter diagnostisert med diabetes type 2 i pilotstudien. I intervensjonen introduserte sykepleiere tiltak som stimulerer til økt bruk av lokale nettverk som hjelp til å mestre sykdommen. Ved hjelp av et refleksjonsskjema basert på teorien om normaliseringsprosess foretok vi kvalitative intervjuer av pasienter og sykepleier.
Resultat: Evalueringen avdekket faktorer som både hemmer og fremmer etablering av nettverksstøtte til personer som strever med å mestre kronisk sykdom.
Konklusjon: NPT ga en ramme for evalueringen som ikke bare fokuserte på intervensjonen, men også på helt konkrete og praktiske utfordringer med å gjennomføre tiltaket.
Referer til artikkelen
Foss C, Knutsen I, Henni S, Myrstad H. Utfordringer med å etablere en ny praksis. Sykepleien Forskning. 2016;11(59483):e-59483. DOI: 10.4220/Sykepleienf.2016.59483
«Den som vet det rette, gjør det rette», hevdet Sokrates, men dessverre stemmer ikke dette alltid. I litteraturen kan vi identifisere to utfordringer knyttet til innføring av ny kunnskap i sykepleiepraksis. I en tidlig fase av sykepleieforskningen var det mangelen på tilgjengelighet (forståelighet, anvendbarhet og liknende) av forskningsfunn som fikk oppmerksomhet. Denne mangelen ble beskrevet som en kløft mellom vitenskap og praksis (1, 2). I dag legger forskere større vekt på å løfte frem konkrete, praktiske implikasjoner av forskningsfunn, og sykepleiere utdannes til å lese og vurdere forskningsresultater. Nå har imidlertid oppmerksomheten flyttet seg til en annen utfordring: Selv om ny forskning gjøres tilgjengelig for utøverne i praksisfeltet, resulterer det ikke nødvendigvis i nye praksiser.
Forskning viser at mange effektive tiltak ikke blir tatt i bruk, og motsatt at helsepersonell fortsetter å benytte tiltak som har liten eller ingen effekt (2). Selv tiltak med godt dokumentert effekt har det vist seg å ta mellom ett og to tiår å få implementert (3). I internasjonal litteratur blir denne utfordringen referert til som «the second translational gap» (2) eller «the knowledge-action gap» (3), noe som på norsk kanskje kan refereres til som et «overføringsgap». Med kravet om forskningsbasert sykepleie har vi fått en økende interesse for å utvikle og evaluere nye tiltak. Forskning viser at primærhelsetjenesten er særlig utsatt for det beskrevne «overføringsgapet» (4). Mange forsknings- og utviklingsprosjekter som viser positive resultater, blir aldri mer enn såkalte engangsprosjekter. Hvorfor etableres ikke tiltak som har god effekt, som en del av ny praksis? Spørsmålet peker på at vi trenger redskaper som kan hjelpe oss til å identifisere en intervensjons «overlevelseskraft».
Hensikten med denne artikkelen er å presentere et slikt redskap for prosessevaluering: normaliseringsprosessteori (NPT) (4–6). Vi presenterer denne teorien og eksemplifiserer bruken av NPT gjennom våre erfaringer med utprøving av en ny intervensjon i primærhelsetjenesten.
Normaliseringsprosessteori som evalueringsredskap
Litteraturen peker på at det er viktig med prosessevalueringer (4). Mens evalueringer av intervensjonen fokuserer på effekt, er oppmerksomheten i evalueringer av prosessen rettet mot hvilke faktorer som er viktige for at intervensjonen skal kunne etableres som en praksis. Teorier som fokuserer på prosessen, er derfor viktige, og det har blitt utviklet flere ulike prosessteorier (4, 5).
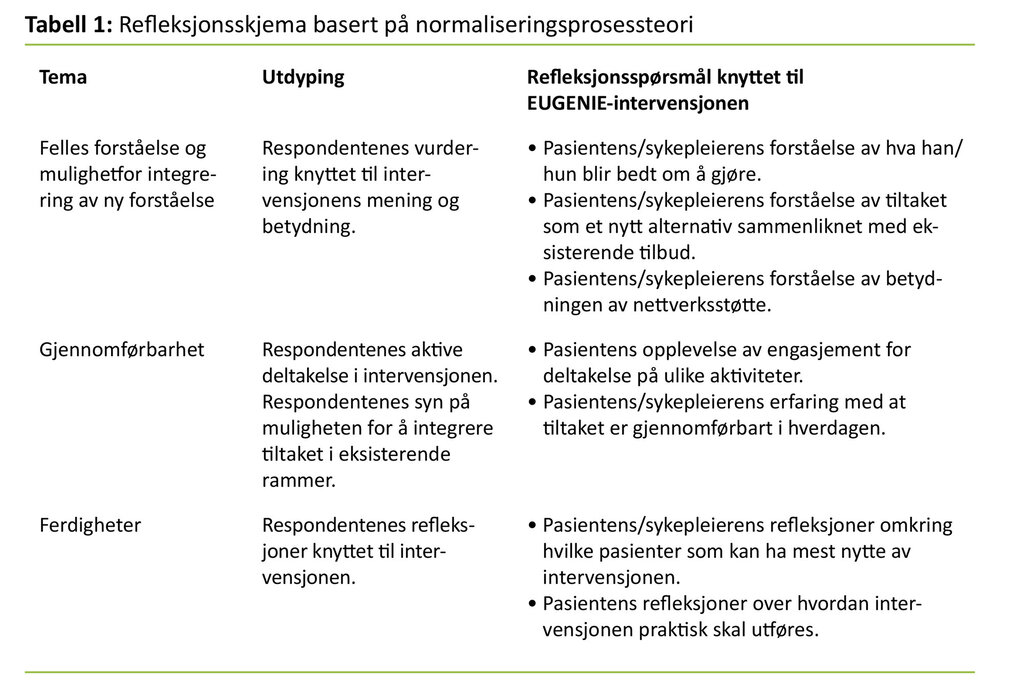
NPT er bygget på erkjennelsen av at det å gjennomføre komplekse intervensjoner krever oppmerksomhet på de sosiale prosessene som er nødvendige for at tiltaket skal kunne etableres som del av daglig praksis (7). Ethvert individ handler ut ifra den sammenhengen de inngår i. Handling forstås som en sosial prosess der de involverte aktørene tar imot det nye tiltaket basert på hvordan det «passer inn» i pasientens eller sykepleierens forståelser. En ny praksis må dessuten kunne tilpasses og gjennomføres innenfor eksisterende ramme og hverdag (tabell 1). Ifølge May et al. fokuserer NPT på
«... the work that actors do as they engage with some ensemble of activities (that may include new or changed ways of thinking, acting, and organising) and by which means it becomes routinely embedded in the matrices of already existing, socially patterned, knowledge and practices» (7).
Verktøy ved intervensjon
Ut ifra normaliseringsprosessteorien har engelske forskere utviklet et verktøy (8) som kan benyttes for å undersøke sider ved en ny intervensjon. Verktøyet fokuserer spesielt på hvordan ny praksis kan bli «normalisert» innenfor en organisasjon eller hos en yrkesgruppe, og ikke minst akseptert av målgruppen (pasientene). Slik sett representerer NPT en modell som er godt egnet for komplekse intervensjoner hvor flere aktører (og organisasjoner) er involvert.
Kjernespørsmålene i NPT er knyttet til aktørene (både sykepleier og pasienter som brukere), selve intervensjonen og organisasjonen. Modellen er prospektiv og bidrar til at vi retter blikket fremover, mot faktorer som kan hemme eller fremme innføringen av ny praksis. Teorien fokuserer på fire elementer som har vist seg å være sentrale i å fremme eller hemme implementering av en ny praksis (4, 6):
- Felles forståelse (relational integration) er knyttet til forståelsen av den nye intervensjonen gjennom spørsmål om hvorvidt alle aktørene har en felles forståelse av intervensjonen og av hva som skal gjøres.
- Gjennomførbarhet (interactional workability) fokuserer på hvor annerledes forståelsen av den nye praksisen er fra tidligere. Her settes søkelyset på om omfanget av endringer er stort, og om endringen representerer en helt ny måte å se eller forstå noe på.
- Ferdigheter (skill-set workability) er knyttet til spørsmålet om hvorvidt den nye intervensjonen krever nye kunnskaper og/eller spørsmålet om hvem som er ansvarlig for det som må gjøres.
- Muligheten for integrering innenfor eksisterende rammer (contextual integration) undersøkes gjennom å spørre hvor gjennomførbar endringen er i den settingen den skal foregå innenfor. Ligger det til rette for å kunne gjennomføre den nye praksisen i dagens kontekst, eller vil den kreve store organisatoriske og/eller ressursmessige endringer?
Det er viktig å merke seg at NPT kan, og bør, brukes både i utvikling av en ny intervensjon og i evalueringen av intervensjonen når den prøves ut (9).
Evaluering av intervensjon
I det følgende presenterer vi en evaluering av en intervensjon hvor vi brukte NPT som en ramme for å innhente erfaringer fra respondenter. Studien presenterer funn fra en pilotstudie av pasienters erfaringer med en nettverksorientert praksis for å fremme mestring av diabetes type 2. Pilotstudien er en del av et større internasjonalt prosjekt: EU-WISE, finansiert under EUs sjuende rammeprogram. Prosjektet er et fireårig samarbeid mellom partnere fra seks europeiske land og skal bidra til å utvikle gode tiltak i nærmiljøet for å mestre kronisk eller langvarig sykdom. Antall pasienter med type 2-diabetes er stort og stigende (10), og sykdommen stiller store krav til pasientens egenomsorg (11, 12). Derfor er denne pasientgruppen valgt som målgruppe i EU-WISE-prosjektet.
Utviklet intervensjon som et tillegg
Eksisterende tiltak for å stimulere til mestring av diabetes type 2 skal stimulere enkeltindividets atferd gjennom kunnskap og motivering (13). Dette hjelper noen (14), men en del pasienter faller utenfor av ulike grunner (15, 16), noe som indikerer at det er behov for ulike tilnærminger. Det er en klar sammenheng mellom et begrenset sosialt nettverk og lite helsefremmende mestring av kronisk sykdom (17, 18). Med sosialt nettverk mener vi i denne sammenhengen familie, venner, kollegaer, interesseorganisasjoner med mer som en person har en relasjon til.
Pasienter som ikke oppfattet diagnosen som alvorlig, var ikke interessert i tiltaket.
Basert på utprøving (19) og litteratursammenstillinger (11, 20, 21) har vi innenfor EU-WISE-prosjektet utviklet en intervensjon kalt European Generating Engagement in Networks Involvement (EUGENIE). EUGENIE-intervensjonen ble prøvd ut som et tillegg til eksisterende tilbud i en pilotstudie som vi gjennomførte i perioden august til november 2014 i en norsk kommune. Hensikten med pilotstudien var å bidra til å utvikle intervensjonen med tanke på egnethet for videre bruk i en større skala i Norge. Vi valgte NPT fordi vi ønsket en innfallsvinkel som ga mulighet til å vurdere hvorvidt denne intervensjonen kunne etableres som del av praksis, og hva som eventuelt måtte justeres før intervensjonen prøves ut i en større skala.
Målet med denne delstudien er derfor å undersøke om bruk av NPT gir oss et godt innblikk i hvordan brukere, det vil i dette tilfellet si pasienter og sykepleier, vurderer EUGENIE-intervensjonens kvaliteter og derved dens levedyktighet.
Metode
Rekruttering og utvalg
En sykepleierklinikk i kommunehelsetjenesten sa seg villig til å prøve EUGENIE-intervensjonen. Sykepleieklinikken er en del av et nyetablert helsehus som ligger i en østlandskommune. I kommunen har man dagtilbud der det tilbys opplæring, oppfølging og støtte til egenbehandling for personer med kroniske eller langvarige lidelser. Sykepleierne ved sykepleierklinikken og legene ved poliklinisk avdeling ved sentralsykehuset i fylket informerte aktuelle pasienter muntlig om EUGENIE-studien og inviterte dem til å delta i pilotstudien. 16 pasienter deltok, som er i tråd med protokollen for hovedprosjektet.
Inklusjonskriterier for å kunne delta var at pasientene har diagnostisert diabetes type 2, var 18 år eller eldre og snakket tilstrekkelig norsk til å kunne delta i et kvalitativt intervju uten tolk. Eksklusjonskriterier var personer som hadde en blanding av type 2- og type 1- diabetes og graviditetsrelatert diabetes. Vi intervjuet også den ene av de to sykepleierne som gjennomførte intervensjonen.
Innledningsvis informerte vi pasienten om bakgrunnen og hensikten med intervensjonen. Vi innhentet også pasientens skriftlige informerte samtykke til å delta i studien. Studien er godkjent av Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK sør-øst). Videre innhentet vi samtykke fra institusjonens ledelse.
Intervensjonen
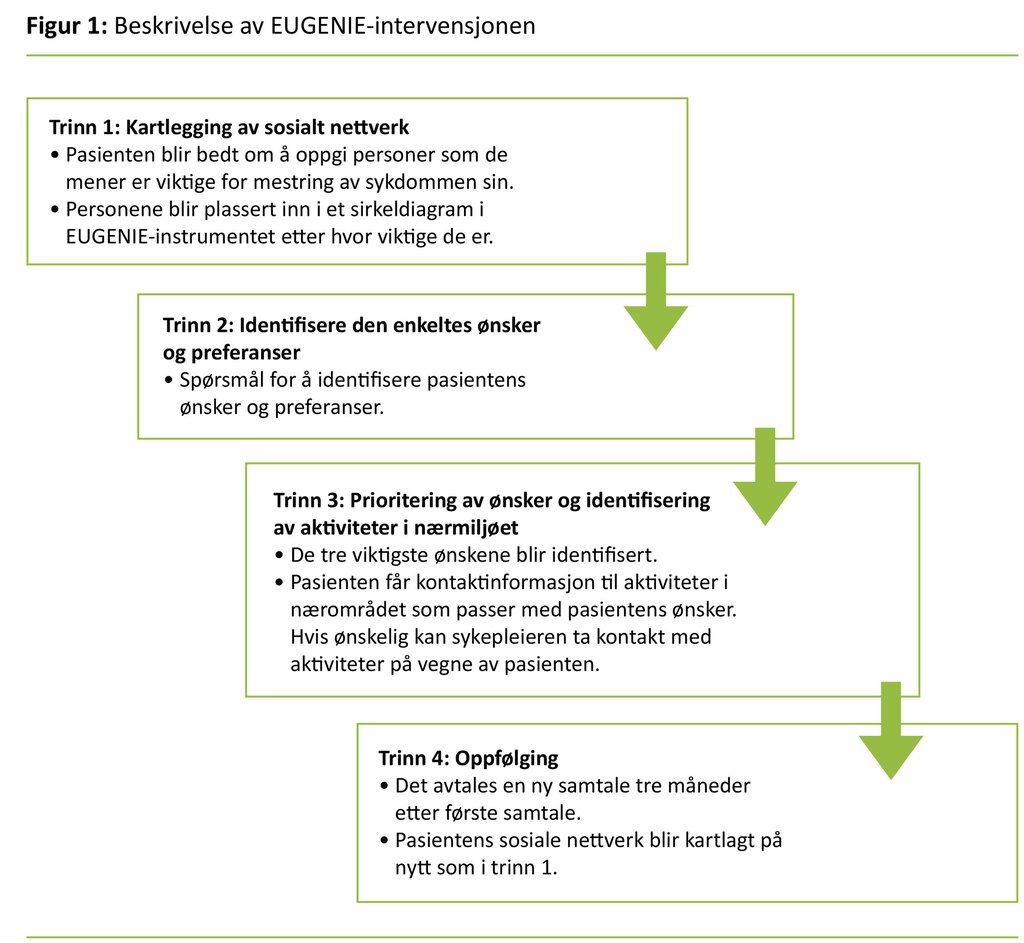
EUGENIE-intervensjonen fokuserer på å styrke nettverket til personer som har kroniske sykdommer som diabetes type 2. Intervensjonen består av en samtale mellom en sykepleier og en pasient med EUGENIE-instrumentet som et rammeverk. Figur 1 viser de fire trinnene i EUGENIE.
Sykepleierne som deltok i intervensjonen, fikk undervisning om bakgrunnen for intervensjonen og bruken av EUGENIE-instrumentet. På forhånd hadde sykepleierne en oversikt over tilgjengelige aktiviteter i nærområdet, som for eksempel turgrupper, kurs i kosthold, seniordans og så videre.
Materiale og datainnsamling
Forskeren spurte pasienten om tillatelse til å observere pasientmøtet, og det ble avtalt et intervju mellom pasient og forsker umiddelbart etter intervensjonen. Intervjuet foregikk i et annet rom enn selve intervensjonen. Forskningsintervjuet startet med at pasientene ble invitert til å dele sine tanker om samtalen med sykepleieren, om hvordan det hadde vært å svare på spørsmålene i EUGENIE-instrumentet, og hva de tenkte om invitasjonen til økt deltakelse i aktuelle nettverk. I tillegg til de åpne innledningsspørsmålene fulgte vi opp intervjuet med noe mer strukturerte spørsmål basert på NPT (tabell 1) og tidligere erfaringer fra evaluering av tilsvarende intervensjoner (22).
Sykepleierne som hadde deltatt i intervensjonen, diskuterte sine erfaringer med hverandre, og fant at erfaringene var svært sammenfallende. En av de to sykepleierne som hadde deltatt i intervensjonen, ble intervjuet etter at prosjektet var avsluttet. Intervjuet var også her strukturert av elementene i NPT (tabell 1).
Lengden på intervjuene varierte mellom ti og 28 minutter, og de ble tatt opp med digital lydopptaker. Vi transkriberte samtlige intervjuer fortløpende og intervjuet sykepleieren etter at prosjektet var avsluttet. Dette intervjuet varte lenger (50 minutter) og var åpent, men intervjuer sørget for at alle delene av intervensjonen ble vurdert.
Analyse av data
Innholdsanalysen er inspirert av Kvales og Brinkmanns (23) beskrivelse av en teoretisk drevet analyse av intervjuene. Først leste vi nøye gjennom hele intervjuene. I denne fasen la vi vekt på hva respondentene hadde svart på det første åpne spørsmålet i intervjuet fordi vi antok at det kunne reflektere respondentenes umiddelbare tanker om hva som var viktig for dem. Teorien om normaliseringsprosessen ved å bruke refleksjonsskjemaet har samtidig vært sentral i analyseprosessen. Refleksjonsskjemaet (tabell 1) basert på NPT fungerte som et hjelpemiddel i analysen ved at både overordnete temaer og de tilhørende spørsmålene bidro til å rette blikket mot de elementene som er sentrale i NPT.
Etter flere runder med gjennomgang av datamaterialet plasserte vi temaene under tilhørende komponenter fra refleksjonsskjemaet. Dette tydeliggjør en relativt teoristyrt analyse, selv om materialet er analysert «begge veier»: åpent ut ifra innledende spørsmål og teoristyrt via refleksjonsskjemaet. Flere ganger underveis i analyseprosessen leste vi gjennom datamaterialet i sin helhet for å kontrollere at meningsbærende enheter ikke var blitt utelatt.
Funn
Fordi pasientene ble rekruttert via poliklinikker i spesialisthelsetjenesten fikk vi et utvalg der mange av respondentene besto av pasienter med senkomplikasjoner, som strevde mye med sin diabetes. Til tross for at respondentene var positive til å delta i intervju svarte flere av respondentene relativt kortfattet. I det følgende viser vi respondentenes og sykepleierens erfaringer med intervensjonen. Fremstillingen er strukturert i tråd med NPT-teoriens hovedelementer. Imidlertid er ferdigheter og muligheter for integrering innenfor de gitte rammene slått sammen til ett punkt idet disse fremsto som overlappende.
Felles forståelse og mulighet for integrering av ny forståelse
Respondentenes umiddelbare refleksjoner over intervensjonen varierte. Noen pasienter assosierte og forstod hensikten med det første leddet i intervensjonen, kartleggingen, innenfor rammene av medisinsk kartlegging, underforstått som en kartlegging for å fylle helsevesenets behov. I disse tilfellene har derved ikke pasient og sykepleier en felles forståelse av hensikten med nettverkskartleggingen. Andre pasienter tok «ideen» raskt og ga uttrykk for begeistring for nettverksfokuseringen. I likhet med mange av pasientene uttrykte sykepleierne at oppmerksomheten på nettverk var uvant, men svært givende.
Det kan synes som at både enkelte pasienter og sykepleieren opplevde nettverskartleggingen som potensielt vanskelig. Det å ha et lite nettverk kan føles stigmatiserende, og noen pasienter uttrykte også forlegenhet.
Gjennomførbarhet
Samtlige pasienter fylte ut EUGENIE-instrumentet som ble brukt i samtalen, og avtalte tidspunkt for ny samtale. Hoveddelen av pasientene var aktive med å identifisere aktiviteter som var aktuelle for dem. Noen pasienter spurte selv etter aktiviteter, mens andre var noe mer avventende til forslag fra sykepleieren. Flere pasienter mente at intervensjonen kunne bidra til en mer aktiv livsstil.
En endring som er svært forskjellig fra tidligere praksis, stiller store krav til aktørene. Både pasienter og sykepleieren uttrykte at intervensjonens fokusering på nettverket var en ny tankegang. Noen pasienter sa at de reflekterte over nettverket sitt på en ny måte og oppdaget ressurser som de ikke var klar over fra før. Også sykepleieren la vekt på at innfallsvinkelen ga en ny tilgang til tiltak som kunne integreres på en positiv måte i pasientens dagligliv. Både pasientene og sykepleieren mente at det krever tid til refleksjon og omstilling før nettverkstankegangen blir integrert som en naturlig del av sykepleierens forståelse av pasienten, eller for pasientens selvforståelse.
Ferdigheter og mulighet for integrering innenfor eksisterende rammer
Mange pasienter pekte på at det er viktig å ha noen å være aktive sammen med. Flere av pasientene ønsket at sykepleieren skulle ta kontakt med dem som organiserte aktivitetene for å avtale tid og møtested på deres vegne. Sykepleieren pekte på at den nye intervensjonen krevet stor innsats for å skaffe og opprettholde oversikt over alle tilbudene som til enhver tid finnes i kommunen.
Flere pasienter ønsket å anbefale intervensjonen for andre. Gjennom pilotstudien erfarte vi at det var de eldre pasientene som viste størst iver etter å snakke om mulige ressurser i nettverket. De snakket også om hva de kunne gjøre for å ta i bruk ressursene bedre eller for å utvide nettverket. Flere eldre kvinner fortalte også om omsorgsansvar som gjorde det vanskelig å delta i aktuelle aktiviteter. For disse kvinnene var praktisk tilrettelegging et viktig tiltak.
Diskusjon
Vi har benyttet NPT som innfallsvinkel til å undersøke om EUGENIE-intervensjonen er akseptabel og gjennomførbar sett med øynene til vårt utvalg av pasienter med diabetes type 2 og sykepleieren. Pilotstudien er liten, og deltakerne er fulgt over et svært kort tidsrom. Våre funn må derfor ses ut ifra studiens begrensninger.
De fleste respondentene var åpne for en nettverksorientert tilnærming. Kartlegging av pasienters nettverk er et sårbart tema som vil kreve at helsepersonellet har en varsom tilnærming hvis de ønsker å benytte nettverkskartlegging som et hjelpemiddel. En stor andel av pasientene ble mer bevisste på ressurser i sitt eget nettverk og ønsket å delta på nye aktiviteter. På lik linje med tiltak som tar sikte på å stimulere enkeltindividets atferd gjennom kunnskap og motivering, hjelper en nettverksorientert tilnærming ikke alle pasienter til bedre mestring. Pasienter som ikke oppfattet diagnosen som alvorlig, var ikke interessert i tiltaket. Denne erfaringen støttes av tidligere forskning (19) og indikerer at heller ikke EUGENIE-intervensjonen vil være attraktiv for alle pasienter med diabetes type 2.
En endring som er svært forskjellig fra tidligere praksis, stiller store krav til aktørene.
De aller fleste syntes det var utfordrende å mestre de kravene sykdommen stilte. Både sykepleieren og pasientene ga uttrykk for at nettverkstankegangen var ny og uvant. Det at respondentenes oppfattet intervensjonen som en ny tankegang, så i hovedsak ikke ut til å gjøre dem skeptiske til intervensjonen, slik tidligere forskning har beskrevet (24, 25). Selv om de aller fleste var aktive og interesserte i å finne aktiviteter, indikerer utsagnene at ny forståelse krever tid og kanskje også gjentatte møter.
Med de nevnte forbehold trekker vi noen forsiktige konklusjoner. Intervensjonen så ut til å kunne være et viktig supplement til eksisterende praksiser. En forutsetning er at det finnes en kartlegging av eksisterende tilbud eller at en slik kartlegging etableres på en måte som ikke krever at helsepersonell skal bruke tid til å opprette og vedlikeholde slike oversikter. Både pasienter og helsepersonell synes det er viktig at det er satt av tid og gjerne gjentatte møter for at pasientene skal få integrert en ny tenkemåte. Også sykepleieren trenger tid og opplæring for å gjennomføre intervensjonen. Ved opplæring av helsepersonell er det viktig med etisk varsomhet knyttet til kartlegging av pasientens nettverk.
Noen pasienter oppfattet nettverkskartleggingen som en datainnsamling for å møte helsepersonellets behov for pasientopplysninger. Denne oppfatningen indikerer at det ikke alltid var en felles forståelse av intervensjonen, noe som kan virke hemmende. Imidlertid synes det som at både sykepleieren og pasientene var positive til at de endringene den nye tilnærmingen innebar, og så dem som gjennomførbare i pasientens dagligliv og innenfor sykepleierens rammer. Når kommunen mangler oversikt over eksisterende aktivitetstilbud, blir det mer krevende å gjennomføre intervensjonen fordi det først må etableres en oversikt over eksisterende tilbud.
Konklusjon
Målet med intervensjoner i helseomsorgen er å forbedre helse. For å nå dette målet må forskere sikre at det er mulig å implementere de intervensjonene som utvikles. NPT er et rammeverk som kan bidra til dette. Det er sjelden noen vurderer betingelser for at en ny intervensjon kan være mulig å etablere som ny praksis, og kanskje er denne mangelen noe av grunnen for det «overføringsgapet» vi beskriver innledningsvis.
I denne artikkelen har vi presentert en vel utprøvd begrepsmessig modell som redskap for å prosessevaluere en klinisk intervensjon. Vi har ønsket å tydeliggjøre teorien gjennom å la teoriens elementer strukturere både analyse, presentasjon av funn og diskusjon. Vi har vist hvordan modellen kan brukes gjennom et eksempel fra en intervensjon til voksne pasienter med diabetes type 2. Et viktig poeng å løfte frem er at evaluering av prosesser må planlegges som en del av intervensjonen fra prosjektstart.
EUGENIE-intervensjonen fremsto som en ny og engasjerende innfallsvinkel til mestring for både pasientene og sykepleieren. Studiens funn er viktige når intervensjonen skal videreutvikles. Ved å bruke NPT som en ramme ble oppmerksomheten ikke bare rettet mot verdier og tenkemåter, men også mot helt konkrete og praktiske utfordringer i hverdagen til pasient og sykepleier. Vi fikk avdekket både hemmende og fremmende faktorer som vil kunne påvirke i hvilken grad en nettverkstilnærming kan etableres som en del av tilbudene for å støtte pasienter med kronisk sykdom i å mestre hverdagen.
Referanser
1. Kirkevold M. Vitenskap for praksis? 4. utg. Oslo: Gyldendal Akademisk. 2004.
2. Lau R, Stevenson F, Ong B, Dziedzic K, Elridge S, Everitt H et al. Addressing the evidence to practice gap for complex interventions in primary care: a systematic review of reviews protocol. BMJ Open 2014;4.
3. Hakim A. Vascular disease. The tsunami of health care. Stroke 2007;38:3296–301.
4. May C, Finch T, Mair F, Ballini L, Dowrick C, Eccles M. Understanding the implementation of complex interventions in health care: the normalization process model. BMC Health Services Research 2007;7(1):148–55.
5. May C, Finch TL, Ballini L, MacFarlane A, Mair FS, Murray E et al. Evaluating complex interventions and health technologies using normalization process theory: development of a simplified approach and web-enabled toolkit. BMJ Health Services Research 2011;11.
6. May C. A rational model for assessing and evaluating complex interventions in health care. BMC Health Services Research 2006;6.
7. May C, Mair FS, Finch TL, MacFarlane A, Dowrick C, Treweek S et al. Development of a theory of implementation and integration: Normalization Process Theory. Implementation Science 2009;4(29).
8. May C, Mair F, Dowrick CF, Finch T. Process evaluation for complex interventions in primary care: understanding trials using the normalization process model. BMC Family Practice 2007;8.
9. Murray E, Treweek S, Pope C, MacFarlaine A, Ballini L, Dowrick C et al. Normalication process theory: a framework for developing, evaluating and implementing complex interventions. BMJ Medicine 2010;8.
10. Helsedirektoratet. Diabetes – forebygging, diagnostikk og behandling. Nasjonale faglige retningslinjer. 2009. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/diabetes. (Nedlastet 14.11.2016).
11. Foss C, Knutsen I, Kennedy A, Todorova E, Wensing M, Lionis C et al. Connectivity, contest and the ties of self-management support for type 2 diabetes: a meta-synthesis of qualitative literature Health and Social Care in the Community 2015; 24(6):672-686. doi: 10.1111/hsc.12272
12. Knutsen IAR, Foss C, Todorova E, Roukova P, Kennedy A, Portillo MC et al. Negotiating diet in networks: A cross-European study of the experiences of managing type-2 diabetes. Qualitative Health Research 2015.
13. Ong BN, Rogers A, Kennedy A, Bower P, Sanders T, Morden A et al. Behaviour change and social blinkers? The role of sociology in trials of self-management behaviour in chronic conditions. Sociology of Health and Illness 2014;36(2):226–38.
14. Austvoll-Dahlgren A, Nøstberg AM, Steinsbekk A, Vist GE. Effekt av gruppeundervisning i pasient- og pårørendeopplæring: en oppsummering av systematiske oversikter [The effects of group education on patients and their next of kin]. Oslo: Nasjonalt kunnskapssenter for helsetjenesten. 2011. Tilgjengelig fra: http://www.kunnskapssenteret.no/publikasjoner. (Nedlastet 14.11.2016).
15. Sandaunet A. The challenge of fitting in: non-participation and withdrawal from an online self-help group for breast cancer patients. Sociology of Health & Illness. 2008;30:131–44.
16. Bury M, Pink D. The HSJ debate. Self-management of chronic disease doesn't work. Health Services Research 2005;115(5947):18–9.
17. Blickem C, Kennedy A, Vessilev I, Morris I, Jarlwala P, Rogers A. Linking people with long-term health conditions to healthy community activities: development of Patient-Led Assessment for Network Support (PLANS). Health Expectations 2013;16(3):48–9.
18. Morris RL, Saunders C, Kennedy AP, Rogers A. Shifting priorities in multimorbidity: a longitudinal qualitative study of patients' prioritization of multiple conditions. Chronic Illness 2011;7:147–61.
19. Blickem C, Kennedy A, Jariwala P, Morris R, Bowen R, Vassilev I et al. Aligning everyday life priorities with people's self-management support networks: an exploration of the work and implementation of a needs-led telephone support system. BMC Health Services Research 2014;14.
20. Vassilev I, Rogers A, Kenned A, Koetsenruijter J. The influence of social networks on self-management support: a metasynthesis. BMC Public Health 2014;14:719–30.
21. Kousoulis A, Patelarou E, Shea S, Foss C, Ruud Knutsen I, Todorova E et al. Diabetes self-management arrangements in Europe: a realist review to facilitate a project implemented in six countries. BMC Health Care Services Research 2014;14:453.
22. Vassilev I, Rogers A, Blickem C, Brooks H, Kapadia D et al. Social Networks, the 'Work' and Work Force of Chronic Illness Self-Management: A Survey Analysis of Personal Communities. Plus One 2013;8(4). doi:http://dx.doi.org/10.1371/journal.pone.0059723
23. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. 2. utg. Oslo: Gyldendal Akademisk. 2009.
24. Lamas K, Graneheim UH, Jacobsson C. Experiences of abdominal massage for constipation. J Clin Nurs 2012;21(5-6):757–65.
25. Jacobsen ET, Rasmussen SR, Christensen M, Engberg M, Lauritzen T. Perspectives on lifestyle intervention: the views of general practitioners who have taken part in a health promotion study. Scand J Public Health 2005;33(1):4–10.





















0 Kommentarer