Implementering av sykepleiediagnoser i fritekst
Sammendrag
Bakgrunn: Behovet for god sykepleiedokumentasjon har blitt aktualisert gjennom samhandlingsreformen og flere studier som påpeker at dokumentasjonen ikke ivaretar dens formål. Internasjonale studier har vist at implementering av sykepleiediagnoser har effekt på kvalitet i sykepleiedokumentasjonen. Et samarbeidsprosjekt mellom sykehus og høyskole ble etablert for å studere implementering av sykepleiediagnoser. Artikkelen beskriver pilotstudien i prosjektet.
Hensikt: Pilotstudien har til hensikt å undersøke om granskningsinstrumentet i studien er sensitivt for endringer i sykepleiedokumentasjonen etter en intervensjon med undervisning og veiledning om sykepleiediagnoser etter P(R)ES-struktur.
Metode: Studien er utformet som en kvantitativ studie med pretest-posttest design. Datasamlingen er utført ved bruk av granskningsinstrumentet Cat-ch-Ing. Intervensjonen består av undervisning og veiledning om sykepleiedokumentasjon.
Resultat: Det var ingen signifikante endringer i kvalitet eller kvantitet i pasientjournalens sykepleiedokumentasjon mellom pretest og posttest. Fortløpende dokumentasjon har høyere skår enn prosessorientert dokumentasjon. Granskningsinstrumentet gjenspeilet ikke alle endringer som forskerne oppfattet i dokumentasjonen.
Konklusjon: Vurdering av granskningsinstrumentet Cat-ch-Ing indikerer behov for mer treffende skåring av sykepleiediagnoser spesielt, men også av sykepleiedokumentasjonen som helhet. Det er behov for mer kunnskap om dokumentasjon av sykepleie og hvilke arbeidsverktøy sykepleiere i praksisfeltet har behov for.
Referer til artikkelen
Nøst T, Blekken L. Implementering av sykepleiediagnoser i fritekst. Sykepleien Forskning. 2014;9(1):44-52. DOI: 10.4220/sykepleienf.2014.0025
Introduksjon
Sykepleiedokumentasjon aktualiseres som verktøy for kommunikasjon mellom samarbeidende aktører i helsetjenesten gjennom Stortingsmelding 47 om samhandlingsreformen (1,2). Dokumentasjon av sykepleie skal bidra til pasientsikkerhet, sikre kvalitet og kontinuitet, lette kommunikasjon mellom helsearbeidere, pasienter og pårørende, synliggjøre faglig ansvar, gi grunnlag for ledelse og ressursstyring samt være utgangspunkt for undervisning og forskning. Dokumentasjon av sykepleie skal dessuten være et godt arbeidsredskap (3–7). Til tross for sykepleiernes lange tradisjon for dokumentasjon, har den gjennom flere år og studier blitt kritisert både for innhold, språk og manglende pasientperspektiv (7–9).
I pasientjournalen skal alle faser i sykepleieprosessen dokumenteres. For sykepleiere innebærer det å dokumentere observasjoner, vurderinger, planlegging, målsetting, utføring og evaluering av sykepleie (4,6,10,11). Systematikken i sykepleieprosessen er viktig for sykepleierens utforming av sykepleieplanen (12–15). Studier viser at ikke alle fasene og elementene i sykepleieprosessen gjenspeiles i pasientjournalene. Resultat og evaluering dokumenteres i større grad når det gjelder omfang og nøyaktighet enn hva som er tilfellet for dokumentasjon av sykepleiediagnose og tiltak (6,8,16). Samtidig er det enighet om at sykepleieprosessen inneholder de teoretiske elementene for en fullstendig og nøyaktig sykepleiedokumentasjon (8,16).
Bruk av sykepleiediagnoser kan forbedre kvalitet på dokumenterte vurderinger av pasienten, beskrevne tiltak og resultat, samt lette kommunikasjon og kontinuitet mellom aktører i helsetjenesten (13,15,19). Sykepleiediagnoser kan slik være et virkemiddel for å fremme og bedre dokumentasjonsprosessen (13,14,16,17). Sykepleiediagnoser kan enten formuleres ved å anvende klassifikasjonssystemer med spesifiserte termer, eller i fritekst (12,19–21). I litteraturen finnes begrep som sykepleiebehov, sykepleieproblem, sykepleiefenomen og fokus for sykepleie som benevnelse på denne fasen i sykepleieprosessen (5, 6,12). Felles for alle begrepene er at de omfatter både pasientens problem, risikoer og ressurser. Dette kommer tydelig frem i P(R)ES-strukturen (8,12,19).
P(R)ES-struktur er en internasjonalt anerkjent metode for å formulere sykepleiediagnoser (6,8,19,21). Når sykepleiere formulerer sykepleiediagnoser med P(R)ES-struktur, består sykepleiediagnosen av et problem, risiko eller ressurs (P eller R), en årsak eller etiologi (E), og tegn eller symptomer (S) (6,8,19). «Nedsatt evne til verbal kommunikasjon, relatert til afasi etter slag, fører til frustrasjon og nedstemthet» er et eksempel på en sykepleiediagnose med P(R)ES-struktur. Det er beskrevet at strukturerte og standardiserte maler bidrar til en mer fullstendig dokumentasjon (8,19,23,24). Det er også vist til at bruk av standardiserte terminologier forbedrer innhold i sykepleieplaner i tillegg til å øke antall intervensjoner og beskrivelser av tegn, symptomer og relaterte faktorer (7,14).
St. Olavs Hospital HF innførte i 2005/2006 sykepleieplan i elektronisk pasientjournal (EPJ). Det innebar overgang fra retrospektiv fortløpende dokumentasjon som beskriver hva som har blitt utøvd av helsehjelp, til prospektiv prosessdokumentasjon som skal beskrive den sykepleie man planlegger å utføre. Sykepleiere i klinisk praksis ga etter flere års bruk av elektroniske sykepleieplaner uttrykk for usikkerhet på om dokumentasjonspraksisen var god nok (25). Usikker-
heten er sammenfallende med det som kommer frem i en studie gjennomført ved et annet universitetssykehus i Norge (26). Rykkje (26) konkluderer med behov for grundig opplæring i bruk av dokumentasjonsmodell og elektroniske sykepleieplaner, og peker på at potensialet som ligger i IKT ikke er tatt ut i de planverktøy sykepleiere har i dagens EPJ. Ved inngangen til EPJ ble det beskrevet forventninger om et arbeidsverktøy som skulle gi sykepleiere tilgang til nøyaktig og adekvat informasjon om pasientene, redusere overflødig tekst og gi bedre tilgang til oppdatert informasjon (27,28).
Sykehuset anvender den svenske dokumentasjonsmodellen VIPS (6). VIPS er et akronym for hovedmålene velbefinnende, integritet, profylakse og sikkerhet (6). Dokumentasjonsmodellen har søkeord på tre nivåer for å strukturere tekst og fremme gjenfinnbarhet (6,12). Søkeord som korresponderer med fasene i sykepleieprosessen, er søkeord på overordnet nivå. For sykepleieanamnese, pasientstatus og sykepleietiltak følger søkeord og undersøkeord (6,12,15). Ved sykehuset anvendes søkeord i EPJ i innkomstnotat og sykepleieplan. Eksempel på søkeord er «eliminasjon», «ernæring» og «trening». Tabell 1 viser sammenheng mellom sykepleieprosessens faser, VIPS-modellen og EPJ ved sykehuset. (se tabell 1)

Et granskningsinstrument kan anvendes for å vurdere kvalitet i sykepleiedokumentasjonen (7,16,26,29). Et reliabelt og validert granskningsinstrument gir mulighet for å sammenlikne resultat etter endringer og mellom enheter. En utfordring er å gjenspeile dokumentasjonen på en slik måte at innholdet kan skåres ved bruk av et granskningsinstrument. Journalgranskning har vært utført internasjonalt gjennom flere tiår, men få norske studier rapporterer om systematisk granskning av kvalitet i sykepleiedokumentasjon (26,16,30).
Et samarbeidsprosjekt mellom St. Olavs Hospital HF og Høgskolen i Sør-Trøndelag (HiST), Avdeling for sykepleierutdanning (ASP), ble etablert for å studere sykepleiedokumentasjon ved sykehuset. Prosjektet har fokus på fasen i dokumentasjonsprosessen som i EPJ omfatter formulering av problem. I prosjektet vil vi se nærmere på om innføring av begrepet sykepleiediagnose kan føre til en mer fullstendig og nøyaktig dokumentasjon av sykepleie.
I prosjektet er det gjennomført en pilotstudie. Hensikten med pilotstudien er å undersøke om granskningsinstrumentet er sensitivt for endring i sykepleiedokumentasjonen etter intervensjonen.
I pilotstudien har vi følgende forskningsspørsmål: Er granskningsinstrumentet Cat-ch-Ing sensitivt for endringer i sykepleiedokumentasjonen etter en intervensjon med undervisning og veiledning om sykepleiediagnoser i fritekst med P(R)ES-struktur?
Metode
Studien er en kvantitativ studie med en intervensjon og pretest-posttest design. Intervensjonen består av undervisning og veiledning om sykepleiedokumentasjon generelt og sykepleiediagnoser etter P(R)ES-struktur spesielt, se tabell 2:

I intervensjonen samarbeidet forskere med ledere og superbrukere i sykepleiedokumentasjon ved avdelingen. En superbruker er en sykepleier som avdelingen har rekruttert til å være ressursperson overfor det øvrige personalet, og som har fått særskilt opplæring i bruk av EPJ og sykepleiedokumentasjon.
For å finne et granskningsinstrument for sykepleiedokumentasjon ble det utført litteratursøk i samarbeid med bibliotekar. Det ble søkt i Medline, CINAHL, Embase, Joanna Briggs og Cochrane library. Det ble søkt etter litteratur skrevet på engelsk fra 1990 til januar 2012. Søkestrategi i i Medline og Embase anvendte MeSH-ord. Søk i CINAHL anvendte tesaurustermer dersom ikke annet var indisert. De ulike søkene ble satt sammen med bruk av «eller» og til slutt satt sammen med bruk av «og». Søket ble avgrenset til å gjelde sykepleiedokumentasjon i sykehus.
Flere granskningsinstrumenter ble identifisert gjennom litteratursøket. Cat-ch-Ing, Q-DIO (The Quality of Diagnosis, Interventions and Outcomes), D-catch og QOD (The Quality of Nursing Diagnosis) ble vurdert som aktuelle granskningsinstrument (18, 19, 29, 31). Cat-ch-Ing er utviklet for å skåre kvalitet og kvantitet for sykepleiedokumentasjon strukturert etter VIPS og følger fasene i sykepleieprosessen (29). Flere studier har anvendt Cat-ch-Ing og instrumentet har blitt vurdert til å være adekvat, men med behov for videre utvikling (17, 26). Q-DIO er utviklet for sykepleiedokumentasjon som anvender standardisert dokumentasjon med klassifikasjonssystem og de fokuserer på kvalitet i sykepleiediagnoser samt sammenheng mellom sykepleiediagnose, sykepleietiltak og sykepleieresultat (31). D-catch bygger på Cat-ch-Ing og en skala for nøyaktighet i sykepleiediagnoser (18). QOD er utviklet med bakgrunn i Cat-ch-Ing, men med større vekt på sykepleiediagnoser ved at Cat-ch-Ing anvendes sammen med en skala med kriterier for sykepleiediagnoser (19). Valget for vår studie falt på Cat-ch-Ing fordi instrumentet er funnet valid og reliabelt for anvendelse på sykepleiedokumentasjon strukturert etter VIPS-modellen. Granskningsinstrumentet har dessuten vært anvendt i en studie i Norge tidligere (26).
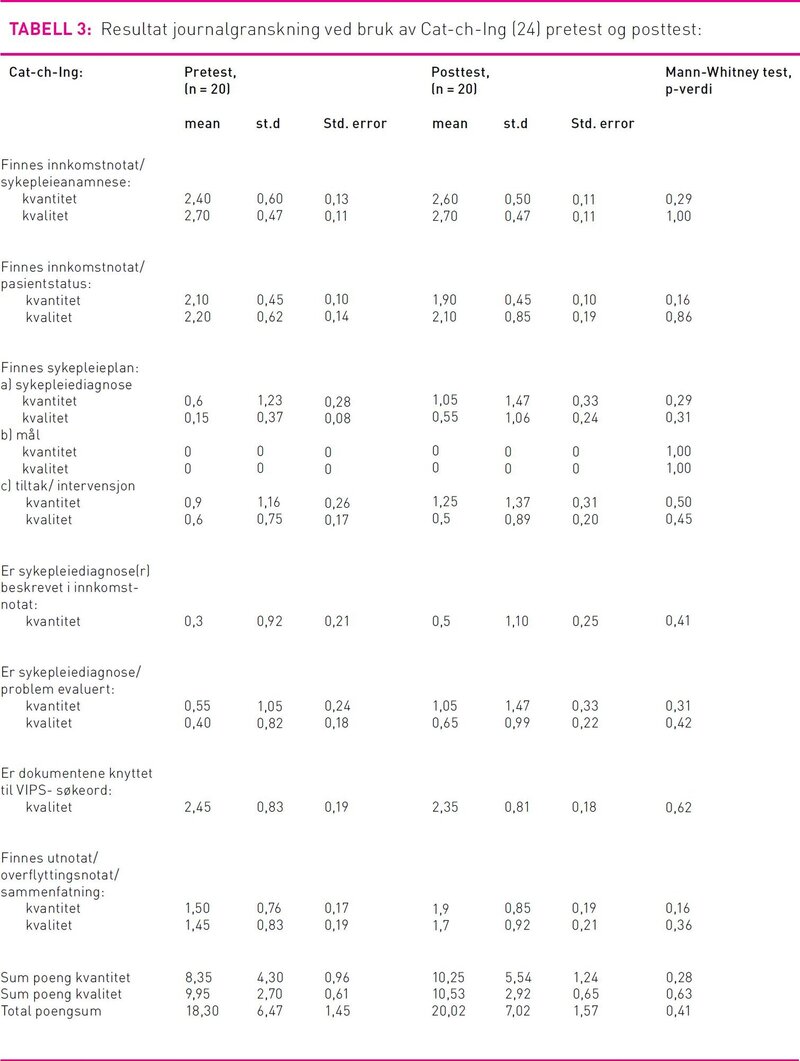
Spørsmålene i Cat-ch-Ing retter seg mot datasamling, sykepleiediagnose, planlagte tiltak, resultat og utskriving (26, 29). Elementene i sykepleiedokumentasjonen som granskes vurderes for kvalitet og kvantitet i henhold til en granskningsnøkkel og en poengskala fra 0–3 poeng som vist i tabell 3. Cat-ch-Ing har i sin opprinnelige versjon 17 spørsmål og en totalskår på 80 poeng (29). Cat-ch-Ing er videre tilpasset elektronisk dokumentasjon (12). Spørsmål om datering og lesbarhet er fjernet, og den totale oppnåelige sum for instrumentet er 66 poeng, fordelt med 39 for kvantitet og 27 på kvalitet. Cat-ch-Ing er oversatt til norsk (26).
I malen for Cat-ch-Ing presiseres det at granskningsinstrumentet må tilpasses enheten det skal anvendes ved. Tilpasningen må beskrives i brukerveiledningen til instrumentet (29). Tillatelse fra opphavsforsker ble innhentet for å gjøre tilpasninger til dokumentasjonssystem og dokumentasjonsprosedyre ved sykehuset. Spørsmål om oppdatering av pasientstatus underveis og ved utreise ble fjernet, i likhet med spørsmål om å gjennomførte tiltak, om nedtegnelsene er signert og om pasientansvarlig sykepleier er navngitt. Dette fordi spørsmålene ikke gjenspeiles i sykehusets dokumentasjonsprosedyre. Antall oppnåelige poeng totalt i vår versjon er 48, hvorav 24 poeng for kvantitet og 24 for kvalitet. Brukerveiledning og skjema for skåring ble utviklet i henhold til endringene. Spørsmålene i studiens versjon av Cat-ch-Ing framkommer i tabell 3.
Utvalg
Pasientjournaler ble plukket fra lister for en identifisert tidsperiode ved randomisert utvelgelse. Pretestdata ble hentet fra pasientjournaler ett år før pilotstudien startet opp (n = 20), og posttestdata ble hentet en måned etter avsluttet intervensjon (n = 20). Sykepleiedokumentasjon ble hentet fra pasientjournaler hvor pasienter hadde vært inneliggende ved sengeposten i over 48 timer og var utskrevet fra denne. Pasienter som var overflyttet til sengeposten underveis i forløpet, eller var til innkomstsamtale ved en annen enhet, ble ekskludert. Journalgranskningen omfattet datainnsamling/ innkomstnotat, sykepleieplan med problem/sykepleiediagnose, tiltak, evaluering, og utnotat/sykepleiesammenfatning for hele det identifiserte pasientoppholdet.
Datainnsamling
Sykepleiedokumentasjon i EPJ ble gjennomgått av to forskere i fellesskap. Det ble vurdert som viktig da pilotstudien skulle vurdere granskningsinstrumentet. Skåringer for sykepleiedokumentasjon i den enkelte pasientjournal ble ført på papirversjon av Cat-ch-Ing. Dataene ble deretter lagt inn fra skjema til pc.
Analyse
SPSS versjon 18.0 ble anvendt for å analysere dataene. Deskriptiv statistikk med beregning av gjennomsnitt, standardavvik og standardfeil ble utført for pretest og posttest. Data ble behandlet på ordinalnivå. Alle spørsmålene ble først analysert hver for seg. Det ble deretter gjort sammenlikning av gjennomsnitt mellom pre- og posttest ved bruk av ikke-parametrisk metode og Mann-Whitney test.
Etiske vurderinger
Prosjektet er vurdert av Regional Etisk komité (REK) til å være et kvalitetssikringsprosjekt og krav om godkjennelse faller med det bort. Personvernombud ved sykehuset har gitt tillatelse til gjennomføring. Klinikksjef ga tilgang til forskningsfeltet. Alle data i studien ble behandlet anonymisert.
Resultater
Vi presenterer her vurdering av granskningsinstrumentet samt undervisningsintervensjonens gjennomførbarhet. Pretestresultatene viser status for sykepleiedokumentasjonen ved enheten ett år før intervensjonen. Av totalt 48 oppnåelig poeng ble det ved pretest en gjennomsnittsverdi på 18,30 poeng (variasjon 10–34) fordelt på 8,35 på spørsmål relatert til kvantitet og 9,95 ved kvalitet. Totalskår har i posttest økt til 20,02 poeng totalt (variasjon 11–35), fordelt på 10,25 for kvantitet og 10,53 for kvalitet. Sammenlikning mellom gjennomsnitt i pretest og posttest gir ingen signifikante forskjeller. Det er likevel en økning i gjennomsnittsskår for total poengsum fra før til etter intervensjonen. Endringen innebærer en økning på 1,72 poeng. For ni av 16 elementer er det en økning i gjennomsnittspoeng, mens det for fire av elementene er en negativ utvikling. Sykepleiedokumentasjonen var mangelfull i mange tilfeller både ved pretest og posttest. En erfaring vi gjorde oss i posttest var at vi fikk et tydelig inntrykk av at det var skrevet flere sykepleienotater. Et sykepleienotat er et retrospektivt, fortløpende journaldokument. Erfaringen ble ikke fanget opp av Cat-ch-Ing.
Gjennomsnittsverdi for innkomstnotatets sykepleieanamnese og pasientstatus har høyest skår av elementene i sykepleiedokumentasjonen både ved pretest og posttest. Den høyeste skåren i pretest har sykepleieanamnesen med 2,70 poeng for kvalitet av 3 oppnåelige. Også i posttestresultatene er det sykepleieanamnese som har høyest skår. Resultat i posttest for pasientstatus i innkomstnotatet viser en liten nedgang i gjennomsnittsskår. I pretest for sykepleieplan har både kvalitet og kvantitet for sykepleiediagnose og tiltak lavere skår enn dokumenter skrevet i forbindelse med datasamling. Det ble ikke gitt poeng for mål som var angitt ved å bruke de predefinerte valgene i journalsystemet «forbedring», «forverring» eller «stabilisering». Disse ble vurdert til å ikke imøtekomme krav til kvalitet og kvantitet i henhold til Cat-ch-Ing. Posttest viser forbedring for kvalitet og kvantitet når det gjelder sykepleiediagnose, og for kvantitet når det gjelder sykepleietiltak. For mål opprettholdes tendensen fra pretest ved at det ikke er gitt poeng verken for kvalitet eller for kvantitet. Resultatene er gjengitt i tabell 3.
Intervensjonen
Arbeidsmøte i intervensjonens fase 1 ble arrangert for superbrukere, ledere og forskere to måneder før planlagt undervisning for øvrige ansatte. Alle (4) superbrukere fra avdelingen deltok. 33 av 35 ansatte (94,3 prosent) i sykepleietjenesten deltok i undervisningen i fase 2. Det ble gjennomført fem veiledninger på sengeposten i intervensjonens fase 3.
Diskusjon
Hensikten med pilotstudien var å undersøke om granskningsinstrumentet var sensitivt for endring i sykepleiedokumentasjonen etter en intervensjon med undervisning om sykepleiediagnoser i fritekst med P(R)ES-struktur.
Granskningsinstrumentet
Det vil alltid være en viss grad av subjektivitet ved vurdering av sykepleiedokumentasjon (17,26,29). I brukerveiledningen til Cat-ch-Ing er kriterier for vurdering beskrevet. Likevel vil det være bruk av skjønn når man vurderer den enkelte pasientjournal. Gransknings-instrumentet var tilpasset dokumentasjonspraksisen, men ble likevel oppfattet som upresist. Det ga ikke et tilstrekkelig nyansert bilde av dokumentasjonen resultatene skulle gjenspeile. Dersom skalaen for skår i Cat-ch-Ing ble utvidet, kan det være resultatene bedre reflekterte kvaliteten i sykepleiedokumentasjonen og forskjellene mellom journalene. Også andre studier foreslår dette (17,26).
I både pretest og posttest er samlet skår for kvalitet høyere enn samlet skår for kvantitet. Det kan ha sammenheng med spørsmål om bruk av VIPS-søkeord hvor det kun gis poeng for kvalitet. Pasientjournaler som hadde brukt VIPS-søkeord i notatene de skrev fikk for eksempel 3 poeng når dette var gjort riktig, men det kunne være at det ikke var skrevet sykepleie-plan i denne journalen. Likevel ble totalskåren forholdsvis høy. Andre pasientjournaler med sykepleiedokumentasjon hvor det var påbegynt sykepleieplaner, men uten å ha brukt søkeord fra VIPS-modellen, fikk lavere totalskår.
VIPS-modellen er valgt som dokumentasjonsmodell for sykepleiedokumentasjon, og det er ingenting i studien som tilsier at det skal endres. Spørsmålet er i hvilken grad VIPS skal gjenspeiles i granskningsinstrumentet. Studien kan tyde på at fokuset på VIPS-modellen gir utslag på resultatet som ikke samsvarer med inntrykket forskerne har av kvalitet i gjennomgang av dokumentasjonen. Det er sammenfallende med det andre har beskrevet (18).
Fortløpende dokumentasjon som innkomstnotat og utnotat har høyere skår enn sykepleieplan som er prosessorientert. Det kan ha sammenheng med at fortløpende notat er dokumentasjon som ikke er endret verken gjennom innføring av EPJ eller innføring av elektronisk sykepleieplan. Funnene er sammenfallende med de Rykkje beskriver (26). Flere sykepleienotater kan også forstås i en slik sammenheng. Vår erfaring var at praksis endret seg med bruk av flere sykepleienotater etter undervisningsintervensjonen, men det kom ikke frem ved bruk av granskningsinstrumentet.
Det er ikke beskrevet mål i verken pretest eller posttest. Mål var ikke sentralt i undervisningen i intervensjonen, men det ble vist til at realistiske, individorienterte og målbare mål er en viktig del av sykepleieplanen. Det kan være mål ikke er beskrevet i pasientjournalene fordi den standardiserte teksten som ligger i dokumentasjonssystemet ikke legger til rette for å formulere realistiske og målbare mål.
Intervensjonen i prosjektet har fokus på sykepleiediagnoser og P(R)ES-struktur. Det samme fokuset gjenfinnes ikke i Cat-ch-Ing. Tilpasningene og beskrivelser i brukerveiledningen fikk ikke frem i hvor stor grad sykepleiediagnoser var utformet med P(R)ES-struktur i sykepleiedokumentasjonen. Ingen elementer i sykepleiedokumentasjonen har en signifikant endring i kvalitet, men det er en økning i totalsum fra pretest til posttest.
Rykkje stiller spørsmål ved om sykepleieplan er den optimale måten å dokumentere sykepleie på for alle pasienter (26). Samtidig har andre studier vist til at anvendelse av sykepleiediagnoser fremmer dokumentasjonsprosessen slik at dokumentasjonen blir fullstendig, og med det i henhold til lovkrav (13,15,20). Man kan stille spørsmål ved hvorvidt flere sykepleienotater i posttest er et tegn på at fortløpende dokumentasjon oppleves som mer hensiktsmessig enn sykepleie-plan i den kliniske hverdagen. Men det kan være et tegn på at kompetanse innen dokumentasjon av sykepleie ikke er tilstrekkelig for å utføre oppgaven i klinikken. Det kan også være at dette er et uttrykk for at funksjonaliteten i den elektroniske sykepleieplanen ikke understøtter sykepleiernes arbeidsprosesser i tilstrekkelig grad.
Det er tidligere vist til at potensialet i IKT ikke er tatt ut i forhold til EPJ og sykepleiedokumentasjon (2,20,26). Samtidig er det vist til at sykepleiere gir uttrykk for at de ikke har vært involvert i utforming av løsninger i EPJ i den grad de ønsker (22, 25). Også internasjonalt har studier trukket frem at løsninger som beslutningsstøtte, klassifikasjonssystem og bedre funksjonalitet i EPJ kan fremme kvalitet i dokumentasjonen (7, 8, 13, 22). Det er behov for mer forskning og kunnskap om hvordan arbeidsprosesser kan understøttes av gode IKT-verktøy slik at sykepleiedokumentasjon i EPJ blir mer fullstendig og dermed av bedre kvalitet.
Undervisningen
Pilotstudien hadde en varighet på seks måneder hvorav tiden fra undervisning for siste undervisningsgruppe til avslutning av perioden, var ni uker. Sammenliknet med andre studier (13,15,17) er det kort tid for endring av arbeidsprosesser. Undervisningsintervensjonen viste seg å være gjennomførbar, men det kan diskuteres om det er realistisk å ha grupper på maksimum åtte personer når flere eller større avdelinger skal inkluderes. Gjennomføring i små grupper involverer deltakerne i undervisningen i stor grad, men er samtidig ressurskrevende. En annen artikkel vil framstille sykepleiernes opplevelse av undervisningsintervensjonen og anvendelse av sykepleiediagnoser i fritekst med P(R)ES-struktur.
Studiens begrensninger
I pilotstudien er det gjort erfaringer med hvordan granskningsinstrumentet har gjenspeilet det inntrykket forskerne fikk av kvalitet i sykepleiedokumentasjonen. Ved bruk av granskningsinstrument anvendes alltid en viss grad av skjønn. I det ligger en metodisk utfordring. I studien er det to forskere som i fellesskap har vurdert sykepleiedokumentasjon ved bruk av Cat-ch-Ing. Det at to forskere har vurdert dokumentasjonen sammen kan påvirke studiens reliabilitet.
Konklusjon
Vurdering av granskningsinstrumentet Cat-ch-Ing indikerer behov for en mer treffende skåring av sykepleiediagnoser spesielt, men også av sykepleiedokumentasjonen som helhet. Tidligere studier har vist til at Cat-ch-Ing kunne hatt en større skala og at det kunne gitt et mer nyansert resultat (17,26). Funn fra vår studie støtter endringsforslagene. Granskningsinstrumentene D-catch og QOD har tatt utgangspunkt i Cat-ch-Ing og utviklet instrumenter for å skåre sykepleiediagnoser mer treffende. Vi vil se på disse instrumentene for anvendelse i hovedstudien.
Pilotstudien har gitt bekreftelse på at undervisningsintervensjonen er gjennomførbar. Videre arbeid i prosjektet vil være implementering av sykepleiediagnoser i fritekst etter P(R)ES-struktur, med større fokus på betydningen av å dokumentere prospektivt og i henhold til sykepleieprosessen. Tidsperioden for fase 3 i intervensjonen vil utvides med oppfølging i avdelingen over lengre tid. I hovedstudien vil effekt av undervisningsintervensjonen studeres. Det vil fokuseres på krav til samhandling i helsetjenesten også i tiden framover. Studien støtter forskning som beskriver behov for mer kompetanse og kunnskap om hvordan dokumentasjon av sykepleie kan være et verktøy i dette.
Referanser
1. Stortingsmelding 47 (2008–2009). Samhandlingsreformen. Rett behandling- på rett sted- til rett tid. Oslo: Helse- og omsorgsdepartementet.
2. Naustdal AG, Nettedal G. Sjukepleiedokumentasjon i eit elektronisk samhandlingsperspektiv. Sykepleien Forskning. 2012; 3: 270–7.
3. Dahl K, Skaug E.A. Kliniske vurderingsprosesser og dokumentasjon i sykepleie s. 15–56 i: Grunnleggende Sykepleie bind 2. Kristoffersen, N.J, Nortvedt, F. Skaug E.A (red). Oslo: Gyldendal Akademisk. 2011.
4. Moen A, Hellesø R, Berge A. Sykepleieres journalføring. Dokumentasjon og informasjonshåndtering. Oslo: Akribe. 2008.
5. Heggdal K. Sykepleiedokumentasjon. Oslo: Gyldendal Akademiske. 2006.
6. Ehnfors M, Ehrenberg A, Thorell- Ekstrand I. VIPS-boken. Om en forskningsbaserad modell för dokumentation och omvårdnad i patientjournalen. Stockholm: Vårdforbundet FoU 48. 2000.
7. Urquhart C, Currell R, Grant MJ, Hardiker NR. Nursing record systems: effects on nursing practice and healthcare outcomes (Review). Cochrane Database of Systematic Reviews. 2009; 1: Art. No.: CD002099.DOI:10.1002/14651858.CD002099.pub2
8. Paans W, Sermeus W, Nieweg R, Schans Cvd. Determinants of the accuracy of Nursing Diagnosis: Influence of Ready Knowledge, Knowlegde Sources, Disposition towards Critical Thinking, and reasoning Skills. Journal of Professional Nursing. 2010;26:232–41.
9. Dahl K, Vatne S. Mangel på pasientperspektiv. Tidsskriftet Sykepleien. 2007;95:70–2
10. Lov om helsepersonell. Helse- og omsorgsdepartementet. Oslo: 1999. http://lovdata.no/dokument/NL/lov/1999-07-02-64
11. Forskrift pasientjournal. Helse- og omsorgsdepartementet. Oslo: 2000. http://lovdata.no/dokument/SF/forskrift/2000-12-21-1385
12. Björvell C. Sjuksköterskans journalföring och informationshantering. En praktisk handbok. Lund: Studentlitteratur. 2011.
13. Müller- Staub M, Lavin MA, Needham I, Achterberg Tv. Nursing diagnosis, interventions and outcomes- application and impact on nursing practice: systematic review. Journal of Advanced Nursing. 2006;56:514–31.
14. Thoroddsen A, Ehnfors M, Ehrenberg A. Content and completeness of care plans after implementation of standardized nursing terminologies and computerized records. CIN; Computers Informatics Nursing. 2011; 10:599–607.
15. Björvell C, Wredling, R, Thorell-Ekstrand I. Long-term increase in quality of nursing documentation: effects of a comprehensive intervention. Scandinavian Journal of Caring Sciences. 2002;16:34–42.
16. Paans W, Sermeus W, Nieweg ROB, Van der Schans CP. Prevalence of accurate nursing documentation in patient records. Journal of Advanced Nursing. 2010;66:2481–9.
17. Darmer MR, Ankersen L, Nielsen BG, Landberger G, Lippert E, Egerod I. Nursing documentation audit- the effect of a VIPS implementation programme in Denmark. Journal of Clinical Nursing. 2006;15,525–34.
18. Paans W, Sermeus W, Nieweg ROB, Van Der Schans CP. Development of a Measurement Instrument for Nursing Documentation in the Patient Record. Studies in Health Technology and Informtics. 2009;146:297–300.
19. Florin J. Quality of Nursing Diagnoses: Evaluation of an educational intervention. International Journal of Nursing Terminologies and Classifications. 2005;16:33–43
20. NSFID – Norsk Sykepleierforbunds forum for IKT og Dokumentasjon. Dokumentasjon av sykepleie i elektronisk pasientjournal. Oslo: Norsk Sykepleierforbund. 2007.
21. Carnevali DL. Sykepleieplanlegging. Oslo: Ad Notam Gyldendal. 1992.
22. Axelsson L, Björvell C, Mattiasson AC, Randers I. Swedish Registered Nurses’ incentives to use nursing diagnosis in clinical practice. Journal of Clinical Nursing. 2006;15:936–45.
23. Gjevjon ER, Hellesø R. The quality of home care nurses’ documentation in new electronic patient records. Journal of Clinical Nursing. 2010;19:100–108.
24. Hellesø, R. Information handling in the nursing discharge note. Journal of Clinical Nursing. 2006;15:11–21.
25. Giæver E, Hellesø R. Negative experiences of organizational change from an emotions perspective. Nordic Psychology. 2010;62:37–52.
26. Rykkje L. Implementing Electronic Patient Record and VIPS in medical hospital wards: Evaluating change in quantity and quality of nursing documentation by using the audit instrument Cat-ch-Ing. Vård i Norden. 2009; 29: 9–13.
27. Hellesø R, Ruland C. Developing a module for nursing documentation integrated in the electronic patient record. Journal of Clinical Nursing. 2001;10:799–805.
28. Ehrenberg A, Ehnfors M. Auditing nursing content in patient records. Scandinavian Journal of Caring Science. 2001;15:133–141.
29. Björvell C, Thorell-Ekstrand I, Wredling R. Development of an audit instrument for nursing care plans in then patient record. Quality in Health Care. 2000;9:6–13.
30. Karkkainen O, Eriksson K. Evaluation of patient records as part of developing a nursing care classification. Journal of Clinical Nursing. 2003;12:198–205.
31. Müller- Staub M, Lunney M, Odenbreit M, Needham I, Lavin MA, Achterberg TV. Development of an instrument to measure the quality of documented nursing diagnosis, interventions and outcomes: the Q-DIO. Journal of Clinical Nursing. 2009;18:1027–37
32. Polit DF, Beck CT. Nursing Research. Assesing Evidence for Nursing Practice. 9th edition. Philadelphia: Wolter Kluwer Health/Lippincott Williams & Wilkins. 2012.
33. Rosner B. Fundamentals of Biostatistics. Brooks/ Cole. 2011.


















0 Kommentarer