Alfentanil ved fjerning av retrosternale toraksdren
Sammendrag
Bakgrunn: Pasienter rapporterer moderat til sterk smerte ved fjerning av retrosternale toraksdren. Retningslinjer for denne prosedyren er mangelfull og smertebehandlingen variabel. Ved vår intensivavdeling er det også påvist utilstrekkelig og tilfeldig smertebehandling ved toraksdrenfjerning. Manglende kjennskap til når kirurgen skulle fjerne drenene, ble av sykepleierne oppgitt som hovedgrunn til inadekvat smertebehandling.
Hensikt: Å ta i bruk et sterkt, hurtigvirkende analgetikum med kort halveringstid for å redusere smerter ved fjerning av retrosternale toraksdren. Registrere smerter ved hjelp av en numerisk skala (NRS) før og etter drensfjerning, bivirkninger og eventuelle tiltak, pasienttilfredshet, samt sykepleiertilfredshet.
Metode: Beskrivende kasustikkserie der alle pasienter som skulle få fjernet retrosternale toraksdren i perioden oktober 2012–juni 2013, fikk alfentanil (Rapifen) dersom det ikke forelå kontraindikasjoner. Et egenutviklet registreringsskjema ble fylt ut av sykepleierne som administrerte alfentanil.
Resultater: Av totalt 45 pasienter, rapporterte 62,2 prosent at drensfjerningen var bedre eller litt bedre enn forventet. Ingen pasienter oppga at det var verre enn forventet. Det var en reduksjon i NRS-skår etter alfentanil/drensfjerning. Observert differanse i median NRS-skår var statistisk signifikant (p=0,005). Det ble ikke registrert noen alvorlige bivirkninger som trengte større tiltak.
Konklusjon: På bakgrunn av kvalitetssikringsprosjektets design kan det ikke konkluderes med at alfentanil er egnet medikament ved fjerning av retrosternale toraksdren, men studien viste høy grad av pasienttilfredshet og få registrerte bivirkninger.
Referer til artikkelen
Rosén T, Dagestad E, Karlsen M. Alfentanil ved fjerning av retrosternale toraksdren. Sykepleien Forskning. 2014;9(1):54-61. DOI: 10.4220/sykepleienf.2014.0028
Innledning
Smerte er en av de komplikasjonene pasienter frykter mest postoperativt (1). Det er veldokumentert at ubehandlete postoperative smerter kan forlenge og forverre pasientens sykehusopphold, samt muligens bidra til utvikling av kroniske smerter (2–7). Til tross for økt fokus på kunnskapsbasert praksis samt innføring av retningslinjer og standarder for smertebehandling de siste årene, blir smerter underbehandlet (7–10). En nylig publisert studie av 215 inneliggende pasienter ved 14 norske sykehus fant at mange pasienter rapporterer sterke smerter første postoperative døgn og at det var et betydelig forbedringspotensial for kartlegging, dokumentasjon og behandling av smerte (11). Smertebehandling ved smertefulle prosedyrer har også vist seg å være svært utilfredsstillende (12–17).
Fjerning av retrosternale toraksdren kan være en smertefull prosedyre. Drenene er cirka 15 mm i utvendig diameter og legges inn hos de fleste pasienter som hjerteopereres for å drenere ut luft, sår- og pleuravæske fra operasjonsområdet. I en systematisk litteraturgjennomgang fra 2006 (15), om smerte og smertebehandling ved fjerning av toraksdren, ble 14 studier vurdert, deriblant seks randomiserte, kontrollerte studier (RCT's), og fem deskriptive studier. Studiene viste at pasienter rapporterte moderat til sterk smerte ved fjerning av toraksdren, også når morfin eller lokalanestesi ble gitt. Pasienter brukte ord som «smertefull», «skremmende», «brennende», «rivende» og «pressende» for å beskrive følelsen ved fjerning av drenene (18–20). «Clinical practice guidelines…» (10) anbefaler sterkt (+1C) å gi forebyggende smertebehandling ved fjerning av retrosternale toraksdren, men internasjonalt finnes det få kunnskapsbaserte retningslinjer for dette og smertebehandlingen varierer fra sykepleier til sykepleier (15,17,18,21–23).
Det er forsøkt ulike medikamentelle tilnærminger for å best mulig behandle smertene ved fjerning av retrosternale toraksdren. I Puntillo et al. sin studie (23) anbefales 4 mg morfin gitt 20 minutter før, eller 30 mg ketorolac gitt 60 minutter før fjerning av toraksdren. Ahlers et al. (24) fant i sin studie, at det ikke var signifikant forskjell på smertenivå om pasientene fikk lav eller høy dose morfin (2,5 mg versus 7,5 mg) ved denne prosedyren. I Bruce et al. (15) sitt systematiske litteraturstudie, konkluderes det med at morfin alene ikke gir tilstrekkelig smertelindring ved drensfjerning. Lokalanestesimidler som bupivakain har vært forsøkt gitt direkte inn i toraksdren, men har for lang anslagstid og er ikke effektivt nok (15). Studier med inhalasjonsanestesimidler har vist noe effekt (15), men er ikke praktisk gjennomførbart i en vanlig postoperativ avdeling. Ulike avslapningsteknikker har heller ikke vist seg å gi tilstrekkelig smertelindring (15,21).
I Norge opererer man årlig om lag 5000 hjertepasienter med såkalt sternumsplitt (kirurgisk åpning av brystbenet) og de fleste får innlagt retrosternale toraksdren (25). Tidligere retrospektiv journalgranskning ved vår enhet viste at smertebehandlingen ved fjerning av retrosternale toraksdren var både mangelfull og tilfeldig (26). I en spørreundersøkelse oppga 19 av 26 sykepleiere/intensivsykepleiere at hovedårsakene til manglende forebyggende smertelindring før drensfjerning, var at de ikke visste når kirurgen kom for å fjerne drenene (26). Drenene fjernes vanligvis av torakskirurg første postoperative dag på morgenen, men tidspunktet varierer betydelig. Det fantes ingen skriftlig prosedyre eller innarbeidet rutine for smertebehandling ved fjerning av retrosternale toraksdren, men avdelingen har generell forordning av ketobemidon (Ketorax), 1–3 mg titrert ved behov, som postoperativ smertebehandling til torakspasientene. Effekten av ketobemidon gitt intravenøst inntrer etter 2–5 minutter, men bør gis i tidsrommet 10–30 minutter før drensfjerning for maksimal effekt. (Peak-tid er cirka 20 minutter) (27). Det kan derfor være vanskelig å gi adekvat dose smertestillende i forkant. Halveringstiden for ketobemidon er to timer og tjue minutter (27,28) og effekten varer derfor lenge etter at prosedyren er ferdig.
På bakgrunn av en lite tilfredsstillende praksis var det ønskelig å ta i bruk et smertestillende medikament med raskere effekt og kortere halveringstid. Det syntetiske opioidet alfentanil (Rapifen) er et potent analgetikum med maks analgetisk effekt innen ett til to minutter. Effekten er doseavhengig, lett å styre og medikamentet elimineres raskt (27,29). Usta et al. (30) fant i sin RCT at alfentanil (n=50) var å foretrekke framfor fentanyl (n=50) ved colonoscopi på grunn av kortere sedasjonstid, men begge medikamenter var sikre og akseptable for de fleste pasienter. Mazanikov et al. (31) sammenliknet i sin RCT propofol/alfentanil med propofol/remifentanil hos 81 pasienter ved ERCP (endoskopisk retrograd cholangiopancreatografi) og konkluderte med at begge metoder var akseptable. Men remifentanil ga mer respirasjonsdepresjon og kvalme i kombinasjon med propofol enn det alfentanil gjorde. Alfentanil kan være et egnet medikament som profylakse ved smertefulle prosedyrer, men vi har ikke funnet publiserte studier der det er benyttet alfentanil ved fjerning av retrosternale toraksdren.
Hensikten med dette kvalitetssikringsprosjektet var å innføre et sterkt, hurtigvirkende analgetikum med kortere halveringstid enn det vi til vanlig benyttet, for å bedre forebygge smerter ved fjerning av retrosternale toraksdren. I samarbeid med anestesilegene, innførte sykepleierne medikamentet alfentanil som standard smertebehandling før drensfjerning. Vi ønsket å registrere eventuelle bivirkninger hos pasientene av alfentanil samt kartlegge hvorvidt pasientene og sykepleierne var fornøyde med administreringen av alfentanil.
Problemstilling: «Kan alfentanil være et egnet analgetikum ved fjerning av retrosternale toraksdren med hensyn til smertelindring, bivirkninger og pasienttilfredshet?»
Metode
Design og utvalg
Studiedesignet er beskrivende kasustikkserie. Alle voksne pasienter som skulle få fjernet retrosternale toraksdren i perioden oktober 2012 til juni 2013 ble inkludert fortløpende, og fikk alfentanil såframt det ikke forelå kontraindikasjoner.
Datainnsamling
Numeric rating scale (NRS) ble registrert for hver pasient på to tidspunkter. Første gang før alfentanil/drensfjerning (baseline) og andre gang umiddelbart etter alfentanil/drensfjerning (follow-up). NRS evaluerer pasientens opplevde grad av smerte fra 0 (ingen smerte) til 10 (verst tenkelige smerte) (32).
Det ble anvendt et registreringsskjema som sykepleierne fylte ut hver gang de administrerte alfentanil. Registreringsskjemaet var egenutviklet på bakgrunn av tidligere forskning og klinisk erfaring i samråd med anestesilege. Side én inneholdt informasjon om alfentanil, kontraindikasjoner og ulike behandlingsalternativer for bivirkninger. Side to besto av registreringsrubrikker for kjønn, pasientvekt, mengde alfentanil gitt og NRS-smerteskår før og etter prosedyre. Det var avkrysning «ja»/«nei» i forhold til ulike bivirkninger som sedasjon, respirasjonsdepresjon, blodtrykksfall, bradykardi, kvalme og oppkast, samt eventuelle tiltak i forhold til dette (27, 29). Det var fem svargraderinger for pasienttilfredshet og «ja»/«nei»/«usikker» for sykepleiertilfredshet.
Prosedyre
Da alfentanil var et ukjent analgetikum fikk alle 55 sykepleiere/intensivsykepleiere i klinisk arbeid på avdelingen obligatorisk undervisning om alfentanils virkning/bivirkninger på en workshop i oktober 2012. Undervisningen ble gitt over tre dager til seks ulike grupper og varte en time. Undervisningen var basert på forskningsstudier om alfentanil, samt gjennomgang og opplæring i registreringsskjemaet for alfentanil. Begge deler ble gjort i samråd med anestesilege.
Alfentanil skal injiseres sakte intravenøst, eller gis som intravenøs infusjon (27). Rask intravenøs infusjon kan gi skjelettmuskel- og toraksrigiditet, svekket respirasjon eller respirasjonsstans. På grunn av fare for alvorlige bivirkninger, bør alfentanil administreres av spesialutdannet personell. Resuciteringsutstyr og antidot (naloxon) bør være i nærheten. Alfentanil gir analgesi og sedasjon, men ikke amnesi (33). Alfentanil er et fentanyl-derivat med raskere anslag enn fentanyl. Halveringstiden ved en bolusdose er cirka ti minutter og således kortere enn halveringstiden på cirka 90 minutter ved likevektsdose (27, 29, 34). Kontraindikasjoner er overfølsomhet for alfentanil hydroklorid, eller for opioider generelt, forhøyet intrakranielt trykk og alvorlig respirasjonsdepresjon (29).
Ansvarlig anestesilege forordnet 1 mg alfentanil til normalvektige pasienter, tilsvarende 12,5 microg/kg ved 80 kg. Pasienter med vekt under 50 kg, skulle få 0,5 mg alfentanil. Dette er innenfor anbefalte retningslinjer; «UpToDate» anbefaler 8–20 microg/kg dersom man ønsker en smertestillende effekt ≤ 30 minutter (29). I Felleskatalogen anbefales 7–15 microg/kg for inngrep kortere enn ti minutter (27). Sykepleiere/intensivsykepleiere med kompetanse på overvåkning av torakspasienter sto for administreringen av alfentanil, med kirurg til stede.
Dataanalyse
Frekvensanalyse er benyttet for kategoriske variabler. For kontinuerlige variabler er sentraltendens målt med median og dens kvartiler og gjennomsnitt med dets standardavvik. Paired Samples Wilcoxon Signed Rank Test er benyttet for å estimere differansen i NRS-skår mellom hvert par av observasjoner. Differansen er beregnet for tidspunkt ved «follow up» minus «baseline». Alle statistiske analyser ble utført med PASW statistics software version 18 (IBM SPSS, Chicago, IL) i samarbeid med statistiker (35).
Forskningsetikk
Kvalitetssikringsprosjektet ble godkjent av Personvernombudet. Data ble anonymisert ved at pasient- og sykepleiernavn ikke ble navngitt. Skjemaene ble lagret innelåst på kontor, og data ble lagret på sykehusets forskningsserver.
Resultater
Totalt ble 45 pasienter inkludert i studieperioden, hvorav 14 kvinner og 31 menn. Gjennomsnittsvekten til pasientene var 82,8 kg (Standardavvik 17,6). 27 pasienter fikk 1 mg, 15 pasienter fikk 0,5 mg, én fikk 0,25 og én pasient fikk 2 mg alfentanil. Gjennomsnittsmengde alfentanil som ble gitt var 0,84 mg, noe som tilsvarte 10,1 microg/kg.
Smerteregistrering
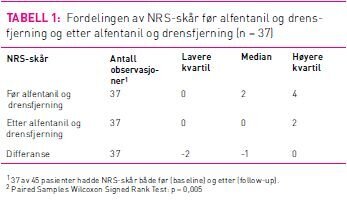
Det var komplette observasjoner av NRS-skår for 37 pasienter, det vil si både NRS før (baseline) og etter (follow up) prosedyre. NRS-skår var redusert etter alfentanil og drensfjerning (tabell 1). Observert differanse i median NRS-skår var statistisk signifikant (p=0,005). Fem pasienter hadde litt høyere NRS-skår etter prosedyren. Fire av disse pasientene hadde fortsatt NRS ≤ 3. De øvrige hadde alle reduksjon i NRS etter administrasjon av alfentanil.
Bivirkninger
Det ble registrert få bivirkninger. Som vist i tabell 2 fikk én pasient blodtrykksfall og ufrie luftveier og trengte kjevetak en periode. Blodtrykket stabiliserte seg uten tiltak og det var ingen behov for antidot. To pasienter fikk blodtrykksfall, to pasienter fikk bradykardi og én pasient ble kvalm uten at noen hadde behov for tiltak. Under prosedyren sovnet 14 av 45 pasienter (31 prosent).

Pasienttilfredshet
Av 45 pasienter, rapporterte 24 pasienter at de opplevde drensfjerningen som bedre enn forventet og fire pasienter syntes det var litt bedre enn forventet (til sammen 62,2 prosent). 13 pasienter opplevde det som forventet. Ingen pasienter syntes det var litt verre eller verre enn forventet. Fire pasienter manglet svar på dette (se tabell 3).

Sykepleiertilfredshet
De fleste sykepleierne, 41 av 45 (91 prosent), følte seg komfortable med å administrere alfentanil. To sykepleiere (4,5 prosent) følte seg ukomfortable og to (4,5 prosent) var usikre på hva de følte.
Diskusjon
Smerteregistrering og pasienttilfredshet
Pasientene i kvalitetssikringsprosjektet hadde en reduksjon i NRS-smerteskår etter alfentanil og drensfjerning, men vi vet ikke om denne reduksjonen skyldtes alfentanil eller effekten av at drenene var blitt fjernet. Pasientene hadde lavere NRS-skår enn forventet både før og etter drensfjerning. Siden innføringen av alfentanil var en del av et pågående smerteprosjekt for å heve sykepleiernes kompetanse, kan torakspasientene ha fått tilført større doser ketobemidon enn vanlig og dermed forklare lavere NRS-skår. Mengden ketobemidon ble imidlertid ikke kontrollert i pasientkurvene. NRS-skår under selve drensfjerningen lot seg vanskelig måle, blant annet fordi en tredjedel av pasientene sovnet og fordi prosedyren er kortvarig. Dessuten hadde vi ingen kontrollgruppe der vi kunne se NRS-skår uten administrering av alfentanil. Vi kan på bakgrunn av dette, samt lite pasientantall, ikke vurdere effekten av alfentanil med sikkerhet. Imidlertid ble pasientenes tilfredshet med selve prosedyren registrert og de 62,2 prosent som oppga at drensfjerningen var litt bedre eller bedre enn forventet bekrefter en mulig positiv effekt. Ingen pasienter oppga at drensfjerningen var verre enn forventet. Data på hva pasientene forventet seg ble ikke registrert, men den kliniske erfaringen er at pasienter gruer seg til prosedyren.
Bivirkninger
Hos de 45 pasientene i kvalitetssikringsprosjektet, ble det ikke registrert noen alvorlige bivirkninger som trengte større tiltak eller antidotbehandling. Ifølge forskningslitteratur på alfentanil, var det forventet flere bivirkninger enn det som ble registrert (33,36,37). Dette kan skyldes tilfeldigheter på grunn av lavt antall pasienter, men det kan også skyldes den relativt moderate doseringen av alfentanil og at sykepleierne fulgte den anbefalte langsomme injeksjonshastigheten, som igjen reduserer forekomsten av bivirkninger (27,29). Alfentanilregistreringen gjaldt bare bivirkninger observert ved administrering av medikamentet. Eventuelle langtidseffekter ble ikke registrert.
Miner et al. (33) fant at alfentanil er effektivt for prosedyresedasjon i akuttmottak (revisjoner av abscesser og sår, samt reposisjon av dislokasjoner/bruddbehandling), men at respirasjonsdepresjonseffekten likner dypere sedasjon med propofol. De fant at 39 prosent av deres 148 forsøkspasienter måtte ha hjelp med respirasjon i form av oksygentilskudd (18 prosent), maskeventilering (3 prosent), luftveisreposisjonering (2 prosent) eller stimulering (18 prosent). I Miner et al.'s studie ble det initialt gitt 10 microg/kg alfentanil og de fleste pasientene fikk gjentatt dosen minst én gang.
Boellaard et al. (36) publiserte nylig en multisenter studie som vurderte effekten av en enkelt dose (7,5 microg/kg) intravenøs alfentanil ved CT colonografi. Maksimal smerteskår var lavere med alfentanil (n=45) sammenliknet med placebo (n=45); 3,0 versus 5,3 på NRS-skala. (p
Conti et al. (38) undersøkte effekten av alfentanil gitt til 20 spontanpustende, intuberte ASA 1-pasienter og fant at 15–30 microg/kg alfentanil ikke hadde noen effekt på respirasjonssystemsmekanismer og luftmotstand til mekanisk ventilerte pasienter under generell anestesi.
Pasientene som gjennomgår inngrep på toraks ved den involverte avdelingen har vanligvis kontinuerlig oksygentilførsel via nesekateter, brillekateter, eller puritanfukter før, under og etter fjerning av retrosternale toraksdren. Dette kan være årsaken til at kun én pasient i dette prosjektet ble desaturert og respirasjonspåvirket. Respirasjonsdepresjon anses uansett som mindre problematisk på en intensivavdeling, med effektive hjelpemidler tilgjengelig og med stor kompetanse hos personalet. Dersom pasienten trenger hjelp med respirasjonen i form av kjevetak, svelgtube, nesekantarell eller bag, vil effekten av alfentanil oftest uansett bare vare i cirka ti minutter og respirasjonsdepresjonen er dermed over.
Cho et al. (37) viste i sin RCT at ekvipotente doser med alfentanil (10microg/kg) og remifentanil 1 microg/kg) gitt over ti sekunder, til 465 intuberte pasienter induserte hoste, selv om hyppigheten av hoste var lavere ved alfentanil (7,2 prosent) enn ved remifentanil (26 prosent). Hoste ble ikke spesifikt registrert ved dette kvalitetssikringsprosjektet, men det ble heller ikke oppgitt som noe problem av sykepleierne. For øvrig oppfordres torakspasientene til å gjøre hosteøvelser postoperativt.
Kvalme oppgis å være vanligste bivirkning av alfentanil (17 prosent) (27), men i dette prosjektet var det bare én pasient som ble registrert med kvalme. Ingen kastet opp. En svakhet her er imidlertid at vi ikke samlet data på om pasienter hadde fått kvalmestillende kort tid før alfentanilinjeksjonen.
Alle sterke analgetika påvirker pasientens hemodynamikk i noen grad, også alfentanil. I pilotstudien ble det registrert blodtrykksfall (
Sykepleierne som administrerte alfentanil, følte seg stort sett komfortable med å gi medikamentet. 91 prosent følte dette til tross for at det var første gang de administrerte alfentanil. Avdelingen er godt utstyrt for håndtering av eventuelle bivirkninger og både anestesilege, diverse utstyr og antidot var i umiddelbar nærhet. Halveringstid for bolusdose av alfentanil er cirka ti minutter og det er anbefalt minst en time observasjon etter injeksjon av medikamentet (27). Pasientene ved avdelingen blir uansett overvåket kontinuerlig av minst én sykepleier/intensivsykepleier. Dette sikrer at pasientens sikkerhet blir ivaretatt også den tiden det tar før medikamentet er helt eliminert fra kroppen.
Styrker og svakheter
Undervisning og implementering av alfentanil ble gjennomført uten større problemer og sykepleierne var engasjerte og velvillige til å delta i prosjektet.
Det var avkrysning for eventuelle kontraindikasjoner på registreringsskjemaet, men noen pasienter kan ha blitt ekskludert fra studien uten at dette ble registrert. Vi mener likevel at de 45 inkluderte pasientene i kvalitetssikringsprosjektet er representative for pasientgruppen.
Forfatterne observerte ikke selv pasientene som fikk alfentanil, eller sykepleierne som administrerte medikamentet, så vi kan ikke sikkert verifisere om medikamentet ble gitt og registreringene ble utført på nøyaktig samme måte. Derimot var registreringsskjemaet enkelt og selvforklarende og vi opplevde ingen spørsmål med hensyn til utfyllingen.
Vi spurte om NRS-skår rett før og rett etter prosedyre, men burde hatt en egen rubrikk for NRS-skår under prosedyren slik at de to tredjedelene av pasientene som ikke sovnet, kunne tenke tilbake og angi NRS-skår for selve drensfjerningen. Vi antok at de fleste pasientene ville sovne under prosedyren, derfor ble ikke dette gjort. NRS-registrering etter faste tidsangivelser, for eksempel ti eller tjue minutter etter alfentanilinjeksjonen kunne bidratt til styrket data.
Det oppsto noen uklarheter med tanke på forordningsmengde av alfentanil, som resulterte i at noen normalvektige pasienter kun fikk forordnet 0,5 mg. Målingen av smertestillende effekt/tilfredshet med medikamentet samt registrering av bivirkninger kan derfor ha blitt påvirket siden pasientene fikk en noe lavere dose enn planlagt.
Pasientantallet og metoden i kvalitetssikringsprosjektet er ikke tilstrekkelig for å kunne estimere effekten av alfentanil versus standard prosedyre.
Konklusjon
På bakgrunn av kvalitetssikringsprosjektets design kan det ikke konkluderes med at alfentanil er egnet medikament ved fjerning av retrosternale toraksdren, men studien viste høy grad av pasienttilfredshet og få registrerte bivirkninger. Litteraturgjennomgangen på alfentanil og de erfaringene vi har gjort oss ved prosedyresmerter, antyder at alfentanil kan være et egnet medikament, dersom bivirkninger observeres nøye. Sykepleiere som administrerer alfentanil må inneha tilstrekkelig kompetanse om medikamentets administrasjonsmåte, effekt og mulige bivirkninger, og adekvat utstyr for å håndtere bivirkninger må være lett tilgjengelig.
Implikasjoner
Postoperative pasienter bør tilbys den beste smertebehandlingen, selv ved prosedyrer der smertene regnes som kortvarige. Det ligger et faglig, etisk og juridisk ansvar hos den enkelte sykepleier til å utføre adekvat smertebehandling i samarbeid med lege. Uten kunnskapsbaserte retningslinjer, kan smertebehandlingen til pasientene vanskelig kvalitetssikres. Mye kan tyde på at pasientene i dag får en for dårlig behandling ved fjerning av retrosternale toraksdren, da det i litteraturen ikke finnes entydige svar på hva som er best måte å behandle disse smertene på og mange av studiene som er utført har vært relativt små.
Alfentanil er et velkjent medikament innen anestesimedisin, men ikke tidligere benyttet og satt i system som analgetika ved smertefulle prosedyrer på vår avdeling. Erfaringene fra kvalitetssikringsprosjektet gjør det ønskelig å innføre alfentanil som standard profylaktisk smertelindring både ved fjerning av retrosternale toraksdren og ved andre prosedyresmerter.
Det trengs mer kunnskap om alfentanil til bruk ved fjerning av retrosternale toraksdren, både med tanke på optimalt doseringstidspunkt før drensfjerning og om pasientenes opplevelse av smerte under prosedyren. En dobbeltblindet, randomisert, kontrollert studie med tilstrekkelig antall pasienter, er nødvendig for å kunne estimere effekten av alfentanil versus standard prosedyre ved fjerning av retrosternale thoraxdren.
Vi ønsker å rette en stor takk til prosjektdeltaker Kjersti Langmoen (Ledende spl.fag, MnS) for den opprinnelige ideen om å ta i bruk alfentanil ved denne prosedyren, samt anestesioverlege Jan Hovdenes, seksjonsleder Mari Ranneberg-Nilsen og intensivsykepleier, PhD Hilde Wøien (alle OUS) for godt samarbeid under kvalitetssikringsprosjektet og skriveprosessen. En stor takk rettes også til Irene Sandven (MPH, PhD) ved avdeling for biostatistikk, epidemiologi og helseøkonomi (OUS) for hjelp med statistiske analyser.
Referanser
1. Rawal N. Acute pain services. In: Shorten G, editor. Postoperative pain management: an evidence-based guide to practice. Philadelphia: Sounders Elsevier; 2006. p. 118–26.
2. Breivik H BP, Allen SM, Rosseland LA, Romundstad L, Hals EK, et al. . Assessment of pain. Br J Anaesth 2008;101:17–24.
3. Kehlet H JT, Woolf CJ. Persistent postsurgical pain: risk factors and prevention. Lancet. 2006;36:1618-25.
4. Møiniche S DJ. Postoperative smerter. In: Jensen TS DJ, Arendt-Nielsen L, editor. Smerter- en lærebog. København: FADL; 2003. p. 195–213.
5. Suzanne P. Relieving pain and providing comfort. In: PG M, editor. Critical care nursing: a holistic approach. .Philadelphia: Lippincott Williams & Wilkins; 2005. p. 46–61.
6. Wu C HR. Postoperative pain management and patient outcome. In: G S, editor. Postoperative pain management: an evidence-based guide to practice. Philadelphia2006. p. 71–83.
7. Wu CL RS. Treatment of acute postoperative pain. Lancet. 2011;377:2215–25.
8. Pasero C MM. Pain Assessment and pharmacologic Management. 2011.
9. Tietze KJ. Pain control in the critically ill adult patient 2013.
10. Barr J, Fraser GL, Puntillo K, Ely EW, Gelinas C, Dasta JF, et al. Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit: Executive summary. Am J Health Syst Pharm. 2013;70:53–8. ePub 2012/12/25.
11. Fredheim OM KG, Undall E, Stubhaug A, Rustøen T. og Borchgrevink PC. Postoperativ smerte hos pasienter innlagt i norske sykehus. Tidskr Nor Legeforen. 2011;18:1763–7.
12. Holme O, Moritz V, Bretthauer M, Seip B, Glomsaker T, Lange T, et al. Pain in connection with colonoscopy in Norway. Tidsskr Nor Laegeforen. 2013;133:1074–8. ePub 2013/05/29. Smerter ved koloskopi.
13. Puntillo KA, Wild LR, Morris AB, Stanik-Hutt J, Thompson CL, White C. Practices and predictors of analgesic interventions for adults undergoing painful procedures. Am J Crit Care. 2002;11:415–29; quiz 30–1. ePub 2002/09/18.
14. Puntillo KA, Morris AB, Thompson CL, Stanik-Hutt J, White CA, Wild LR. Pain behaviors observed during six common procedures: results from Thunder Project II. Crit Care Med. 2004;32:421–7. ePub 2004/02/06.
15. Bruce EA, Howard RF, Franck LS. Chest drain removal pain and its management: a literature review. J Clin Nurs. 2006;15:145–54. ePub 2006/01/21.
16. Siffleet J, Young J, Nikoletti S, Shaw T. Patients’ self-report of procedural pain in the intensive care unit. Journal of Clinical Nursing. 2007;16:2142–8.
17. Given J. Management of procedural pain in adult patients. Nurs Stand. 2010;25:35–40. ePub 2011/01/15.
18. Gift AG, Bolgiano CS, Cunningham J. Sensations during chest tube removal. Heart Lung. 1991;20:131–7. ePub 1991/03/01.
19. Mimnaugh L, Winegar M, Mabrey Y, Davis JE. Sensations experienced during removal of tubes in acute postoperative patients. Appl Nurs Res. 1999;12:78–85. ePub 1999/05/13.
20. Puntillo KA. Dimensions of procedural pain and its analgesic management in critically ill surgical patients. Am J Crit Care. 1994;3:116–22. ePub 1994/03/01.
21. Broscious SK. Music: an intervention for pain during chest tube removal after open heart surgery. Am J Crit Care. 1999;8:410–5. ePub 1999/12/20.
22. Kinney MR, Kirchhoff KT, Puntillo KA. Chest tube removal practices in critical care units in the United States. Am J Crit Care. 1995;4:419–24. ePub 1995/11/01.
23. Puntillo K, Ley SJ. Appropriately timed analgesics control pain due to chest tube removal. Am J Crit Care. 2004;13:292–301; discussion 2; quiz 3–4. ePub 2004/08/06.
24. Ahlers SJ, van Gulik L, van Dongen EP, Bruins P, van de Garde EM, van Boven WJ, et al. Efficacy of an intravenous bolus of morphine 2.5 versus morphine 7.5 mg for procedural pain relief in postoperative cardiothoracic patients in the intensive care unit: a randomised double-blind controlled trial. Anaesth Intensive Care. 2012;40:417–26.
25. Veel T BJ, Kirkeboen KA, Pleym H. Anestesi ved åpen hjertekirurgi hos voksne. Tidsskr Nor Laegeforen. 2010;130:618–22.
26. Dagestad EI, Rosén, T., Thorsen, S.M. Smerter ved fjerning av retrosternale thoraxdren. Sykepleien Forskning. 2012; 1:66–73.
27. Felleskatalogen. Felleskatalogen AS. 54. utgave ed. Oslo: Fagbokforlaget; 2012.
28. Pfizer. E-mail. In: Tone Rosén trgc, editor. EUMEDINFO@Pfizer.com: Marianne Wittrup Larsen, PhD, 2. og 30. juni samt 15. september 2010; 2010.
29. UpToDate. Alfentanil-drug information. www.uptodate.com/contents/alfentanil-drug-information. : UpToDate; 2013 [updated 28.05.2013].
30. Usta B, Turkay C, Muslu B, Gozdemir M, Kasapoglu B, Sert H, et al. Patient-controlled analgesia and sedation with alfentanyl versus fentanyl for colonoscopy: a randomized double blind study. J Clin Gastroenterol. 2011;45:72–5. ePub 2010/12/08.
31. Mazanikov M, Udd M, Kylanpaa L, Mustonen H, Lindstrom O, Halttunen J, et al. Patient-controlled sedation for ERCP: a randomized double-blind comparison of alfentanil and remifentanil. Endoscopy. 2012;44:487–92. ePub 2012/03/28.
32. Hjermstad MJ, Fayers PM, Haugen DF, Caraceni A, Hanks GW, Loge JH, et al. Studies comparing Numerical Rating Scales, Verbal Rating Scales, and Visual Analogue Scales for assessment of pain intensity in adults: a systematic literature review. J Pain Symptom Manage. 2011;41:1|11073–93. ePub 2011/05/31.
33. Miner JR, Gray R, Delavari P, Patel S, Patel R, Plummer D. Alfentanil for procedural sedation in the emergency department. Ann Emerg Med. 2011;57:117–21. ePub 2010/10/16.
34. Raeder J, Hoymork SC. [Modern pharmacological principles for intravenous anaesthesia]. Tidsskr Nor Laegeforen. 2010;130:628–32. ePub 2010/03/30. Moderne farmakologiske prinsipper for intravenos anestesi.
35. Pallant J. SPSS Survival manual. third ed. Chicago, Illinois: Open University Press; 2007.
36. Boellaard TN, van der Paardt MP, Hollmann MW, Eberl S, Peringa J, Schouten LJ, et al. A multi-centre randomised double-blind placebo-controlled trial to evaluate the value of a single bolus intravenous alfentanil in CT colonography. BMC Gastroenterol. 2013;13:94.
37. Cho HB, Kwak HJ, Park SY, Kim JY. Comparison of the incidence and severity of cough after alfentanil and remifentanil injection. Acta Anaesthesiol Scand. 2010;54:717–20. ePub 2010/01/21.
38. Conti G, De Cosmo G, Bocci MG, Antonelli M, Ferro G, Costa R, et al. Alfentanil does not increase resistance of the respiratory system in ASA I patients ventilated mechanically during general anesthesia. Can J Anaesth. 2002;49:718–23. ePub 2002/08/24.

















0 Kommentarer