Hvordan forberede unge mennesker med juvenil idiopatisk artritt på voksenlivet?
Sammendrag
Bakgrunn:
Overgangen fra barndom til voksent liv med juvenil idiopatisk artritt (JIA) innebærer kritiske prosesser der den unge må lære å mestre sin kroniske sykdom og samtidig mestre utviklingen til voksent liv.
Hensikt:
Belyse helsepersonells rådgivning og veiledning til ungdom med JIA med fokus på overgangen til voksent liv.
Metode:
Studien har en kvantitativ design og bygger på individuelle telefonintervjuer med lukkete og åpne spørsmål blant 51 informanter med JIA. Deskriptiv statistikk ble anvendt i analysen av kvantitative data. Data fra de åpne spørsmålene ble kategorisert og kvantifisert manuelt.
Resultater:
Flere enn 55 prosent av informantene svarte at de i noen/stor grad hadde fått informasjon om diagnose og behandling, at de var tatt med på råd om behandlingen og at de hadde fått råd vedrørende mestring av dagliglivets aktiviteter. Flere enn 70 prosent svarte nei på spørsmål om de hadde fått veiledning vedrørende fritid, sosialt samvær, rusmidler og seksualitet, egen bolig og økonomi, og graviditet, fødsel og småbarnsforeldrerollen. 58,8 prosent svarte at de ikke hadde fått veiledning vedrørende valg av utdanning og yrke, og 70,6 prosent svarte at de ikke var blitt forberedt på overføringen til voksenavdeling.
Konklusjon:
Rådgivning og veiledning til unge mennesker med JIA bør formaliseres og fokusere på både sykdomsrelaterte og psykososiale funksjoner av deres kroniske sykdom.
Referer til artikkelen
Østli I, Aasland A. Hvordan forberede unge mennesker med juvenil idiopatisk artritt på voksenlivet?. Sykepleien Forskning. 2011;6(3):212-1120. DOI: 10.4220/sykepleienf.2011.0156
Innledning
Å vokse opp med en kronisk sykdom kan ha store konsekvenser både i nåtid og fremtid. Den unge skal gjennom de endringer som naturlig følger utviklingen fra barn til voksen fysisk, psykisk og sosialt og oppnå milepæler som markerer at de nærmer seg voksen alder. I tillegg må unge med kronisk sykdom lære seg å ta ansvar for og hensyn til egen helse og sykdomssituasjon (1, 2). Det er viktig å opprettholde normal vekst og utvikling og normal funksjon så langt det er mulig. Dette stiller store krav både til den unge selv og til omgivelsene. Flere studier viser at det er behov for et strukturert overgangsprogram for unge med kronisk sykdom (3-5). En britisk studie viser at et slikt program kan bidra til å bedre helserelatert livskvalitet blant unge med juvenil idiopatisk artritt (6).
Juvenil idiopatisk artritt (JIA) er betegnelsen på en gruppe inflammatoriske revmatiske tilstander av ukjent årsak, som debuterer før 16 års alder. Objektiv artritt opptrer i ett eller flere ledd, som vedvarer i minst seks uker, og der mulige differensialdiagnoser er avkreftet (7). Sykdomsforløpet er ofte svingende og uforutsigbart med leddinflammasjon, stivhet og smerter som vanligste symptomer. Studier viser at aktiv sykdom og følgetilstander av JIA ofte vedvarer inn i voksen alder (8-10). Dette faktum vil i varierende grad påvirke den unges oppvekst og fremtid (11-13).
Unge mennesker med JIA må lære seg å mestre oppfølgingen av sin kroniske sykdom og samtidig mestre utviklingen til et voksent liv (3,4,14). For å lykkes, kan de trenge råd og veiledning fra fagfolk og andre med erfaring fra feltet. Pasientenes rett til tilpasset informasjon og helsepersonells plikt til å gi informasjon er lovfestet (15, 16) og i de senere årene har det vært økt fokus på pasientundervisning i helsetjenesten (17). Generelt sett er målet både med informasjon, veiledning og pasientundervisning å bidra til at pasienten lever mest mulig selvstendig med sin kroniske tilstand. Fokus er livet med den kroniske tilstanden. I de senere årene har også overgangsprosessen til voksent liv med kronisk sykdom fått større oppmerksomhet (18, 19). Imidlertid viser erfaringer så langt at oppfølgingen gjennom ungdomsårene er lite strukturert (20). En tidligere studie viste at forberedelsen til overgangen fra barndom til voksent liv med JIA ble opplevd som inadekvat og preget av et her-og-nå-fokus avhengig av engasjert helsepersonell. Studien var basert på data fra fokusgruppeintervjuer blant unge mennesker med JIA og helsepersonell innen revmatologiske barne- og voksenavdelinger (21).
I denne artikkelen er hensikten å belyse helsepersonells rådgivning og veiledning med fokus på relevante tema, hvem som ga veiledning, og innhold i veiledningen i overgangsprosessen til voksent liv blant en kohort med JIA.
Metode
Design
Studien er en del av andre gangs oppfølging av en norsk kohort med JIA. Studien har en kvantitativ design og bygger på individuelle telefonintervjuer med lukkete og åpne spørsmål.
Utvalg
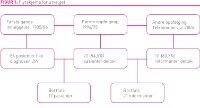
Utvalget består av 51 (60,7 prosent) unge voksne av totalt 84 barn med JIA som første gang ble innlagt ved revmatologisk avdeling, Oslo Universitetssykehus, Rikshospitalet fra september 1985 til september 1986 (22) (Fig. 1). Denne avdelingen har den eneste barnerevmatologiske enheten i Norge og betjener hele landet. Variabler analysert ved første gangs innleggelse er beskrevet annetsteds (22). I 1994/95 median (min–max) 8,7 (7,2–19,2) år etter symptomdebut, ble 72 deltakere undersøkt i en første gangs oppfølgingsstudie (23, 24). Andre gangs oppfølging ble gjennomført i 2004, median (min–max) 18,3 (17,0–28,9) år etter symptomdebut. 51 personer var villige til å delta i et individuelt telefonintervju der fysisk og psykososial helse og sosioøkonomiske forhold var tema. Blant de totalt 33 (39,3 prosent) personene som ikke deltok, 12 i 1994/95 (24) og 21 i 2004, var én person flyttet ut av landet, en var død, fire fikk vi ikke kontakt med, og 27 ønsket ikke å delta. Disse 33 personene var sammenlignbare med deltakerne ved første gangs oppfølging med tanke på kjønn, alder, sykdomsvarighet, antall inflammasjonsaktive ledd og legens globale vurdering (24). Ifølge første oppfølging hadde 42 (82,4 prosent) av de 51 pasientene juvenil revmatoid artritt mens ni (17,6 prosent) hadde juvenil spondyloartropati (24). Pasientkarakteristika er hentet fra telefonintervjuene og fra grunnlagsdata (22).
Inklusjonskriteriet for deltakelse i andre gangs oppfølging var deltakelse i kohorten på 72 personer fra første gangs oppfølging (24).
Telefonintervju
Individuelt telefonintervju av 51 deltakere ble gjennomført. Telefonintervjuet inneholdt spørsmål med alternative svarkategorier og åpne spørsmål. Spørsmålene inkluderte sykdomsforløp og konsekvenser av sykdommen, utdanning og sosioøkonomiske forhold, trivsel og tilfredshet, og erfaringer med helsetjenestens veilednings- og rådgivningsfunksjon i overgangen fra barndom til voksent liv. Basert på spørsmål som ble brukt under første gangs oppfølging (23) samt klinisk erfaring, ble spørreskjemaet utviklet og tilpasset unge voksne med JIA. Spørreskjemaet ble testet ut på tre kolleger (en sosionom, en ergoterapeut og en psykolog) ved Nasjonalt Revmatologisk Rehabiliterings- og Kompetansesenter (NRRK) vinteren 2004 og revidert før deltakerne i studien ble intervjuet. Intervjueren (ILØ) hadde ingen personlig eller terapeutisk relasjon til informantene. Denne artikkelen begrenser seg til analyse av data fra de ti spørsmålene relatert til helsetjenestens veilednings- og rådgivningsfunksjon i overgangen fra barndom til voksent liv med JIA. Spørsmålene inkluderer planlegging av overføringen fra barne- til voksenhelsetjenesten og rådgivning/veiledning til de unge pasientene i overgangen fra barndom til voksent liv med JIA. Spørsmålene hadde svaralternativene «nei», «ja, i noen grad», «ja, i stor grad», «ikke aktuelt» og åpnet i tillegg for beskrivelse, for eksempel: «hvis ja, hvem ga deg råd/veiledning» og «hva slags råd/veiledning fikk du». Data fra de andre spørsmålene i telefonintervjuene vil bli publisert annetsteds.
Dataanalyse
Statistiske analyser ble brukt i analysen av de lukkete svaralternativene. For ikke-normalt distribuerte variabler er sentraltendensen oppgitt som median (min–max). Ellers er deskriptive data kalkulert som prosent og gjennomsnitt med standard deviasjon (SD). For å teste forskjeller mellom to uavhengige grupper ble Mann Whitney U-test brukt på ikke-parametriske variabler og Pearson Kji-2 test på kategoriske variabler. Analyseverktøyet SPSS versjon 16 ble brukt. Svarene fra de åpne spørsmålene ble kategorisert og kvantifisert manuelt.
Etiske overveielser
Norsk Datatjeneste og Regional Etisk komité har godkjent studien. Skriftlig informasjon ble gitt sammen med postutsendte spørreskjema, og returnerte utfylte spørreskjema ble akseptert som informert samtykke. Informantene ble informert om at deltakelse var frivillig, at de kunne trekke seg når som helst uten konsekvenser for deres videre kontakt med helsetjenesten. De kunne også be om å få slettet de opplysningene de hadde gitt, og informert om at alle data ble behandlet konfidensielt.
Resultater
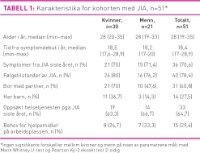
Blant de 51 som deltok i telefonintervjuene var medianalderen (min–max) 28 år (19–35) og mediantid for sykdomsvarighet (min–max) 18,4 år (17–28,9). Vi fant at 36 (70,6 prosent) informanter oppga at de i noen grad eller i stor grad hadde hatt symptomer fra JIA siste året. Symptomene dreide seg om smerter, stivhet og innskrenket leddbevegelighet, leddhevelse, feber, fatigue og iridocyclitt (én informant). På spørsmål om følgetilstander oppga 40 (78,4 prosent) informanter at JIA hadde ført til ulike senvirkninger, som innskrenket leddbevegelighet, nedsatt synsfunksjon, endret utseende, ledd- og muskelsmerter, psoriasis og nedsatt nyrefunksjon (én informant). De som hadde oppsøkt helsetjenesten siste året, hadde hovedsakelig vært i kontakt med allmennpraktiserende lege, revmatolog og/eller fysioterapeut. Behovet for hjelpemidler på arbeidsplassen dreide seg hovedsakelig om tilpasning av kontormøbler og ekstra pauser. Karakteristika ved kohorten er vist i tabell 1.

Tabell 2 viser fordelingen av svartallene på spørsmål vedrørende planlegging av overføringen til voksenhelsetjenesten (spørsmål 1–2) og rådgivning og veiledning relatert til aktuelle tema i overgangen fra barndom til voksent liv (spørsmål 3–7). De informantene som svarte «uaktuelt», opplevde seg selv som friske eller av annen grunn uten behov for veiledning i den aktuelle tidsperioden. Av 51 informanter svarte 36 (70,6 prosent) at de ikke ble forberedt på overføringen til voksenavdeling og 38 (74,5 prosent) at de ikke ble tatt med på råd i planleggingen av slik overføring. På spørsmål om de fikk råd og veiledning i ungdomsaktuelle temaer med tanke på overgangen fra barndom til voksent liv, varierte svarene med temaene: 39 (76,5 prosent) svarte nei på temaet om fritid, sosialt samvær, rusmidler og seksualitet, 28 (54,9 prosent) svarte ja på temaet mestring av dagliglivets aktiviteter, 30 (58,8 prosent) svarte nei på temaet valg av utdanning og yrke, 36 (70,6 prosent) svarte nei på temaet økonomi og egen bolig, mens 41 (80,4 prosent) svarte nei på om de hadde fått råd og veiledning innen temaet voksen seksualitet, graviditet, fødsel og småbarnsforeldrerollen. På spørsmålet om de kunne huske noen gang å ha fått informasjon fra helsepersonell om diagnose og behandling, svarte 15 (29,4 prosent) nei, mens 21 (41,2 prosent) svarte nei på spørsmålet om de var tatt med på råd vedrørende behandlingen (tabell 2, spørsmål 8–9). Av de 51 informantene svarte 29 (56,9 prosent) at de var fornøyd med behandlingen og oppfølgingen slik den hadde vært, 14 (27,5 prosent) savnet det å bli sett som et helt menneske, åtte (15,7 prosent) savnet jevnlig oppfølging av helsepersonell, 36 (70,6 prosent) var fornøyd med kontakten med offentlige hjelpeinstanser totalt sett, og 22 (44,9 prosent) av 49 informanter opplevde overføringen til voksenhelsetjenesten som uproblematisk.
Av de 28 (54,9 prosent) informantene som svarte ja på spørsmålet om de hadde fått råd og veiledning vedrørende mestring av dagliglivets aktiviteter, oppga de fleste at de hadde fått veiledning av ergoterapeut og/eller fysioterapeut om håndhjelpemidler og tilpassning av sko /innleggssåler. Av de åtte (15,7 prosent) som svarte ja på spørsmålet om de hadde fått råd og veiledning vedrørende fritid, sosialt samvær, rusmidler og seksualitet, oppga de fleste at det var legen som hadde gitt råd om ikke å kombinere medisiner og rusmidler. De 9 (17,6 prosent) som svarte ja på spørsmålet om de hadde fått råd og veiledning vedrørende valg av utdanning og yrke, oppga yrkesveileder, Aetat eller lege som veileder. Veiledningen innebar samtaler om muligheter og begrensninger. De seks (11,8 prosent) som svarte ja på spørsmålet om de hadde fått råd og veiledning vedrørende svangerskap, fødsel og småbarnsforeldrerollen, oppga at lege hadde informert om nødvendigheten av å planlegge eventuelt svangerskap med tanke på endring i den medikamentelle behandlingen.
Diskusjon
Det er interessant å merke seg variasjonene i antall personer som har fått råd og veiledning og hva de har fått råd og veiledning om. Informasjon fra helsepersonell om diagnose og behandling og det å bli tatt med på råd vedrørende behandling av egen sykdom var relativt godt dekket. Det samme gjaldt råd og veiledning relatert til dagliglivets aktiviteter. Imidlertid var det svært få som kunne huske om de ble forberedt eller tatt med på råd med tanke på overføringen til voksenavdeling. Det var også svært få som kunne huske å ha fått råd og veiledning vedrørende fritid, sosialt samvær, rusmidler og seksualitet, valg av utdanning og yrke, planlegging for egen bolig og økonomi, eller vedrørende graviditet, fødsel og det å være småbarnsforeldre.
Ut fra informantenes svar kan det se ut til at helsepersonell har konsentrert seg om sykdomsrelatert informasjon og veiledning, mens psykososiale konsekvenser av sykdommen har vært mindre vektlagt. Dette er i overensstemmelse med funnene fra andre studier (21, 25). Fysioterapeuter og ergoterapeuter ser ut til å være de helseprofesjonene som hadde et budskap som var tydelig for de unge. Det interessante i denne studien er hvor lite informantene kan huske å ha fått av råd og veiledning om temaer som har å gjøre med livet som ungdom og som fremtidig ung voksen, og hvem som i tilfelle ga slik råd og veiledning. I en tidligere studie (21) kom det frem at helsepersonell mente at de hadde gitt råd og veiledning når de syntes det var naturlig, men mer uformelt og uten noen omforent plan eller strategi. Videre uttrykte helsepersonell i barnerevmatologien om seg selv at de startet for sent og overlot for lite ansvar til den unge selv (21). Det er lett å tenke seg at det å beskytte det syke barnet mot mer motgang og lidelse kan være et ønske både blant helsepersonell og foresatte, men da blir det også viktig å se barnet i et lengre tidsperspektiv. En sunn fysisk og psykososial utvikling gjennom ungdomstiden og inn i voksent liv må være viktig å etterstrebe.
Når en så høy andel av informantene oppgir at de har hatt symptomer fra JIA siste året (70,6 prosent) og at de lever med senvirkninger av sykdommen (78,4 prosent), forteller det med all tydelighet at JIA ikke er en barnesykdom som forsvinner før de unge når voksent liv. Det er derfor viktig at disse unge menneskene får informasjon og veiledning som de kan ha nytte av når de står overfor ulike valg i ungdomsårene, valg som kan ha store konsekvenser for livet som voksen.
Flere nyere studier vektlegger et helhetlig perspektiv på helse blant unge mennesker med kronisk sykdom (5, 14, 26). I en tid da likhet med jevnaldrende nærmest er hovedsaken i den unges liv, er det viktig å bidra til at den unge føler seg inkludert og kan delta i ulike sammenhenger med jevnaldrende. Det er også viktig å bidra til at den unge ser sine egne sterke sider og ressurser og kan utnytte dem. Teorier om «empowerment» kan være relevant i denne sammenhengen. Den unge bør aktivt inkluderes og tidlig bli delaktig i sitt eget liv både med hensyn til oppfølgingen av sykdommen og dens konsekvenser. Dette er også viktig med tanke på mulige psykososiale konsekvenser av sykdommen (25, 27, 28). Helsepersonell kan ha behov for økt kunnskap og kompetanse om ungdom, unges helse og pedagogikk for å bidra til empowerment hos unge med kronisk sykdom.
Denne studien er basert på telefonintervjuer med informanter fra en representativ norsk kohort av unge voksne med JIA. Respondentene og ikke-respondentene var sammenlignbare ved første gangs oppfølging med tanke på kjønn, alder, sykdomsvarighet, antall inflammasjonsaktive ledd og legens globale vurdering (24) og svarprosenten var på 60,7 prosent. Derfor kan man anta at svarene på intervjuspørsmålene er representative for unge voksne med JIA i Norge. Det er et åpent spørsmål om dagens barn og unge med JIA har en annerledes erfaring med helsepersonells informasjon og veiledning. Intervjuspørsmålene ble testet på kolleger med relevant profesjonsbakgrunn og yrkespraksis, noe som styrker spørsmålenes interne validitet. Telefonintervju kan være fordelaktig ved at man kan oppklare mulige misforståelser vedrørende spørsmålene umiddelbart. Også utdypningen av de lukkete spørsmålene kan bli mer rikholdig når informantene får uttrykke seg muntlig. Det er verdt å ta i betraktning at spørsmålene ble stilt til informantene i ettertid og at hukommelsen derfor vil ha påvirket svarene. Det kan også hende at informantene hadde overlatt kommunikasjonen med helsepersonell til foreldrene og selv var lite interessert i å bli involvert. Det er interessant å se hva informantene faktisk har fått med seg i kommunikasjon med helsepersonell. Resultatene viser at det er relevant å stille spørsmål ved om den rådgivningen og veiledningen som ble gitt var hensiktsmessig.
Konklusjon
Denne studien viser at det er et stort potensial for å oppnå en mer helhetlig omsorg for unge mennesker med JIA. Man bør fokusere på to prosesser parallelt, nemlig overgangen fra barndom til voksent liv og overføringen fra barnehelsetjeneste til voksenhelsetjeneste. Helsepersonell bør sammen med foreldre og skole tidlig og gradvis involvere barna i deres egen helse- og sykdomssituasjon. Slik kan de utvikle ansvarlighet og selvstendighet og bli rustet til å klare seg selv ut fra sine egne forutsetninger på linje med jevnaldrende. Overføring til voksenhelsetjenesten bør planlegges tidlig og involvere den unge selv. Alle som har fått oppfølging for sin barneleddgikt, bør innkalles til en siste konsultasjon før de blir 18 år. Eventuelt kunne man arrangert faste dager i løpet av året der man samlet flere unge og ga noe av informasjonen i fellesskap. Da vil de unge kunne forberede seg på samtaler med lege, fysioterapeut, ergoterapeut, pedagog, sosionom og kontaktsykepleier. I tillegg vil de selv kunne komme med forslag til tema de ønsker å drøfte. Kommunikasjonen mellom barne- og voksenenhetene bør formaliseres, og det bør gjøres plass for et overføringsmøte der den unge selv er med.
Takk til informantene som deltok i telefonintervjuene.
Referanser
1. Sawyer SM, Aroni RA. Self-management in adolescents with chronic illness. What does it mean and how can it be achieved. Medical Journal of Australia. 2005;183: 405–9.
2. White PH. Success on the road to adulthood. Issues and hurdles for adolescents with disabilities. Rheum Dis Clin North Am. 1997;23: 697–707.
3. Sawyer SM, Drew S, Yeo MS, Britto MT. Adolescents with a chronic condition: challenges living, challenges treating. The Lancet. 2007;369: 1481–9.
4. Michaud P-A, Suris J-C, Viner R. The adolescent with a chronic condition. Part II: healthcare provision. British Medical Journal. 2004;89: 943–9.
5. McDonagh JE. Young people first, juvenile idiopathic arthritis second: Transitional care in rheumatology. Arthritis & Rheumatism. 2008;59:1162-70.
6. McDonagh JE, Southwood TR, Shaw KL. The impact of a coordinated transitional care programme on adolescents with juvenile idiopathic arthritis. Rheumatology. 2007;46: 161–8.
7. Cassidy JT, Petty RE, Laxer RM, Lindsley CB, editors. Textbook of Pediatric Rheumatology. 5th ed. Philadelphia: Elsevier Saunders; 2005.
8. Ravelli A. Toward an understanding of the long-term outcome of juvenile idiopathic arthritis. Clinical and experimental rheumatology. 2004;22: 271–5.
9. Oen KG. Long-term outcomes and predictors of outcomes for patients with juvenile idiopathic arthritis. Best practice & Research Clinical Rheumatology. 2002;16: 347–60.
10. Östlie IL, Aasland A, Johansson I, Flatø B, Möller A. A longitudinal follow-up study of physical and psychosocial health in young adults with chronic childhood arthritis. Clin Exp Rheumatol. 2009;27: 1039–46.
11. LeBovidge JS, Lavigne JV, Miller ML. Adjustment to Chronic Arthritis of Childhood: The Roles of Illeness-Related Stress and Attitude Toward Illness. Journal of Pediatric Psychology. 2005;30: 273–86.
12. Shaw KL, Southwood TR, Duffy CM, McDonagh JE. Health-related quality of life in adolescents with juvenile idiopathic arthritis. Arthritis & Rheumatism. 2006;55: 199–207.
13. Östlie IL, Johansson I, Aasland A, Flatø B, Möller A. Self-rated physical and psychosocial health in a cohort of young adults with juvenile idiopathic arthritis. Scan J Rheumatol. 2010 (iFirst article): 1–8.
14. Suris JC, Michaud PA, Viner R. The adolescent with a chronic condition. Part I: developmental issues. British Medical Journal. 2004;89: 938–42.
15. Lov om helsepersonell. 2 juli 1999; nr. 4. (Helsepersonelloven). Tilgjengelig fra: http://www.lovdata.no/all/nl-19990702-064.html (13.12.2010)
16. Lov om pasientrettigheter. 2. juli 1999 (Pasientrettighetsloven). Tilgjengelig fra: http://www.lovdata.no/all/nl-19990702-063.html (13.12.2010)
17. Redman B. The practice of patient education: a case study approach: Mosby; 2006.
18. Viner R. Transition from paediatric to adult care. Bridging the gaps or passing the buck?: Royal College of Paediatrics and Child Health; 1999. pp. 271–5.
19. Shaw KL, Southwood TR, McDonagh JE. Young people`s satisfaction of transitional care in adolescent rheumatology in the UK. Child: Care, Health and Development. 2007;33: 368–79.
20. Reiss J, Gibson R, Walker L. Health care transition: youth, family, and provider perspectives. Pediatrics. 2005;115: 112–20.
21. Östlie IL, Dale Ö, Möller A. From childhood to adult life with juvenile idiopathic arthritis (JIA): A pilot study. Disability and Rehabilitation. 2007;29: 445–52.
22. Vandvik IH, Fagertun H, Høyeraal HM. Prediction of short-term prognosis by biopsychosocial variables in patients with juvenile rheumatic diseases. The Journal of rheumatology. 1991;18: 125–32.
23. Aasland A, Flatø B, Vandvik IH. Psychosocial outcome in juvenile chronic arthritis: a nine-year follow-up. Clin Exp Rheumatol. 1997;15:561-8.
24. Flatø B, Aasland A, Vinje O, Førre O. Outcome and predictive factors in juvenile rheumatoid arthritis and juvenile spondyloarthropathy. The Journal of rheumatology. 1998;25: 366–75.
25. Barlow J, Ellard D. Psycho-educational interventions for children with chronic disease, parents and siblings: an overview of the research evidence base. Child: Care, Health and Development. 2004;30: 637–45.
26. Yeo M, Sawyer SM. Strategies to Promote Better Outcomes in Young People with Chronic Illnesses. Ann Acad Med Singapore. 2003 January; 32: 36–42.
27. Cargo M, Grams GD, Ottoson JM, Ward P, Green LW. Empowerment as fostering positive youth development and citizenship. Am J Health Behav. 2003;27 (Supplement 1): S66-S79.
28. Tengland P. Empowerment: A goal or a means for health promotion? Medicine, Health Care and Philosophy. 2007;10: 197–207.

















0 Kommentarer