Er det samsvar i registreringene når sykepleiere og studenter screener pasienter for ernæringsstatus?
Sammendrag
Studiens bakgrunn: I nylig publiserte nasjonale faglige retningslinjer for forebygging og behandling av underernæring anbefales at alle pasienter skal screenes for ernæringsmessig risiko. Hensikt: Å teste interrater reliabiliteten (IRR) ved bruk av screeninginstrumentene Nutrition Rating Scale 2002 (NRS2002) og Subjective Global Assessment Tool (SGA) i spesialisthelsetjenesten.
Metode: Sykepleiere og sykepleiestudenter fikk opplæring i bruk av aktuelle screeninginstrumenter. De fylte ut instrumentene uavhengig av hverandre, og IRR ble kalkulert med Kappa (K) test. Alle voksne hospitaliserte pasienter som var inneliggende på kirurgiske-, medisinske-, geriatrisk- eller akutte avdelinger som hadde sykepleiestudenter ble inkludert.
Resultat: Til sammen 220 pasienter ble kartlagt gjennom ett døgn. Pasientene var >18 år, og innlagt på somatiske klinikker som hadde sykepleiestudenter. IRR mellom sykepleiere og studenter var lav, med en K=0,54 med NRS2002 og K=. 0,51 med SGA. Sykepleierne vurderte 34,3 prosent av pasientene som risikoutsatte med NRS 2002, og 33 prosent som risikoutsatte med SGA. Det var god overensstemmelse i sykepleiernes vurdering av risikoutsatthet med de to instrumentene (K= 73).
Konklusjon: IRR mellom sykepleiere og studenter i registrering av underernæring med NRS 2002 og SGA var moderat. Det er behov for videre forskning for å få mer kunnskap om bakgrunnen for manglende overensstemmelse i skåringer ved bruk av disse instrumentene.
Referer til artikkelen
Ribu L, Trollebø E, Alstad E, Bratlie S, Husby G, Landfald G, Lykke P, Fagermoen M. Er det samsvar i registreringene når sykepleiere og studenter screener pasienter for ernæringsstatus?. Sykepleien Forskning. 2010;5(2):120-128. DOI: 10.4220/sykepleienf.2010.0071
Innledning
Vurdering av pasienters ernæringsstatus er en viktig sykepleieroppgave. Det forventes at sykepleiere kan identifisere pasienter som er underernærte eller i risiko for underernæring, slik at tiltak kan iverksettes. Studier har vist at underernæring er et problem blant hospitaliserte pasienter både i Norge (1–3) og internasjonalt (4,5). Lover og forskrifter som omhandler ernæring direkte eller indirekte kan være retningsgivende for arbeidet med å redusere dette problemet (6–12). Likedan finnes planer, retningslinjer og offentlige veiledere som er utarbeidet blant annet for å fange opp mennesker som står i fare for å utvikle feil- og underernæring (13–16). Kvalitetsutvikling av tjenestene er sentral tematikk i flere av disse publikasjonene (12–13), og ernæring vil være en viktig indikator på kvalitet. I nylig publiserte Nasjonale faglige retningslinjer for forebygging og behandling av underernæring (17) anbefales at alle pasienter skal vurderes for ernæringsmessig risiko ved innleggelse og deretter ukentlig, eller etter annet faglig begrunnet individuelt opplegg. Det finnes ulike metoder som kan benyttes i dette arbeidet (18- 20). Imidlertid er det begrensninger ved flere av disse metodene, noe som har resultert i utviklingen av screeninginstrumenter med ulike standardiserte spørsmål. Et screeninginstrument skal kunne skille mellom de som er risikoutsatte og de som ikke er det (21), slik at ressurser kan bli styrt mot den pasientgruppen som har størst behov for tiltak. Det er imidlertid vist til at slike instrumenter er avhengig av bedømmerens kunnskap og erfaring ved utfylling av skjema (22). Sykepleiestudenter ved Høgskolen i Oslo har gjennom flere år prøvd ut og diskutert nytten av flere av disse screeninginstrumentene når de er i praksis, både i spesialisthelsetjenesten og i primærhelsetjenesten. I samarbeid med sykepleiere ved Oslo Universitetssykehus besluttet vi å prøve ut Nutrition Risk Screening 2002 (NRS 2002) (23,24) og Subjective Global Assessment Tool (SGA) (25) i en pilotstudie i spesialisthelsetjenesten. NRS 2002 ble valgt fordi det på dette tidspunkt var et anbefalt instrument både i Norge (26) og internasjonalt av European Society for Clinical Nutrition (ESPEN) (23,24), mens SGA ble valgt fordi det er et instrument som gir viktig informasjon til sykepleiere siden instrumentet kobler problemer som hindrer pasienten å spise tilstrekkelig til et symptomskjema. I Norge er instrumentet benyttet på kreftpasienter (27,28). Symptombehandling er en viktig sykepleieoppgave, og mange av de symptomer som pasienter opplever kan forhindres i forkant ved hjelp av sykepleietiltak (29). Dersom slike instrumenter skal kunne nyttes i praksis av sykepleiere slik som anbefalt (17), må instrumentene være reliable. Etter det vi vet er ikke de to instrumentene vi har valgt, testet for interrater reliabilitet (IRR) i Norge. IRR er definert som «the degree to which two raters or observers, operating independently, assign the same ratings or values for an attribute being measured or observed» (30). Det er viktig at slike risikovurderingsinstrumenter, uavhengig av brukeren, konsekvent identifiserer hvem som er/ikke er risikoutsatt.
Hensikten med dette prosjektet var derfor
• Å teste IRR ved bruk av NRS 2002 og SGA i spesialisthelsetjenesten.
• Å sammenligne i hvilken grad det er overensstemmelse i vurderingen av risikoutsatthet mellom de to skjema
Metode Dette er et kvalitetsutviklende prosjekt, med en deskriptiv tverrsnittsundersøkelse der pasienter innlagt et gitt døgn våren 2008, ble screenet med både NRS 2002 og SGA. Kartleggingen ble gjennomført i somatiske klinikker ved et universitetssykehus.
Utvalg Utvalget er sykepleiere og studenter på elleve forskjellige avdelinger, der en eller flere sykepleiere og to–seks studenter på hver avdeling var ansvarlig for innsamling av data. Når mulig, kartla sykepleiere og studenter sine primærpasienter. Sykepleierne hadde varierende grad av arbeidserfaring og studentene ble uteksaminert fra høgskolen som offentlige godkjente sykepleiere en måned etter gjennomført undersøkelse. I alt ble 220 pasienter kartlagt dette døgnet.
Datainnsamling
NRS
Nutritional Risk Screening (NRS) 2002 er et enkelt screeninginstrument som fylles ut av sykepleier eller annet kompetent helsepersonell. Skjemaet er testet for validitet og reliabilitet internasjonalt (23,24), men i skrivende øyeblikk ikke i Norge. Instrumentet inneholder en innledende screening og en hovedscreening. Innledende screening består av fire spørsmål som avgjør om hovedscreeningen gjennomføres. Her kartlegges hvorvidt pasientene har en BMI70 år (+1 score) (17). Pasientene som scorer 0–2 er ikke i ernæringsmessig risiko, mens pasienter som scorer 3 eller >3 er i ernæringsmessig risiko. Pasientene kan også klassifiseres som ingen risiko=0, lav risiko=1–2, medium risiko=3–4, høy risiko=>5 (21). Fordi instrumentet fylles ut av helsepersonell kan det også benyttes for screening av pasienter med kognitiv svikt og også av svært alvorlig syke pasienter. Det foreligger en manual på norsk for bruk av instrumentet (26).
SGA Subjective Global Assessment Tool (SGA) (25) er et skjema med to deler. Første del omfatter pasientens selvrapportering om eventuelle endringer i vekt, inntak av mat og drikke og en symptomkartlegging knyttet til matinntak og fysisk kapasitet. Den andre delen som fylles ut av helsepersonell, omhandler sykdommen og metabolsk og fysisk påvirkning. Helsepersonell gjør til slutt en subjektiv og overordnet vurdering av pasientens ernæringstilstand som A. Velernært, B. Noe/mistenkt underernært og C. Alvorlig underernært. Det finnes en rekke versjoner av SGA og det har vært vanskelig å finne fram til originalskjema. I denne undersøkelsen ble det benyttet et skjema med en mer omfattende symptomkartlegging enn i den norske oversettelsen som er benyttet på kreftpasienter (27,28). Sistnevnte skjema er testet for reliabilitet og validitet i Norge (27,28) og internasjonalt (25).
Bakgrunnsvariabler Et skjema ble utarbeidet der det ble notert pasientens alder, kjønn, høyde og vekt.
Opplæring
I samarbeid med sykepleiere/studenter som skulle gjennomføre studien utarbeidet prosjektgruppen en manual for innsamling av data, der fremgangsmåten ble detaljert beskrevet. Det forelå også guidelines for utfylling av screeninginstrumentene. Ved usikkerhet om pasientens ernæringsstatus, skulle sykepleiere/ studenter krysse av «beste» skår. For SGA skal man skåre A dersom man er usikker på om det er A eller B. Dette betyr at flere pasienter kan være dårligere, eller ha lavere skår enn de innsamlede data. Sykepleiere/studenter fikk felles opplæring i workshops. Begge screeninginstrumentene og retningslinjer for utfylling av disse ble gjennomgått, samt manual for gjennomføring av undersøkelsen. Forskningsetiske problemstillinger og andre problemstillinger ble også drøftet med alle impliserte og manualen ble slik kontinuerlig justert og videreutviklet før screeningen ble gjennomført.
Prosedyre
Pasientene ble screenet av behandlende sykepleier og sykepleierstudent som fylte ut hvert sitt instrument uten å konferere med hverandre under utfyllingen. Pasientene ble veid og målt av studentene etter rundeprinsippet om morgenen siden sykepleierne ikke hadde tid til dette. IRR ble derfor ikke kalkulert i forhold til KMI. En kartlegging i forkant av undersøkelsen avdekket også at det var store mangler i utstyr for veiing av pasienter på avdelingene. Det er svært betenkelig at det finnes avdelinger på et universitetssykehus der såpass elementært utstyr kan mangle. Det er påkrevet med både stå-, sitte- og liggevekter. Sykepleiere og studenter registrerte de sosiodemografiske data sammen. Der det var nødvendig å innhente journaldata ble dette gjort av behandlende sykepleier (for eksempel vekt og høyde der dette var vanskelig å innhente den aktuelle dag).
Statistiske analyser
SPSS for Windows versjon16.0 ble brukt i de statistiske analysene. I tillegg til enkel deskriptiv statistikk med gjennomsnitt ± standard avvik, er IRR eller overensstemmelsen i vurderingen mellom observatørenes (sykepleier og student) registreringer for den enkelte pasient analysert med kappa (K) statistikk. Verdiene kan variere fra 0 til 1. En verdi 0,8 veldig god (31).
Etiskehensyn
Etiske retningslinjer som konfidensialitet, anonymitet og frivillighet ble ivaretatt. Det ble søkt Personvernombudet og Regional medisinsk etisk komité om tillatelse til å gjennomføre studien. Registreringsskjemaet inneholdt imidlertid ikke personidentifiserbare data og Personvernombudet ga tillatelse til gjennomføring av prosjektet som ledd i sykehusets kvalitetskontroll. All informasjon ble registrert av sykepleiere/studenter som kjente pasientene i behandlingsøyemed. Pasientene ble anonymisert ved inklusjon. Pasientene fikk et informasjonsskriv om studien og muntlig orientering. De som ikke ønsket å delta ble ikke undersøkt. Pasienter som ikke kunne selvrapportere ble kun testet med NRS 2002. De deltakende sykepleiere/ studenter fikk skriftlig og muntlig informasjon om studien.
Resultater
Det ble kartlagt til sammen 220 pasienter i løpet av dette døgnet. Noen pasienter (n=24) ønsket ikke å delta av ulike grunner (svarprosent 90). Pasientene hadde en gjennomsnittsalder på 66 år (SD 17,7) (median 71 år) og en gjennomsnittlig KMI på 24 (SD 4,7). Det var registrert kjønn for 217 pasienter, 112 kvinner og 105 menn. IRR i vurderingen av ernæringsstatus med NRS 2002 Det var i alt 201 pasienter som ble kartlagt med NRS 2002 av både sykepleier og student. Disse ble vurdert i hovedscreeningen og analysene viser at 85 studenter (42,3 prosent) og 69 sykepleiere (34,3 prosent) vurderte pasienter som risikoutsatte for underernæring (det vil si skåre ≥3) (Tabell 1). Sykepleiere og studenter hadde ulik vurdering i 44 tilfeller (21,9 prosent). Kappa er moderat (K=0,54). Skårene i NRS 2002 kan også analyseres i mer utdypende kategorier for risikoutsatthet (0, 1–2, 3–4, 5–7). Vi fant at flere sykepleiere plasserte pasienter i ingen (0) eller lav risiko (1–2), mens studentene tenderte til å plassere flere pasienter i kategorien medium risiko (3–4). Med denne findelingen ble kappa lavere (K=38). Analyse av de enkelte variabler i NRS 2002 for å se på overensstemmelse mellom sykepleier og student i hovedscreeningen viste en noenlunde til moderat kappa. Ved for eksempel skår for «Ernæringstilstand» og skår for «Sykdommens alvorlighetsgrad » (i hovedscreeningen) var kappa henholdsvis 0,41 og 0,35. Når det gjelder skåring for alder >70 år var kappa veldig god (K=0,92). IRR i vurderingen av ernæringsstatus med SGA Færre pasienter ble vurdert med SGA av både sykepleier og student (n=185). Årsaken er at SGA forutsetter selvrapportering og er derfor ikke egnet å bruke for pasienter som ikke selv klarer å gjøre rede for hvordan de har det (for eksempel demente og intensivpasienter). Tabell 2 viser sykepleiernes og studentenes registreringer i forhold til ernæringsstatus med SGA. Det var overensstemmelse i 77,3 prosent av registreringene på SGA. Kappa var moderat (K=0,51). Enkeltmål på samsvar innenfor A, B og C er henholdsvis K=0,51, K=0,44 og K=0,45. På enkeltvariablene i SGA er samsvar i observasjonene mellom sykepleiere og studenter noenlunde til moderat i mange tilfeller, for eksempel (K=0,67) i observasjonene på mat og drikke (god kappa), mens metabolsk påvirkning hadde en noenlunde kappa (K=0,26).


Symptomrapportering i SGA
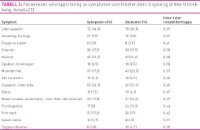
Med SGA får man også informasjon om symptomer som pasientene rapporterer er til hinder for å spise og drikke tilstrekkelig. Pasientene rapporterte gjennomsnittlig 1,97 symptomer (median 1, spredning 0–11). Det var 56 pasienter (26,5 prosent) som rapporterte om flere symptomer (to–fem symp tomer) som fratok dem matlysten, og ti pasienter (4,5 prosent) rapporterte om seks symptomer som fratok dem matlysten. En pasient rapporterte om elleve symptomer, det høyeste antall symptomer som ble rapportert. Nærmere halvparten av pasientene (47,3 prosent) hadde ingen symptomer som de relaterte til matinntak. Når vi ser på IRR i sykepleieres og studenters skåringer (Tabell 3), er det best samsvar i skåringene på «liten appetitt», «vanskelig å svelge» og «plaget av lukter» K >0,60). IRR er lavest på «tyggeproblemer» og «spiser alene». Interrater reliabilitet (IRR) i vurderingen av ernæringsstatus målt med NRS 2002 og SGA Det var 197 pasienter som ble vurdert av sykepleierne på både NRS 2002 og SGA (Tabell 4). Sykepleierne hadde god overensstemmelse i sine registreringer med en K=0,73.

Diskusjon
IRR var lav (K
Metodiske problemer
IRR er ikke «veldig god» (>0,8) i denne studien og sjelden «god»(0,6–0,8). Den ligger på «noenlunde» (0,2–0,4) og «moderat»(>0,4–0,6). Dette er etter vår oppfatning ikke godt nok i forhold til et såpass viktige sykepleiefaglig område som her beskrevet. Altman (31) har beskrevet en IRR
Videre forskning
Det er kommet generelle anbefalinger om at man kan velge et av flere screeninginstrumenter (17). Dette vil kunne hindre sammenlignende undersøkelser, både over tid og mellom sykehus. Det er behov for sykepleieforskning for å beslutte hvilke instrumenter som kan være aktuelle for sykepleiernes bruk. Instrumentene må testes for validitet og reliabilitet, og sykepleiere må ta stilling til om det er disse instrumentene de vil benytte, eller om andre instrumenter kan være mer hensiktsmessige. Det er også viktig med tverrfaglig samarbeid rundt valg og bruk av screeninginstrumentene og også i forskningen rundt problemområder knyttet til disse. Resultater fra denne studien indikerer behov for å videreutvikle instrumentene slik at de er bedre egnet til å samle reliable data som er viktige for sykepleiere i deres arbeid med pasientene. Det er uansett viktig at sykepleiere dyktiggjør seg på dette området, og at det er et område som bør få økt fokus både i praksis og på utdanningene. Ernæring er en viktig kvalitetsindikator (Tabell 4) (17) og et sentralt område av sykepleieres faglige ansvar. Da er det viktig å ha gode verktøy som hjelpemiddel, og god opplæring i bruk av disse. Ved utprøving av slike instrumenter kan det planlegges en oppfølging med ny screening etter en mer omfattende undervisning og trening i bruken av disse instrumentene. En slik oppfølging bør planlegges allerede før oppstart.

Konklusjon
Denne studien indikerer usikkerhet i kvaliteten på ernæringsdata som ble samlet inn ved hjelp av NRS 2002 og SGA. Disse screeninginstrumentene ble benyttet av sykepleiere og studenter som var på slutten av sin treårige sykepleierutdanning. Vi fant kappa-verdier som viste manglende samsvar i registreringene på flere viktige områder. Videre forskning av sykepleiere også her i Norge, er nødvendig for å få innsikt i problemområder knyttet til bruken av slike instrumenter. Det er behov for sykepleieforskning for å finne få og gode instrumenter som er testet for validitet og reliabilitet. Dessuten må oversettelser av screeningsinstrumenter følge anerkjente prosedyrer, noe som skulle være unødvendig å påpeke.
Referanser
1. Bruun LI, Bosaeus I, Bergstad I, Nygaard K. Prevalence of malnutrition in surgical patients: evaluation of nutritional support and documentation. Clin Nutr 1999;18:141-7.
2. Mowe M, Bohmer T, Kindt E. Reduced nutritional status in an elderly population (> 70 y) is probable before disease and possibly contributes to the development of disease. Am J Clin Nutr 1994;59:317- 24.
3. Statens Ernæringsråd, Ernæringsbehandling og kostrådgivning til kreftpasienter. 1997.
4. McWhirter JP, Pennington CR. Incidence and recognition of malnutrition in hospital. BMJ 1994;308:945-8.
5. Beck AM, Balknäs UN, Fürst P, Hasunen K, Jones L, Keller U, Melchior JC, Mikkelsen BE, Schauder P, Sivonen L, Zinck O, Øien H, Ovesen L. Food and nutritional care in hospitals: how to prevent undernutrition – report and guidelines from the Council of Europe. Clin Nutr 2001;20:455-60.
6. Helsedirektoratet. Kommunehelsetjenesteloven. Lov 1982 nr. 66 om helsetjenesten i kommunene. Sist endret 2009 (bl.a.§1-2,§6-2a)
7. Helsedirektoratet. Spesialisthelsetjenesteloven. Lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten med mer. Sist endret 2007.
8. Pasientrettighetsloven. Lov 2. juli 1999 nr. 63 om pasientrettigheter. Sist endret 2008. (§ 2.1).
9. Lovdata. Lov 2. juli 1999 om helsepersonell m.v. Sist endret ved lov 29. august 2003 nr. 87.
10. Lovdata. Forskrift 2003-06-27 nr. 729 om kvalitet i pleie- og omsorgstjenesten for tjenesteyting etter lov av 19. november 1982 nr 66 om helsetjeneste i kommunene og etter lov av 13. desember1991 nr. 81 om sosiale tjenester mv. 11. St.meld. 37 (1992-1993) Utfordringer i helsefremmende og forebyggende arbeid (punkt 11.2.3)
12. Lovdata. FOR 2002-12-20 nr 1731: Forskrift om internkontroll i sosial- og helsetjenesten, § 4, punkt g
13. Helse- og omsorgsdepartementet. Nasjonal Helseplan 2007–2010. Særtrykk av St.prp. nr. 1 (2006-2007), kapittel 6.
14. Sosial- og helsedirektoratet. Når matinntaket blir for lite … IS-1327, Oppskrift for et sunnere kosthold. Handlingsplan for bedre kosthold i befolkningen (2007-2011) 2006. Oslo.
15. Sosial- og helsedirektoratet. Ernæring i helsetjenesten. IS-1424-2007
16. Statens Ernæringsråd. Retningslinjer for kostholdet i helseinstitusjoner. 1995. Universitetsforlaget, Oslo. 1995.
17. Helsedirektoratet. Guttormsen AB, Hensrud A, Irtun Ø, Mowe M, Sørbye LW, Thoresen L, Øien H, Alhaug J, Smedshaug GB. Editors. Nasjonale faglige retningslinjer for forebygging og behandling av underernæring, 2009,
18. Socialstyrelsen, Editor. Unosson, M. and E. Rothenberg, Bedômning av pasientens nâringstillstånd, in Nâringsproblem i vård og omsorg. Prevention og behandling. 2000.
19. Socialstyrelsen, Editor. Nâringsproblem i vård og omsorg; prevention og behandling, in SoS-rapport: 11, 2000. Stockholm.
20. Mowe M. [Treatment of malnutrition in elderly patients]. Tidsskr Nor Laegeforen, 2002;122:815-8.
21. Kyle UG, Kossovsky M, Karsegard VL, Pichard C. Comparison of tools for nutritional assessment and screening at hospital admission: a population study. Clin Nutr, 2006;25:409-17.
22. Ek AC, Unosson M, Larsson J, Ganowiak W, Bjurulf P. Interrater variability and validity in subjective nutritional assessment of elderly patients. Scand J Caring Sci, 1996;10:163-8.
23. Kondrup J, Allison SP, Elia M, Vellas B, Plauth M. ESPEN guidelines for













0 Kommentarer