Forekomst av neuralgiforme symptomer etter laproskopisk gastrisk bypass
Sammendrag
Bakgrunn: Laparoskopisk Roux-en- Y gastrisk bypass (LGBP) er det vanligste kirurgiske inngrepet i Norge for behandling av sykelig overvekt. Noen pasienter har rapportert om neuralgiforme symptomer som smerter, nummenhet eller overfølsomhet i tiden etter operasjonen. Det er lite sannsynlig at disse symptomene kan relateres til selve det kirurgiske inngrepet.
Hensikt: Undersøke forekomst og fordeling av neuralgiforme symptomer etter LGBP, samt mulige sammenhenger mellom symptomer og Body Mass Index (BMI) og operasjonstid.
Metode: Totalt ble 34 pasienter, som hadde gjennomgått LGBP, invitert til å delta i en postal spørreskjemaundersøkelse. De ble bedt om å angi om de hadde hatt neuralgiforme symptomer etter operasjonen, og om å bedømme intensiteten og lokalisasjonen av symptomene. Fra pasientjournaler ble det innhentet opplysning om BMI og operasjonstid.
Resultater: Tjuefem av svarene var evaluerbare. Av disse anga elleve pasienter (44 prosent) at de hadde neuralgiforme symptomer etter operasjonen, hvorav åtte pasienter hadde symptomer lokalisert til mer enn et sted. Nummenhet var det hyppigste (n=8) og mest langvarige symptomet. Det var ingen statistisk signifikant sammenheng mellom symptomer og BMI eller operasjonstid.
Konklusjon: Neuralgiforme symptomer etter LGBP er relativt vanlig. Videre studier må gjøres for å undersøke om disse symptomene er forårsaket av leiringen av pasienten under operasjonen.
Referer til artikkelen
Wiik A, Torvik R, Vinsnes A, Hassel N, Johansen G, Mårvik R. Forekomst av neuralgiforme symptomer etter laproskopisk gastrisk bypass. Sykepleien Forskning. 2009;4(4):270-276. DOI: 10.4220/sykepleienf.2009.0137
Innledning
Neuralgi er irritasjon av en nerve, enten forårsaket av trykk eller betennelse, og neuralgiforme symptomer kan arte seg som smerter, nedsatt følelse/ nummenhet eller overfølsomhet (1). Norsk Pasientskadeerstatning (NPE) mottar årlig flere henvendelser hvor pasienter klager på skader etter trykk eller klem forårsaket av leiringen i forbindelse med operasjoner (2). I femårsperioden 2004-2008 ble det behandlet 87 saker på grunn av trykkskader under operasjonen. Det ble gitt medhold i 59 av de 87 sakene (3). Dette viser at problemstillingen er aktuell å undersøke. Vi har i denne studien valgt å fokusere på pasienter operert for sykelig overvekt, fordi problematikken er ekstra aktuell i denne pasientgruppen. Forekomst av overvekt er økende både i Norge og i andre vestlige land (4). Ifølge Verdens helseorganisasjon (WHO) er overvekt et av de viktigste globale helseproblemene i dag (5). Anslagsvis 5 prosent av verdens befolkning har en Body Mass Index (BMI) på over 30 (5) og har således i henhold til WHO's klassifikasjon fedme. Sykelig overvekt defineres som BMI over 40 kg/m2 eller > 35 kg/m2 dersom det samtidig foreligger fedmerelaterte tilleggssykdommer. (5). Stadig flere personer med slik BMI får tilbud om kirurgisk behandling. Alle regionale helseforetak har, etter oppdrag fra Helse- og omsorgsdepartementet, siden 2004 bygget opp behandlingstilbud for pasienter med sykelig overvekt (6). Laparoskopisk Roux-en-Y gastrisk bypass (LGBP) er det vanligste kirurgiske inngrepet i Norge for behandling av sykelig overvekt. Pasientene opereres i narkose, og operasjonstiden er en til tre timer. Ved generell narkose, hvor musklene relakseres, oppheves den beskyttende muskeltonusen, samtidig som pasientene mister muligheten til å registrere ubehagelig leie. Dermed øker faren for trykkskader i muskler, nerver og kar. Under operasjonen er pasientgruppen spesielt utsatt for å bli påført leierelatert trykkbelastning og trykkskade på grunn av den høye vekten. Tilleggssykdommer som diabetes og hjerte/ karsykdommer, som ikke er uvanlig hos disse pasientene (4, 7), kan også øke risikoen for trykk skader (8). Laparoskopisk prosedyre medfører i tillegg økt risiko for trykk og strekk på deler av kroppen på grunn av at operasjonsbordet blir vippet i forskjellige posisjoner under operasjonen.
Leiring i forbindelse med laparoskopisk gastrisk bypass
Operasjonsteamet leirer pasienten før selve operasjonen for å sikre at han/hun ligger optimalt på operasjonsbordet og for at trykk og overstrekk forebygges og operatørens tilgang sikres. Ved LGBP blir pasienten lagt i ryggleie på Maquet madrass, samt en ekstra 10 cm Tempur® pute under øvre del av ryggen for å lette intuberingen. Under knær og ankler legges det puter som forebygger trykk og overstrekk. For å optimalisere kirurgens tilgang ligger pasientene med abduserte bein, og dette kan gi overstrekk på muskulatur og nerver (9). Kamerafører støtter venstre albue mot en spesialpute på pasientens venstre lår for å holde kameraet stødig under operasjonen. Under det meste av inngrepet ligger pasienten vippet med hodet opp og beina ned. For å hindre at pasienten sklir nedover på bordet under vippingen, blir det montert fotbrett som føttene hviler på. Armene, som plasseres på armbord med geléputer, blir bundet fast med reimer. Brede stropper rundt beina hindrer fleksjon i kneleddet. Selve vippingen gjør at pasientene, til tross for at de er bundet fast, kan forskyves noe nedover på bordet. Dette krever nøye observasjon av leiet underveis, og eventuelle justeringer kan være nødvendig for å unngå strekk- eller trykkskader og eventuelt friksjonsskader (9). Pasientens størrelse og høye vekt medfører risiko for at deler av kroppen kan bli påført trykk mot kanten av operasjonsbordet eller kantene på armstøttene. Nøyaktig posisjonering og tilstrekkelig polstring er essensielt i denne sammenheng. En god leiring er en kompleks faglig oppgave som forutsetter et godt faglig skjønn fra den/de som utfører leiringen (10). Hensik t og forsknin gsspørsmål Ved vårt sykehus har vi operert pasienter med sykelig overvekt siden tidlig på 70-tallet. Fra 1997 har disse operasjonene blitt utført med kikkhullskirurgi i form av «laparoskopisk vertical banded gastroplasty» og LGBP. Postoperativt har noen pasienter rapportert nedsatt sensibilitet samt smerter i armer, lår og rygg. Dette er plager vi ikke umiddelbart kan relatere til selve kirurgien ved inngrepet pasientene har gjennomgått. Det var derfor ønskelig å undersøke dette nærmere. Hensikten med denne kartleggingsstudien var derfor å beskrive forekomst av nytilkomne postoperative neuralgiforme symptomer som smerter, nummenhet og overfølsomhet i hud etter LGBP, og om disse plagene kunne korreleres til BMI eller operasjonens varighet.
Følgende spørsmål ble stilt:
1. Hvor mange pasienter har neuralgiforme symptomer etter LGBP?
2. Har de neuralgiforme symptomene samme lokalisasjon hos flere pasienter?
3. Er det sammenheng mellom BMI og symptomer?
4. Er det sammenheng mellom operasjonens varighet og symptomer?
Materialeogmetode
Totalt ble 34 pasienter operert med LGBP for sykelig overvekt ved dette sykehuset i 2005, alle ble inkludert i studien. Pasientene fikk tilsendt et spørreskjema per post fire til 16 måneder etter operasjonen med informasjon om utfylling og anmodning om retur av skjemaet i ferdig frankert svarkonvolutt. Neuralgiforme utfall ble definert som smerter, nedsatt følelse/nummenhet eller overfølsomhet, der minst en av symptomene måtte være avkrysset for å bli registrert i gruppen med utfall. I spørreskjemaet ble det presisert at de kun skulle krysse av for aktuelle nytilkomne symptomer etter det operative inngrepet. Et purrebrev ble sendt etter en måned. Pasienter operert før 2005 ble ikke invitert inn i studien, fordi vi regnet med større usikkerhet med hensyn til å erindre grad av smerter eller ubehag, og når dette oppsto. Operasjonsbordet som ble benyttet, er et Maquet Alphamaxx universalbord med åtte centimeter tykk Maquet madrass.
Spørreskjemaet
Utarbeidelsen av spørreskjemaet ble gjort i samarbeid med operasjonssykepleiere, kirurger, anestesilege og anestesisykepleier med god kjennskap til denne pasientgruppen. Spørreskjemaet inneholdt tre inngangsspørsmål for henholdsvis smerte, nedsatt følelse/nummenhet og overfølsomhet: «Har du etter inngrepet opplevd nytilkommet smerte (henholdsvis nedsatt følelse/ nummenhet og overfølsomhet) som har kommet til etter operasjonen (smerter/nedsatt følelse/ nummenhet/overfølsomhet som ikke har med selve operasjonssåret å gjøre)?» Hvis pasientene svarte ja på noen av inngangsspørsmålene ble de bedt om å gi utfyllende informasjon om de aktuelle symptomene. De ble spurt om lokalisering av symptomene, varigheten av disse, hvilken behandling de eventuelt hadde fått for symptomene. De ble videre bedt om å angi om nummenheten eller overfølsomheten hadde avtatt, samt å angi smerteintensitet (sterkeste smerte) eller graden av nummenhet/overfølsomhet. Smerteintensitet, grad av nummenhet og grad av overfølsomhet ble målt ved hjelp av en ellevepunkts numerisk skala (NRS), der null tilsvarte ingen smerte/nummenhet/overfølsomhet og ti tilsvarte verst tenkelig smerte/nummenhet/overfølsomhet (11,12). Pasientene merket i tillegg av på et kroppskart lokaliseringen og utbredelsen av smerte, nummenhet og overfølsomhet. Vi pilottestet spørreskjemaet på fire pasienter den første postoperative dag etter deres LGBP. De ble bedt om å angi om de spørsmålene vi stilte var relevante, forståelige og om skjemaene var lette å fylle ut. Pasientene ga kun positive kommentarer på dette, og det ble derfor ikke gjort noen endringer. Disse fire pasientene ble ikke inkludert i studien.
Elektronisk pasientjournal
I tillegg ble det hentet opplysninger om kjønn, alder, preoperativ BMI, operasjonsdato og tidsforbruk under operasjonen fra pasientenes elektroniske journal.
Etikk
Protokollen ble forelagt Regional komité for medisinsk og helsefaglig forskningsetikk Midt-Norge (REK) som vurderte prosjektet som et internt kvalitetssikringsprosjekt. Prosjektet ble derfor meldt til Norsk samfunnsvitenskapelig datatjeneste (NSD) ved Personverneombudet for forskning, som ga konsesjon til å opprette et elektronisk register. Alle pasientene fikk tilsendt skriftlig informasjon om studien, der frivilligheten til å delta ble understreket og anonymitet garantert. Samtykke ble gitt ved at pasientene returnerte sine utfylte skjema.
Dataanalyser
Dataene ble analysert i SPSS, versjon 15.0. Mann-Whitney U-test ble benyttet til å se på sammenheng mellom nevralgiforme utfall og operasjonens varighet, samt BMI.

Resultater
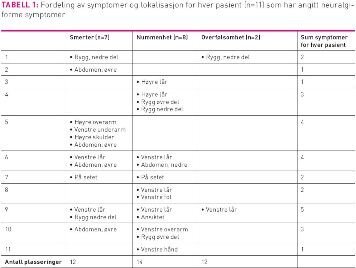
Av de 34 pasientene som ble invitert inn i studien, svarte 28 (82 prosent). I tillegg til dette bortfallet på seks pasienter, var tre spørreskjema ikke evaluerbare på grunn av manglende identitet. Materialet er derfor basert på 25 pasienter (73,5 prosent av de inviterte), tre menn og 22 kvinner med gjennomsnittsalder på 39 år (22-53 år). Gjennomsnittsvekten var 147 kg (99-205 kg), gjennomsnittshøyden 169,5 cm (155-189 cm.) og gjennomsnittlig BMI var 52,6 (40-69). I alt anga 14 (56 prosent) pasienter at de verken hadde nytilkomne smerter, nummenhet eller overfølsomhet etter operasjonen, mens elleve pasienter (44 prosent) rapporterte at de hadde slike plager (Tabell 1). Av de pasientene som rapporterte plager (n=11), anga de fleste både smerter og nummenhet flere steder på kroppen. Syv pasienter hadde smerter. Av disse hadde en pasient smerte i mindre enn fire uker, og seks pasienter hadde smerte i fire uker eller mer. Gjennomsnitt av sterkeste smerteangivelse var på 7,6 på en ellevepunkts skala. Ingen pasienter anga å ha smerter seks måneder etter operasjonen. Åtte pasienter anga nummenhet etter operasjonen, alle i over fire uker, hvorav tre anga at nummenheten ikke hadde avtatt da de returnerte skjemaet, henholdsvis 16, 12 og seks måneder etter operasjonen. Pasientene anga en gjennomsnittlig nummenhet på 6,4 på en ellevepunkts skala. To pasienter anga overfølsomhet etter operasjonen, alle i over fire uker. Begge anga at overfølsomheten varte ut over fire uker, den ene med en intensitet på fire, den andre på seks på en NRS.
Diskusjon
Materialet i denne studien omfatter 25 pasienter. Selv om dette er et lite materiale, er pasientopplevelsene vi har kartlagt viktige med hensyn til å identifisere plager pasientene kan ha etter LGBP. Med tanke på den økende frekvensen av kirurgisk behandling av pasienter med sykelig overvekt, er det relevant å undersøke kompleksiteten ved denne type behandling. Et moment er selve inngrepet, et annet er plager pasientene kan ha i etterkant, som ikke spesifikt kan forklares av selve kirurgien. Ved å undersøke slike forhold har man mulighet til eventuelt å justere faktorer som kan forebygge plagene. Studien viser at nytilkomne smerter, nummenhet eller overfølsomhet etter LGBP, var relativt vanlig. I alt rapporterte elleve pasienter (44 prosent) om dette. Dersom det er sannsynlig at slike komplikasjoner kan tilskrives selve leiringen, vil det være viktig å se nøyere på leiringsprosedyrene. Pasientinformasjon om at slike plager kan forekomme, bør være med når beslutning om operasjon skal fattes. Av de neuralgiforme symptomene som forekom, var overfølsomhet det minst vanlige. Kun to rapporterte dette. Nummenhet var det hyppigste og mest langvarige symptomet. Selve nummenheten kan være et uttrykk for at pasienten har vært utsatt for trykk på nervene over lengre tid. For eksempel kan kameraførers albue mot venstre lår, til tross for støtteputen, forårsake et slikt langvarig trykk. Dette kan kanskje delvis forklare hvorfor tre pasienter hadde utfall på venstre lår. Videre kan utfall i overekstremitetene skyldes at pasienten har forskjøvet seg nedover på operasjonsbordet under vipping, og dermed ført til at nerver har kommet i klem eller strekk. Brunette (13) har rapportert om postoperativ bilateral brachial plexopathy (lesjon av plexus brachialis) etter laparoskopisk overvektskirurgi i hodet-opp posisjon. Pasienten utviklet motoriske og sensoriske utfall, tap av reflekser og smerter i begge armene postoperativt. Det tok ni måneder før symptomene forsvant. Plagene ble antatt å komme av strekk på plexus brachialis når armen beveget i forhold til skulderen på grunn av gravitasjonen ved vippingen, selv om armen var forsvarlig leiret. Tre av pasientene i vår studie anga neuraligiforme utfall i armene. Neuralgiforme utfall kan være lett å overse i den tidlige postoperative fase, både for pleiepersonell og pasienten selv. Det fordrer årvåkenhet i forhold til slike skader og hvordan de arter seg. Gjenværende virkning av bedøvelse, smertestillende medikamenter, smerter etter selve kirurgien og mer akutte behov kan kamuflere disse symptomene. Det er viktig å oppdage disse symptomene på et tidlig tidspunkt for lettere å kunne finne årsaken og undersøke alvorlighetsgraden. De fleste av disse skadene er reversible med adekvat diagnostisering og behandling. Likevel vil de kunne medføre nedsatt bevegelighet, smerter, nummenhet, overfølsomhet og engstelse hos dem som blir rammet (9). Vår studiedesign åpner ikke for opplysninger om pasientens videre forløp Syv pasienter rapporterte smerter, men disse var ikke av like lang varighet som nummenhet. Alle var smertefrie et halvt år etter operasjonen. Hvorvidt smerteintensiteten kan tilskrives selve leiringen, er vanskelig å fastslå. De pasientene som skåret høyest på smerteintensitet, lokaliserte smertene til mageregionen. Ved nærmere ettersyn i pasientjournalen, kan det synes som om pasientenes magesmerter kunne ha andre forklaringer som for eksempel gallesteinsproblematikk. De fleste pasientene hadde symptomer lokalisert til mer enn ett sted. Dette indikerer at symptombildet er sammensatt, og forklaringsmodellene flere. Erfaring og gode kunnskaper om anatomi og fysiologi, er en forutsetning for å leire pasienter uten at de blir påført skader som overstrekk av ledd, trykk på nerver og kar. Leiringen må utføres ut fra individuelle hensyn, samtidig som operatøren får nødvendig tilgang til å utføre inngrepet. Flere studier har fokusert på komplikasjoner i forbindelse med leiring av pasienter. Hammer (14) undersøkte i en studie i hvilken grad leiring på operasjonsbordet førte til smerter postoperativt, og fant at pasienter i mageleie klaget over ikke-kirurgisk smerte i brystet etter operasjonen. Likeledes fant hun at det var flere pasienter i ryggleie med beina i beinholdere som klaget over ryggsmerter etter operasjonen, enn de som hadde hatt flatt ryggleie. Dette kan man oppfatte som en indikasjon på at leiring har betydning for postoperative smerter, og at disse ikke nødvendigvis kan relateres til selve det kirurgiske inngrepet. Bostanjium og medarbeidere (7), fant nedbrytning av gluteal muskulatur etter operasjoner blant pasienter med sykelig overvekt. Flere andre studier viser at dette er en kjent komplikasjon forårsaket av trykk under langvarige operasjoner for sykelig overvektige (15,16).
Studiens begrensning og videre forskning
Med denne studiens begrensede materiale, 25 pasienter, er det vanskelig å påvise eventuelle signifikante forskjeller. Ved testing av hypotesen om at pasienter med høyere BMI har økt forekomst av neuralgiforme symptomer, fant vi ingen signifikante forskjeller, p = 0,72. Allikevel er det viktig å bemerke at 44 prosent anga neuralgiforme symptomer etter operasjonen, noe som viser at ytterligere forskning på området er viktig. Ved å gjenta studien med et større materiale, vil man kunne få mer valide data. Man kan tenke seg at tiden pasienten ligger på operasjonsbordet er av betydning for neuragiforme utfall. Vi fant ingen statistisk sammenheng mellom operasjonens varighet og neuralgiforme utfall. Også i denne sammenheng må man ta i betraktning datamaterialets begrensede størrelse.
Oppsummering og konklusjon Nytilkomne smerter, nummenhet eller overfølsomhet etter LGBP for sykelig overvekt, var relativt vanlig i vår studie (44 prosent). Overfølsomhet var det minst vanlige, mens nummenhet var det hyppigste og mest langvarige symptomet. De fleste pasientene hadde symptomer lokalisert til mer enn ett sted. Symptomene så ikke ut til å ha noen sammenheng med BMI, heller ikke operasjonsvarigheten. Dersom det er sannsynlig at pasientenes symptomer kan tilskrives selve leiringen, er det viktig å se på muligheten for å forbedre leiringsprosedyren for å forebygge plagene. Det er viktig å informere pasienten preoperativt om at postoperative plager kan oppstå, slik at også dette blir tatt med i vurderingen om operasjon skal foretas. Vi takker Stian Lydersen, Enhet for anvendt klinisk forskning, NTNU, for råd om fremstilling av data og statistisk analyse. Vi takker også Karin Torvik, førstelektor ved HIST, for kommentarer til utkast til artikkelen.
Referanser
1. Kanner R. Pain Management Secrets. Hanley & Belfus. INC. 2003.
2. Helmers A-KB. Pasienter påføres unødige skader. Tidsskriftet Sykepleien 2007 (14): 10.
3. Norsk Pasientskadeerstatning, ved Thomsen MW, ikke publisert.
4. Ulset E, Undheim R, Malterud K. Er fedmeepidemien kommet til Norge? Tidsskrift for Den norske lægeforening. 2007;127:34-37.
5. WHO. Obesity: Preventing and Managing the Global Epidemic; 2000. Report No.: 894.
6. Helse N, Helse M-N, Helse S-Ø, Helse V. Rapport: Utredning og behandling av sykelig overvekt i spesialisthelsetjenesten, Voksne, 1. november 2007.; 2007.
7. WHO. Obesity and overweight. 2007 (cited 2007 20.04); Tilgjengelig fra: http://www.int /dietphysicalactivity/ publications/facts/obesity/en/print. html
8. Bostanjian D, Anthone GJ, Hamoui N, Crookes PF. Rhadomyolysis of gluteal muscels leading to renal failure: a potensially fatal complication of surgery in the morbidly obese. Obesity Surgery. 2003;13:302-305.
9. Winfree CJ, Kline DD. Intraoperative positioning nerve injuries. Surgical Neurology. 2005; 63: 5-18.
10. Dybec R. Intraoperative Positioning and Care of the Obese Patient. Plastic Surgical Nursing. 2004;24:118-122.
11. Jensen MP, Gammaitoni AR, Olaleye DO, Oleka N, Nalamachu SR, Galer BS. The Pain Quality Assessment Scale: Assessment of Pain Quality in The Pain Quality Assessment Scale: Assessment of Pain Quality in Carpal Tunnel Syndrome. J Pain, 2006; 7: 823-832.
12. Galer BS, Jensen MP. Development and preliminary validation of a pain measure specific to neuropathic pain: the Neuropathic Pain Scale. Neurology, 1997; 48: 332-8.
13. Brunette KJE, Hutchinson DO, Ismail H. Bilateral Brachial Plexopathy Following Laparoscopic Bariatric Surgery. Anaesthesia and Intensive Care; DEC 2005; 33, 6; ProQust Medical Library pg. 812.
14. Hammer R. Kirurgiske leier: Smerte postoperativt som følge av leiring eller leiet? Masteroppgave, Institutt for sykepleievitenskap, Det medisinske fakultet, Universitetet i Oslo. 2005.
15. de Menezes Ettinger JE, dos Santos Filho PV, Azaro E, Melo CA, Fahel E, Batista PB. Obesity Surgery. Prevention of Rahbdomyolysis in Bariatric Surgery. 2005; 15: 874-879.
16. Mognol P, Vignes S, Chosidow D, Marmuse JP. Rhabdomyolysis after laparoscopic bariatric surgery. Obesity Surgery. 2004;14: 91-94.
















0 Kommentarer